Sağlık Rehberi
Hemen İletişime Geçin
Anlaşmalı Kurumlar
Sigorta ve kurumsal anlaşmalarımız hakkında detaylı bilgi alın.
Laboratuvar Sonuçları
Test sonuçlarınızı güvenli şekilde online görüntüleyebilirsiniz.
Kişisel Verilerin Korunması Kanunu (KVKK) Bilgilendirmesi
×Veri Sorumlusu
Kudret International Hospital olarak, kişisel verilerinizin güvenliği bizim için çok önemlidir.
İşlenen Kişisel Veriler
- Kimlik bilgileri (ad, soyad)
- İletişim bilgileri (telefon numarası, e-posta adresi)
- Sağlık verileri (hastalık geçmişi, tedavi bilgileri)
Verilerin İşlenme Amacı
- Sağlık hizmetlerinin sunulması
- Randevu planlaması ve takibi
- İletişim kurulması
- Yasal yükümlülüklerin yerine getirilmesi
Haklarınız
- Kişisel verilerinizin işlenip işlenmediğini öğrenme
- İşlenme amacını ve amacına uygun kullanılıp kullanılmadığını öğrenme
- Eksik veya yanlış işlenmiş verilerin düzeltilmesini isteme
- Verilerin silinmesini veya yok edilmesini isteme
Detaylı bilgi için hastanemizin KVKK politikasını inceleyebilir veya info@kudretinternational.com adresinden bizimle iletişime geçebilirsiniz.
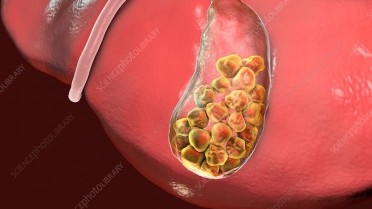
Safra kesesi taşı, sindirim sistemini etkileyen ve çoğu zaman sessiz ilerleyen ancak ciddi komplikasyonlara yol açabilen yaygın bir sağlık sorunudur. Günümüzde modern tanı yöntemleri ve gelişmiş cerrahi teknikler sayesinde safra kesesi taşı tedavisi güvenli ve etkili şekilde gerçekleştirilebilmektedir.
Safra Kesesi Taşı Nedir?

Safra kesesi taşı, safra kesesi içinde bulunan sıvının (safra) yoğunlaşarak kristalleşmesi sonucu oluşan katı yapılardır. Safra, karaciğer tarafından üretilir ve yağların sindirimine yardımcı olur. Ancak safranın kimyasal dengesinin bozulması durumunda kolesterol veya pigment taşları oluşabilir.
Safra kesesi taşı boyut olarak kum tanesi kadar küçük ya da ceviz büyüklüğünde olabilir. Bazı kişilerde tek bir taş bulunurken, bazı hastalarda birden fazla taş görülebilir. Taşlar safra kanallarını tıkadığında şiddetli ağrı ve iltihaplanma meydana gelebilir.
Safra Kesesi Taşı Nedenleri Nelerdir?
Safra kesesi taşı nedenleri genellikle safranın içeriğindeki dengesizlikle ilişkilidir. Aşağıdaki faktörler taş oluşumunu tetikleyebilir:
- Kolesterol fazlalığı
- Safra kesesinin yeterince boşalamaması
- Safra pigmentlerinin artışı
- Hızlı kilo kaybı
- Obezite
- Gebelik
- Diyabet
- Genetik yatkınlık
Özellikle yüksek kolesterol oranı, safra kesesi taşı oluşumunda en sık karşılaşılan nedendir. Safranın kolesterolü çözme kapasitesi aşıldığında kristaller oluşmaya başlar ve zamanla taş halini alır.

Safra Kesesi Taşı Belirtileri Nelerdir?
Her safra kesesi taşı belirti vermez. Sessiz taşlar uzun yıllar fark edilmeden kalabilir. Ancak belirtiler ortaya çıktığında genellikle şu şikayetler görülür:
- Sağ üst karın bölgesinde ani ve şiddetli ağrı
- Sırta ve sağ omuza vuran ağrı
- Bulantı ve kusma
- Şişkinlik
- Yağlı yemeklerden sonra hazımsızlık
- Sarılık (kanal tıkanıklığında)
Bu tabloya biliyer kolik adı verilir. Ağrı genellikle 30 dakika ile birkaç saat arasında sürer. Eğer safra kesesi taşı enfeksiyona yol açarsa ateş ve titreme de görülebilir. Bu durum acil müdahale gerektirir.
Safra Kesesi Taşı Teşhisi Nasıl Yapılır?
Safra kesesi taşı teşhisi genellikle basit ve hızlı şekilde konulabilir. En sık kullanılan yöntem ultrasonografidir. Ultrason, taşları yüksek doğruluk oranıyla gösterir.
Gerekli durumlarda şu yöntemlere başvurulabilir:
- Kan testleri
- MRCP (Manyetik Rezonans Kolanjiyopankreatografi)
- BT (Bilgisayarlı Tomografi)
- Endoskopik yöntemler (ERCP)
Erken teşhis edilen safra kesesi taşı, komplikasyon gelişmeden tedavi edilebilir. Bu nedenle karın ağrısı şikayetleri hafife alınmamalıdır.

Safra Kesesi Taşı Kimlerde Görülür?
Safra kesesi taşı kimlerde görülür? sorusunun cevabı belirli risk faktörleriyle ilişkilidir. Tıpta “4F kuralı” olarak bilinen risk grubu dikkat çeker:
- Female (Kadın)
- Forty (40 yaş üzeri)
- Fat (Fazla kilolu)
- Fertile (Doğurganlık çağında)
Bunun yanında:
- Ailesinde taş öyküsü olanlar
- Hızlı kilo verenler
- Diyabet hastaları
- Uzun süre aç kalanlar
daha yüksek risk altındadır. Ancak safra kesesi taşı her yaşta ve her bireyde görülebilir.
Safra Kesesi Taşı Tedavisi Nasıldır?
Safra kesesi taşı tedavisi, hastanın şikayet durumuna göre planlanır.
1. Takip
Belirti vermeyen safra kesesi taşı genellikle düzenli kontrol altında izlenir.
2. İlaç Tedavisi
Kolesterol taşlarında nadiren eritici ilaçlar kullanılabilir. Ancak başarı oranı düşüktür ve uzun süre gerektirir.
3. Cerrahi Tedavi
Belirti veren safra kesesi taşı için en etkili yöntem cerrahidir. Safra kesesi tamamen alınır. Çünkü taşlar çıkarılsa bile tekrar oluşabilir.
Safra Kesesi Taşı Ameliyatı
Safra kesesi taşı ameliyatı, genellikle kapalı yöntem (laparoskopik kolesistektomi) ile yapılır. Bu yöntem minimal invazivdir ve hasta konforu yüksektir.
Ameliyat süreci:
- Genel anestezi uygulanır.
- Karın bölgesine küçük kesiler açılır.
- Kamera yardımıyla safra kesesi çıkarılır.
- İşlem yaklaşık 30-60 dakika sürer.
Avantajları:
- Daha az ağrı
- Kısa hastanede kalış süresi
- Hızlı iyileşme
- Küçük izler
Gerekli durumlarda açık cerrahi tercih edilebilir. Ancak günümüzde safra kesesi taşı ameliyatı büyük oranda kapalı yöntemle yapılmaktadır.
Safra Kesesi Taşı Ameliyatı Fiyatı
Safra kesesi taşı ameliyatı fiyatı, birçok faktöre bağlı olarak değişir:
- Hastanenin donanımı
- Cerrahın deneyimi
- Kullanılan teknik
- Hastanın genel sağlık durumu
- Sigorta kapsamı
Net fiyat bilgisi için detaylı muayene gereklidir. Kudret İnternational Hospital’da safra kesesi taşı ameliyatı modern teknikler ve uzman ekip tarafından güvenle uygulanmaktadır.
Safra Kesesi Taşı Ameliyatı ile İlgili Sık Sorulan Sorular
Ameliyat sonrası beslenme nasıl olmalıdır?
İlk haftalarda hafif ve yağsız beslenme önerilir. Zamanla normal diyete geçilebilir.
Safra kesesi alınırsa sindirim bozulur mu?
Hayır. Karaciğer safra üretmeye devam eder. Çoğu hasta normal yaşamına döner.
Safra kesesi taşı tekrar oluşur mu?
Safra kesesi alındığında safra kesesi taşı tekrar oluşmaz.
Ameliyat riskli midir?
Deneyimli merkezlerde yapılan safra kesesi taşı ameliyatı düşük risklidir.
Safra Kesesi Ameliyatı
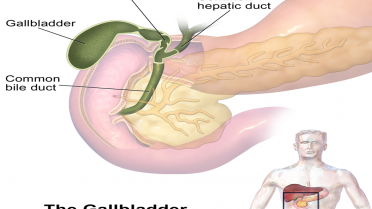
Safra kesesi ameliyatı, safra kesesinde oluşan taş, iltihap veya fonksiyon bozukluklarının tedavisinde uygulanan etkili ve kalıcı bir cerrahi yöntemdir. Günümüzde gelişmiş cerrahi teknikler sayesinde işlem güvenli, konforlu ve hızlı iyileşme süreci sunacak şekilde gerçekleştirilmektedir.
Safra Kesesi Ameliyatı Nedir?

Safra kesesi ameliyatı, tıbbi adıyla kolesistektomi, safra kesesinin cerrahi olarak çıkarılması işlemidir. Safra kesesi, karaciğerin altında yer alan ve sindirim için gerekli olan safrayı depolayan küçük bir organdır. Ancak çeşitli nedenlerle bu organda taş oluşabilir veya iltihap gelişebilir.
En sık uygulanan yöntem laparoskopik safra kesesi ameliyatıdır. Kapalı yöntem olarak bilinen bu teknikte karın bölgesine açılan küçük kesilerden kamera ve cerrahi aletler yerleştirilir. Daha nadir durumlarda açık cerrahi tercih edilir.
Bu operasyon, safra kesesi taşlarının yol açtığı ağrı, enfeksiyon ve sindirim sorunlarını kalıcı olarak ortadan kaldırmayı hedefler.

Safra Kesesi Ameliyatının Türleri Nelerdir?
Safra kesesi ameliyatı iki ana teknikle uygulanır:
1.Laparoskopik Safra Kesesi Ameliyatı (Kapalı Yöntem)
- Karında 3–4 küçük kesi açılır
- Kamera yardımıyla operasyon gerçekleştirilir
- Daha az ağrı
- Daha kısa hastanede kalış süresi
- Hızlı iyileşme
Günümüzde en sık tercih edilen yöntemdir.
2️.Açık Safra Kesesi Ameliyatı
- Karın bölgesinde daha büyük kesi yapılır
- Komplike vakalarda tercih edilir
- İyileşme süresi daha uzundur
Cerrah, hastanın genel sağlık durumuna ve hastalığın seyrine göre en uygun yöntemi belirler.
Safra Kesesi Ameliyatı Hangi Durumlarda Yapılır?

Safra kesesi ameliyatı aşağıdaki durumlarda önerilir:
- Safra kesesi taşları (kolelitiazis)
- Tekrarlayan safra koliği atakları
- Akut kolesistit (safra kesesi iltihabı)
- Safra kesesi polipleri
- Safra kanalı tıkanıklıkları
- Pankreatit atakları
Özellikle sık ağrı yaşayan ve yaşam kalitesi düşen hastalarda safra kesesi ameliyatı kalıcı çözüm sunar.
Safra Kesesi Ameliyatı Fiyatı
Safra kesesi ameliyatı fiyatı, çeşitli faktörlere bağlı olarak değişiklik gösterir:
- Kullanılan cerrahi teknik (kapalı / açık)
- Hastanenin donanımı
- Cerrahın deneyimi
- Hastanın genel sağlık durumu
- Ek tetkik ve yatış süresi
Özel hastanelerde fiyatlar değişkenlik gösterebilir. Ancak önemli olan yalnızca maliyet değil; güvenlik, deneyim ve hasta memnuniyetidir. Doğru merkez seçimi, komplikasyon riskini azaltır ve iyileşme sürecini hızlandırır.

Safra Kesesi Ameliyatı Sonrası İyileşme Süreci
Safra kesesi ameliyatı sonrası iyileşme süreci, uygulanan yönteme göre değişir.
Laparoskopik yöntem sonrası:
- Genellikle aynı gün veya ertesi gün taburcu
- 1 hafta içinde günlük yaşama dönüş
- Hafif ağrı ve gaz şikayeti olabilir
- 2–3 gün hastanede yatış
- 3–4 haftalık iyileşme süresi
- Daha belirgin kesi ağrısı
Açık ameliyat sonrası:
İlk günlerde hafif omuz ağrısı görülebilir. Bu durum laparoskopide kullanılan gazdan kaynaklanır ve geçicidir.
Safra Kesesi Ameliyatı Sonrası Nelere Dikkat Edilmeli?
Safra kesesi ameliyatı sonrası dikkat edilmesi gerekenler iyileşme sürecini doğrudan etkiler:
✔️ Beslenme
- İlk günlerde hafif ve yağsız gıdalar tercih edilmelidir
- Kızartma ve ağır yemeklerden kaçınılmalıdır
- Bol su tüketilmelidir
- İlk hafta ağır kaldırılmamalıdır
- Kısa yürüyüşler önerilir
- Kesi yerleri temiz tutulmalıdır
- Doktorun önerdiği pansuman düzenine uyulmalıdır
✔️ Fiziksel Aktivite
✔️ Yara Bakımı
Bu kurallara uyulduğunda safra kesesi ameliyatı sonrası komplikasyon riski oldukça düşüktür.

Safra Kesesi Ameliyatı Hakkında Sık Sorulan Sorular
Safra kesesi alınırsa yaşam nasıl etkilenir?
Safra kesesi olmadan da yaşam normal şekilde devam eder. Karaciğer safra üretmeye devam eder.
Safra kesesi ameliyatı riskli midir?
Her cerrahi işlemde olduğu gibi risk vardır; ancak günümüzde safra kesesi ameliyatı oldukça güvenli kabul edilir.
Ameliyat sonrası kilo alınır mı?
Doğrudan kilo artışı beklenmez. Beslenme alışkanlıkları belirleyicidir.
Ne zaman işe dönülür?
Kapalı yöntem sonrası genellikle 7–10 gün içinde işe dönüş mümkündür.
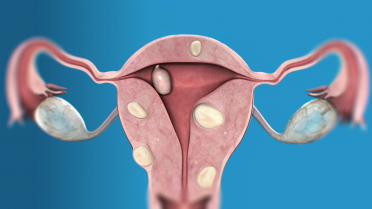
Miyom, rahimde (uterusta) gelişen, düz kas dokusundan kaynaklanan iyi huylu tümör yapılarıdır. Tıbbi olarak leiomyoma adı verilir. Tek bir miyom olabileceği gibi, farklı boyutlarda çok sayıda miyom da gelişebilir.
Miyomlar, bulundukları yere göre sınıflandırılır:
- Submuköz miyomlar: Rahim iç tabakasına yakın
- İntramural miyomlar: Rahim kas tabakasında
- Subseröz miyomlar: Rahmin dış yüzeyine yakın
- Pedinküllü miyomlar: Saplı yapıda, hareketli miyomlar
Çoğu miyom belirti vermezken bazıları yoğun şikâyetlere yol açabilir.
Miyom Belirtileri Nelerdir?
Miyomlar aşağıdaki belirtilerden bir veya birkaçıyla kendini gösterebilir:
- Aşırı adet kanaması
- Uzayan adet süreleri
- Kasık ve karın ağrısı
- Adet dönemleri arasında kanama
- Sık idrara çıkma, idrar yapmada zorlanma
- Kabızlık ve sindirim sorunları
- Karında şişlik, büyüme hissi
- İlişki sırasında ağrı
- Gebe kalmada güçlük
Bu belirtiler, miyomun yerleşimine ve büyüklüğüne göre değişir.
Miyom Şikayetleri Nelerdir?
Her kadında şikâyet aynı olmayabilir. Özellikle:
- Kanama şikâyetleri
- Sürekli baskı hissi
- Halsizlik ve kansızlık (anemi)
gibi bulgular miyom hastalarında yaygın olarak görülür.
Miyom Teşhisi (Tanısı) Nasıl Yapılır?
Erken tanı, miyom tedavisi sürecini kolaylaştırır. Tanıda kullanılan yöntemler:
Başlıca tanı yöntemleri:
- Jinekolojik muayene
- Ultrasonografik görüntüleme (USG)
- Gerekli durumlarda MR görüntüleme
- Kan tahlilleri
Bazı miyomlar gelişimsel açıdan yakın takip gerektirebilir.
Miyomlara Neden Olan Faktörler
Kesin nedeni bilinmemekle birlikte aşağıdaki faktörler miyom gelişimini etkiler:
- Genetik yatkınlık
- Hormonlar (Östrojen ve Progesteron)
- Fazla kilo ve obezite
- Erken yaşta adet görmek
- Yetersiz fiziksel aktivite
- Çevresel ve yaşam tarzı faktörleri
Ailede miyom geçmişi olan kadınlarda görülme ihtimali daha yüksektir.
Miyom Tedavisi
Miyom tedavisi, miyomun:
- Boyutu
- Sayısı
- Hastanın yaşı
- Çocuk isteği
- Şikâyet düzeyi
gibi etkenler dikkate alınarak planlanır.
Tedavi seçenekleri:
İlaç tedavisi
- Miyomun doğrudan çıkartılması (miyomektomi)
- Rahmin alınması (histerektomi)
- Uterin arter embolizasyonu
- MR odaklı ultrason tedavisi
Kudret International Hospital, miyom tedavisinde modern, kişiye özel yöntemler uygulamaktadır.
Miyom Ameliyatı
İlaç tedavisinin yeterli olmadığı durumlarda miyom ameliyatı tercih edilir.
Aşağıdaki durumlarda ameliyat önerilebilir:
- Kanamalar hayat kalitesini bozuyorsa
- Hızlı büyüyen miyom varsa
- Ağrı ve baskı şikâyetleri şiddetliyse
- Gebelik planını engelliyorsa
Miyom Ameliyatı Yöntemleri
Her hastada en uygun cerrahi teknik seçilir.
Kapalı Miyom Ameliyatı (Laparoskopik Miyom Ameliyatı)
- Küçük kesilerle yapılır.
- Hızlı iyileşme sağlar.
- Daha az ağrı ve iz oluşur.
- Kısa hastanede kalış süresi gerektirir.
Açık Miyom Ameliyatı
- Büyük ve çok sayıda miyomda tercih edilir.
- Rahimde ciddi deformasyon varsa uygulanır.
- Cerrahi görüş alanı daha geniştir.
Karar, uzman jinekolog tarafından değerlendirilerek verilir.
Miyom Ameliyatı Nasıl Yapılır?
Ameliyat sürecinde:
- Hastanın genel anestezi ile uyutulması
- Miyomların yerleşimine göre uygun kesilerin yapılması
- Miyom dokusunun çıkarılması
- Rahim yapısının korunarak kapatılması
- Kontroller sonrası iyileşme sürecinin takibi yapılır
Amaç: Rahmi koruyarak miyomu çıkarmak ve hastanın yaşam kalitesini artırmaktır.
Miyom Ameliyatının Avantajları
- Doğurganlığın korunması
- Ağrıların azalması
- Aşırı kanamanın kontrol altına alınması
- Fiziksel konforun artması
- Aneminin düzelmesi
Bu avantajlar, zamanında müdahale ile daha hızlı elde edilir.
Miyomlar Kansere Dönüşür Mü?
Çoğu miyom kansere dönüşmez ve iyi huyludur.
Ancak çok nadiren leiomyosarkom adı verilen kanser türü görülebilir. Bu yüzden:
- Takip
- Düzenli kontroller
ihmal edilmemelidir.
Miyom Ameliyatı Fiyatı Ankara
Miyom tedavisi ve miyom ameliyatı fiyatları, birçok faktöre göre değişiklik gösterebilir:
Fiyatı belirleyen kriterler:
- Miyomun boyutu ve sayısı
- Kullanılan cerrahi yöntem (kapalı/açık)
- Hastanede yatış süresi
- Hastanın genel sağlık durumu
Miyom Ameliyatı Hakkında Sık Sorulan Sorular ve Cevaplar
✨ Miyom ameliyatı sonrası hamile kalabilir miyim?
Evet. Özellikle miyomektomi, doğurganlığın korunması için uygulanır.
✨ Ameliyat sonrası iyileşme ne kadar sürer?
Kapalı ameliyatta birkaç hafta, açık ameliyatta 4-6 hafta sürebilir.
✨ Miyom tekrarlar mı?
Evet, bazı hastalarda yeni miyom gelişebilir. Düzenli takip önemlidir.
✨ Her miyom ameliyat gerektirir mi?
Hayır. Belirti vermeyen miyomlar sadece izlenebilir.
✨ Ameliyat sonrası iz kalır mı?
Kapalı yöntemde izler çok küçüktür.
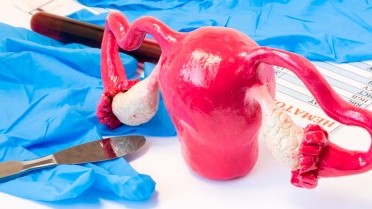
Rahim Alma Ameliyatı (Histerektomi), rahmin çeşitli nedenlerle çıkarılması işlemidir. Bu ameliyat, kadın sağlığı açısından birçok durumda hayat kalitesini önemli ölçüde artırabilir.
- Histerektomi, uterusun (rahim) vücuttan tamamen çıkarılmasıdır.
- Ameliyat, karından kesi ile (açık ameliyat), karına birkaç küçük kesi ile (kapalı/laparoskopik ameliyat) ya da vajinal yoldan gerçekleştirilebilir.
- Hangi yöntemin seçileceği; hastanın durumu, anatomisi, rahim büyüklüğü ve cerrahın deneyimine bağlıdır.
Histerektomi Hangi Durumlarda Yapılır?
Histerektomi, başka bir deyişle rahim alma ameliyatı aşağıdaki durumlarda uygulanabilir:
- Myom (iyi huylu tümörler): Rahim kas tabakasından kaynaklı iyi huylu tümörler, ağır kanama, sancı, bası gibi şikâyetlere neden olabilir.
- Anormal/yoğun kanamalar: Medikal tedavilerle kontrol altına alınamayan ağır veya uzun süren kanamalar.
- Endometriozis ya da pelvik yerleşimli patolojiler: Ağrı, kısırlık veya diğer komplikasyonlara yol açan hastalıklar.
- Doğumsal veya edinsel rahim sarkmaları (prolapsus): Vajinal yapı sarkması ve buna bağlı yakınmalar.
- Kanser ya da kanser şüphesi olan durumlar: Rahim, rahim ağzı, yumurtalık gibi jinekolojik kanserlerde radikal veya total histerektomi tercih edilebilir.
Histerektomi Kimlere Yapılır?
Histerektomi, genellikle aşağıdaki kriterleri taşıyan kadınlarda düşünülür:
- Medikal tedavi ile şikâyetleri kontrol altına alınamayan hastalar
- Rahim yapısı, büyüklüğü veya hastalığın konumu nedeniyle ameliyat riskinin kabul edilebilir olduğu haller
- Cinsel yaşam, doğurganlık planı gibi konular doktor-hasta birlikte değerlendirilerek karar verilmişse
- Kanser ya da prekanseröz lezyon varlığında, bu durumda ameliyat, kanser riskini ortadan kaldırabilir
Ameliyat kararı verirken, avantaj ve riskler; hasta yaşı, genel sağlık durumu, üreme isteği ve yaşam tarzı dikkate alınmalıdır.
Histerektomi Nasıl Yapılır?
Ameliyat genel ya da bölgesel (epidural/spinal) anestezi altında gerçekleştirilir.
Genel adımlar şöyle özetlenebilir:
- Rahmi besleyen damarlar ve destek bağları bağlanır ve kesilir.
- Rahim, çevresindeki organlardan (mesane, bağırsak vs.) dikkatli bir şekilde ayrılır.
- Rahim, seçilen yönteme göre karın kesisinden ya da vajinal yoldan vücut dışına alınır.
- Vajinal kanal dikişlerle kapatılır ve gerekirse yumurtalıklar veya tüpler alınır.
Histerektomi Teknikleri
1. Kapalı (Laparoskopik) Rahim Alma Ameliyatı
Kapalı histerektomi, karında küçük kesiler açılarak, genellikle göbek çevresinden kamera (laparoskop) ve özel cerrahi aletler ile yapılır.
Kapalı (Laparoskopik) Histerektominin Avantajları
- Daha az cerrahi travma ve daha küçük kesiler → daha az yara izi.
- Kan kaybının azalması.
- Daha az ağrı, daha kısa hastanede kalış süresi, daha hızlı iyileşme ve günlük hayata dönüş.
- Vajinal histerektominin mümkün olmadığı durumlarda (örneğin; yapışıklık, anatomik zorluklar, büyük rahim, ek patolojiler) tercih edilebilir.
Kapalı (Laparoskopik) Ameliyatı Gerektiren Durumlar
- Vajinal yollarla rahim çıkarılması teknik olarak mümkün değilse (örneğin büyük rahim, anatomik zorluk, yapışıklık)
- Ek olarak yumurtalık ya da tüplerin çıkarılması gerekiyorsa (salpingo-ooferektomi)
- Pelvik patoloji endometriozis, kist, benign tümör vs. bir arada mevcutsa
2. Açık Rahim Alma Ameliyatı (Abdominal Histerektomi)
- Karın ön duvarına yapılan büyük bir kesi ile rahim karından çıkarılır.
- Özellikle rahim çok büyükse, ciddi yapışıklık varsa, kanser durumu söz konusu ise tercih edilir.
- Daha kapsamlı cerrahi görüş imkânı sağlar; ancak iyileşme süresi daha uzun, hastanede yatış süresi ve ameliyat sonrası rahatsızlık daha fazladır.
3. Vajinal Histerektomi
- Rahim, vajinal yoldan çıkarılır; karında hiçbir kesi olmaz.
- Minimal invazivdir; yara izi yoktur, iyileşme süreci ve hastanede kalış süresi genellikle en kısadır.
- Ancak her hastada uygulanamayabilir — rahimin büyüklüğü, yapısı, ek patolojiler veya cerrahi akses zorlukları gibi nedenlerle tercih edilmeyebilir.
Histerektomi Fiyatı
Histerektomi ameliyat fiyatları; hastanenin konumu, ameliyat yöntemi (laparoskopik / açık / vajinal), hastanın genel durumu, ek işlemler ve sigorta kapsamına bağlı olarak değişkenlik gösterir.
Net fiyat bilgisi almak için tedaviyi planladığınız hastane ve hekiminizle iletişime geçmeniz en doğru yol olacaktır.
Sık Sorulan Sorular (SSS)
S: Histerektomi sonrası cinsel hayat devam eder mi?
A: Evet, ameliyat sonrası iyileşme süreci tamamlandıktan sonra (genellikle 4–6 hafta) cinsel hayat devam edebilir. Vajinal kuruluk olabilir; hormon tedavisi ya da kayganlaştırıcılar gerekebilir.
S: Histerektomi sonrasında regl olur muyum?
A: Hayır, rahim alındığı için regl kanaması ortadan kalkar.
S: Yumurtalıklar da alınırsa ne olur?
A: Yumurtalıklar alındığında hormon üretimi durabilir, bu menopoz benzeri belirtilere yol açabilir. Hormon replasman tedavisi değerlendirilebilir.
S: Laparoskopik histerektominin riski var mı?
A: Evet — mesane ya da üreter (idrar yolunu böbrekten mesaneye taşıyan yapı) yaralanması riski, açık ameliyata göre biraz daha yüksek olabilir.
S: Hangi yöntemi seçmeliyim?
A: Bu karar; rahmin büyüklüğü, hastalığın tipi, kadınsal anatomi, genel sağlık durumu ve cerrahın deneyimine göre hastane ve hekiminiz tarafından verilmelidir. Vajinal ya da laparoskopik yöntem mümkünse genellikle ilk tercih edilir.
Yüz ilk bakışta insanın en çok göze çarpan bölgesi olmakla birlikte bu bölgede bulunan şekil bozukluklarının düzeltilmesi estetik ve psikolojik açıdan oldukça önemlidir. Tıp alanında uygulanan tekniklerin gelişmesi ve yenilikçi yöntemlerin bulunması sayesinde yapılan burun ameliyatı operasyonları, günümüz koşullarında geçmişe oranla çok daha basit ve ameliyat sonrası daha az ağrısız şeklinde gerçekleştirilebilir.
Rinoplasti olarak adlandırılan burun estetiği uygulamaları, hem estetik beklentilerle hem de sağlık açısından önemli bir gereklilik olabilir. Bölgedeki şekilsel ya da burun yapısı ile ilgili bozuklukların ortadan kaldırılması sonucunda kişi hem daha sağlıklı bir şekilde nefes ve alıp verebilir hem de istediği görünümdeki buruna sahip olabilir.
Burun Estetiği (Rinoplasti) Nedir?”Rinoplasti nedir?” sorusu pek çok kişi tarafından araştırılmaktadır. Burun estetiği, burun şeklinin bu yapı içerisindeki kemik ve kıkırdak yapılarında değişiklikler yapılarak gerçekleştirilen bir estetik cerrahi operasyonudur. “Rinoplasti nedir?”, “Burun estetiği fiyatları nelerdir?“, “Burun ameliyatı sonrası dikkat edilmesi gerekenler nelerdir?” gibi soruların yanıtlarını bulmak için makalemizin devamını okuyabilirsiniz.
Septorinoplasti, rinoplasti gibi isimlerle de adlandırılan burun estetiği, estetik operasyonlar içerisinde en sık uygulananlardan biridir. Burunda doğumsal olarak var olan, sonradan oluşan veya travmalara bağlı olarak ortaya çıkmış olan şekil bozukluklarının giderilmesi amacıyla yapılır. Şekil bozukluğu, bazı durumlarda yalnızca görsel açıdan rahatsızlık vermesi sebebiyle düzeltilirken çoğu kişide solunum bozukluğu gibi problemlere yol açması nedeniyle de düzeltilmesi gerekli olabilir.
BurunEstetiği(Rinoplasti) Ameliyatı Ne Kadar Sürer?
Erkeklerde de kadınlarda da uygulanabilen rinoplasti, komplike bir operasyondur.Beklenen sonucun tam olarak elde edilmesi 6 ila 12 ay aralığında bir süreçgerektirir. Bu süreç burundaki operasyonun büyüklüğüne, burundaki dokularınyapısına veya sorunun ciddiyetine göre değişkenlik gösterir. Burun ameliyatısonrasında hastaların bir kısmında tam olarak istenilen şeklin eldeedilebilmesi için küçük düzeltme uygulamaları gerekli olabilir.
Burun ameliyatı fiyatlarları burun ameliyatı konusunda en çok merak edilen konulardan biri olsa da hekimin deneyimi, operasyonun uygulandığı sağlık merkezinin deneyimi, hastanın durumu gözetilmeden burun ameliyatı fiyatları konusunda net bir şey söylemek mümkün değildir. Sadece rinoplasti ve burun ameliyatı fiyatları değil, burun dolgusu fiyatları da düşündürücüdür. Bütün bu operasyonlar için hastayı muayene etmeden kesin bir şey söylenemez.
Burun Estetiği(Rinoplasti) Neden Yapılır?
Burun ameliyatları(Rinoplasti), fonksiyonel ya da kozmetik nedenler ile gerçekleştirilebilir. Operasyonun yapılma nedenlerinden ilki burunda bulunan doğumsal veya sonradan gelişmiş bir şekil bozukluğu nedeniyle nefes alıp vermeye ilişkin problemlerin görülmesidir. Solunum sorunlarına neden olan şekil bozukluğu gözle görülebilir bir bozukluk olabileceği gibi, burnun iç kısmında yer alan ve dışarıdan fark edilemeyecek bir bozukluk(septum deviasyonu, nazal polip vb.) da olabilir. İkinci neden ise kişinin burnunun görünümünden rahatsız olması ve daha farklı görünen bir buruna sahip olmak istemesidir.
Burun Estetiği(Rinoplasti) Kimlere Yapılır?
Burnun kemik kısmında bir eğrilik veya çıkıklığın olması,kıkırdak yapısında gözlenen şekil bozuklukları, burnun aşırı büyük olması,burun yapısında asimetriklik olması gibi durumlar, burun estetiği ameliyatını gerektirennedenler arasında yer alır. Estetik amaçlarla yapılanoperasyonlarda tamamen kişisel tercihler rol oynar. Bazı kişiler çok büyük veyaçıkıntılı bir burnu olmasına karşılık burnunun görünümünden gayet memnun iken,bazı kişiler normal görünümde bir burun yapısına sahip olmalarına karşılıkfarklı bir burun görüntüsünü tercih edebilir. Sonuç olarak rinoplastioperasyonları, sağlık sorunları veya kişisel tercihler nedeniyleyapılabilen ve oldukça yaygın şekilde uygulanan ameliyatlardır.
Cerrahi müdahale ile burun yapısında birçok değişiklikgerçekleştirilebilir:
- Burun büyüklüğünün değiştirilmesi
- Burun açısının değiştirilmesi
- Burun köprüsünün düzleştirilmesi
- Burun ucunun yeniden şekillendirilmesi
- Burun deliklerinin düzenlenmesi
Burun Ameliyatı(Rinoplasti) Nasıl Yapılır?
Burun ameliyatlarında operasyonun kendisi kadar ameliyat öncesi dönemde önem arz eder. Hekimle yapılan görüşmelerde öncelikle hastanın estetik operasyoniçin uygun bir adayolup olmadığı değerlendirilir. Aynı zamanda hekim ilehasta karşılıklı fikir alışverişleri ile beklentilerini ve olası sonuçları tamolarak anlatabilmelidir.
Hekim opere edilecek hastanın tıbbi öyküsünü, rahatsızlıklarını ve hali hazırda kullandığı ilaçları değerlendirir. Hemofili gibi aşırı kanamaya neden olabilecek sağlık problemleri varlığında kozmetik nedenli burun estetiği ameliyatının yapılması uygun olmayabilir.
Tıbbi öykü alımı sonrasında hekim tarafından gerçekleştirilen fizik muayenede hastanın burun derisi, iç ve dış yapıları endoskopik incelenir ve yapılacak değişiklikler planlanır. Hekimler aynı zamanda ameliyat öncesinde hastanın uygunluğuna karar vermek adına çeşitli kan analizleri ve biyokimyasal laboratuvar tetkiklerine de başvurabilir.
Yüz ilk bakışta insanın en çok göze çarpan bölgesi olmaklabirlikte bu bölgede bulunan şekil bozukluklarının düzeltilmesi estetik vepsikolojik açıdan oldukça önemlidir. Tıp alanında uygulanan teknikleringelişmesi ve yenilikçi yöntemlerin bulunması sayesinde yapılan burun ameliyatıoperasyonları, günümüz koşullarında geçmişe oranla çok daha basit operasyonlarşeklinde gerçekleştirilebilir.
Rinoplasti olarak adlandırılan burun estetiği uygulamaları, hem estetikbeklentilerle hem de sağlık açısından önemli bir gereklilik olabilir. Bölgedekişekilsel ya da burun yapısı ile ilgili bozuklukların ortadan kaldırılmasısonucunda kişi hem daha sağlıklı bir şekilde nefes alıp verebilir hemde istediği görünümdeki buruna sahip olabilir.
Burun Estetiği (Rinoplasti) Nedir?
“Rinoplasti nedir?” sorusu pek çok kişi tarafından araştırılmaktadır. Burun estetiği, burun şeklinin bu yapı içerisindeki kemik ve kıkırdak yapılarında değişiklikler yapılarak gerçekleştirilen bir estetik cerrahi operasyonudur. “Rinoplasti nedir?”, “Burun estetiği fiyatları nelerdir?“, “Burun ameliyatı sonrası dikkat edilmesi gerekenler nelerdir?” gibi soruların yanıtlarını bulmak için makalemizin devamını okuyabilirsiniz.
Septorinoplasti, rinoplasti gibi isimlerle de adlandırılan burun estetiği, estetik operasyonlar içerisinde en sık uygulananlar bir tanesidir. Burunda doğumsal olarak var olan, sonradan oluşan veya travmalara bağlı olarak ortaya çıkmış olan şekil bozukluklarının giderilmesi amacıyla yapılır. Şekil bozukluğu, bazı durumlarda yalnızca görsel açıdan rahatsızlık vermesi sebebiyle düzeltilirken çoğu kişide solunum ve koku bozukluğu gibi problemlere yol açması nedeniyle de düzeltilmesi gerekli olabilir.
Burun Estetiği(Rinoplasti) Operasyonunda Doktor Seçimi Neden Önemli?
Hangi nedenden dolayı burun estetiği operasyonu uygulanacak olursaolsun, öncelikli hedef, burundaki solunum yolunun operasyon sonunda en iyişekilde çalışabilir hale getirilmesidir. Operasyon esnasında burnun yenidenşekillendirilmesi (rekonstrüksiyon), şekil bozukluklarının giderilmesi veya birbölümünün şeklinin değiştirilmesi işlemlerinden biri veya birkaçıuygulanabilir.
Rinoplasti uygulaması düşünen kişilerde burun dokularının estetik operasyona uygunolup olmadığı mutlaka cerrah tarafından yapılacak olan muayene esnasındakontrol edilmelidir. En ufak bir müdahalenin oldukça belirgin sonuçlardoğurması nedeniyle burun ameliyatı mutlaka alanındauzman bir cerrah tarafından yapılmalıdır. Cerrahın uzmanlığı, bualandaki deneyimi ve toplam operasyon sayısı burun estetiği fiyatlarınıdeğiştirebilir.
Burun Estetiği(Rinoplasti) Ameliyatı Ne Kadar Sürer?
Erkeklerde de kadınlarda da uygulanabilen rinoplasti, komplike biroperasyondur. Beklenen sonucun tam olarak elde edilmesi 6 ila 12 ayaralığında bir süreç gerektirir. Bu süreç burundaki operasyonunbüyüklüğüne, burundaki dokuların yapısına veya sorunun ciddiyetine göredeğişkenlik gösterir. Burun ameliyatı sonrasında hastaların bir kısmında tamolarak istenilen şeklin elde edilebilmesi için küçük düzeltme uygulamalarıgerekli olabilir.
Burun ameliyatı öncesi ve sonrasında yapılan uygulamalardiğer ameliyatlarla ile hemen hemen aynıdır. Ameliyat süresi dahakısa olup tüm işlemler 30-60 dakika aralığında bir süreçte tamamlanır. Burunucu kaldırma operasyonu hastaları diğer burun operasyonlarında olduğunu gibi genellikle aynıgün içerisinde taburcu edilir. Burun ucu kaldırmaoperasyonlarının İyileşme süresi de rinoplasti ameliyatlarına oranla dahakısadır.
Burun Estetiği(Rinoplasti) Neden Yapılır?
Burun ameliyatları, fonksiyonel ya da kozmetik nedenler ile gerçekleştirilebilir.Operasyonun yapılma nedenlerinden ilki burunda bulunan doğumsal veyasonradan gelişmiş bir şekil bozukluğu nedeniyle nefes alıp vermeyeilişkin problemlerin görülmesidir. Solunum sorunlarına neden olanşekil bozukluğu gözle görülebilir bir bozukluk olabileceği gibi, burnun içkısmında yer alan ve dışarıdan fark edilemeyecek bir bozukluk da olabilir.İkinci neden ise kişinin burnunun görünümünden rahatsız olması ve dahafarklı görünen bir buruna sahip olmak istemesidir.
Burun Estetiği(Rinoplasti) Kimlere Yapılır?
Burnun kemik kısmında bir eğrilik veya çıkıklığın olması, kıkırdakyapısında gözlenen şekil bozuklukları, burnun aşırı büyük olması, burunyapısında asimetriklik olması gibi durumlar, burun estetiği ameliyatınıgerektiren nedenler arasında yer alır. Estetik amaçlarla yapılanoperasyonlarda tamamen kişisel tercihler rol oynar. Bazı kişiler çok büyük veyaçıkıntılı bir burnu olmasına karşılık burnunun görünümünden gayet memnun iken,bazı kişiler normal görünümde bir burun yapısına sahip olmalarına karşılıkfarklı bir burun görüntüsünü tercih edebilir. Sonuç olarak rinoplastioperasyonları, sağlık sorunları veya kişisel tercihler nedeniyleyapılabilen ve oldukça yaygın şekilde uygulanan ameliyatlardır.
Cerrahi müdahale ile burun yapısında birçok değişiklikgerçekleştirilebilir:
- Burun büyüklüğünün değiştirilmesi
- Burun açısının değiştirilmesi
- Burun köprüsünün düzleştirilmesi
- Burun ucunun yeniden şekillendirilmesi
- Burun deliklerinin düzenlenmesi
Burun Ameliyatı(Rinoplasti) Nasıl Yapılır?
Burun ameliyatlarında operasyonun kendisi kadar ameliyatöncesi dönem de önem arz eder. Hekimle yapılan görüşmelerde önceliklehastanın estetik operasyon için uygun bir aday olup olmadığıdeğerlendirilir. Aynı zamanda hekim ile hasta karşılıklı fikiralışverişleri ile beklentilerini ve olası sonuçları tam olarakanlatabilmelidir.
Hekim opere edilecek hastanın tıbbi öyküsünü, rahatsızlıklarını ve hali hazırda kullandığı ilaçları değerlendirir. Hemofili gibi aşırı kanamaya neden olabilecek sağlık problemleri varlığında kozmetik nedenli burun estetiği ameliyatının yapılması uygun olmayabilir.
Tıbbi öykü alımı sonrasında hekim tarafından gerçekleştirilen fizikmuayenede hastanın burun derisi, iç ve dış yapıları incelenir ve yapılacakdeğişiklikler planlanır. Hekimler aynı zamanda ameliyat öncesinde hastanınuygunluğuna karar vermek adına çeşitli kan analizleri ve biyokimyasallaboratuvar tetkiklerine de başvurabilir.
Burun Estetiği(Rinoplasti) Operasyonuna Nasıl Hazırlanılmalı?
Ameliyat olması planlanan hastaların burun fotoğrafları çekilebilir. Bufotoğraflar hem ameliyat sonrası beklentilerin aydınlatılmasında hem de hekimeoperasyon sırasında yol göstermede etkili olabilir. Hastaların dikkat etmesigereken bir diğer husus da ibuprofen ve aspirin gibi non steroidantiinflamatuar ilaçların ameliyattan 2 hafta öncesi ve sonrasındakullanılmamasıdır. Bu ilaçlar pıhtılaşma işlevlerini olumsuz yönde etkileyerekkanamayı arttırıcı etki gösterebilir. Hekimlerinizin kullandığınızilaç ve takviye ürünlerin tamamını bilmesinin sağlığınız veiyileşmeniz açısından ne derece önemli olduğu unutulmamalıdır.
Burun Estetiği(Rinoplasti) Öncesi Hangi Hazırlıklar Yapılır?
Burun ameliyatı(Rinoplasti) çoğunlukla genel anestezi altında yapılan bir operasyon türüdür. Yalnızca küçük dokunuşlar gerektiren basit rinoplasti operasyonlarında ise cerrahın tercihine göre lokal anestezi de uygulanabilir. Ameliyat ortalama olarak 2-4 saat sürerken ameliyat öncesi hazırlıklar ve ameliyat sonrasında yapılan uygulamalar ve müşahede süreleri ile birlikte bir rinoplasti operasyonu genellikle 1 gününüzü alır.
Rinoplasti ameliyatı öncesi hastanın hangi ürünleri ya da ilaçlarıtüketmemesi gerektiğine ilişkin bilgiler operasyonu gerçekleştirecek uzmandoktor tarafından detaylı şekilde anlatılır. Bazı bitki çayları, kansulandırıcılar, ilaçlar, burun spreyleri kullanımına ilişkin özel bir prosedürgerekebilir. Alanında uzman rinoplasti cerrahı ameliyat öncesi hastaya düşenyükümlülükleri detaylı şekilde paylaşır. Bu süreç tıpkı rinoplasti operasyonugibi kişiseldir ve hastadan hastaya değişiklik gösterir.
Burun Estetiği(Rinoplasti) Ameliyatı Sonrasında Nelere Dikkat Edilmeli?
Ameliyatı ve ameliyat sonrası dönemi olumsuz yönde etkileyebilecek bir diğer davranış da tütün kullanımıdır. Sigara dumanı hem iyileşme sürecini yavaşlatır hem de içeriğinde nikotin ile kan damarlarında kasılmaya neden olarak iyileşme dönemindeki dokuya gelen oksijen ve kan desteğinin azalmasına neden olur. İyileşme sürecinin sağlıklı şekilde geçirilmesi için ameliyat öncesi ve sonrası dönemde tütün kullanımının sonlandırılması önerilir.
Burun Estetiği (Rinoplasti) Ameliyatı Çeşitleri Nelerdir?
Yaygın olarak tercih edilen 2 farklı burun estetiği tekniği vardır. Bunlardan ilki olan açık rinoplastide burun delikleri arasından küçük bir kesi açılır ve bu kesi sayesinde cerrahın görüş açısı genişletilir. Genellikle burundaki şekil bozukluğu ileri düzeyde olan veya daha önceden farklı bir burun ameliyatı geçirmiş olan kişilerde açık rinoplasti tekniği tercih edilir.
Kapalı Rinoplasti Nedir?
Bir diğer teknik olan kapalı rinoplastide ise yapılan kesi burun delikleri içerisinde kalacak şekilde ayarlanır. Açık rinoplasti ile kapalı rinoplasti arasındaki temel fark kesilerin yapıldığı yerdir. Cerrahın görüş alanı azdır.
AmeliyatsızBurun Estetiği (Likit Rinoplasti) Nedir?
Burundaki şekil bozukluğunun çok ciddi boyutta olmadığı durumlarda tercih edilen uygulamalarından bir tanesi de ameliyatsız burun estetiğidir. Burun dolgusu fiyatları da bu ameliyatsız yöntemin gerçekleştirileceği metoda bağlı değişebilir. Burun dolgusu fiyatını etkileyen pek çok faktör olmakla birlikte kliğinin deneyimi, hekimin tecrübesi ve uzmanlığı, kaç başarılı operasyon gerçekleştirdiği öne çıkan faktörlerdendir.
Burun ucu düşüklüğü, burunda kontür problemi, kırışık burungörünümü ve burun basıklığı gibi hafif problemlerin tedavisinde oldukçagüvenilir bir seçenek olan ameliyatsız burun ameliyatı uygulamaları, oldukçabasit operasyonlar olmakla birlikte dolgu için tercih edilen ürünler tamamengüvenilir yapıya sahiptir. Hyaluronik asit en sık olarak kullanılan enjekteedilebilir jel benzeri dolgu maddesidir.
Enjeksiyon sonrasında o bölgedeki derin cilt katmanlarına ulaşan dermal dolgular istenilen şekle ulaşmayı sağlar. İşlemden işleme ve kullanılan dolgu materyaline göre değişkenlik göstermekle birlikte elde edilen görünüm 4 aydan 1 yıla kadar etkili şekilde mevcudiyetini koruyabilir. Her işlemde değişebilen dolgu materyali burun dolgusu fiyatlarının da değişmesine yol açabilir.
Likit rinoplasti uygulamaları cerrahi rinoplastigirişimlerine göre oldukça basit işlemlerdir. Bu yöntemleyapılan estetik uygulamalarda buruna yeni bir görünüm kazandırmanın yanı sıradoğuştan düşük olan veya yaşla birlikte düşen burun uçlarında istenen görüntü eldeedilebilir. Burun ameliyatı fiyatlarına etki edenparametlerinin başında hekimin deneyimi, uzmanlığı işlemin gerçekleşeceğiklinik ya da hastanenin güvenilirliği etki etmektedir.
Burun Ameliyatı(Rinoplasti) Sonrası Dikkat Edilmesi Gerekenler
Ameliyat sonrasında genellikle ağrı oluşur ve bu nedenle anestezinin etkisinin geçmesi beklenmeden hastaya ağrı kesici uygulamaları yapılır. Burun ameliyatı operasyonu sonrasında doktorunuzun önerdiği ilaçlar aksatılmadan kullanılmalıdır. Ameliyat sonrasında genellikle 4-6 saatlik bir süre boyunca ayağa kalkmak önerilmez. Ayağa ilk kalkışınızda baş dönmesi, göz kararması gibi sorunlar gözlenmesi normaldir. Bu nedenle bir yakınınızdan yardım almanız önerilir. Ayrıca ameliyattan sonra hastalara antibiyotik, ağrı kesici, burun yıkama solusyonu, burun içi nemlendirici verilir.
Hem burun ameliyatı esnasında hem de sonrasında genizden kansızıntısı gerçekleşmesi normaldir. Bu kanama farkında olmadan yutularak bulantıve kusmaya neden olabilir. Bu nedenle kanlı kusma veya ertesi gün kandankaynaklı olarak siyah renkli dışkı gözlenebilir. Ameliyattan 6 saat sonra eğermide bulantısı yok ise su içilebilir. Çorba ve ayran gibi sulu gıdalar azarazar tüketilmeye başlanabilir.
Burun Ameliyatı(Rinoplasti) Kaç Günde İyileşir?
Burun ameliyatı yapılan hastalarda iyileşme süresi operasyonun boyutuna göre değişmekle birlikte hastalar genellikle 4-6 saat içerisinde ayağa kalkarak dolaşmaya, 6 saat sonra bulantı ve kusma yok ise yemek yemeye başlayabilir. Pek çok hasta burun ameliyatı kaç günde iyileşir? Kaç günde normal yaşantıya geri dönülebilir gibi soruların yanıtını merak etmektedir. Hastalar bazı durumlarda aynı gün taburcu edilirken bazen de 1 gece müşahede (gözlem) altında tutulduktan sonra ertesi gün taburcu edilir. Ameliyat bitiminde genellikle buruna tamponlar yerleştirilir. Bu tamponlar 1-2 gün sonra, burun sırtına yerleştirilen kalıp ise ameliyattan yaklaşık olarak 2-3 gün sonra çıkartılır.
Burun Estetiği(Rinoplasti) Kalıcı Mıdır?
Burun estetiği yaptırdıktan sonra hastaların en çok merak ettiğikonulardan biri de burun ameliyatının ne kadar kalıcı olduğudur. Kalıcıbir estetik görünüme ne kadar sürede ulaşılacağı da diğer merak edilen konulararasında yer alır. Burun estetiğinin yüz ile uyumunun yakalanması birkaç ay ile bir kaç yıl arasında değişen bir süreci kapsayabilir. Özellikleburun görünümünden operasyonun ardından bir kaç yıl geçmesine rağmen memnunkalmayan hastalar, revizyon rinoplasti ya da revizyon burun estetiğioperasyonlarını tercih edebilir.
Doğru doktorseçimi revizyon rinoplasti operasyonlarına başvurma seçeneğini azaltmakanlamında da işe yarar. Revizyon rinoplastioperasyonlarına sıklıkla başvurma nedeni arasında hastaların ilkrinoplasti operasyonunun ardından hastaların, istedikleri kalıcılıkta veşekilde, yüz hatlarıyla uyumlu bir görünümü yakalayamamış olmaları yeralabilir.
Burun Estetiği(Rinoplasti) Sonuçları
Ameliyat sonrasında hastalar herhangi bir komplikasyonungerçekleşmemesi durumunda genellikle 1 hafta ile 10 gün arası bir süreiçerisinde iş yaşantısına geri dönebilir. Operasyon sonrası şişlik ve morlukların oluşmasınormaldir ve zamanla hafifleyerek 1 hafta-10 gün içerisinde makyajlakapatılacak düzeye kadar azalır. Burun ameliyatı sonuçlarıüzerinde en çok etkili olan öğelerden biri hastaların iyileşme ve şişliksürecinin ardından yaşadığı deneyim olabilir. Burun estetiğisonuçlarını en iyi şekilde elde edebilmek için alanında uzman hekimle vehastanın beklentileri üzerine konuşarak karar verilebilir.
Ameliyatın üzerinden 1 ay geçtikten sonra oluşan ödemin%75-80’lik kısmı yok olur. Hedeflenen şekil ve tam iyileşmeye ise ameliyattanbir yıl sonra ulaşılır. Bu süreç içerisinde burun bölgesinde sabahları oluşanve ilerleyen saatlerde kaybolan ödem sorunu görülmesi normaldir. Burun estetiğisonuçları bir kaç sene içerisinde yüzle daha uyumlu ve kişilerin en memnunolduğu hali alabilir.
Sağlıklı bir prostat ceviz büyüklüğünde ve yaklaşık 20 gramdır. İyi huylu prostat büyümesi mesane ile üretra denen idrar kanalının üst kısmında yerleşmiş olan prostat bezinin büyümesidir. Prostat büyümesi; sık idrara çıkma, idrar yaparken yanma, kesik kesik idrar yapma, idrarını tam boşaltamama, gece sık sık idrara çıkma ve zaman zaman idrar kaçırma gibi şikayetlere sebebiyet vermektedir. Hastanın yaşam kalitesini olumsuz yönde etkileyen bu şikayetler sosyal hayatta da zorluklara sebep olur.
Ameliyat Olmaktan Çekinen Ve İlaç Kullanmak İstemeyenHastalara Çözüm
Günümüzde iyi huylu prostat büyümesinde ameliyatsız yöntem olarak sıcak su buharlı tedavi (R*zum Tedavisi) uygulanmaktadır. Birkaç damla steril su; radyofrekans enerjisiyle su buharına dönüştürülerek tıkanıklığa sebep olan prostat dokusuna uygulanır ve buradaki hücrelerin ölmesi sağlanır. Bu hücrelerin ölmesiyle prostat dokusu küçülür ve idrar yolu önündeki engel kalkmış olur. İyi huylu prostat büyümesi hastalığı olan ancak ilaç tedavisine rağmen yarar görmeyen yada yıllarca prostat ilacı kullanmak istemeyen her yaştaki hastaya uygulanabilir. Ayrıca, hem ilerleyen yaş hem de ek hastalıkları nedeni ile genel anestezi ya da spinal anestezi alamayan ve sondayla yaşamak zorunda olan hastalara bu tedavi yöntemi güvenle uygulanabilmekte ve bu hastalar için umut ışığı olmaktadır.
Cerrahi Uygulamalarla Cinsel Yaşamın Olumsuz Etkilemesini
İstemeyen Hastalar Başta Olmak Üzere Birçok Hasta Prostat Sıcak Su Buharı
Tedavi (R*zum Tedavisi) Uygulamasından Yararlanabilir.
Hızlı ve etkili bir yöntem olan Sıcak Su Buharlı Tedavi (R*zum Tedavisi), hastalara birçok avantaj sağlamaktadır. Tedavi, bir cerrahi yöntem olmadığı için iyi huylu prostat büyümesi ameliyatlarının sebep olabileceği boşalma ve ereksiyon ile ilgili yan etkilere karşı hastaları korumaktadır. Hastaların geneli işlemin ardından hastanede kalmaya gerek olmadan birkaç saat sonra taburcu edilebilmektedir.
Su Buharlı Tedavi (R*zum Tedavisi) İyi Huylu Prostat Büyümesi İçin Uzun Vadede İyi Sonuçlar Veren Güvenli Ve Etkili Bir Tedavidir.
2017 yılından itibaren dünyanın gelişmiş ülkelerinde uygulanmakta olan prostat Sıcak Su Buharı Tedavi (R*zum Tedavisi) uygulaması, dünya genelinde 35.000’den fazla hastaya güvenle gerçekleştirilmiş ve hastalar başarı ile tedavi olmuştur. 5 yıllık sonuçlara göre hastaların Su Buharlı Tedavi (R*zum Tedavisi) sonrasında tekrar tedavi ihtiyacı %4,4 gibi düşük bir orandadır.
Koroner bypass cerrahisi daralmış veya tıkanmış koroner arterlerin yeterli şekilde kan almasını yani o damarların işlevsel hale sokulmasını hedefleyen bir cerrahi tedavi yöntemidir.
Koroner arter cerrahisinin tıp tarihindeki yeri çok eskileredayanmaz, ancak gelişimi çok hızlıdır. Teknolojinin ilerlemesi ile birliktekoroner arter hastalığının ilerlemesi paralellik gösterir.
Modern kalp cerrahisini başlatan adım hiç şüphesizekstrakorporeal dolaşımın, yani yapay kalp – akciğer makinasının kullanıma girmesidir.Bu dolaşım tekniği ile kalp durdurulabilmekte ve kalp ile akciğerin yapmaklayükümlü oldukları görevler yerine getirilebilmektedir. Ekstrakorporeal dolaşımtekniğini kullanarak dünyada ilk başarılı açık kalp ameliyatını John Gibbonyapmıştır. Gibbon 1953’te 18 yaşındaki birbayan hastada bu tekniği kullanarak atrial septumdefektini, yani kalbin iki kulakçığı arasında doğumsal olarak oluşan deliği başarıyla kapatmıştır. Daha sonraki yıllarda çeşitli doğumsal ve edinsel kalphastalıklarının cerrahi tedavilerinin başarı ile gerçekleştirildiğigörülmektedir.
İnsanda ilk koroner bypass 1962’de Sabiston tarafından gerçekleştirilmiş,fakat olgu 3 gün sonra kaybedilmiştir. 1968’de Cleveland klinikte Favaloro sağ koroner artere ilk başarılı bypass ameliyatını yapmıştır. Sol internal mammarian arterin anastomozunu ise 1964’teLeningrad’da Kolesov yapmıştır. İlerleyen yıllardaarteriel kondüitlerin önemidaha da artarak Carpentier radial arteri, Lytle inferior epigastrik arteri, Pymve Suma ise gastroepiploik arteri alternatif olarak önermişlerdir. Bu gelişimden görülebileceği gibi koroner bypassoperasyonunda kanı darlık veya tıkanıklığın aşağısına ulaştıracak bir yololuşturmak amacı ile vücuttan bir damarın kullanılması söz konusudur. Bu damartoplar damar veya atar damardır. Yukarıda bahsi geçen atar damarların içinde ençok kullanılan damar göğüs kafesinin iç yüzünde yukarıdan aşağı seyreden vekaburgalar arasında yan dallar veren internal mammarian arterdir. Bu arter sağve sol tarafta olmak üzere iki adettir. Ateroskleroz, yani damar sertliğinedirençli olması ve çapının koroner arter ile uyum gösterecek şekilde benzerlikgöstermesi nedeni ile ilk sırada tercih edilen damardır.
Koroner bypass cerrahisinin 1960’lı yıllardan sonra yaygınolarak uygulanması sonucu başlıca tedavi seçeneklerinden birini oluşturmuştur.İlerleyen yıllarda kalbin durdurulmadan, yani kalp-akciğer makinasıkullanılmadan bypass yapılması, küçük kesilerle bypass cerrahisi ve robotikcerrahi yöntemleri devreye girmiştir.
Türkiye’de koroner bypass cerrahisinin tarihçesine bakıldığında 1974 yılında ilk koroner by-pass ameliyatınınDr. Aydın Aytaç tarafından safen ven kullanılmak suretiyle bir bayan hastadabaşarıyla uygulandığı görülmektedir. Daha sonra Türkiye’de seri halinde ve bolsayıda koroner bypass ameliyatları Yüksek İhtisasHastanesi’nde Dr. Kemal Beyazıt ve arkadaşları tarafındangerçekleştirildi.
Koroner bypass cerrahisi yaklaşık 2000 adımın, kararın veişlemin doğru ve zamanında yapılmasını gerektiren büyük ve ileri bir cerrahitedavi yöntemidir. Bu nedenle tarihçesi incelendiğinde çeşitli başarısızlıklar gözlenmiş, ancak kalpcerrahisi ekiplerinin inançlı ve ısrarlı çabaları ile bugünkü kıymetli yerineyerleşmiş olduğu görülmektedir. Ülkemizde başlangıçta birkaç merkezde serihalinde yapılan bu ameliyatlar 2000’li yıllardan sonra giderek yaygınlaşmış vehemen her şehrimizde başarılı bir şekilde uygulanır hale gelmiştir.
Beyin kanaması kafatası içinde, beyin dokusu, beyinboşlukları ve beyin yüzeyinde olan kanamalardır. Çok ciddi sakatlıklara veölüme sebep olabilir. Yılda yaklaşık 1 milyon insan beyin kanamasıgeçirmektedir.
Beyin kanamasına en sık hipertansiyon, beynin doğuştandamar bozuklukları, Anevrizma ve arteriovenöz malformasyon (AVM-damarların birçeşit yapısal bozukluğu), beyin tümörleri, kan sulandırıcı maddeler, kafatravmaları, gençlerde amfetamin ve kokain kullanımı sebep olur.
Subaraknoid Kanama
Özellikle beyin damarlarında anevrizma kanamaları butipte kanamalar olup, genellikle bir kalp hastalığı nedeniyle kan sulandırıcıilaçlar kullanması gereken, nispeten yaşlı kişilerde görülür. Oldukça şiddetlive ani başlangıçlı, genel olarak hastalar tarafından “hayatımda yaşadığım enşiddetlisi” olarak tanımlanan bir baş ağrısı en önemli belirtisidir.
Subdural Kanama
Özellikle kafa travmaları nedeniyle meydana gelensubdural kanamalar, beynin zarları arasında adeta asılı şekilde bulunan “köprütoplardamarlar”ın yırtılması veya kopmasıyla oluşur. Bu damarlardaki basınçnispeten düşük olduğu için belirtileri olaydan iki dakika ila iki haftaarasında dahi ortaya çıkabilmektedir.
Epidural Kanama
Bu tür kanamalar tipik olarak temporal kemik adıverilen, kafatasının yanlarını oluşturan kemiklerin kırıkları nedeniyle, hemenbu kemiğin altında seyreden bir atardamarın yırtılması nedeniyle oluşur. Enbelirgin özelliği bilinç kaybını takiben, hastanın bilincinin bir dönem açılmasıve sonra tekrar kaybolmasıdır. Bu döneme lucid interval, yani “aydınlık dönem”adı verilir.
Nedenleri
Beyin kanaması riskini artıran hastalıklar ve diğeryaygın nedenler şunlardır:
YüksekTansiyon
Beyin kanamasının en sık nedeni olan kronik yüksektansiyon, damar duvarlarını zayıflatarak kanamalara neden olabilir.
Anevrizma
Damarın zayıf bir bölgesinin kanbasıncı sebebiyle şişerek bir baloncuk oluşturmasıdır. Kimi anevrizmalar, henüzpatlamadan, komşuluklarındaki hassas bölgeler nedeniyle göz kapağında düşüklük,görme kusurları gibi belirtilere neden olabilmektedir. Anevrizmalar patladığındaise beyin kanaması meydana gelir.
KafaTravmaları
Özellikle trafik kazaları ve yüksekten düşme ilekafaya alınan darbeler sonrasında görülür.
KanDamarı Anomalileri (Arteriyovenöz Malformasyonlar -AVM’ler)
Beynin içindeki ve çevresindeki kan damarlarındakidoğumsal olarak gelişen kimi zayıflıklar ve yanlış bağlantıları ifade eder,kanamaya neden olabilir.
Amiloid Anjiyopati
Bazen yaşlanma ve yüksek tansiyon ile ortaya çıkan kandamarı duvarlarının anormalisidir. Büyük bir kanamadan önce çok küçük, farkedilmez kanamalara neden olabilir.
Kanama Bozuklukları
Hemofili gibi kimi pıhtılaşma bozuklukları beyindemeydana gelebilecek mikro kanamaların kendi kendine durmasına engel olarak dahabüyük kanamalara neden olabilirler.
BeyinTümörleri
Beyinde meydana gelen tümörler de beyin kanamasına yolaçabilir.
Belirtiler
Beyin kanamasının belirtileri her kişide farklıolabilir. Belirtiler kanamanın beyindeki yerine, şiddetine ve etkilenen dokumiktarına bağlıdırlar. Semptomlar aniden veya zamanla gelişebilir. Aşamalıolarak kötüleşebilir veya aniden ortaya çıkabilirler.
- Hafif bilinç bulanıklığı, sersemlikhalinden koma haline değişen bilinç bozukluğu hali
- Şiddetli baş ağrısı
- Bulantı
- Kusma
- Baş dönmesi
- Epilepsi nöbeti atağı
- Kanamanın etkilediği beyin bölgesinebağlı olarak beyin fonksiyonlarında bozukluklar
Beyin kanamasını her zaman önceden anlamak mümkündeğildir. Beynin kanamadan etkilenen bölgesine göre konuşmada bozukluk, kol vebacakta kasılmalar, bilinç kaybı, sağ ya da sol tarafta uyuşma veya kuvvetkaybı ya da felç olabilir.
Tanı Yöntemleri
Beyin kanamasında en kıymetli inceleme beyin tomografisi olarakdeğerlendirilir. Kanamayı en iyi ve hızlı biçimde tomografi gösterir.Tomografiler, muayene esnasında tespit edilen belirti ve bulguların birkanamadan kaynaklanıp kaynaklanmadığını ayırt etmenin yanı sıra, eğer kanamavarsa, bunun çeşidine de karar vermekte kullanılabilmektedir. Ayrıcatomografilerden sonra bilgisayarlı anjiyografi, MR, MR anjiyografi gibitetkikler sayesinde altta yatan sebep öğrenilebilir.
Tedavi Yöntemleri
Beyin kanaması acil müdahale gerektiren bir durumdur.Ölüm riskinin fazla olması, inme gibi durumlara yol açabilmesi ve beyninetkilendiği bölgeye göre, konuşma, hareket, görme kayıplarına yol açabildiğiiçin belirtilere dikkat edip acil servise başvurmak gereklidir.
Kanamaların özelliklerine, çeşidine, boyutuna vehastanın durumuna göre tedavi seçenekleri çeşitlenmektedir.
Kimi hastalarda gözlem altında takip daha uygunken,kimi hastalarda anjiografik yöntemlerle tedaviler ön plana çıkmakta, bazıhastalarda ise cerrahi tedaviler kullanılabilmektedir.
Bunların yanı sıra beyin ödemini gidermeye yönelikilaçlar ve epilepsi engelleyici ilaçlar da tedavide kullanılabilmektedir.
İyileşmeSüreci
Beyin kanamasının büyüklüğüne bağlı olarak ve yaptığıhasar soncu, konuşma bozuklukları, solunum bozuklukları, kuvvetsizlik ve komaolabileceği gibi küçük kanamalarda hiçbir hasar bırakmadan da iyileşme görülebilir.
Özellikle kanama sonrasında hasar görülen hastalarıniyileşme sürecinde desteğe ihtiyacı vardır, beynin zarar gördüğü bölgeye göreçeşitli işlevlerde kalıcı bir takım engellere de yol açabilir. Bu gibidurumlarda fizik tedavi ve rehabilitasyon süreci büyük önem taşımakla beraberhastaya verilecek sosyal destek de tedavinin bir parçası olarak düşünülmelidir.
BeyinKanaması Sonrası
Tansiyonunuzu kontrol altında tutun: Daha önce beyinkanaması geçiren kişinin ne tür bir beyin kanaması geçirdiği önemlidir.Hipertansiyona bağlı bir kanama ise bundan sonraki yaşamında tansiyonilaçlarını düzenli alması, sık kontrolde olması ve tansiyonu kontrol altınaalması gerekir.
KafaTravmalarından Korunmak Önemlidir
Araç içi seyahatlerde mutlaka emniyet kemeri kullanın,motorsiklet ve bisiklet sürerken kask kullanmayı ihmal etmeyin.
Sigara içmeyin: Sigara kullanımı hem kan basıncınıarttırması hem de damar yapısına verdiği zararlardan ötürü beyin kanamalarıiçin önemli bir risk faktörüdür. Bunun yanı sıra aşırı alkol kullanımı dabenzeri etkilere sahiptir ve beyin kanamaları için risk oluşturur.
KALÇA PROTEZİ NEDİR ?
Kalça protezi, kalça ekleminin tam olarak görevini yerine getiremediği durumlarda, bu eklemin yerine vücuda uyumlu olarak üretilmiş metalden yapılan bir platindir. Bu platin hastaya ameliyat ile takılmaktadır. Bu parçaların yerlerine kemik çimentosu denilen maddeyle tutturulanları ve çimentosuz olup kemiğin proteze yapışması şeklinde tutturulanları vardır. Hastanın özellikleri dikkate alınarak seçimi ameliyatı yapacak olan ortopedi uzmanına bırakmak gerekir. Total kalça protezi denilen bu yapay eklem ağrısız, rahat bir hareket ve yürüme olanağı sağlar.
Total kalça protezi olarak da bilinen ameliyat, kalça ekleminin ileri derecede kireçlenmiş olduğu ya da hasar gördüğü durumlarda uygulanmaktadır. Ameliyatın başarısı hastanın genel durumu, kemik kalitesi ve ameliyat öncesinde eklemin hareket sınırlarının ne kadar olduğu ile yakın ilişkilidir. Eklem hareket açıları fazla sınırlanmadan ve kemiklerinde şekil bozuklukları çok fazlalaşmadan total kalça protezi ameliyatı yapılan hastalardan elde edilecek hareket rahatlığı ve günlük kullanım, ileri derecede hareket kısıtlılığı ve şekil bozuklukları meydana gelen hastalardan daha iyi olmaktadır.
KALÇA PROTEZİ AMELİYATI HANGİ DURUMLARDA UYGULANIR?
Kalça protezi ameliyatı, kalçasında şiddetli ağrı görülen kişilere uygulanmaktadır. Ayrıca hareket kısıtlığı, bacakta kısalık, topallama durumlarında da uygulanabilmektedir.
KALÇA PROTEZİ HERKESE UYGULANIR MI?
Kalça protezi genellikle orta yaştan sonra uygulanmaktadır. Ancak bir üst yaş sınırı da bulunmamaktadır. Kemik gelişimi tamamlanmış olan herkese uygulanabilir. Yoğun olarak displazisi (kalça çıkığı) ya da avasküler nekroz rahatsızlıklarında uygulanmaktadır.
KALÇA PROTEZİ AMELİYATI SONRASI NELERE DİKKAT EDİLMELİDİR?
Öncelikle ameliyat sonrasında eve çıkıldığında belirli süre kullanılması gereken koltuk değneklerinin nasıl kullanılması gerektiği hastaya doktoru tarafından detaylı bir şekilde anlatılmaktadır. Hasta, dikkatli bir şekilde belirli bir süre yürüteçle daha sonra da 2 ile 3 hafta arasında desteksiz yürümeye başlayabilecektir. Hastanın hafif sporlar yapabilmesi içinse ancak dört ayın geçmiş olması gerekir. Bu sürelerden önce hasta, oturup kalkarken kesinlikle tutunabileceği yani ona destek sağlayan çok alçak olmayan sandalye ya da koltuk kullanmalıdır.
Hasta banyo olurken de yüksek duş sandalyesi kullanmalı ya da ayakta kendine bir destek sağlayarak banyo yapmalıdır. Hastanın ameliyattan sonrası banyo yapabilmesi için de iki haftanın geçmiş olması gerekmektedir.
Ameliyat sonrasında hastanın yatma şekli ise yapılan ameliyatın tekniğine göre farklılık göstermektedir. Sırt üstü uyumaları genellikle en uygun olan pozisyondur. Diğer yatış pozisyonlarında yatmaları için ameliyatın üzerinden zaman geçmesi gerekmektedir.
TUR-P İyi huylu prostat büyümesi için en sık ve en eski uygulanan klasik lazerli cerrahi bir yöntemdir. Günümüzde 80ml’den küçük prostat tedavisinde altın standart teknik olarak kabul edilmektedir.
TUR-P Yöntemi Nasıl Yapılır?
TUR-P İşlem genel anestezi veya spinal anestezi altında uygulanır. İşlem öncesi kan sulandırıcı kullanan hastaların bu ilaçları gerekli bölüm hekimleri ile konsulte edilerek kesilir veya değiştirilir.
TUR-P işleminde idrar yapılan dış idrar kanalından kameralı bir rezektoskop denilen bir aletle girilir. Mesane taş veya tümör varlığı açısından kontrol edilir.
Daha sonra idrar borusunun prostat tarafından tıkanan kısmı rezektoskop içinde cerrah tarafından ileri geri hareket ettirilen bir tel yardımıyla kesilir.
Bu tel üzerinden elektrik akımı geçmekte ve kesme veya kanamayı durdurma işlemi gerçekleşmektedir. İdrar akımını sağlayacak kadar prostat kesildikten sonra kesilen prostat dokusu önce mesaneye oradan da yıkamayla dışarı alınır.
Kanayan damarlar yine bu tel ile dokunulup durdurularak işlem tamamlanır. Ameliyat sonunda idrar yoluna kalın bir sonda takılır. Ameliyat sonrası kanamayı-pıhtı oluşumunu önlemek için serum ile sondadan yıkama yapılır.
Ameliyat Sonrası Takip Nasıl Yapılır?
TUR-P ameliyatının ilk gününde mesane içinde pıhtı oluşumunu önlemek için mesane içine bir serum ile yıkama yapılır. Bu serum sondanın bir kanalından mesane içine verilip diğer kanalından torba içine akar. Ameliyat sonrası 1 veya 2. gün idrarda kanama olup olmamasına bağlı olarak bu yıkama serumu çıkarılır. Sonda ameliyat sonrası takipte 2-3.gün çıkarılabilir. Hastaların bu dönemde tansiyon ve ateşleri, kan değerleri takip edilir. Cerrahın tecrübesine ve hastanın durumuna göre değişmekle birlikte ameliyat sonrası 2-3.gün taburcu edilebilirler.
Ateşi- idrar yolu enfeksiyonu olan, kan değerlerinde bozulma olan, kan takılması gereken hastalar, idrarda kanaması olan hastalar hastanede takip edilebilir.
Hastanede Kaç Gün Kalınır?
TUR-P operasyonu sonrası en az 2 gün hastanede kalınır. Sonda bazı hastalarda daha uzun süre tutulması önerilir ve bu hastalar eve sonda ile taburcu edilebilir. Bazı hastaların da idrar borusunda darlık saptanır ve aynı işlem sırasında bu darlık alanı açılır.
Takipleri sorunsuz olan hastaların sondaları alınır, idrar yapan hastalar evlerine gönderilebilir. Taburcu edilirken evde kullanacakları ilaçlar reçete edilir.
Taburculuk Sonrası Hastaları Ne Bekliyor?
TUR-P ameliyatı iyileşme süresince hastaların idrarda yanma ve kanamaları olur ve yaklaşık 3 ay kadar devam edebilir. Ani sıkışma ve tuvalete yetiştiremeyip damla kaçırmalar görülebilir. Bazı hastalarda idrar yapamayıp sonda takılması gerekebilir. Özellikle ıkınma zorlanma sonrası ciddi kanaması olan hastalar da bildirilmektedir.
Cinsel hayatlarına 4-6 hafta sonra başlayabilirler. Endoskopik yani kesi yapılmayan ameliyat olduğu hastaların banyo yapmalarında sakınca yoktur.
TURP Sonrası Hastalar Nelere Dikkat Etmeli?
Hastaların özellikle bol sıvı almaları ve lifli gıdalar tüketmeleri önerilir. Kabızlık durumu gibi ıkınma zorlanma, ağır kaldırma kanama riskini artırabilir. Soğuk havalarda şikayetler artacağından kendilerini birkaç ay soğuktan korumaları tavsiye edilir.
Yüksek ateş, bulanık kötü kokulu idrar, yumurtalarda şişme ve kasık ağrısı varlığında enfeksiyondan şüphelenilir. Bu durumlarda lütfen doktorunuza müracaat ediniz.
TURP Sonrası Cinsel Yaşantılarında Neler Bekliyor Hastaları?
Hastalarımız yaklaşık 4-6 hafta sonra cinsel ilişkiye başlayabilirler. Meni çıkışı maalesef %60-85 hastada olmaz (retrograd ejakülasyon). Orgazm anında meni idrar kesesine karışır. Prostat cerrahisi sonrası erektil disfonksiyon (sertleşme bozukluğu) oranlarının araştırıldığı bir meta-analizde (geçmişte yayınlanmış makalelerin verilerinin derlemesi) erektil fonksiyonlarda değişim olmadığı bildirilmiştir.
Birçok eklemi, organı ve vücudu bütün olarak etkileyebilen bir otoimmünbozukluktur. Hastalığın meydana getirdiği ağrılar günlük yaşamı olumsuz etkilerve yaşam standardını düşürür. Hastalık bazen günlük rutin hareketlerinyapılmasına bile engel olabilir. Bu nedenle tanı ve tedavisinin en kısa süredeyapılması önemlidir. Uygulanan tedaviler bazı durumlarda olumlu sonuçvermeyebilir. Ancak son zamanlarda yapılan araştırmalar, hastalığın tedavisiiçin yeni ilaçların bulunmasını sağlamıştır. Romatoid artrit tedavisinin amacı,hastalığın neden olduğu ağrıları azaltarak bireyin daha kaliteli bir yaşamsürmesini sağlamaktır.
İltihaplı romatizma (RA), eklemlerin hemen hemen hepsini etkileyebilenkronik bir inflamatuar bozukluktur. Bu hastalık eklemlerde şişme, ağrı vesertliğe neden olur. Ayrıca uzun yıllar kendini gösterebilir.
· Yoğun olarak elleri, ayakları ve bilekleri etkiler.
· Bazı hastalarda cilt, gözler, akciğerler, kalp ve kan damarları dahilolmak üzere çok çeşitli vücut sistemlerine zarar verir.
Hastalığın ortaya çıkmasının nedeni, bağışıklık sisteminin yanlışlıkla vücudundokularına saldırmasıdır.
Romatoid artrit eklemlerin koruyucu astarını etkiler, astarın zayıflamasıkemik erozyununa ve eklem deformitesine varabilecek ağrılı bir şişmeye nedenolur. Bu şişliğe çoğunlukla yoğun bir iltihaplanma da eşlik eder. Oluşan builtihaplanma vücudun diğer kısımlarına da zarar verebilecek düzeyegelebilir.
Yapılan araştırmalar kadınların erkeklere oranla daha fazla RA hastalığınayakalandığını göstermiştir. Ayrıca hastalık kadın erkek fark etmeksizin enyoğun orta yaşlarda ortaya çıkar. Ancak bu hastalığın yalnızca orta yaştakibireylerde görüldüğü anlamına gelmez. Çünkü hastalığın her yaşta görülmesiolasıdır. Aile bireylerinde RA görülmesi, bireylerde RA hastalığının ortayaçıkmasını tetikler. Yani genetik olarak bir yatkınlık söz konusudur.
Hastalığın başlarında ağrılar genel olarak el ile ayak eklemlerindeyoğunlaşır. Buna yine aynı eklemlerdeki şişlikler eşlik eder ve zamanlahastanın hareketlerinde kısıtlanmalar görülür. Hareket etmek, eklemlerirahatlatarak ağrının azalmasını sağlar. Ancak uzun süreli dinlenmeler sonucundaağrılar tekrardan geri gelir. Sabahları uyandıktan sonra bazen bir saatten dahauzun sürebilen tutulmalar olabilir. Hastalığın ilerleyen dönemlerinde iseeklemlerde şekil bozuklukları görülür. Ortaya çıkan bu şekil bozukluklarınıngeri döndürülmesi mümkün değildir.
Romatoid Artrit (İltihaplı Romatizma) Belirtileri Nelerdir?
Romatoid artritin erken aşamalarında eklemlerde kızarıklık veya şişlikgörülmeyebilir ancak eklemlerde hassasiyet ve ağrı görülebilir. Bu belirtileraslında hastalığın ilk belirtileridir. Bunun yanında bütün hastalarda ortakolan;
· Altı hafta veya daha uzun süren eklem ağrısı, hassasiyet, şişme veyasertlik,
· 30 dakikadan 1 saate kadar sürebilen sabah ağrıları ve eklem sertliği,
· Birden fazla eklemde ortaya çıkan ağrılar,
· Küçük eklemlerde (Bilekler, el ve ayaklardaki bazı eklemler) ağrılar,
· Hastalığın ilerleyen dönemlerinde eklemlerdeki şekil bozuklukları,
· Her hastada görülmese de iştahsızlık ve kansızlık,
· Cildin altında oluşan yumrular, en yaygın belirtiler arasındadır.
İltihaplı romatizması olan hastalar eklemlerindeki bozukluklardan dolayıdaha çabuk yorulurlar ve hareket etmekte güçlük çekerler. Bazen bütünbelirtilere düşük dereceli ateş de eşlik eder. Bu ateşe sebebiyet vereneklemlerdeki iltihaplanmadır. RA belirtileri zaman zaman ortadan kalkabilirancak tedavi edilmediği sürece mutlaka tekrar eder. Ayrıca yine çok fazlahastada görülmese de kilo kaybı belirtiler arasındadır.
Romatoid Artrit (RA) Nedenleri Nelerdir?
Sağlıklı bir insanın bağışıklık sistemi, sürekli olarak bakteriler vevirüslerden vücudu korumak için çalışır. Ancak RA gibi otoimmün hastalıklardavücudun bağışıklık sistemi, kendi hücrelerini bakteri veya virüs gibi tehlikeliolarak görür ve sinovyuma saldırır. Sinovyum, eklemin düzgün hareket etmesineyardımcı olmak için sıvı üreten, eklemlerin etrafındaki dokudur.
İltihaplı sinovyum kalınlaşır ve eklem bölgesini ağrılı ve hassashissettirir. Bu bölge kızarır ve şişer, eklemi hareket ettirmek giderekzorlaşır. Hastalığın tedavi edilmemesi halinde eklem yavaş yavaş şeklini veyapısını kaybeder, eklemin tamamen yok olma ihtimali ortaya çıkar.
RA ile ilgili olarak neden bağışıklık sisteminin kendi hücrelerinesaldırdığına ilişkin kesin bir teori yoktur. Birkaç görüş olsa da bunlarınhiçbiri kanıtlanmamıştır. İlerleyen yaşlardaki insanların ve kadınların RA olmaihtimali daha yüksektir. Kadınların bu hastalığa yatkın olmasının sebebininöstrojen hormonundan kaynaklandığına ilişkin görüşler vardır. RA’nın genetikolarak nesilden nesile aktarıldığı düşünülmektedir.
· Sigara içen insanlar da risk grubu içerisindedir. Ayrıca sigarabağımlılığının hastalığın şiddetini arttırdığı da bilinmektedir.
· Aşırı kilolu veya obez insanların eklemlerine daha fazla yük biner. Bunedenle obezite hastalığın riskini arttırır.
· Çok hareketsiz insanların da RA geliştirme riskinin yüksek olduğu bazıuzmanlar tarafından öne sürülmüştür.
· Halk arasında RA gibi eklem hastalıklarının çocuklarda gelişmediğiyönünde bir bilgi olsa da bu yanlış bir bilgidir. Gençlerde ve çocuklarda da RAgörülme olasılığı vardır. Ayrıca ailesinde RA görülen gençlerde ve çocuklardahastalığın görülme olasılığı daha yüksektir. Hareketsiz yaşam tarzı, yaşfaktörü gözetilmeksizin hastalığa yakalanma riskini arttıran faktörlerdenbiridir.
İltihaplı Romatizma (RA) Tanısı Nasıl Konulur?
· Romatoid artritin etkili bir şekilde tedavi edilebilmesinin ilk adımı,mümkün olan en kısa sürede doğru bir teşhis koyabilmektir. Artrit tedavisindeuzmanlaşmış eğitime sahip bir doktor tıbbi öykü, fiziki muayene ve laboratuvartestlerini kullanarak doğru tanı koymak için en etkili kişidir.
· Doktor belirtilerin ne zaman başladığını, ne kadar süredir devamettiğini, ne kadar şiddetli olduğunu, hangi hareketlerin hastayı daha iyi veyadaha kötü hissettirdiğini ve aile bireylerinde RA olup olmadığını sorarak tıbbigeçmiş ile muayeneye başlar.
· Hastadaki eklem hassasiyeti ve şişme olup olmadığı, eklemlerde yanma,ateş ve şişlikler ise fiziki muayene yöntemleridir. Çoğunlukla tıbbi öykü vefiziki muayene sonrasında RA tanısı koymak mümkündür. Ancak RA’ya bağlıinflamasyon ve kan proteinlerinin (antikorlarının) tespiti için kan testleriyapılabilir.
· Ayrıca kandaki yüksek CRP ve eritrosit sedimantasyon hızı (ESH) diğer ipuçlarıylabirlikte tanının koyulmasında yardımcıdır.
· RA’nın eklemlerde oluşturabileceği aşınmaların ve diğer etkileringörüntülenebilmesi için tomografi, ultrason veya MRI taraması yapılabilir.Ancak hastalığın başlangıç evrelerinde görüntüleme yöntemleri bir işe yaramaz.Çünkü hastalık henüz eklemlere zarar vermemiştir. Ayrıca tıbbi görüntülemeyöntemleri hastalığın tedavisinin işe yarayıp yaramadığı konusunda da doktorafikir verebilir.
Romatoid Artrit (İltihaplı Romatizma) Tedavisi Nasıl Yapılır?
· Tadavinin ne olacağı ve hangi yönde ilerleyeceği RA’nın şiddetine görebelirlenir. Tedavinin esas amacı hastanın ağrılarının hafifletilerek,oluşabilecek eklem hasarlarının önüne geçilmesidir.
· Hastanın tedavisinin başlamasından sonra düzenli olarak laboratuvar veklinik bulgular dikkate alınarak tedavinin sonuçları takip edilir.
· Hastada iltihap olması durumunda antibiyotik tedavisi uygulanır.Antibiyotik tedavisi çoğunlukla iltihabın azalması veya ortadan kalmasınınardından sonlandırılır.
· Ağrıların şiddetine göre çeşitli ağrı kesicilerden faydalanılır.Hastalığın ilerleyişine göre ilaç tedavisinde düzenlemeler yapılır.
· Tedavi süresince doktorun önerileri dışında ilaçlar kullanmak ciddi yanetkilere neden olabilir. Bu nedenle doktor önerisi dışında ilaçlarbaşlanmamalıdır.
· RA’da uygulanan ilaç tedavileri çoğunlukla fizik tedavi ile desteklenir.Fizik tedavi kasların rahatlayarak ağrıların azalmasına yardımcı olur. Fiziktedavi bireysel olarak fizyoterapist tarafından düzenlenir. · Hastaların eklemlerindeciddi düzeyde deformite olması halinde cerrahi müdahale gerekebilir. Bu cerrahitedavilerin amacı iltihaplı eklem astarını çıkarmak, hastalıktan dolayıyırtılan tendonları tedavi etmek, düzeni bozulan ve hizası kayan eklemleriolması gereken hizaya getirmek ve eklemlerin hasarlı olan kısımlarını çıkararakyerine protez yerleştirmektir. Hastanın durumuna uygun olan cerrahi tedaviuzman cerrahlar tarafından gerçekleştirilir.
Serebral palsi, çocukluk çağında tespit edilen engellilik nedenleriarasında en sık karşılaşılan hastalık tablolarından biridir. Birçok farklıbozukluk ve rahatsızlık serebral palsi tanımı içerisinde yer alır ve hareketfonksiyonlarının ne derece etkileneceği altta yatan nedene bağlı olarak dadeğişkenlik gösterir.
Serebral palsi, dünyaya gelmiş 1000 canlı bebekten 2’sinde görülür.Hamilelik süresi (gestasyonel yaş) ve doğum kilosu azaldıkça, rahatsızlığıngörülme sıklığında artış meydana gelir.
Serebral Palsi Nedenleri ve Risk Faktörleri Nelerdir?
Serebral palsi ile sonuçlanan rahatsızlıkların büyük çoğunluğu doğum öncesizamanda meydana gelir ve bu durumlarda en sık rastlanılanı erken doğumdur. 37haftadan daha kısa süreli hamilelik dönemi sonrasında dünyaya gelen bebekler,prematüre olarak adlandırılır.
Prematüre olan bebeklerde beyin kanaması ya da beyin gelişimi ile ilgilianormalliklerin sıklığı ile serebral palsinin görülme sıklığı arasında birilişki mevcuttur. Çeşitli nedenlerle anne karnında meydana gelen, büyümegeriliği, enfeksiyonlar ya da doğuma yakın oluşmuş kanamalar nedeniyledeserebral palsi ortaya çıkabilir.
Serebral palsi için risk faktörleri, doğum öncesi dönem, doğum sürecinde vedoğum sonrası dönemde olmak üzere, 3 dönemde incelenir.
Doğum öncesi dönemde serebral palsi için çeşitli risk faktörleri bulunur:
• Anne karnındayken geçirilen enfeksiyonlar
• Kanamalar
• Servikal yetmezlik (genellikle ikinci trimesterdetekrarlayan gebelik kayıplarının nedeni olan rahim boynunun gebeliğin devamınısağlayacak ölçülerden daha geniş olması durumu)
• Çoğul gebelikler
• Doğuştan gelen beyin gelişim anormallikleri
• Annenin hastalıkları
• Çeşitli ilaçlar
• Plasenta anormallikleri
• Genetik rahatsızlıklar
Doğum esnasında da birçok neden serebral palsiye neden olabilir.
Kan dolaşımında bulunan eritrositlerin amacı oksijenin taşınmasıdır ve butaşıma işlemini bünyelerinde barındırdıkları hemoglobin sayesindegerçekleştirirler. Anne karnında bulunan bebekteki hemoglobin çeşidi iledoğumdan sonra bebeğin vücudunda üretilen hemoglobin farklılık gösterir.Hemoglobin türleri arasındaki bu geçiş döneminde, bebeklerin vücudu annekarnındaki yaşama ait hemoglobinin temizlenmesinde sorun yaşarsa, bilirubin adıverilen madde kanda birikir ve yüksek seviyelere ulaştığında bebeklerin beyniüzerine toksik etki yapar.
Bu durum kernikterus olarak adlandırılır ve bebeklerdeki yüksek bilirubinseviyesinin beyin fonksiyonlarını bozmasını ifade eder. Kernikterus dışındadoğum süreci ile ilgili birçok durum da serebral palsi nedeni olabilir:
• Hipoksi ve iskemi olarak adlandırılan, bebeğin doğumesnasında yeterince oksijen alamaması sonucu beyin dokusunda hasar meydanagelmesi
• Bebeğin beyni ve beyin çevresindeki yapılarında meydanagelen enfeksiyonlar
• Prematüre doğum
• Düşük doğum kilosu
Doğum sonrası dönemde ise bebeğin kafasının travmaya maruz kalması,menenjit (beyni çevreleyen zarların iltihaplanması) ve ensefalit (beyindokusunun iltihaplanması) gibi nedenlere bağlı olarak serebral palsigelişebilir.
Serebral Palsi Belirtileri Nelerdir? Serebral Palsi Nasıl Anlaşılır?
Serebral palsi, hareket etme ve koordinasyon becerileri ile ilgili birçokbelirtiye neden olur. Bu belirtiler zaman içerisinde kötüleşme eğilimindedeğildir.
• Yazma, çatal bıçak kullanma, kıyafet düğmesi ilikleme vemakas kullanma gibi ince motor beceri gerektiren hareketlerde zorlanma
• İstemsiz kas hareketleri
• Dengeyi koruma ve yürümede zorlanma
• Öğrenme problemleri
• Şaşılık gibi görsel problemler
• Konuşma zorluğu
• Emme ve yutkunma zorluğu, salya akması
• Kas yapılarında aşırı gerginlik veya aşırı gevşeklik
• Spastisite (kasların gergin ve sert olmasına bağlı olarakhareketlerin akıcı şekilde gerçekleştirilememesi hali)
• Rijidite (kas katılığı)
• Ataksi (kas aktivitesinde düzensizlik ve koordinasyonproblemi)
• Nöbetler (kas kontrolünün kaybolduğu ve genellikle bilinçkaybı ile seyreden nörolojik durum)
Serebral Palsi Hastalığının Tipleri Nelerdir?
Serebral palsi hastadaki temel hareket bozukluğuna göre sınıflandırılır.Beynin etkilenen bölgesine bağlı olarak aşağıdaki hareket bozukluklarından birveya daha fazlası görülür:
Spastisite (kasların kasılması)
Kontrol edilemeyen hareketler (diskinezi)
Denge ve koordinasyonda bozukluk (ataksi)
Motor bozukluklara göre serebral palsi 4 gruba ayrılır.
Spastik Serebral Palsi: Olguların %80’ini oluşturur. Hastaların kastonusları artmıştır. Spastik serebral palsinin alt tipleri vücudun etkilenenbölümlerine göre belirlenir.
Spastik dipleji/diparezi: Hastaların bacak kasları kol kaslarına göre dahafazla etkilenmiştir. Bu hastalar kalça ve bacaklarının kasılı olması nedeniylerahat yürüyemezler.
Spastik hemipleji/hemiparezi: Vücudun sadece bir tarafı ve bacaklara görekollar daha fazla etkilenmiştir.
Spastik kuadripleji/kuadriparezi: En ağır formudur. Kollar, bacaklar, vücutve yüz etkilenmiştir.
Diskinetik Serebral Palsi: Bu hastalar ellerini, kollarını, ayaklarını,bacaklarını kontrol etmekte zorlandıkları için oturamazlar ve yürüyemezler.Aşırı miktarda istemsiz hareketlere eşlik eden hızlı ve ritmik kas kasılmalarıvardır. Bu nedenle emme, yutkunma ve konuşmada zorlanırlar. Kas tonusları güniçinde veya günden güne farklılık gösterebilir.
Ataksik Serebral Palsi: Hastanın sabit duramadığı ve koordinasyon kaybınınbelirgin olduğu serebral palsi tipidir. Bu tipte kaslar diğer tiplere göre dahagevşek haldedir.
Mikst Serebral Plasi: Bazı hastalarda birden fazla serebral palsi tipininbelirtileri olabilir. En sık görülen mikst serebral palsi türüspastik/diskinetik tiptir.
Serebral Palsi Tanısı Nasıl Konur?
Serebral palsi tanısı, genel olarak hastanın öyküsü, fizik muayenesonuçları ve sinir sisteminin görüntüleme yöntemlerinden elde edilen bilgilerdoğrultusunda konur.
Hekim tarafından gerçekleştirilen fizik muayenede oturma ve ayağa kalkma,yürüme, vücudun duruşu, derin tendon refleksleri ve kasların gerginliğideğerlendirilir. Hastalığa dair belirti ve bulguların hangi durumlarda eşlikettiği araştırılır.
Görüntüleme yöntemlerinden manyetik rezonans görüntüleme (MRI) beyindeserebral palsiye neden olan lezyon ya da rahatsızlığın belirlenmesinisağlayabilir. Manyetik rezonans görüntüleme beynin anatomik yapılarınınbilgisayarlı tomografiye göre daha detaylı incelemenmesine imkan verir.
Yendidoğan bebeklerde ve süt çocuklarında görüntüleme yöntemlerindenultrasonografi kullanımı ile beyin dokusunda meydana gelmiş bir kanama ya daanormallik tespit edilebilir.
Nöbetlerle seyreden bir serebral palsi varlığında EEG (elektroensefalografi)çekilerek, hastanın beyin dalgalarında herhangi bir anormallik olup olmadığınabakılabilir.
Ailede daha önce serebral palsili birey varlığında ya da beyin gelişimi ileilgili anormallikler varlığında altta yatan nedenin tespit edilmesi amacıylagenetik danışma hizmetlerinden fayladalanılabilir.
Serebral Palsi Tedavisi Nasıldır?
Tedavi planlamasından önce serebral palsili tüm çocukların zeka geriliği,görme ve işitme problemleri, konuşma ve anlama güçlükleri açısındandeğerlendirilmelidir. Bebeklik döneminde tanı alan hastalarda erken dönemderehabilitasyon uygulamalarına başlanması ile beynin nöroplastisite denilensinirler arasında yeni bağlantılar kurma ve onarma özelliğindenfaydalanılabilir.
Tedavi planlama aşamasında ise sadece tek bir branş değil bir çok farklıbranştan hekim görev alır. Fizik tedavi uzmanları, ortopedi uzmanları, nörolojiuzmanları, pediatri uzmanları ve birinci basamak sağlık birimlerindekidoktorlar, serebral palsi tedavisinde yer alabilecek hekimlere örnektir. Hangitıp branşının tedavi uygulamalarında yer alacağı hastada oluşan belirti vebulgulara göre karar verilir.
Serebral palsiye eşlik eden temel belirtinin spastisite olması nedeniyletedavinin amaçlarından ilki bu ağrılı kas kasılmalarının kontrolünün sağlanmasıdır.Bu amaç doğrultusunda hekimin kararına bağlı olarak benzodiazepinler veyabaklofen kullanılabilir.
Tedavi planlamasında yer alan hekimlerin uygun görmesi halinde anormal kasgerginliği, ağrı, salya akması ve sindirim sistemi şikayetlerine karşılıkolarak botox olarak adlandırılan botulinum bakterisin toksinini içeren iğne veilaçlar kullanılabilir.
Distoni olarak adlandırılan tekrarlayıcı kas hareketleri ve seyirmelerinintedavisinde ise gabapentin veya Parkinson hastalığının tedavisinde kullanılanlevodopa fayda sağlayabilir.
Nöbet ortaya çıkmasını engelliyici ilaçları ifade eden antikonvülsanilaçlar, nöbetlerle seyredenserebral palsi valığında kullanılabilir.
Serebral Palside Ek Terapiler Nelerdir?
Serebral palsili hastalara fizik tedavi programlarının yanında;
Günlük aktiviteleri, ev ve okul rutinlerini kendi başlarınahalledebilmeleri için iş-uğraş terapisi verilebilir.
Konuşma-dil terapisi ile daha net konuşabilmesi veya işaret dili kullanarakiletişim kurabilmesi sağlanabilir.
Eğlence terapisi ile bir spor aktivitesine yönlendirerek motoryeteneklerini geliştirmenin yanında konuşma ve duygusal açıdan olumlugelişmeler sağlanabilir.
Dikkat eksikliği nedir?
Mental bozuklukların tanısal ve istatistiksel el kitabı olarak tanımlananDSM-5’e göre sendromun adı, Dikkat Eksikliği ve Hiperaktivite Bozukluğu’dur.Dikkat eksikliği bozukluğu, bu sendromdan farklı bir bozukluk değil, aynısendromun hiperaktivitenin olmadığı bir alt tipi olarak tanımlanır. Dikkateksikliği bozukluğu (DEB) uzun yıllar boyunca bir hastalık olarak kabuledilmemiştir. Fakat günümüzde DEHB’nin genetik geçişli, biyolojik birhastalık olduğu kabullenilmiştir. Geçmişte tek başına dikkat eksikliğibozukluğu, hastalık olarak tanımlanmadığı için bu bozukluğa sahip birçok kişihayatı boyunca başarısız olarak damgalanmış, akademik başarıları düşük,antisosyal kişilikler olarak kabul edilmiş ve toplumdan dışlanmıştır. GünümüzdeAmerikan Psikiyatri Birliği tarafından yayınlanan ve zihinsel hastalıklara tanıkoymak için ölçütleri belirleyen mental bozuklukların tanısal ve istatistikselel kitabı olarak tanımlanan DSM-5’e göre kriterler belirlenmiş, DEB de DEHB’ninbir alt tipi olarak tanımlanmıştır. Çocukluk çağında DEHB erkeklerde daha fazlagörülür. Bazı serilerde 2:1, bazı serilerde 6:1 ‘e varan oranlarbelirtilmiştir. Erişkin çağa yaklaştıkça kadınlarda görülme sıklığı artmakta vegörülme oranı erkeklerle neredeyse eşitlenmektedir.
Dikkat eksikliği belirtileri nelerdir?
Dikkat eksikliği varlığında en sık görülen belirti, çocuklarda okulbaşarısında düşüklüktür. Çocuk derse konsantre olamaz, dikkatini bir süretoplayabilse bile dikkatini koruma noktasında sıkıntı ve güçlük yaşar.Genellikle hayallere dalma, anlatılanları dinlememe, kendi dünyasına kapanmaşeklinde anlatılır. Aynı durum erişkinler için de geçerlidir. Dikkat eksikliğibozukluğuna sahip bireyler detaylara dikkat etmez, verilen komutlara uyumsağlayamaz ve organizasyon problemleri yaşar. Ayrıca bu bireyler günlük rutinişlerini yapamaz ve dikkatleri kolayca dağılır. Hiperaktivite de tabloyaeklendiğinde kişiler aynı yerde uzun süreli sabit duramaz, oturamaz. Bubireyler çok konuşur, karşısındaki kişilerin konuşmasını bitirmesinibekleyemez, bekleme gerektiren ya da sırayla yapılması gereken işleri yapmaktasıkıntı yaşar. Çocuklarda sürekli sağa sola koşma, tırmanma, zıplama şeklindeaşırı hareketli davranışlar mevcuttur. Yetişkinlerde görülen hiperaktivite,sürekli bir işten diğerine koşma şeklindedir. Fakat bu kişiler, hiçbir işi tamolarak tamamlamaz. Sendromun en önemli belirtilerinden biri olan dürtüsellikise kişinin kendini ve yapılan eylemin sonuçlarını düşünmeden yapılan ani davranışlarşeklinde görülür. Çocuklarda bir işi yaparken sabırsızlık, anidenarkadaşlarının elinden oyuncaklarını alma, oyun sırasında sırayı beklememe, çokve uygun olmayan yerlerde konuşma, karşısındaki konuşurken sürekli sözünükesme, bağırma ve gülme şeklinde kendini gösterebilir. Tüm bunlara ek olarak,kendini tehlikeye atacak davranışlarda da bulunabilir. Erişkin bireylerde isekarşısındakini dinlemeden sözünü kesme, sonunu düşünmeden yeni işlere girme,karşısındakini kıracak şekilde konuşma, sıra bekleyememe şeklinde kendinigösterebilir.
Dikkat eksikliği nedenleri nelerdir?
Dikkat eksikliği bozukluğunun nedenleri araştırılırken, beyin anatomisi vefonksiyonlarında bozukluklar saptanmıştır. Özellikle dikkati toplamayı sağlayanbeyin bölgelerinde, diğer bireylere göre düşük fonksiyon ya da küçülmeizlenmiştir. Bunun haricinde genetik geçiş de bu hastalığın nedenleri arasındayer almaktadır. Anne babasından birinde DEHB olan çocukların DEHBgeliştirme oranı diğer popülasyona göre daha yüksektir. Aynı zamandarahatsızlığın, kardeşte de ortaya çıkma ihtimali topluma kıyasla dahayüksektir. Prematüre doğum ve ciddi kafa travmalarının da DEHB nedenleriarasında olduğu kabul edilmektedir. Annenin gebelik sırasında alkol ve sigaratüketiminin de DEHB’ye sebep olabileceği bildirilmiştir.
Dikkat eksikliği ve hiperaktivite bozukluğu çeşitlerinelerdir?
Dikkat eksikliği ve hiperaktivite bozukluğunun üç ana semptomu vardır:Dikkatsizlik, hiperaktivite ve dürtüsellik. Dikkat eksikliği, buüç semptomun görülme şekillerine göre üç farklı alt tipe ayrılır. Ensık görülen tip, üç semptomun da bir arada olduğu kombine tiptir.Hiperaktivitenin izlenmediği sadece dikkat eksikliğinin izlendiği tip, dikkateksikliği bozukluğu olarak adlandırılır. Daha nadir görülen bir tip olanhiperaktif dürtüsel tipte ise dikkat eksikliği görülmez.
Dikkat eksikliği bozukluğu tanısı nasıl koyulur?
Özellikle çocuklarda DEB tanısı konulmadan önce davranışsal problemlere yolaçan yakın zamanda yaşanmış boşanma, aile içinde birinin ölümü veya yakınzamanda gerçekleşmiş taşınma gibi bir durumun olup olmadığı sorgulanmalıdır.Fark edilmeyen nöbetler, tiroit problemleri, uyku bozuklukları, anksiyete,depresyon ve kurşun zehirlenmesi de dikkat eksikliği bozukluğu benzeri tablolaroluşturabilir. Dolayısıyla tanı koyulmadan önce bu hastalıklar ya da durumlarekarte edilmelidir. DEB tanısı, genellikle semptom ve belirtiler ışığındakoyulur. Tanı koyulması için semptomların altı ya da fazlası, 17 yaşsonrası için ise en az beş tanesinin olması gereklidir. Bunun haricindedikkat eksikliği tanısında uygulanabilen çeşitli testler mevcuttur. DEHB’nunteşhisinde kesin olarak sonuç veren tek bir test mevcut olmadığı için birçokenstitü kendine ait birtakım skalalar oluşturmuştur. Bu skalalar şu şekildedir:
ÇOCUKLARDA DEHB DEĞERLENDİRMEK İÇİN UYGULANAN SKALALAR
- Vanderbilt skalası
- Conners skalası
- DEHB Ölçme Skalası (ADHD-RS-V)
- Swanson, Nolan and Pelham (SNAP) skalası
ERİŞKİNLER İÇİN UYGULANAN SKALALAR
- Conners Erişkin DEHB Ölçme Skalası (CAARS)
- Wender Utah Ölçme Skalası
- Erişkin Kendi Kendine Değerlendirme Skalası (ASRS)
Bunların haricinde en sık kullanılan ve en kapsamlı testlerden biri de Moxodikkat testidir. Moxo sürekli performans testi olarak da tanımlanantest, 6-12 yaş aralığındaki çocuklarda ve 13-65 yaş arası erişkinlereuygulanmak üzere geliştirilmiştir. Toplamda 420 tepki ve 420 tepkisizlikeyleminin ölçüldüğü Moxo testi sayesinde zamanlama problemi,dürtüsellik ve hiperaktivite ölçülür. Çocuklarda yaklaşık 15, yetişkinlerde ise18 dakika süren test boyunca kişinin çevresel koşulların değişimine bağlıolarak performansının nasıl etkilendiği de değerlendirilir.
Dikkat eksikliği bozukluğu tedavi yöntemleri nelerdir?
Dikkat eksikliği bozukluğu tanısı alan kişinin tedavisi, kişinin yaşı,cinsiyeti, var olan diğer hastalıkları ve bulguları doğrultusunda düzenlenir.Dikkat eksikliğine eşlik eden hiperaktivite varlığında farklı tedavi yöntemleriuygulanabilir. İlaçlı ve ilaçsız tedavi yöntemleri bulunan dikkat eksikliğirahatsızlığında genellikle her iki tedavi yöntemi bir arada uygulanır. İlaçsıztedavide mental ve fiziksel egzersizler önemli bir paya sahiptir.Psikolojik destek türlerinden biri olan terapi de süreç boyunca uygulanabilir.Çocuklarda ilaçsız tedavi, çocuğun aldığı terapi ve eğitimlerin yanı sıraebeveyn eğitimi de gerektirir. Ailenin tedavi süreci boyunca anlayışlı vesabırlı olması gerekir. Çocuğun yaptığı eylemlerin yaramazlıktan değil birrahatsızlıktan kaynaklandığı unutulmamalıdır. Tüm bunlarla birlikte hekim,tedaviyi desteklemek amacıyla bazı ilaçlar reçete edebilir. İlaçların düzenlive önerilen dozda kullanımının yanı sıra tedavi süreci boyunca aileninöğretmenlerle ve ailenin hekimle sürekli olarak irtibat hâlinde olması,tedavinin sürdürülebilirliği ve etkinliği açısından önemlidir.
Anjiyo, kalbi besleyen, koroner damar adı verilen damarların görüntülenmesiolarak özetlenebilir. Halk arasında damar sertliği olarak bilinen koroner arterhastalığından şüphe duyulduğunda ya da hastalığın belirtileri ortaya çıktığındabu damarları görüntülemek için kullandığımız bir yöntemdir. En sık görülen,hastalığı işaret eden belirti göğüs ağrısıdır.
HASTALARA İKİ FARKLI YAKLAŞIMLA KORONER ANJİYOGRAFİNİN YAPILMASINIÖNERİYORUZ.
Hekim, hastada durumun ciddiyetini gösteren şikâyetleri (Kalp Krizi tehdidigibi) tespit ederse bazı testlere gerek duymadan, doğrudananjiyografi yapar. Akut kalp krizi sırasında da doğrudan anjiyografiyapılmalıdır. Buradaki amaç, kalp damarlarının görüntülenmesinin ötesindetıkalı damarı anında tespit ederek kalp krizini durdurmaya yönelik, damarınaçılması (Stent) işleminin yapılması hayat kurtarıcıdır. Burada balon anjiyoplasti ve stent takılması işlemini de anjiyografiyle birlikte yaparak kalpkrizini başladıktan sonra ilk iki saat içinde durdurabiliyoruz. Bu şekilde hemölüm riskini azaltmış hem de uzun dönemde geçirilmiş kalp krizinin etkilerindenhastayı kurtarmış oluyoruz.
Hastanın şikâyetlerini dikkate alarak durumun daha az ciddi olduğudüşünüldüğünde ikinci yöntem kullanılıyor. Hasta belli bir eforla göğüsağrısından yakınıyorsa kalp damarlarında bir problem olduğunu anlayabiliyoruz.Burada durum çok acil olmadığı için koroner anjiyografi kararını efor testi,sintigrafi (Talyum testi olarak da bilinir) gibi bazı ön testlerledeğerlendiriyoruz. Bunlar temel olarak anjiyografi yapılmasına gerek olmadığınıdoğrulatan testlerdir. Bu testlerde kalpte kanlanma yetersizliğine ait bulgularvarsa bu hastalara anjiyografi öneriyoruz.
Alzheimer, yaygın görülen bir demans türü olup beyin hücrelerinin yokolmasına neden olan ilerleyici bir nörolojik hastalıktır. Düşünce, hafıza vedavranış fonksiyonlarında azalmaya neden olan bu hastalıkta belirtiler yaşlabirlikte yavaş yavaş ortaya çıkar. Hastalığın ileri evrelere gelmesi yıllarsürebilir. İlerleyici bir hastalık olması nedeniyle Alzheimer’da erkenbelirtiler genellikle son yaşanan olayların unutulması şeklinde görülürkenbirkaç yıl içerisinde bireyler günlük aktivitelerini tek başlarınagerçekleştirmekte zorlanacak hale gelebilirler. Sosyal beceriler, davranışlarve mantıklı düşünme yeteneği de zamanla olumsuz etkilenir. İleri evre Alzheimerhastaları çoğunlukla bir kişiyle karşılıklı olarak sohbet edebilme yeteneğinikaybeder, kendilerine yöneltilen sorulara ve çevrelerinde gelişen olaylarayanıt vermekte güçlük çekmeye başlar. Hastalık çoğunlukla 65 yaş ve üzerindekibireyleri etkilese de daha genç başlangıçlı örneklerine de sıklıkla rastlanmasınedeniyle bir yaşlılık dönemi hastalığı olarak nitelendirilemez.
Alzheimer belirtileri nelerdir?
Alzheimer hastaları, genellikle bilişsel ve davranışsal alanda performansdüşüklüğü şikayetleriyle kliniklere başvurur. Hastalığın başlangıç evresinedair belirtiler daha hafif olmakla birlikte ileri evredeki hastalarda bulgulardaha belirgindir. Alzheimer başlangıcı belirtileri genellikle küçük çaplıhafıza sorunları olmakla birlikte son günlerdeki konuşmaların, yaşananolayların unutulması; kişilerin, nesnelerin ve yerlerin isimlerininhatırlanamaması gibi semptomları içerir. Hastalığın daha da ilerlemesi ilebirlikte en yaygın şekilde görülen Alzheimer belirtileri şunlardır:
- Bilinç bulanıklığı
- Kişinin bulunduğu ortama adapte olmakta zorlanması
- Kişinin iyi bildiği yerlerde kaybolması
- Konuşma ve dil becerilerine ilişkin sorunlar
- Saldırganlık, aile ve arkadaşlarından olağan dışı taleplerde bulunma,çevreye karşı şüphe duyma gibi kişilik bozukluklarının gelişimi
- Halüsinasyon ve sanrılar
- Motivasyon ve öz saygı düşüklüğü
- Kişilerin günlük aktivitelerini yardımsız yapmakta zorluk çekmesi
- Kişinin hatırlayamadığı olayları inkâr etmesi
- Kaygı ve depresyon
Yukarıdaki belirtiler genellikle hastalığın ilk olarak teşhis edildiğidönemde sıklıkla görülen semptomlardır. Hastalığın ilerlemesiyle birlikte bubelirtiler şiddetini artırarak hastanın aile bireylerini tanıyamaması, yakıngeçmişini tamamen unutması ve kendini dahi tanımakta güçlük çekmesi gibi çokdaha ileri boyutlara ulaşır. Bu durumda hastalar genellikle günlük yaşamlarınıdevam ettirebilmeleri için bir bakıcıya muhtaç hale gelir.
Alzheimer nedenleri nelerdir?
Alzheimer, uzun yıllardır bilimsel araştırmalara sıklıkla konu olan birhastalık olsa da hastalığın gelişim nedeni henüz kesin olarak belirlenebilmişdeğildir. Bununla birlikte hastalığın ortaya çıkışında risk faktörü olarakdeğerlendirilen, bir diğer deyişle hastalığın gelişiminde rol oynayabileceğiüzerinde durulan olası nedenler şu şekildedir:
- İleri yaş
- Ailede Alzheimer öyküsünün bulunması
- Down Sendromlu olmak
- Geçmişte yaşanan kafa travmaları
- Uyku düzeni bozuklukları
- Yetersiz fiziksel aktivite
- Obezite
- Sigara kullanmak veya sürekli olarak sigara dumanına maruz kalmak
- Yüksek tansiyon ve yüksek kolesterol
- Kötü kontrollü tip 2 diyabet hastalığına sahip olmak
- Yetersiz, dengesiz ve sağlıksız beslenmek
Hastalığın gelişiminde risk faktörü olarak değerlendirilen yukarıdaki nedenlerinharicinde Alzheimer hastaları üzerinde yapılan beyin dokusu incelemelerindeölen beyin hücrelerinin çevresinde görülen beta amiloid plaklarına rastlanır.Hastalarda bu oluşumlara ve beyin hücrelerinin ölümüne neden olabilecekfaktörlerin araştırılmasına yönelik çalışmalar gelecekte hastalığın kesinnedeninin belirlenebilmesi için bir umut ışığı teşkil eder.
Alzheimer teşhisi nasıl konulur?
Alzheimer hastalığının teşhisine yönelik net olarak bilgi verebilen birayırıcı tanı testi bulunmaz. Dolayısıyla hastalığın teşhisinde pek çok tıbbitanı testi bir arada değerlendirilir. Hastalığa ilişkin belirtilerle sağlıkkuruluşlarına başvuran hastalar nöroloji kliniklerine yönlendirilir. Nörolojiuzmanları tarafından öncelikli olarak hastanın detaylı şekilde öyküsü alınır.Bu aşamada hastanın yanı sıra ailesi veya yakın çevresine de bazı sorularınyöneltilmesi gerekebilir. Tıbbi öykünün alınmasından sonra hastalarda nörolojikişlevler, denge, duyu, davranış, hafıza ve refleksleri ölçen çeşitli taramalaryapılır. Tanının desteklenmesi ve benzer hastalıkların varlığına ilişkinolasılıkların ekarte edilmesine yönelik olarak kan testleri, ultrasonografi, bilgisayarlıtomografi (BT), manyetik rezonans görüntülemesi (MR) gibi uygulamalarve depresyonun araştırılmasına yönelik kişilik taraması testleri deuygulanabilir. Alzheimer hastalığı bazı genetik hastalıklarla benzer belirtilergösterebildiğinden bu hastalıkların araştırılması amacıyla gen taramalarının dauygulanması gerekebilir. Buna ek olarak Alzheimer hastalığının gelişiminde roloynadığı öne sürülen APOE-e4 adlı genin araştırılmasına yönelik gen taramalarıda uygulanabilse de bu yöntem geçerliliği kanıtlanmış bir tarama yöntemideğildir. Yapılan tüm bu tanı testlerinin sonucunda Alzheimer hastalığınayönelik şüpheleri artırıcı bulguların elde edilmesi durumunda Alzheimer testiolarak da bilinen bilişsel fonksiyonların değerlendirilmesine yönelik testlerde yapıldıktan sonra hekim tarafından hastalığın kesin teşhisi konulabilir.
Alzheimer tedavisi nasıl yapılır?
Alzheimer hastalığını işaret eden yukarıdaki belirtileri yaşayan kişilervakit kaybetmeksizin bir sağlık kuruluşuna başvurmalıdır. Hekim tarafındanyapılacak değerlendirmeler sonucunda Alzheimer teşhisi alan hastalarda tedavisüreci hastanın yaşı, hastalığın ilerleme düzeyi ve eşlik eden diğerhastalıklar da göz önünde bulundurularak kişiye özgü olarak planlanır.Alzheimer hastalığının bilinen kesin bir tedavi yöntemi yoktur. Fakat bazıuygulamalar ile hastalığın hastada oluşturduğu semptomların azaltılması veyaortadan kaldırılması ve hastalığın ilerleyişinin yavaşlatılması mümkündür.Alzheimer hastalarının ev ortamında gerekli düzenlemeler yapılmalı ve özelliklede yalnız yaşamak zorunda olan hastalar için evde unutkanlığı önleyici vehatırlamayı kolaylaştırıcı önlemler alınmalıdır. Bunlar evin belirli yerlerineasılacak notlar veya dikkat çekici işaretler olabilir. Bilişsel simülasyonterapileri gibi bireysel veya toplu olarak uygulanabilen psikiyatrik terapilerhafızanın güçlendirilmesine, problem çözme ve dil becerilerinin korunabilmesinekatkıda bulunabilir. Hastalığa ilişkin semptomların azaltılması ve yaşamkalitesinin artırılması amacıyla hekim tarafından birtakım ilaçların kullanımıönerilebilir.
Ailesinde Alzheimer öyküsü bulunan fakat henüz hastalığa ilişkin bir teşhisalmamış bireylerde hastalığın kesin oluşum nedeni bilinemediğinden yalnızcarisk faktörlerinin ortadan kaldırılmasına yönelik önlemler alınabilir. Bunlarsigara kullanımından kaçınmak, hareketli yaşam tarzını benimsemek ve sağlıklıbeslenmek gibi önlemlerdir. Ayrıca bu bireylerin Alzheimer hastalığına vehastalığı işaret eden belirtilere ilişkin farkındalık sahibi olmalarısağlanmalıdır. Eğer siz de kendinizde veya bir yakınınızda hafızaya ilişkinsorunlar gibi Alzheimer belirtileri gözlemliyorsanız, derhal bir sağlıkkuruluşuna başvurmalı ve hastalığın araştırılmasına yönelik olan muayene vegerekli tanı testlerini yaptırmalısınız. Hastalığın teşhis edilmesi durumundatedavi sürecine bir an önce başlanmasını sağlayarak hastalığın ilerleyişiniönemli ölçüde yavaşlatabilirsiniz.
Hemen hemen herkesin severek tükettiği bir yiyecek olançikolata sağlığımız üzerinde olumlu ve olumsuz etkiler yapabiliyor.
Çikolata tüketildiğinde içerisinde bulunan bazı bileşenlerseratonin seviyelerini arttırmakta dolayısıyla da mutlu olmayı sağlamaktadır.Aynı zamanda içeriğinde bulunan kafein nedeniyle bilişsel işlev ve ruhsal durumüzerinde olumlu etki göstermektedir.
Düzenli çikolata tüketimi vücuda alınan polifenoller,bitkisel steroller ve posa kan yağlarını düşürücü ve kardiyovaskülerhastalıklara karşı koruyucu etki göstermektedir.
İçeriğinde bulunan epikateşin gibi bileşenler tansiyonudüşürücü etki gösterebilmektedir. Aynı zamanda içeriğindeki kakao insülindirenci ve şeker hastalığı üzerinde kan şekeri emilimini azaltarak veya insülinkullanımını arttırarak olumlu etki göstermektedir.
Çikolata enerjisi yüksek olduğu için dengeli ve kontrollütüketilmediğinde ağırlık artışına neden olmaktadır. Ancak bitter gibi kakaooranı yüksek çikolataların karbonhidrat ve yağ sindirimini azaltarak veyayağdokusundan yağ yıkımını uyararak vücut ağırlığı üzerinde olumlu etkileri deolabilmektedir.
Çikolata birçok açıdan faydalı ama doymuş yağ ve şekeriçeriği nedeniyle tıpkı diğer yiyecekler gibi belirli ölçü ve sınırlardatüketilmesi gereken bir yiyecek.
Çikolata tüketilmeden önce şeker kaynağının ne olduğunabakılmalı; doğal şekerle mi tatlandırılıyor yoksa glikoz şurubu mu içeriyorveya stevyalı bir çikolata mı?
Sütlü, fındıklı, kuru meyveli gibi sıralayabileceğimizbirçok çikolata var. Ama kakao miktarına ve polifenol içeriğine bakıldığındabitter çikolata daha sağlıklı.
Bitter olsa bile, yüzde 70’in üzerinde kakaolu bitterçikolataların 100 gramı yaklaşık 400 kalori içeriyor. Bu nedenle çikolatatüketiminin günlük 40 gramı geçmeyecek şekilde olması önemli. Bu nedenle terciholarak yüzde 70 bitter olan seçimler diğerlerine göre daha sağlıklıolacaktır.
Diyetisyen NimetKÜLTEKİN
KurbanBayramı’nda özellikle et ve tatlı tüketimi artmaktadır. Sağlıklı bir bayramgeçirmek için bayram günleri boyunca beslenmeye dikkat etmek gerekmektedir.
Kurbanbayramı sürecini nasıl sağlıklı ve rahat geçirebiliriz?
- Öncelikle güne hafif bir kahvaltı bir kahvaltı ilebaşlamanız, günün sonraki saatlerinde kontrolü kaybetmemeniz adına çok önemli. Güne kahvaltı etmeden başlarsanız öğleöğününde kendinizi frenlemeniz zor olacaktır.
- Ölüm katılığı denilen, hayvanın kesilmesi sırasında oluşankas kasılması durumunun ortadan kaybolması ve etlerinizin pişince sert olmamasıiçin, tüketmeden önce yaklaşık 12-24 saat kadar beklemesi gerekiyor.
- Kesilir kesilmez veya fazla miktarda tüketmek sindirimgüçlüğü, mide ağrısı, kabızlık gibi problemlere neden olabilir.
- Mümkünse, özellikle de sindirim problemleri yaşamamak içinkırmızı eti geç saatlerde değil, öğle yemeğinde tercih etmeye çalışın.
- Pişirme yöntemi olarak; haşlama, fırınlama ve ızgara gibiyöntemler tercih edilmeli, kızartmalardan ve kavurma yöntemindenkaçınılmalıdır. Mangalda pişen etlerin kömürleşmemesine dikkat edilmeli – kanserojenmadde oluşumuna neden oluyor.
- Kurban bayramının geleneksel yemeği haline gelen kavurmanıniçine tereyağı veya kuyruk/iç yağı eklemeden, kendi suyunda, kısık ateştepişirme yapılmalıdır.
- Kekik, karabiber, kimyon, kırmızıbiber gibi baharatlar, defneyaprağı,fesleğen gibi otlar etinizi hem daha lezzetli hem de daha sindirilebilir halegetirmeye yardımcı olabilir.
- Et tüketiminiz günde en fazla 3-5 köfte kadar veya 15-20parça kuşbaşı et kadar olmalıdır ki bu da yaklaşık 100-150 gram kadar birmiktardır.
- Sakatat tüketimi de bayram boyunca artmaktadır. Ancaközellikle kolesterol hastaları ile kalp-damar hastalığı riski taşıyan kişilersakatat tüketiminden kaçınmalıdır.
- Kırmızı et tüketimini dengeleyebilmek, hazımsızlığın önünegeçebilmek için posa açısından zengin sebze ve meyve tüketimi arttırılmalı.
- Yine ette c vitamini yetersiz olduğu için salatayla berabertüketilmeli. Demirin emilimini arttırır.
- Bayram ziyaretlerine aç gitmemeye dikkat edin.
- Şerbetli tatlılardan uzak durun. Tatlı olarak sütlü tatlı veya meyve tercihetmeye çalışın.
- Fazla miktarda çay ve kahve tüketimi idrar söktürücü etkilerinedeniyle vücuttan fazlaca su kaybedilmesine neden olabilir.
- Günlük 2-3 litre su tüketmeyi ihmal etmeyin.
- Her gün yürüyüş yapmaya özen gösterin.
- Lütfen evinize gelen insanlara yiyecek ikramı konusunda aşırıısrar etmeyin. Dışarda kendinize gelen ısrarlara da kapılmamaya çalışın.
Dengelibeslendiğiniz iyi bayramlar diliyorum.
Diyetisyen Nimet KÜLTEKİN
Covid-19 neredeyse bir buçuk senedir hayatımızda var olan veyaşamımızı çalışma yöntemi, eğitim, sosyal ilişkiler, fiziksel aktivite vebeslenme alışkanlıkları açısından etkileyen bir salgın hastalık oldu.
H1N1 influenza A (2009) pandemisi ile ilk kez hastalıkşiddeti ve mortalite için risk faktörü olarak tanımlanan obezite, bugünCOVID-19 pandemisi için de bağımsız bir risk faktörü olarakdeğerlendirilmektedir.
Aşırı beslenme sonucu oluşan obezite, vücutta sistemikkronik inflamasyona (iltihap) neden olmaktadır. Bu durum obez bireylerin kronikmetabolik hastalıklara ve enfeksiyonlara karşı daha duyarlı hale getirmektedir.Obez bireyler enfeksiyonlara karşı daha geç ve etkin olmayan immün yanıtlarvermektedir. Ayrıca obez bireylerdetedavide kullanılan ilaç ve aşıların etkinliği azalmaktadır. Bu durum obezbireylerde daha şiddetli hastalık dönemlerine ve daha az iyileşme oranına nedenolmaktadır.
Artık çocuklukçağında da aşırı artış gösteren obezite,gelecek nesiller için sağlık riskini artıran önemli bir halk sağlığı sorunuolmuştur.
Yapılan çalışmalarda COVID-19 ve obezite ilişkisinin sadeceyetişkinlerde değil, COVID-19 tanısı almış çocuklarda da potansiyel bir nedenolarak öne çıkmaktadır. Dolayısıyla hem yetişkinlerde hem de çocuklarda yaşabağlı olmaksızın obezite Covid-19 için risk faktörü olarak karşımızaçıkmaktadır.
Covid -19 enfeksiyonuna karşı bireylerin hastalık şiddetinidüşürmek ve ölüm oranlarını düşürebilmek için bağışıklık sisteminin güçlüolması önemli bir faktördür. Bağışıklık sistemini güçlendirmek ise yeterli vedengeli beslenmenin sağlanması ile mümkündür. Bunun için besin seçimine dikkatedilmeli, besin hijyeni sağlanmalı, ideal vücut ağırlığı korunmalı ve fizikselaktivite düzeyi arttırılmalıdır.
Obezite sadece bugünhastalığı kontrol altına almada değil gelecekte benzerlerinerastlayabileceğimiz hastalıklar için de müdahale gerektiren risk faktörüdür. Sağlıklıbeslenme alışkanlığının sağlanması ve obezite gibi risk faktörlerinin ortadankaldırılması bu tür hastalıklarla mücadelede etkili olacaktır.
AKDENİZDİYETİVESAĞLIKÜZERİNDEKİETKİLERİ
Beslenme sağlığın temel koşulu ve ana belirleyicilerindendir. Kötü beslenme hastalıkların en önemlilerindendir. Kötü beslenme sonucunda büyüme ve gelişme sağlanamaz. İnsanlar kaliteli bir hayat geçiremezler ve sürekli hastalıklarla savaşmak zorunda kalırlar.
Yeterli ve dengeli beslenme; vücudun büyümesi, kendini yenilemesi ve çalışması için gerekli olan besin öğelerinin her birinin yeterli miktarda alınması ve vücutta uygun şekilde kullanılması olarak açıklanır.
Karbonhidrat, protein, yağ, vitamin, mineral gibi besin öğelerinin birinin eksikliği veya yetersizliğinde, diğerlerinin biyoyararlılığını, metabolizmasını veya gereksinimini olumsuz etkileyebilmektedir. Bu nedenle beslenmede besin çeşitliliği büyük önem taşımaktadır.
Beslenme yetersizliği birçok hastalık oluşumunda doğrudan veya dolaylı olarak etkili olduğu bilinmektedir. İyi ve yeterli beslenemeyen toplumlarda obezite, kanser, tip 2 diyabet, kalp damar hastalığı, osteoporoz gibi hastalıkların varlığı gün geçtikçe artmaktadır.
Her geçen gün yeni bir diyet modelinin denendiği günümüzde, Akdeniz Diyeti sağlık üzerine olan etkileri ile ilgili uzun yıllardır yapılan araştırmaların en fazla olduğu ve kalp damar hastalıkları başta olmak üzere kronik hastalıklar üzerine olumlu etkisi ve aynı zamanda sürdürülebilir bir diyet olması nedeniyle unutulmaması gereken diyetlerin başındadır.
Akdeniz Diyeti Nedir ?
Akdeniz diyeti, Akdeniz kıyısında yaşayan insanların beslenme şeklidir. İlk olarak 1960'lı yıllarda Angel Keys tarafından, Akdeniz bölgesinde yaşayan bazı toplulukların yeme alışkanlıklarının gözlemlenmesiyle belirlenmiştir. Diyetin temel özelliği sağlıklı beslenmenin de temel koşulu olan besin çeşitliliğine dayanıyor olmasıdır.
Akdeniz diyeti hangi besinleri içerir ?
Akdeniz diyeti işlenmiş yiyeceklerin az tüketildiği daha çok bitkisel kaynaklı mevsiminde ve yerel yiyeceklerin tüketimine dayanır.
Akdeniz diyetinin ilkeleri arasında taze sebze ve meyvenin yüksek oranda tüketildiği, temel yağ kaynağı olarak zeytinyağının kullanıldığı, tam tahıl ürünleri, kuru baklagiller, fındık, fıstık, ceviz gibi besinlerin yer aldığı bir diyet modelidir.
Ayrıca, orta düzeyde balık, süt ürünleri, tavuk ve yumurta, düşük miktarda (ayda 1-2) kırmızı et ve et ürünleri tüketilmesi önerilir. Bunlara ek olarak, Akdeniz diyeti ılımlı düzeyde şarap tüketimine de izin vermektedir.
Akdeniz beslenme piramidinde tüm besin grupları yer almaktadır. Bu piramit besinlerin tüketim sıklıkları ve porsiyon miktarları hakkında da bilgi vermektedir. Piramidin tabanında bitkisel kaynaklı besinler bulunmaktadır. Bu besinler lif ve sağlığı koruyucu içermekte ve enerji gereksiniminin büyük çoğunluğunu karşılamaktadır. Piramit basamaklarında yukarı çıkıldıkça orta düzeyde tüketilmesi önerilen hayvansal kaynaklı besinler ile yağ ve şeker içeriği yüksek besinler yer almaktadır. Ana öğünler dengeli miktarda meyve, sebze ve tahıl içermelidir. Enerji gereksiniminin geri kalanı diğer bitkisel kaynaklı besinlerden, süt ürünlerinden ve protein kaynaklarından karşılanmalıdır.
Akdeniz beslenme piramidinin temelini bitkisel kaynaklı besinler oluşturmaktadır.
- Rafine olmayan tam tahıllar (tam tahıllı ekmek, makarna, bulgur vs) günde ortalama 8 porsiyon,
- Renk ve nitelik açısından farklılık gösteren çiğ veya pişmiş 2-3 porsiyon (günlük) sebze ve 2-3 porsiyon meyve (günlük)
- Yağsız veya az yağlı süt ürünleri 1-2 porsiyon (günlük)
- Yağlı tohumların (fındık, fıstık, badem, ceviz) 30-45 g günlük tüketimi (günlük)
- Balık ve Kurubaklagillerin ise haftada 4-5 porsiyon olarak tüketilmesi
- Zeytinyağının her öğünde tüketimi(günlük 25-50 ml)
- Kırmızı şarabın dini ve sosyal inanışlara uygunsa, her gün yemeklerle birlikte orta düzeyde şarap (erkekler 2 kadeh, kadınlar için 1 kadeh) tüketimi Akdeniz diyetinin temellerini oluşturur.
- Akdeniz diyetine göre tuz tüketimi de azaltılmalı, lezzette çeşitlilik soğan, sarımsak, bitki ve baharatlarla sağlanmalıdır.
- Şeker ve sağlıksız yağ içeriğine sahip olan tatlılar ise piramidin en üstünde yer almakta, günlük diyette mümkün olduğunda tüketilmemesi veya az tüketilmesi önerilmektedir.
- Ayrıca yemekler pişirilirken sağlıklı pişirme yöntemlerine dikkat edilmeli, kızartma gibi sağlıksız pişirme yöntemlerinden uzak durulmalıdır.
Akdeniz diyetinin sağlık üzerindeki etkileri nelerdir ?
Yapılan çalışmalarda Akdeniz diyetinin ilk olarak kalp ve damar hastalıklarından koruyucu özelliklerinin olduğu belirlenmiştir. Daha sonra obezite ve tip 2 diyabete karşı koruma etkisinin olduğu kanıtlanmıştır.
Akdeniz diyetini uygulayan insanların yaşam sürelerinin de uzun olduğu bilinmektedir. Diyetin koruyucu etkisi besinlerle vücuda alınan biyoaktif bileşenler, antioksidanlar, inflamasyon engelleyici ajanlarla sağlanır.
Epidemiyolojik çalışmalarda, hem bitkiden hem de deniz ürünlerinden alınan, omega-3 çoklu doymuş yağ asitlerinin, kanserden, koroner kalp hastalıklarından kaynaklanan ölüm oranlarının azalmasıyla doğru orantılı olduğunu kanıtlamışlardır.
Aynı zamanda tüketilen sebze, meyve, zeytinyağı ve kırmızı şarap E, C vitaminleri gibi antioksidan vitaminler, fenolik bileşikler ve bileşenler yaşla beraber oluşan kronik hastalık azalmasına yardımcı olabilmektedir.
Zeytinyağı Akdeniz diyetinde çok önemli bir yer tutmaktadır.
Zeytinyağı, tekli yağ asitlerinden (MUFA- omega 9) oluşur.
LDL kolesterolü düşürür.
Bağırsak hareketlerini düzenler.
Vücutta inflamasyonları baskılayıcı ve tansiyon düşürücü etkiye sahiptir.
Yapılan çalışmalar zeytinyağının, sindirim sistemi ve meme kanserlerinin riskini önleyici niteliğe sahip olduğunu göstermiştir. Bu etkinin zeytinyağının yapısındaki tekli doymamış yağ asitlerinin kansere karşı koruyucu etkisi ile sağlandığı düşünülmektedir.
Akdeniz Diyeti'nin posa içeriğinin yüksek olması, buna bağlı olarak doygunluğu arttırması, mide boşalma süresini geciktirmesi ve çiğneme süresini uzatması gibi etkilerden dolayı obeziteden de koruyucu etki yaratmaktadır.
Yapılan çalışmalar Akdeniz diyetinin bel çevresi, HDL ve LDL kolesterol, kan basıncı, kan glikoz düzeyi üzerinde de olumlu etkileri olduğunu göstermiştir.
Akdeniz diyeti her yaşa uygun dengeli bir diyet sunmakta ve sağlık açısından gıda kalitesini destekleyen sürdürülebilirlik için geçerli bir model olmasının yanı sıra insan sağlığı üzerindeki olumlu etkileri bulunan bir diyettir. Bugün dünyadaki en sağlıklı diyet Akdeniz Diyeti olarak kabul edilmiştir.
Bir yaşam tarzı olarak Akdeniz diyeti metabolik hastalıklar, tip 2 diyabet ve kanser gibi kronik hastalıkların önlenmesi için büyük önem taşımaktadır.
Akdeniz Diyeti gibi sağlıklı diyet önerilerinin belirlenmesi, kronik hastalıkların azaltılması, sağlıklı yaşanılan yılların ve yaşam kalitesinin arttırılması için büyük önem taşımaktadır.
YenidoğanTakibi
Doğumdan sonra ilk kontrolzamanını belirleyen birçok faktör vardır. Yenidoğan bebekler doğumdan sonravücutlarındaki fazla suyu attıkları için, ilk hafta bir miktar kilokaybetmeleri normaldir. Ancak bu kilo kaybının da kabul edilebilir bellisınırları vardır. Hastaneden ilk 24saatte taburcu olunan durumlarda daha dikkatli davranılmalı, en geç üçüncügünde ilk kontrole gidilmelidir. Hele de annenin sütü çok iyi gelmemişse, 24saatte belirgin kilo kaybı varsa, bazen ertesi gün bile kontrole gitmekgerekebilir. Hastaneden 2-3 günden sonra taburcu olan ve kilo kaybı çok fazlaolmayan bebekler, 5-7. günlerde kontrole gidebilirler. Anne baba arasında kanuyuşmazlığı varsa taburculuk sırasında bebeğin sarılık düzeyi ve kilo kaybınagöre doktor tarafından ne sıklıkta kontrole gitmesi gerektiği belirlenmelidir.
İlk haftalarda çocuk sağlığıüzerindeki en önemli faktör emzirme ve anne sütünün öneminin, hem bebeğe hemanneye olan faydalarının aileye anlatılması, emziren annenin motive edilmesi vekendine güvenmesinin sağlanmasıdır. Sütünün yettiğine inanması için gereken tümdestek verilmelidir. Bu dönemde bazen annelerde lohusa depresyonu dagörülebileceği akılda tutulmalıdır. Ortada çok ciddi bir kilo alım problemiyokken anneye sütünün yetmediği gibi olumsuz bir mesaj asla verilmemelidir.Sürekli teşvik edilmelidir.
Boyu ve kilosu alt sınırdaancak normal minyon olan bir bebekle, çok iri olan bir bebeğin günlük tartıalımı aynı değildir. Ortalama günlük kilo alımı 30-35 gram olmakla birlikte,bazı bebekler için 25 gram, bazı bebekler için 45 gram da normal kabuledilebilmektedir. Bebeğe meme karmaşasıyaşatmamak için ne emzik ne biberonverilmemelidir. Tüm bu bilgiler sağlıklı bir emzirme sürecinin başlatılabilmesive sürdürülebilmesi için çok önemlidir.
Yenidoğan bebeğin hermuayenesinde vücut ölçülerinin alımı, özellikle ilk haftalarda kilo kaybınınoranı çok önemlidir. 5-7. güne kadar %10’a kadar olan tartı kayıpları kabuledilebilir. %10’dan fazla tartı kayıplarında mutlaka kan tahlili yapılarakvücut sıvı ve elektrolit dengesi değerlendirilmelidir. Sarılığa daha çok dikkatedilmeli, kan şekeri ölçülmelidir. Genellikle bebeğin en geç 10. günde doğumkilosuna geri dönmesi beklenir.
15 günlük olduktan sonrabebeğe günlük 400 ünite olmak üzere D vitamini takviyesi başlanmalıdır. İlk 6ay boyunca, tıbbi bir gereklilik olmadığı sürece, bebeğe anne sütü ve Dvitamini dışında hiçbir şey verilmemesi gerekir. Gerekiyorsa annenin gebeliktealdığı vitaminlere devam etmesi önerilir.
Her ağlamanın açlıktanolmadığı, ilk haftalarda bir uyku düzensizliği olabileceği aileye mutlakaanlatılmalıdır. Kolay bir doğum bile olsa, sadece dünyaya gelmek bir bebek içinbaşlı başına büyük bir travmadır. 9 ay boyunca karanlık, sıcak bir ortamda,karnınızdan bir boruyla hiçbir emek harcamadan beslenirken, birden bire sizialıp dışarı çıkarsalar, soğuk, aydınlık, bir sürü gürültünün olduğu bir ortamaçıkarsalar, üstelik 9 aydır sizi rahatlatan annenizin kalp ve solunum sesleridamarlarında akan kanın şırıltısı, bağırsaklarının seslerinden birdenbireuzaklaştırsalar siz kendinizi nasıl hissederdiniz?
Her karnınız acıktığındabeslenebilmek için adeta kocaman bir mandalinayı ağzınızı kocaman açarakağzınıza doldurmak, içindeki sıvıyı ağzınıza akıtabilmek için büyük bir güçharcayarak basınçla çekmek zorunda kalsanız ve aç kalmamak için bu işi günde10-12 kez tekrarlamak zorunda kalsanız siz kendinizi nasıl hissederdiniz?
Her ağlama açlıktandeğildir. Bebek sadece eski dünyasını özlediği için size yakın olmak için deağlayabilir. Üstüne üstlük ne kadar sık emerse, sütünüzün o kadar çok artacağını, daha bolca ve kolaylıkla ağzına akacağını bebekler içgüdüsel olarak bilerek doğarlar. Her tür endişe annenin sütsalgısını olumsuz etki eder, bu nedenle her konuda anneyi rahatlatmak çokönemlidir.
İlk günlerde hem kız, hem deerkek bebeklerin göğüslerinde şişme, kız çocuklarda vajinal bir akıntı, hattaadet görür gibi kanlı bir akıntı bile normaldir. Ciltte zaman zaman pütür pütürkızarıklıklar olabilir, anlık tarz değiştirebilir kaybolup tekrar çıkabilir.Tüm bu bulgular anne kanından gelen östrojen hormonunun aniden çekilmesinebağlıdır. Tüm bunlar bir süre sonra kendiliğinden geçecektir. Özellikle normal doğumla doğan bebeklerin başında şişlikler ve yamukluklar olabilir. Bukonularda aileyi bilgilendirmek gereksiz endişeleri önleyecektir.
Bebeğin ilk haftalarda işitmetaraması ve topuk tarama testlerinin yapıldığından emin olunmalıdır. Bunlarınsonuçlarıyla ilgili bir anormallik varsa gerekli yönlendirmeler yapılmalıdır.Anne-babada akraba evliliği varlığı, daha önce ölmüş bebek hikayesi varsa yenidoğanmetabolik taramalarının ne genişlikte yapıldığı değerlendirilmelidir. Eğersadece standart tarama testi yapıldıysa genişletilmiş metabolik tarama testi deönerilmelidir. 2 aylık olduğunda kalça ultrasonu ile kalça çıkığı taramasıyapılmalıdır.
Bu dönemde sarılık kontrolü,eğer sarılık uzamışsa bununla ilgili ileri değerlendirmeler yapılmalı, kalçaçıkığı açısından kontroller her muayenede tekrarlanmalıdır. Doğuştan kalphastalığı açısından çocuğun renginde bir morarma olup olmadığı, üfürüm ve bununyanısıra hem bacak ve hem kolda 4 tane nabzın varlığı değerlendirilmeli, kalpteüfürüm olmasa bile sürekli hızlı nefes alıp verme, emerken yorulma gibi bulguların da doğuştan kalp hastalığı belirtisiolabileceği akıldan çıkarılmamalıdır.
Göbek kordonu genellikle15-20 gün içinde düşer, bu süre içinde eskiden uygulanan iyotlu solüsyonlarlabakım hipotiroidi riski nedeniyle artık uygulanmamaktadır. Daha sonra %70 alkolile yapılan temizlikler de artık terk edilmiş ve artık göbeğin kendi kendinedüşmesi beklenmektedir. Bu süre içinde günlük silme banyoları yapılabilir,vücut ıslatılmadan bebeğin üst kısmı yıkanabilir, göbek düştükten sonra damevsime göre haftada 2-3 veya yazın her gün banyo yapılabilmektedir.
Bebek sağlığında evde pasifsigara içimine maruz kalmak çok büyük bir risk teşkil etmektedir, bununtehlikeleri ve zararları her ziyarette her kontrolde mutlaka vurgulanmalıdır.Bebeğin güvenliği açısından 10 yaştan küçük çocuklarla bir arada yalnız başınabırakılmamalıdır. Ani bebek ölümünden (beşik ölümü) korumak açısından sırtüstüyatırılması, yatağın sert olması ve yastık kullanılmaması gerekmektedir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
YenidoğanSarılığı
Sarılık bilirubin adıverilen, cilde sarı rengi veren bir maddenin kandaki seviyesinin yükselmesi vederide birikmesi sonucu oluşur. Zamanında doğan yenidoğan bebeklerin %60’ında;erken doğan bebeklerin ise %80’inde yenidoğan sarılığı görülür.
Yenidoğan bebeklerdesarılığın erken tespiti ve takibi oldukça önemlidir çünkü, sarılık çoğunluklakendiliğinden geçse de, bazı durumlarda bilirubin yüksek seviyelere ulaşıpbeyin hasarına neden olabilir. Bu yüzden sarılığı olan yenidoğanların özellikleilk bir hafta-on gün içindeki doktor takipleri son derece önemlidir. On gündensonra kan beyin bariyeri kapanarak bilirubinin kandan beyne geçmesininengellendiği kabul edilir.
Yeni doğan bebekte sarılıkolduğu bebeğin vücudundaki belirtilerden anlaşılabilir. Yeni doğan bebekleringöz aklarında, burun çevrelerinde ve yüzlerinde görülen sarı renk sarılığınbelirtisidir. Sarı renk hastalığın ilerlemesi ile tüm gövdede görülür. Parmaklahafifçe burun ya da karın cildine bastırılıp kaldırıldığında sarı renk dahabariz bir şekilde tespit edilebilir.
Kanda yükselen bilirubinbebekte uyku yapar. Sarılığı olan bebek emmek istemez, uyumak ister. Bu durumdabeslenmenin azalmasına bağlı olarak atılım azaldığı için bilirubin daha dayükselir ve kısır döngü başlar. Eğer bilirubin çok yükselip beyni etkilemişse(kernikterus), o zaman bebek tiz sesle ağlamaya başlar, başını geriye atar vetablo havale geçirmeye kadar kötüleşebilir. Bu durumdaki bir bebekte ileridönemde çoğunlukla zeka ve motor gelişim geriliği, işitme, görme sorunlarıoluşur.
Yenidoğan bebeklerdefizyolojik sarılık genellikle hayatın ikinci günü başlar, dördüncü-beşinci günlerdeen yüksek seviyesine ulaşır, daha sonra giderek azalır.
Yenidoğanda sarılıkoluşturabilecek ve yakın takip gerektiren diğer nedenler arasında en önemlisebeplerden birisi kan grubu uygunsuzluğudur. Annenin kan grubu Rh (-), bebeğinkan grubu Rh (+) olduğunda Rh uygunsuzluğu; annenin kan grubu O, bebeğin kangrubu A, B veya AB grubu olduğunda ise ABO uygunsuzluğu olmaktadır. Anne vebebek arasında kan grubu uygunsuzluğu olduğunda annede bebeğin kan grubunakarşı antikorlar gelişir. Anne kanında oluşan bu antikorlar plasenta yoluylabebeğe geçer ve bebeğin alyuvar hücrelerinin parçalanmasına yol açar. Bununsonucunda açığa çıkan fazlaca bilirubin, bebekte sarılık ortaya çıkmasına nedenolur.
Erken doğmuş bebekler, doğumesnasında kafa derisi altında kanama meydana gelmiş olanlar, ilk 24 saattesarılığı tespit edilenler, emme sorunu olup buna bağlı olarak iyi beslenemeyenbebekler, sarılığı iki haftadan uzun süren bebekler, büyük kardeşlerininbebeklik dönemlerinde ışık tedavisi gerektirecek kadar sarılık tespit edilmişolan bebekler sarılık açısından daha dikkatli takip edilmelidir.
Yenidoğan sarılığı nasıltedavi edilir?
1-Fototerapi(Işık terapisi):Bebeğin doğum yaşına, kilosuna ve prematüre olup olmamasına göre belliçizelgeler oluşturulmuştur. Bu çizelgelere göre bilirubin belli bir seviyeyibulduğunda tedaviye başlanır. Bebeğiniz özel bir ışık kaynağı altına yerleştirilir.Mavi-yeşil spektrumda ışık kaynağı kullanılır. Bu ışık bilirubinin idrar vedışkı yoluyla vücuttan atılmasını sağlar. Fototerapi bebeğe herhangi birşekilde zarar vermez. Bebeğin gözleri ışıktan zarar görmemesi için kapatılır.Bazen yan etki olarak ciltte kırmızı döküntüler, bronzlaşma veya sık ve suludışkılamaya neden olabilir. Aralıklarla bebeğin kanı alınarak bilirubindüzeyinin güvenli sınıra düşüp düşmediği kontrol edilir. Işık tedavisisonlandırıldıktan bir iki gün sonra bilirubin seviyesi genellikle tekraryükselir. Bu dönemde de doktor kontrolü tavsiye edilir.
2-İntravenözimmunoglobulinler: Eğer sarılık anne ve bebek arasındaki kan grubufarklılıklarına bağlı ise bu durumda anneden geçen antikorlar kırmızı kanhücrelerinin yıkılmasına neden olabilir. İntravenöz immunoglobulin uygulamasıile antikor düzeyi azaltılabilir ve kan değişimi riskini azaltabilir.
3-Kan değişimi: Ciddisarılık vakalarında, diğer tedavilere yanıt alınamadığında bebeğin kanınındeğiştirilmesi gerekebilir.
Anne sütüne bağlı sarılıkuzun yıllardan beri bilinmektedir. Anne sütü sarılığı erken ve geç olmak üzereiki dönem halinde incelenirse de ikisi arasında net bir ayrım yapmak güçtür veaynı olayın devamı gibi de düşünülebilir.
Erken anne sütü sarılığı ilkbirkaç gün içinde görülür ve anne sütünün özelliklerinden ziyade, emzirmedekiteknik yanlışlıklar nedeniyle yetersiz anne sütü alımı nedeniyle görülür.
Geç anne sütü sarılığı ise3,5 günden sonra yavaş yavaş artan hiperbilirubinemi ile karakterizedir ve annesütü içindeki bazı maddeler ile ilişkilidir. Bilirubin yüksekliği 2. haftayakadar devam eder ve daha sonra yavaş yavaş azalarak birkaç ay içinde normaledöner. Bebeklerde hemoliz bulgusuna veya herhangi bir hastalık belirtisinerastlanmaz. Tartı alımı ve bağırsak fonksiyonları normaldir. Tanı ancak diğerpatolojik nedenleri ekarte ederek konur. Bu sarılık şekli 3-12 haftaya kadaruzayabilir.
Unutmayalım ki; bebeğinizinkarın, kol ve bacaklarında sarılık varsa, bunun yanısıra çok uyuyorsa emmesi dezayıflamışsa kaçıncı gününde olursa olsun hemen doktorunuza başvurmalısınız.Çünkü bunlar bilirubin düzeyinin yükselmiş olduğunun göstergeleridir.
Bebeğinizde sarılık varsadoktor takibi yanında onu sık ve iyi beslemeniz sarılığın çabuk atlatılmasıaçısından önemlidir.
Yenidoğan sarılığı sıkolarak görülmesine ve birçok bebekte de kendiliğinden geçmesine rağmen bu durumher bebek için geçerli değildir. Hangi yenidoğanda bilirubin düzeyinintehlikeli seviyeye ulaşacağı her zaman tahmin edilemeyeceği için bebeğinizinilk üç-beş gün içerisinde bir doktor tarafından görülmesi çok önemlidir.Böylece, tedavi edilmediğinde kalıcı problemlere neden olabilecek bir hastalığıkolaylıkla önlemiş olursunuz.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Yenidoğanİşitme Testi
Her çocuğun işitebilmesi vekonuşmayı öğrenebilmesi, onun en temel hakkıdır. İşitme kayıpları, çocuğun anadiline özgü sesleri oluşturarak konuşmasını geciktiren ve bozan en önemlifaktördür. İşitme kaybıyla doğan ya da doğduktan sonra herhangi bir nedenleişitme kaybı yaşayan çocuklar, vaktinde teşhis edilir ve rehabilitasyonprogramlarına alınırlarsa, gelişimlerinde yetersizlik yaşamazlar. Buradabahsedilen gelişim yetersizlikleri; psikolojik ve sosyal gelişimin yanı sıra,çocukların eğitim hayatlarını da olumsuz olarak etkileyebilecekyetersizliklerdir.
Yenidoğan her 1000 bebekten1 ila 3’ü işitme kaybıyla doğmaktadır. Çocukluk döneminde geçirilenhastalıklar, kulak enfeksiyonları, kazalar ve kullanılan bazı ilaçlar nedeniylebu oran binde 6’ya çıkmaktadır. Buna göre ülkemizde yıllık 1800-2500yenidoğanın işitme kaybı ile doğduğu belirlenmiştir.
İşitme kaybıyla doğan ya dadoğum sonrası dönemde işitme kaybı olan çocukların erken dönemde tespitedilmesi, uygun tedavi ve rehabilitasyon uygulamalarının yapılması amacıyla SağlıkBakanlığı tarafından Yenidoğan İşitme Taraması Programı yürütülmektedir. Buprogram sayesinde, işitme kaybı yaşayan çocukların sosyal, bilişsel ve dilgelişimleri olumsuz olarak etkilenmeden, en uyumlu şekilde toplumakarışmalarının sağlanması, sağlık personeli ile toplumun bu konudaduyarlılığının ve bilinç düzeyinin artması amaçlanmaktadır. Hedef, doğumutakiben 6 ay içinde işitme kayıplı çocukların tespit edilmesi ve tedavilerininbaşlatılmasının sağlanmasıdır.
Yapılan araştırmalar işitmekaybının saptanması bakımından en kritik dönemin “yenidoğan dönemi”olduğu yönündedir. O yüzden doğumdan sonra, hastaneden taburcu olmadan öncebebeğe mutlaka işitme testi yaptırılmalıdır. Eğer doğum sağlık kuruluşundagerçekleşmediyse doğumdan sonraki 3 gün içinde işitme taraması yaptırılmalıdır.
Ülkemizde doğumun olduğusağlık kuruluşlarındaki (kamu, özel, üniversite) Yenidoğan İşitme TaramaÜnitelerinde, eğitimli sağlık personeli tarafından, basit, ucuz ve uygulamasıçok kolay testler ile yenidoğan bebeklere işitme taraması yapılmaktadır. İşitmetaraması yapılan merkezler doğum yapılan sağlık kuruluşları bünyesindedir.
Yenidoğan işitme taramasıiçin bir ücret alınmamaktadır.
Bebekler hayatının ilk ikiyılında beden ve zihin yönünden hızlı bir gelişim dönemi yaşarlar. İnsanlardakullanacakları dilin temeli; o dile özgü seslerin işitilmesi ve konuşmalarındinlenmesiyle oluşur. Konuşma ve dil gelişimi doğumdan itibaren 4 yaşına kadardevam etmektedir. İşitme taraması yapılarak erken teşhis konup ve erkenrehabilite edilen bebeklerin dil gelişimine paralel olarak; zihinsel sosyal veruhsal gelişimleri de olumlu yönde etkilenir. Doğduktan sonra en geç altı ayiçinde işitme engeli teşhisi konan ve işitme cihazı uygulanıp özel eğitimealınan bebeklerin konuşma becerisi, normal yaşıtlarına benzer seviyedegelişebilir. İşitme engeli ile doğan bu engeli fark edilmeyen bebeğin dilgelişimi durur ve bununla birlikte zihinsel, sosyal ve ruhsal gelişimiyavaşlar.
Ülkemizin her yerinde taramalar,Bilim Komisyonu tarafından belirlenen ve Sağlık Bakanlığı tarafından daonaylanan tarama protokollerine göre iki tür test ile yapılmaktadır. Testler,basit, ucuz, uygulaması kolay ve bebeğe herhangi bir acı ya da zarar vermeyenözelliklere sahiptirler.
İşitme kaybı yaşadığıdüşünülen bebekler bir üst merkeze sevk edilirler ve bu bebeklere ileri düzeydeişitme testleri uygulanır. Eğer işitmekaybı tanısı alırlarsa, o zaman kaybın türüne ve nedenine göre tedavi seçenekleribelirlenir. Bazı bebekler ilaçla tedavi edilebilirken, bazılarının ise işitmecihazı ya da koklear implant denilen biyonik kulağa ihtiyacı olabilir. Bunedenle bebeklerin, doğumdan sonraki ilk 1 ay içinde tüm taramalarınınyapılması, 3 ay içinde varsa tanılarının koyulması ve gerekiyorsa 6 ay içindecihaz kullanmaya başlamaları gerekmektedir.
İşitme cihazlarının bazılarıkulağın arkasına, dışarıdan uygulanabilirken, koklear implant, yani biyonikkulağın bir parçası kulak içine cerrahi bir operasyonla yerleştirilir. Diğerparçası ise kulak arkasına takılır.
İşitme cihazlarının süreklitakılması gerekir. Sadece bebek ya da çocuk uyurken çıkarılmalıdır. Eğer heriki kulak için de cihaz kullanılması gerekiyorsa mutlaka her ikisi detakılmalıdır. Ayrıca cihaz kullanan bebek ve çocukların aileleri ile birlikteözel eğitim almaları da gerekmektedir.
Bebeklerin ve çocuklarınkullanacağı işitme cihazlarının tüm maliyeti, SGK tarafından ödenmektedir.
Yenidoğan bebeklerin yanısıra okul çağında ilkokul 1. sınıf öğrencilerine de işitme taraması yapılmaktadır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
SuÇiçeği
Suçiçeği (varisella),varicella zoster virüsünün (VZV) sebep olduğu, vücutta kaşıntılı, kırmızıdöküntüler, yorgunluk ve ateş ile kendini gösteren bulaşıcı bir hastalıktürüdür. Suçiçeği döküntüleri ilk olarak gövde ve yüzde ortaya çıkar. Hastalık,çoğunlukta çocuk yaştaki kişilerde görülür.
En sık 5-10 yaşlarında, kışsonu ve ilkbahar aylarında görülen, çok bulaşıcı, ateşli ve döküntülü bir viralenfeksiyon hastalığıdır. Direkt temas veya havadan hasta kişilerin salgılarıaracılığıyla bulaşır. Hasta kişilerle temastan 14-22 gün sonra belirtilerbaşlar. Vakaların üçte birinde ateş görülür. Döküntüler kırmızı kabarıklıklarhalinde başlar, 1-2 saat içinde yanmış gibi içi su dolu kabarcıklar halinialır, sonra bu sıvı bulanıklaşır, en son kabuklanarak kurur. Döküntülergövdeden başlar, daha sonra baş ve yüze yayılır, kol-bacaklarda daha nadirendöküntü görülür. Tipik belirti aynı anda 3-4 farklı evredeki döküntünün biranda görülmesidir. Son çıkan döküntü kabuklanana kadar yaklaşık 7 gün süreylebulaştırıcıdır. Son yıllarda aşılamanın giderek artışıyla hastalık giderek dahaseyrek görülmeye başlamıştır, aşılı olanlar da hastalığı çok hafif, bazen farkedilemeyecek kadar hafif 2-3 döküntü ile geçirebilirler.
Genellikle farklı evredekitipik döküntü tanı koymak için yeterlidir. Ancak özel durumlarda kesin tanıgerekirse kanda VZV IgM testi yapılabilir.
Döküntüler çok kaşıntılıdır.Kaşıntı önlenmezse döküntü hızla başka yerlere yayılabildiği gibi ikincilbakteriyel enfeksiyon komplikasyonlarına da yol açabilir. Nadiren orta kulakiltihabı, zatürre, beyin-beyincik iltihabı gibi komplikasyonları daolabileceğinden, döküntüler ortaya çıktıktan 4 gün sonra, ateş hâlâ düşmemişseveya öksürük, sık nefes alma, kulak ağrısı uykuya eğilim, dengesizyürüme-yürürken sendeleme gibi belirtiler ortaya çıkarsa mutlaka bir doktorabaşvurmak gerekir.
Tedavide, doktorunuzunönereceği ateş düşürücülerle ateşin düşürülmesi, ağızdan veya cilde sürülenilaçlarla kaşıntının önlenmesi önerilir. Bu dönemde aspirin kesinliklekullanılmamalıdır, bu hata ciddi bir karaciğer koması olan Reye sendromuna yolaçabilir. Ilık bir kova su içine bir çorba kaşığı bikarbonat (yemek sodası)karıştırarak hazırlanan karışımla duş yaptırmak da rahatlatıcı olabilir. Hastaçocukla temastan sonraki ilk 72 saat içinde aşılanmayanlara aşı yapılırsa, yinekoruyucudur. Döküntülü dönemde banyo yapılması tartışmalı bir konu olmaklabirlikte, sadece duş alınmalı, kabuklar dökülmeden liflenme veya keselenmeyapılmamalıdır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
SMAHastalığı
Spinal müsküler atrofi(SMA), ikinci motor nöronların kalıtımsal bir hastalığıdır.
Otozomal resesifnöromüsküler hastalıkların en sık görüleni olan SMA’nın canlı doğumlarda ortayaçıkma olasılığı ise 10.000 kişide birdir.
50 kişiden biri ise SMAhastalığının taşıyıcısıdır. Taşıyıcı olmanın kişinin sağlığına bilinen herhangibir etkisi yoktur. Kişi, sadece çocuğun çocuğu SMA’dan etkileniyorsa veya SMN1geninin dizilenmesi durumunda taşıyıcılık durumunu öğrenebilir. SMA taşıyıcısıebeveynlerden meydana gelecek her bir gebelikte hastalığın ortaya çıkmaihtimali %25’tir.
Semptomlar SMA tipine,hastalığın evresine ve bireysel faktörlere bağlı olarak değişir. Şiddetli SMAtip 0/1’de en sık görülen belirti ve bulgular; özellikle ekstremitelerde arefleksi,genel kas zayıflığı, zayıf kas tonusu, gevşeklik ya da düşme eğilimi, gelişimselkilometre taşlarına ulaşmada zorluk, oturma, ayakta durma, yürüme zorluğu, küçükçocuklarda otururken kurbağa bacağı pozisyonunun benimsenmesi (kalçanınkırılması ve dizlerin bükülmesi), solunum kaslarında güç kaybı, zayıf öksürük,zayıf ağlama, akciğerlerde veya boğazda salgı birikimi, solunum güçlüğü, ağırSMA tiplerinde çan biçimli gövde (solunum için sadece karın kaslarınınkullanılmasından kaynaklanır), dilde fasikülasyonlar (seğirme), emme veya yutmagüçlüğü ve yetersiz beslenmedir.
SMA, bebeklerdenyetişkinlere kadar etkileyen geniş bir şiddet aralığında kendini gösterir.Hastalık spektrumu motor gelişimde ulaşılan en yüksek kilometre taşına uygunolarak 3-5 türe ayrılmıştır.
Geleneksel, en sıkkullanılan sınıflandırma aşağıdaki gibidir:
SMA 0 Olağan başlangıç yaşı doğum öncesidir. Doğumdan öncesemptomları (azalmış fetal hareket) belirgin hale gelen çok nadir bir formdur.Etkilenen çocuklar tipik olarak SMN2 geninin sadece 1 kopyasına sahiptir veyoğun solunum desteği ile bile genellikle sadece birkaç hafta hayatta kalırlar.
SMA 1 (Küçük çocuk) (Werdnig–Hoffmannhastalığı) Olağan başlangıç yaşı 0–6ay arasıdır. Şiddetli formdur. Yaşamın ilk aylarında, genellikle hızlı vebeklenmedik bir başlangıç ile ortaya çıkar. “Hipotoni” mevcuttur.Çocuklar asla desteksiz oturmayı öğrenemez. Hızlı motor nöron ölümü, başlıcasolunum organlarının -özellikle solunum sisteminin- verimsizliğine neden olur.Pnömoniye bağlı solunum yetmezliği en sık ölüm nedenidir. Tedavi edilmeden vesolunum desteği olmadan, SMA tip 1 teşhisi konan bebekler genellikle ikiyaşından sonra hayatta kalmaz. Uygun solunum desteği ile, SMA 1 vakalarınınyaklaşık %10’unu oluşturan daha hafif SMA tip 1 fenotipleri olanların ergenlikve yetişkinliğe kadar hayatta kaldıkları bilinmektedir.
SMA 2 (Orta yaşlı çocuk) (Dubowitzhastalığı) Olağan başlangıç yaşı 6–18ay arasıdır. Ara formdur. Yaşamlarında en az bir süre oturma pozisyonunukoruyabilen, ancak desteksiz yürümeyi öğrenememiş insanları etkiler. Zayıflığınbaşlangıcı genellikle 6 ila 18 ay arasında bir sürede fark edilir. İlerlemeninbüyük ölçüde değiştiği bilinmektedir, bazı insanlar zamanla giderek zayıflar,diğerleri ise dikkatli bakım yoluyla nispeten sabit kalır. Skolyoz genelliklebu çocuklarda görülür ve omurga ateli, büyüme çubukları veya omurga füzyonu iledüzeltme, solunumun iyileştirilmesine yardımcı olunabilir. Vücut kaslarızayıflar ve solunum sistemi büyük bir sıkıntı kaynağıdır. Yaşam beklentisiazalır, ancak SMA 2’li çoğu insan yetişkinliğe doğru iyi bir yaşam sürer.
SMA 3 (Çocuk) (Kugelberg–Welander hastalığı) Olağan başlangıç yaşı 12 ay sonrasıdır. Çocukformudur. Genellikle 12 aylıktan sonra ortaya çıkar ve daha sonra bu yeteneğikaybetmiş olsalar bile, hayatlarında en azından bir süredir desteksizyürüyebilen insanları tanımlar. Solunum tutulumu daha az görülür ve yaşambeklentisi normaldir veya normale yakındır. SMA 3 olan çoğu insan hareketdesteğine ihtiyaç duyar.
SMA 4 (Yetişkin başlangıç)Olağan başlangıç yaşı yetişkinlik dönemidir. Yetişkinbaşlangıçlı formdur (bazen geç başlangıçlı SMA tip 3 olarak sınıflandırılır). Genellikleyaşamın üçüncü onyılından sonra bacak kaslarının kademeli olarak zayıflamasıylaortaya çıkar ve sıklıkla kişinin yürüme yardımcıları kullanmasını gerektirir.Diğer komplikasyonlar nadirdir ve yaşam beklentisi etkilenmez.
Başlıca belirtileri kasgüçsüzlüğü ve atrofisi (bir kasın tek tek hücre ve liflerinin çapında,büyüklüğünde azalma) olan SMA’nın sorumlu geni aynı olmakla birlikte 5 tipivardır: SMA0, SMA1, SMA2 ve SMA3 ve erişkin yaşta başlayan çok nadir bir formolan SMA4.
SMA1 (WerdnigHoffmann) buhastalığın en ağır tipidir. Hastalık doğuşta başlar; çok gevşek olan bebekbaşını tutamaz, dönemez, oturamaz. Bu tip ciddi solunum güçlüğünü deberaberinde getirir. Bebekler mekanik solunum desteği olmadan yaşamınısürdüremez ve çoğu zaman doğumdan sonraki ilk yıllarda hayatını kaybeder. SMA2,bu hastalığın orta ağırlıktaki tipi olarak tanımlanır. Hastalık 18 aydan öncebaşlar; çocuk oturabilir ama yürüyemez. SMA3 (KugelbergWelander) ise buhastalığın en hafif olan türüdür. Hastalık 18 aydan sonra başlar; çocukyürüyebilir ancak sık sık düşer, merdivenleri çıkarken ve çömelip kalkarkenzorlanır, hem bacaklarda hem de kollarda güçsüzlük görülür.
SMA hastalığı ilk olarak1890’lı yıllarda iki bilim insanı Johann Hoffman ve Guido Werdnig tarafındanbulunmuştur. SMA Tip 1 hastalığının Werdnig Hoffman hastalığı olarakanılmasının nedeni de budur.
1995 yılında ise hastalığaneden olan gen bulunmuş ve Survival Motor Neuron (SMN) yani hayati önem taşıyangen olarak tabir edilmiştir. Dr. Judith Melki ve ekibi tarafından bulunan bugen hastalığın seyrini değiştirmiştir. Bu tarihten itibaren ilaç araştırmalarıbaşlamış ve geçen 30 yıl zarfında birçok yeni çalışmanın önü açılmıştır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
RotaVirüsü
Rota virüsü, bağırsakenfeksiyonuna ve ishale neden olan ve çok yüksek bulaşıcılık oranına sahip birvirüstür. Dünya genelinde görülen bu virüs bebeklerde ve çocuklarda ishalbaşlangıcının ilk sırada gelen nedenidir.
Rota virüsü her yerde bulunurve hemen hemen her çocuğa 3 – 5 yaşına kadar bulaşır. 2003 yılında, 5 yaşınaltındaki çocuklarda küresel çapta 114 milyon rota virüsü enfeksiyonu vakasıbildirilmiştir.
Bu vakaların 24 milyonuayakta tedavi edilirken, 2, 3 milyon vaka hastanede yatarak tedavi edilmiştir.Bir başka çalışmaya göre Rota virüsü, dünya çapında 5 yaşın altındakiçocuklarda yıllık 214.000’den fazla ölüme sebebiyet vermektedir.
İshal sebebiyle hastaneyeyatırılan çocuklar arasında rota virüsü enfeksiyonu yaygınlığı dünya çapındabenzer oranlarda olsa da (% 30-50), rota virüsü enfeksiyonu ölümle sonuçlananvakaların % 90’ından fazlası düşük gelirli ülkelerde görülür.
Bu ülkelerde sağlıkhizmetlerine sınırlı erişim zorluğu gibi faktörlerin yanı sıra modern hidrasyontedavilerine kolay ulaşım olmaması ve yine bu ülkelerde malnütrisyon, yaniaçlık ve kıtlık gibi şartların daha yaygın olmasının ölüm oranlarını arttırdığıdüşünülmektedir.
Hemen bütün viralhastalıklarda olduğu üzere düzenli olarak elleri yıkamak gibi iyi hijyen alışkanlıklarırota virüsüne karşı alınabilecek iyi bir önemlidir. Ancak rota virüsüenfeksiyonunu önlemenin en etkili yolu rota virüsü aşısıdır.
Rota Virüsü için uygun biraşı geliştirilmeden önce 5 yaşından küçük çocuk nüfusunun büyük bir kısmına buvirüs en az bir defa bulaşmıştır.
Günümüzde ülkemizdekullanılan rota virüsü aşıları 2006 senesinde piyasaya sunulan Rota virüsüaşısına dayanmaktadır. Dünya üzerinde hâlihazırda Rota aşısının birkaç türümevcuttur. Ülkemizde kullanılan rota virüsü aşı fiyatı kullanılan aşı türünegöre değişmektedir.
Rota aşısı yüzde yüz etkiliolmasa bile yapılan araştırmalara göre ulusal aşı programlarında düzenli olarakbu aşıyı kullanan ülkelerde rota virüsünden kaynaklı komplikasyonlardan dolayıhastaneye yatırılma oranlarını yüzde 49 – 92 arasında azalmış, dahası genelishalden dolayı hastaneye yatma oranlarında da % 17 – 55 oranında bir azalmaölçülmüştür. Dünya Sağlık Örgütü (DSÖ) rota virüsü aşılarının ulusal aşıprogramlarına mutlaka eklenmesi gerektiğini önermiştir.
Buna ek olarak aşılarınulusal aşılama programlarına girmesinden bu yana rota virüsü hastalığınındemografik özellikleri değişmiştir. Örnek vermek gerekirse Finlandiya’da rotavirüsü enfeksiyonu 5 yaşın altındaki çocuklarda aşıya başlamadan önce en yaygıngörülen bağırsak enfeksiyonu türüydü.
Ancak aşıya başladıktansonra 5 yaş altı çocuklarda hastalığın görülme oranının azalmasıyla hastalığınen yaygın olduğu gruplar 6 ila 16 yaş arasındaki aşılanmamış çocuklar ile yineaşılanmamış 70 yaşın üstündeki bireyler haline gelmiştir.
Rota virüsü hastalığınınmevsimsel tekrarın oranlarında ise, aşı uygulamasından sonra, hem rota virüsümevsiminin başlangıcında gecikme, hem daha kısa mevsim süresi hem de mevsimselzirvelerin köreltilmesi dahil olmak üzere değişiklikler saptanmıştır.
Rota virüsü aşısı olanbireylerde, aşıdan hemen sonra mide ağrısı, kusma, ishal, dışkıda kan veyabağırsak hareketlerinde değişiklik görülürse, derhal doktora başvurmakgereklidir.
Rota virüsü enfeksiyonugenellikle virüse maruz kaldıktan sonraki iki gün içinde ilk belirtilerinigöstermeye başlar. İlk belirtiler ateş ve kusmadır. Bunu üç ila sekiz gün devameden sulu ishal izler. Bu esnada vücut büyük oranda su kaybına uğrar.
Enfeksiyonun karın ağrısınaneden olduğu vakalar yaygın olarak görülmüştür. Rotavirüs sıklıkla gösterdiğibelirtilere ve yapılan fizik muayeneye göre teşhis edilir.
Tanıyı doğrulamak için birdışkı örneğinin laboratuvarda analiz edilmesi gerekebilir. Çocuklarda veyetişkinlerde rota virüsü enfeksiyonu farklı seyredebilir.
Çocuklarda görülen rotavirüsü belirtileri arasında, 24 saatten uzun süreli ishal durumu, sık sıkkusma, katran gibi bir dışkı, dışkıda kan veya irin bulunması, 40 derecedenyüksek ateş, huzursuzluk, uyuşukluk ya da ağrılı bir durum, ağız kuruluğuvarsa, özellikle bebeklerde gözyaşı olmadan ağlama, az idrara çıkma, veya hiçidrara çıkmama, olağan dışı uykululuk veya çevreye tepki vermeme dahil olmaküzere dehidrasyon semptomları vardır.
Çocuklarda rota virüsü kakarengi siyahtır. Bu durumlarda acilen çocuk doktoruna başvurulması gereklidir.Başka bir tıbbi sorunu olmayan yetişkinlerde rota virüsü enfeksiyonu sadece hafif belirti ve semptomlara nedenolabilir veya hiçbir belirti ortaya çıkmayabilir.
Yetişkinlerde görülen rotavirüsü belirtileri arasında 24 saatten uzun süre vücutta içilen sıvılarıntutulmaması, iki günden daha uzun süre devam eden ishal, kusma, bağırsakhareketlerinde kan veya 39.4 dereceden daha yüksek bir ateş, aşırı susuzluk,ağız kuruluğu, az idrara çıkma veya az idrar yapma, şiddetli halsizlik, ayaktabaş dönmesi veya baş dönmesi mevcuttur. Bu durumlarda acilen doktora başvurmakgereklidir.
Rota virüsüne dayalıbağırsak enfeksiyonu sırasında çok nadir vakalarda bağırsağın bir kısmı kendiüzerine katlanabilir ve bu hayatı tehdit eden bir bağırsak tıkanmasına nedenolabilir.
Rota virüsü enfekte olan birkişinin dışkısında ilk belirtilerin ortaya çıkmasından birkaç gün önce vesemptomlar azaldıktan sonrasında da 10 güne kadar bulunur. Virüs bu sürezarfında enfekte olmuş kişinin semptomları olmasa bile elden ağza temas yoluylakolayca başkalarına bulaşır.
Eğer bir bireyde rota virüsüvarsa ve tuvaleti kullandıktan sonra ellerini yıkamıyorsa, ya da bir çocuğunrota virüsü varsa ve örneğin bezini değiştirdikten ya da tuvaleti kullanmasınayardımcı olduktan her ikisinin de elleri yıkanmadıysa virüs hazırlananbesinler, oyuncaklar, mutfak eşyaları, kapı kulpları kitaplar, uzaktankumandalar, gözlükler veya kıyafetler gibi dokunulan hemen her şeye virüsübulaştırabilir.
Başka bir kişi bireyin yıkanmamışellerine veya kontamine bir nesneye dokunursa ve ardından kendi ağzınadokunursa, enfekte olabilir. Enfekte olmuş yüzeyler dezenfekte edilmezse virüshaftalarca bulaşıcı kalabilir.
Rota virüsünün farklı alttürleri olmasından dolayı aşı olma durumunda bile enfekte olmak mümkündür.Ancak aşı sonrası enfeksiyonlar veya tekrarlayan enfeksiyonlar daha az şiddetligörülür.
Rotavirüs enfeksiyonu içinspesifik bir tedavi yoktur. Antibiyotikler veya antiviraller rota virüsüenfeksiyonuna yardımcı olmaz. Genellikle, enfeksiyon üç ila yedi gün içindekendiliğinden düzelir.
Bebeklerde rota virüsünebağlı enfeksiyon görüldüyse doktora başvurduktan sonra onun tavsiyesi üzerinesıvı verilebilir. Bebek emzirilerek besleniyorsa emzirilmeye istediği kadaruzun süre devam etmesine izin vermek gereklidir.
Eğer bebek formül ilebesleniyorsa yine doktor tavsiyesi üzerine az miktarda oral rehidrasyon sıvısıveya normal formül verilmeli, bebek formülü fazladan sulandırılmamalıdır.
Daha büyük çocuklardinlenmeye teşvik edilmelidir. Tam tahıllı ekmek veya krakerler, yağsız et,yoğurt, meyve ve sebze gibi ilave şeker içermeyen yumuşak yiyeceklersunulmalıdır. Oral rehidrasyon sıvısı dahil olmak üzere bol miktarda sıvıtüketimi önemlidir.
Rota virüsü kaynaklıenfeksiyon sürecinde gazlı içeceklerden, elma suyundan, yoğurt dışındaki sütürünlerinden ve ishali daha da ağırlaştırabilecek kötüleştirebilen şekerliyiyeceklerden kaçınılmalıdır. Kafein, alkol ve ikinci el nikotin tüketimi dahilolmak üzere mideyi tahriş edebilecek her türlü maddeden kaçınılmalıdır.
Su kaybı, yani dehidratasyonrota virüs kaynaklı bağırsak enfeksiyonunun ciddi bir komplikasyonudur. Rotavirüsünden kaynaklanan bağırsak enfeksiyonu normal şartlar altında sıvı alımınınarttırılması ile evde tedavi edilebilir.
Bazı vakalarda görülenşiddetli dehidratasyon, yani su kaybı ise hastanede intravenöz sıvı alımınıgerektirir. Eğer ishal birkaç günden fazla sürerse kayıp sıvı ve minerallerinyenilenmesi için doktor tavsiyesiyle oral rehidrasyon sıvısı kullanılabilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
RektalPolip
Polip bir sap ucundan ya dasapsız olarak bir yere bağlı bir çeşit urdur. Çocukluk çağında en sık kanamanedenlerinden biridir. 5-15 yaşları arasında görülür. Boyutları 2-20 mm kadarolabilir. Olguların yarısında tek polip olmasına karşın sayıları 10’a kadarçıkabilmektedir.
Bağırsak duvarına genelliklebir sapla bağlıdır. Gaita sürtünmeleriyle yüzeyinden kolayca kanar. % 70’ininson bağırsak (rektum), %15’inin de altbağırsak (sigmoid) yerleşimli olduğubildirilmektedir. Hemen tamamı iyi huylu urlar olmakla birlikte patolojikinceleme şarttır.
Rektal polipin (Juvenil polip)ilk belirtisi gaitada kan görülmesidir. Çizgi halinde gaitanın üzerine bulaşmışbir halde ya da gaitadan hemen sonra birkaç damla olarak görülebilir. % 10olguda ilk belirti dışkılama sırasında anüsten polip sarkmasıdır. Kramp tarzıkarın ağrıları ve hafif ishal de yakınmalar arasında bulunabilir. Kendiliğindenkopma sonrası daha fazla bir kanamadan söz edilir.
Tanı çoğunlukla muayene ilekonulur. Şüpheli olgularda ilaçlı kalın bağırsak filmi veya endoskopik muayeneyapılmalıdır.
Rektal polipin (Juvenil polip)tedavisi ameliyatla çıkarılmasıdır. Genel anestezi altında anal yoldan girişimuygulanır. Günübirlik cerrahi şeklinde yapılabilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Raşitizm
Raşitizm, çocuklardagörülen, uzun süreli ve aşırı miktarda D vitamini eksikliğinden kaynaklanan birhastalıktır. Raşitizm hastalığı çocukların kemiklerinin yumuşamasına vezayıflamasına neden olur. Bazen nadir de olsa kalıtsal sorunlar raşitizme nedenolabilir.
Raşitizmin ne olduğunuanlamak için, öncellikle vücutta bulunan D vitamininin önemini kavramakgerekmektedir. D vitamini, gıdalarla alınan ve kemik sağlığı için çok önemliolan kalsiyum ve potasyum minerallerinin bağırsaktan emilmesine neden olarak,bu minerallerin vücuda alınmasını sağlayan bir vitamindir. Yeterli miktarda Dvitamini olmadığı durumlarda, kemiklerde kalsiyum ve fosfor seviyelerininkorunması zorlaşır. Özellikle kemik gelişiminin çok hızlı olduğu çocuklukdönemlerinde bu eksiklik raşitizme neden olabilir.
Diyete D vitamini veyakalsiyum eklenmesi genellikle raşitizmle ilişkili kemik problemlerini düzeltir.Raşitizm, altta yatan başka bir tıbbi sorundan kaynaklanıyorsa, çocuğun ekilaçlara veya başka bir tedaviye ihtiyacı olabilir. Raşitizmden kaynaklananbazı iskelet bozuklukları çok ilerlediğinde ise cerrahi müdahale gerekebilir.
Aynı şekilde kemikte diğerönemli bir mineral olan fosforun düşüklüğü de nadir görülen kalıtsalbozukluklar ile ilgili olabilir.
Raşitizm hastalığıbelirtileri ve semptomları; büyümede gecikme, motor becerilerde gecikme, omurga,pelvis ve bacaklarda ağrı, diş yapısında bozukluklar (dişlerin kolay çürümesi,aralıklı ve geç çıkan dişler ve abseler), kas güçsüzlüğü ve kafatasının gövdeyegöre büyük olmasıdır.
Raşitizm, çocuklardakemiklerin ucundaki büyüyen doku alanlarının (büyüme plakaları) yumuşamasınaneden olduğu için, çarpık ya da eğri bacaklar (dizlerin birbirine doğru bakmasıya da bacak kemiklerinin dışarı doğru parantez şeklinde eğrilmesi), kalınlaşmışel ve ayak bilekleri, göğüs kemiğinin çıkıntılı olması (projeksiyonu) gibi iskeletbozukluklarına (deformasyon) neden olabilir.
İnsan vücudunun gıdalardangelen kalsiyum ve fosforu almak için D vitaminine ihtiyacı vardır. Çocuk vücuduyeterli miktarda D vitamini alamazsa veya vücudunun D vitaminini doğrukullanmada problemleri varsa, raşitizm oluşabilir. Bu nedenle raşitizminnedenleri D vitamini eksikliği ve emilim ile ilgili sorunlar olarak iki başlıkaltında toplanabilir: D vitamini eksikliği ve emilim ile ilgili sorunlar.
D VİTAMİNİ EKSİKLİĞİ
D vitamininin güneş ışığı vegıda olmak üzere iki önemli kaynağı vardır.
Güneş ışığı: İnsan cildigüneş ışığına maruz kaldığında D vitamini üretir. Ancak gelişmiş ülkelerdekiçocuklar dışarıda daha az zaman geçirme eğilimindedir. Ayrıca cilt kanserikorkusu nedeniyle kullanılan güneş koruyucular güneş ışınlarını engelleyerek Dvitamini sentezini azaltır.
Gıdalar: Balık yağı, yumurtasarısı, somon ve uskumru gibi yağlı balıklar D vitamini içerir. D vitaminiayrıca süt, tahıl ve bazı meyve suları gibi yiyecek ve içeceklere gıdafirmaları tarafından da eklenir.
EMİLİM İLE İLGİLİ SORUNLAR
Bazı çocuklar vücutlarının Dvitamini emilimini etkileyen hastalıklara sahip olabilirler. Bu hastalıklar; Çölyakhastalığı, enflamatuar bağırsak hastalığı, kistik fibroz ve böbrek sorunlarıdır.
Bir çocuğun raşitizm riskiniartırabilecek faktörler şunlardır:
Koyu ten: Melanin cilde renkveren bir pigmenttir. Koyu tenler cilt yapılarında daha çok melanine sahiptir.Fakat melanin cildin güneş ışığından D vitamini üretme yeteneğini azaltır. Bunedenle koyu tenli bebekler ve çocuklar daha fazla raşitizm geliştirme riskinesahiptirler.
Annede hamilelik sırasındagörülen D vitamini eksikliği: Ciddi D vitamini eksikliği olan anneden doğan birbebek, raşitizm belirtileri ile doğabileceği gibi doğumdan birkaç ay sonra dasemptomları geliştirebilir.
Kuzey enlemleri: Dünyanınkuzey enlemlerine daha az güneş ışığı vurur. Bu nedenle güneş ışığının azolduğu coğrafi bölgelerde yaşayan çocuklarda raşitizm riski daha yüksektir.
Erken doğum: Prematüre doğanbebekler daha düşük D vitamini seviyelerine sahip olma eğilimindedir çünkü annekarnındaki vitaminleri almak için daha az zamanları vardır.
İlaçlar: Epilepsinöbetlerini engellemek için verilen bazı ilaçlar ya da HIV enfeksiyonlarınıtedavi etmede kullanılan antiretroviral ilaçlar, vücudun D vitaminini etkin birşekilde kullanabilmesini engellemektedir.
Sadece emzirme: Anne sütüraşitizmi engellemek için yeterli D vitamini sağlayamaz. Sadece anne sütüylebeslenen bebekler takviye olarak D vitamini damlası almalıdır. Günümüzde sağlıkbakanlığı ücretsiz olarak sağlık ocaklarından hamile ve bebeklere D vitaminitakviyesi sağlamaktadır.
Tedavi edilmediği takdirderaşitizm; yetersiz büyüme, anormal kavisli bir omurga, kemik deformasyonları, dişkusurları ve epilepsi nöbetleri gibi sonuçlara neden olabilir.
Güneş ışığı en iyi Dvitamini kaynağıdır. Çoğu mevsimde, öğlen saatlerinde 10 ila 15 dakika arasındagüneşe maruz kalmak D vitamini almak açısından yeterlidir. Bununla birlikte,koyu tenliler ve kuzey enlemlerinde yaşayanlar, güneş ışığından yeterince Dvitamini alamayabilirler.
Ayrıca, cilt kanseriendişesinden dolayı, özellikle bebekler ve küçük çocukların, doğrudan güneşışığından kaçınmaları konusunda dikkatli olunmalıdır.
Raşitizmi önlemek içinçocuğunuzun diyetine D vitamini içeren somon ve ton balığı gibi yağlı balıklar,balık yağı ve yumurta sarısı içeren veya D vitamini ile takviye edilmiş bazıgıdaları ekleyebilirsiniz. Bebek mamaları, kahvaltılık gevrekler, bazı özelekmekler ve portakal suyu gibi gıdaların çoğuna üreticiler tarafından Dvitamini eklenmiştir. Bu tür gıdaların içeriklerine bakıp ne kadar D vitaminibulunduğunu kontrol edebilirsiniz.
Hamileyseniz, doktorunuza D vitaminitakviyesi konusunda danışabilirsiniz.
Bebek gelişimi ile ilgiliuluslararası kılavuzlar, tüm bebeklerin günde 400 IU D vitamini almasınıönermektedir. Anne sütü yalnızca az miktarda D vitamini içerdiğinden, sadeceemzirilen bebeklere günlük ek D vitamini takviyesi verilmelidir. Biberonlabeslenen bazı bebekler, mamadan yeterince almadıkları takdirde D vitaminitakviyelerine ihtiyaç duyabilirler.
Muayene sırasında doktor,çocuğunuzun kemiklerine hafifçe bastırarak anormallikleri kontrol eder.Doktorunuz raşitizm teşhis edilmesinde aşağıdaki bulgulara özellikle dikkatedecektir:
Kafatası: Raşitizm olanbebekler genellikle daha yumuşak kafatası kemiklerine sahiptir ve bıngıldakdenen yumuşak noktaların (fontaneller) kapanmasında gecikme olabilir.
Bacaklar: Sağlıklıbebeklerde bacakların hafif parantez şeklinde olması doğaldır. Fakat,bacaklarda abartılı bir şekilde büküklük, raşitizm düşündürten bir bulgudur.
Göğüs kemikleri: Raşitizmiolan bazı çocukların göğüs kafesindeki kemiklerde yassılaşma gözlenir. Bu dagöğüs kemiklerinin çıkıntılı bir şekilde durmasına sebep olur.
El ve ayak bilekleri:Raşitizm olan çocuklar genellikle normalden daha büyük veya daha kalın el veayak bileklerine sahiptir.
Etkilenen kemiklerinröntgenleri kemik deformasyonlarını ortaya çıkarır. Kan ve idrar testleriraşitizm teşhisini doğrular ve ayrıca tedavi cevabını izlemek için dekullanılır.
Raşitizm vakalarının çoğu, Dvitamini ve kalsiyum takviyeleri ile tedavi edilebilir. Doktor tavsiyesiolmadan çok fazla D vitamini kullanmak, D vitamini zehirlenmelerine nedenolabilir. Bu nedenle doğru dozlama için çocuk doktorunuzun talimatlarına uymakçok önemlidir.
Çocuk doktorunuz,çocuğunuzun tedavisini belirli aralıklarla istenen röntgen ve kan testleri iletakip eder. Çocuğunuzun, az miktarda fosfor alımına neden olan nadir görülenkalıtsal bir hastalığı varsa, takviye ve özel ilaçlar reçetelenebilir. Bazıçarpık bacak veya spinal deformasyon vakaları için doktorunuz, kemiklerbüyüdükçe uygun şekilde konumlandırmak için özel destek önerebilir. Dahaşiddetli iskelet bozuklukları ameliyat gerektirebilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
PediatrikOnkoloji
Yenidoğan dönemindenergenlik dönemine kadar her yaşta görülebilen çocukluk çağı kanserlerinde,erken teşhis ve doğru tedavi ile yüzde 60-70 oranında iyileşme sağlanabiliyor.
Çocukluk çağı kanserleri,vücudun herhangi bir yerindeki hücrelerin kontrolsüz bir şekilde çoğalmalarıile ortaya çıkan, kısa sürede kan veya lenf yolu ile vücudun farklı bölgelerineyayılarak sağlığı bozan ve yaşamı tehlikeye sokan bir grup hastalığa verilenisimdir.
Yenidoğan dönemindenergenlik dönemine kadar her yaşta görülse de en sık görüldüğü dönem; ilk 5yaştır. Ancak erken teşhis ve doğru tedavi ile kanserli çocukların yüzde60-70’inin tam olarak iyileştiğini söylemek mümkündür.
Hastalığın tipine, başlangıçveya yayılma bölgelerine göre, bir veya birden çok, belirti ve bulgular ortayaçıkabiliyor. Başlıca belirti ve bulgular arasında; solukluk, halsizlik, sıkateşlenme, deride morluklar, çürükler, boyun, koltuk altı ve/veya kasıkbölgesindeki lenf bezlerinde genellikle ağrısız şişlikler, vücudun herhangi birbölgesinde (karın, kol, bacak, göğüs duvarı, sırt, kafatası vb.) şişlik, burunve dişeti kanamaları, idrar veya dışkıda kanama, idrar veya dışkılamada zorluk,bağırsak alışkanlıklarında değişiklik (kabızlık, ishal), kemik ağrıları, uzunsüren ve nefes darlığına neden olan öksürük, sabahları daha belirgin olan başağrısı ve kusma, görme bozuklukları, gözlerde kayma, göz bebeklerinin ışıktakedi gözü gibi parlaması veya istemsiz hareketler, göz çevresinde koyu renklimorluklar, yürüme bozuklukları, dengesizlik, ateşsiz havale geçirme, okulbaşarısızlığı, kişilik değişikliği, bebeğin emmemesi, ağırlık kaybı, bebeğinmotor gelişiminde (başını dik tutma, dönme, oturma, yürüme becerileri) gecikmesayılabilir.
Birkaç haftadan uzun süren,alışılmış basit testlerle (kan sayımı, idrar ve dışkı tetkiki) açıklanamayan vesık başvurulan tedavi yöntemleri (antibiyotik, ağrı kesici, ateş düşürücü) iledüzelmeyen belirtilerin üzerinde durulmalı, daha ayrıntılı araştırmalar içinçocuk hematolojionkoloji uzmanlarının bulunduğu hastanelere başvurulmalıdır.
Kan kanseri olarak bilinen lösemien sık görülen kanserdir (lenfoblastik ve lenfoblastik-dışı olarak bilinenbaşlıca iki grup olup bunların da alt tipleri vardır) ve temel olarak kemikiliğinin hastalığıdır. Doğumdan başlayarak her yaşta görülebilir, hücre tipinegöre yaşa özel dağılım gösterir. Ancak erkek çocuklarda görülme oranı dahayüksektir. Demir eksikliği anemisi, ailede daha önce kanserin görülmesi vetekrarlamış olması kanser riskini artırmaktadır.
Hastanın yakınmasına vehastalık belirti/bulgularına göre değişmek üzere başvurulan başlıca tanıyöntemleri, öncelikle benzer belirti/bulgular veren ve çocuklarda daha sıkrastlanan bakteri/virüslerin neden olduğu enfeksiyon hastalıkları, travmalarınneden olduğu kanama ve şişlikler, büyüme ağrıları gibi durumlardan ayrım yapmakiçin kullanılır. Bunlar arasında; hemogram (tam kan sayımı), periferik kanyayması (hücre tiplemesi ve oranları ile ilgili), sedimantasyon (kırmızı hücreçöküş hızı), viral seroloji (bazı virüs hastalıklarının tanımlanması için), tüberkülozayırıcı tanısı için (PPD, kültürler), tam idrar tetkiki (TİT), dışkıtetkikleri, akciğer röntgen filmi, boyun ultrasonografisi, karınultrasonografisi, böbrek ultrasonografisi sayılabilir.
Kanser şüphesi kuvvetlendiğindeyapılacak testler arasında; kemik iliği aspirasyon ve biyopsileri, göğüsbölgesi bilgisayarlı tomografisi (BT), beyin manyetik rezonans görüntülemesi(MRI), karın bölgesi MRI, ilgili kemik ve vücudun diğer bölgelerinin BT ve MRI,lenfomalar başta olmak üzere bazı tümörlerde pozitron emisyon tomografi (PETCT), bazı tümörlere özel enzimler ve protein özelliğindeki belirteçler (LDH,alkalen fosfataz (ALP), NSE, alfa-feto protein (AFP), beta HCG, ferritin,dopamin, noradrenalin, VMA, HVA, vb.) sayılabilir.
Kesin tanı için, ilgilihastalıklı bölgeden biyopsi yapmak ve doku tanısı için patoloji, immünoloji vemoleküler genetik laboratuvarlarının kararını beklemek gerekir.
Doku tanısı alınmayanolgularda kanser tanısı koyup tedaviye başlamak doğru bir yöntem değildir. Dokuincelemesi kanser tanısı için ve kanserlerin alt gruplarının/tiplerininbelirlenmesi için şarttır.
Biyopsi sonrası tanı süreci2-10 gün arasında değişebilir. Bazı olgularda biyopsi tekrarı yapılabilir.Kanser tanısı kesinleştikten sonra hastanın tedavisini sürdürecek ekibinbelirlenmesi, hastanın anne ve babasına hastalık süreci/sonucu hakkında bilgiverilmesi gerekir. Aynı dönemde hastalık evresinin belirlenmesi amacı ileevreleme çalışmaları başlatılır.
Ayrıca hastalık başlangıç bölgesidışında yayılma olasılığı olan doku ve organların taranması için ek olarak BT,MRG, sintigrafi gibi araştırmalar yapılır.
Tedavi öncesi diğer organişlevlerini belirlemek amacı ile kan, idrar, EKG, EKO işitme testleri gibitestler istenebilir.
Evreleme çalışmalarıtamamlandıktan sonra hastalık için uygun tedavi modellerine zaman geçirmedenbaşlanması gerekir. Tedavi öncesinde tedavinin şekli, uygulama biçimi,hastalığın iyileşmesindeki katkısı, başarı şansı ve tedavinin erken ve geç yanetkileri ayrıntılı bir şekilde ilgili uzmanlar tarafından aileye anlatılarakonay alınır.
Tedavi Yöntemleri
Kemoterapi
Hızlı çoğalan hücrelere etkieden ilaçlarla yapılan tedavi biçimidir. Genellikle birden çok ilaç bir aradadamar yolundan özel kateterler ile uygulanır.
Sıklıkla belirli aralıklarlatekrarlanan seanslar şeklinde çocuk onkoloji uzmanının denetiminde onkolojihemşireleri tarafından onkoloji bölümlerinde uygulanır.
Kemoterapi ilaçlarının çokciddi kalıcı yan etkileri olduğundan bunlar hakkında aileye, sorumlu uzmantarafından ayrıntılı bilgi verilir.
Cerrahi Tedavi
Solid tümör olarak daisimlendirilen lösemi ve lenfoma dışı tümörlerde uygulanan tedavi modelidir.Genellikle erken evre kanserlerde tümörün tümü, organ kaybına neden olmadancerrahi olarak çıkartılır.
Tedavinin devamındakemoterapi uygulanır. İleri evre kanserlerde veya tümörün çıkartılması organkaybına neden olacak ya da işlevsel bozukluk kabul edilemeyecek ölçüdeolacaksa, tümör önce kemoterapi ile küçültülür, sonra cerrahi tedaviye geçilir.
Radyoterapi
Yüksek enerjili X-ışınlarıile yapılan tedavidir. Yüksek doz radyasyon hızlı üreyen hücreleri öldürebilirveya üremelerini durdurabilir. Bu yüzden, çocuklarda özellikle vücutbüyümesinin hızlı olduğu ilk 3-5 yaşta genellikle kullanılmaz.
Beyin tümörleri başta olmaküzere bazı solid tümörlerin tedavisinde cerrahi ve kemoterapiye ek olarakuygulanır. Önemli yan etkileri olduğundan sorumlu uzmanlar tedavi öncesi aileyeayrıntılı bilgi vermekle yükümlüdürler. Ancak günümüzde radyoterapinin amacı,farklı cihazlar ve radyasyon kaynakları kullanılarak çevre dokulara zararvermeden sadece tümöre etki etmektir.
Kemik İliği / Kök HücreNakli
Lösemi başta olmak üzerekemoterapiye duyarlı yüksek riskli veya tekrarlayan lenfoma ve solid tümörlerdeçok yüksek doz kemoterapiden sonra uygulanan bir tedavi modelidir. Nakil içinkullanılan kemik iliği veya kök hücre, hastanın kendisine ait olabileceği gibi(otolog), özellikle lösemilerde tercih edildiği gibi doku grubu uygun birvericiden (allojeneik) olabilir.
Nakil öncesinde uygulanançok yüksek doz kemoterapi nedeni ile nakil sırasında ve dokunun kabul edildiğisüre içinde doku reddi, kanama, enfeksiyon gibi çok önemli yan etkilergelişebilir. Kemik iliği nakli hastalığın iyileşme şansını artıran bir tedavimodeli olmasına rağmen hastalığın tekrarlama riski söz konusudur.
Destek Tedaviler
Bu tedavilerin en önemlileriarasında; kemoterapiye hazırlık, bulantı-kusma önleyici ilaçlar, kemoterapidenzarar görebilecek organları korumaya yönelik ilaç tedavileri, hastalığa bağlıveya kemoterapi sonrası gelişen kansızlık, ateşli enfeksiyon ve kanama riskinekarşı kan/kan ürünleri ve antimikrobik tedaviler, beslenme desteği, psikolojikdestek ve sosyal hizmet sayılabilir.
Çocukluk çağı kansertedavilerinde tamamlayıcı tıp veya alternatif tedavi olarak adlandırılanbitkisel vb. tedavi modellerinin standart tedavi yerine kullanılması hastayazarar verebileceğinden önerilmez.
Çocuk kanserlerinintedavisinde hastanın yaşına, hastalığın tipine, yerleşim bölgesine ve çevreye yada uzak organlara yayılıp yayılmadığına (evresine) göre değişmek üzerebir/birden çok tedavi modeli birlikte veya ardışık olarak kullanılır.
Farklı tedavi modellerininyer alacağı hastalıklarda ilgili uzmanlar; çocuk onkoloji-hematoloji uzmanları,çocuk cerrahları, farklı organların onkoloji cerrahları, radyasyon onkolojiuzmanlarıdır. Bu uzmanlar, ‘Tümör Konseyleri’ oluşturup ortak kararlar alarak,tedavi sürecinde önemli rol oynarlar.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
NefrotikSendrom
Nefrotik sendrom, böbrekhasarına bağlı bir semptom topluluğudur. Günde 3.5 gramın üzerinde proteinyitirilmesiyle karakterize masif proteinüri, kandaki albümin düzeyinin azalması(hipoalbuminemi), kan yağlarının düzeyinde artma (hiperlipidemi) ve idrarda yağdamlacıklarının bulunması (lipidüri) bulguları vardır. Protein kaybı nedeniyleödemler saptanır.
Kilo alımı, yorgun hissetmeve köpüklü idrar da görülebilir. Komplikasyonlar arasında kan pıhtıları,enfeksiyonlar ve yüksek tansiyon sayılabilir.
Nedenleri arasında fokalsegmental glomerüloskleroz, membranöz nefropati ve minimal değişiklik hastalığıgibi bir dizi böbrek hastalığı bulunur. Diyabet veya lupusun bir komplikasyonuolarak da ortaya çıkabilir. Altta yatan mekanizma tipik olarak böbreğinglomerüllerine zarar verir. Tanı tipik olarak idrar testine ve bazen de böbrekbiyopsisine dayanır. İdrarda kırmızı kan hücresi bulunmamasıyla nefritiksendromdan ayrılır.
Tedavi altta yatan nedeneyöneliktir. Yüksek tansiyon, yüksek kan kolesterolü ve enfeksiyon riskindendolayı da düşük tuzlu diyet ve sınırlayıcı sıvılar sıklıkla önerilir. Her yıl100.000 kişiden yaklaşık 5’i etkilenmektedir. Altta yatan neden çocuklarda veyetişkinlerde birbirinden farklıdır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
LabialYapışıklık
Labial yapışıklık (labialfüzyon veya labial sineşi), kız çocukların cinsel organlarındaki küçük dudaklarolarak tanımlanan ve iki yanda bulunan yapıların birbirlerine yapışarak girişkısmının, hatta bazen idrar çıkış deliğinin de önünün beyaz-mavimsi, ince birdoku ile kapanması durumudur.
Doğuştan olmayıp genellikleilk 6 aydan sonra oluşur. Yapışma alt köşeden başlayarak klitorise kadarilerleyebilir. Bölgeyi nemli tutan salgıların azaldığı bir dönemdeki kuruluk yada bölgenin tahrişine bağlı oluşmaktadır.
Tahriş; kostik sabun ya daşampuanlar, kıl kurdu, cinsel istismar veya mantar türü enfeksiyonlar sonucuoluşabilir. Birçok hastada idrar yapma problemi ortaya çıkınca fark edilir.Oluşan kapanma gerisinde idrar birikmesi ya da idrar yolu enfeksiyonuna bağlıyakınmalar görülebilir.
Labial yapışıklıktedavisinde öncelikle tahriş ya da enfeksiyon durumunun ortadan kaldırılmasıgereklidir. Yapışıklığın düzelmesi için 2-3 haftalık hormon içeren pomatuygulamaları genellikle yeterli olmaktadır. İnatçı olgularda cerrahi olarakayrılması (release) uygulanır.
İşlem künt olarak (kesmeden)dudakları ayırmaktan ibaret olup, kesme gerektiren bir durum yoktur. Cerrahidensonra sık bölgesel bakım ve kontrol ile 2-3 haftalık uygulaması önerilmelidir.Tekrarlama eğilimi yüksek olduğundan lokal uygulama ve tahriş edicilerinuzaklaştırılması ihmal edilmemelidir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Kızamıkçık
Kızamıkçık, özel bir virüsolan Rubella ile meydana gelen, bulaşıcı bir hastalıktır, German measles olarakda bilinir. Hastalığı ilk olarak Nagner, 1829’da kızamık ve kızıldanayırmıştır. 1938’de Hiro ve Tasaka, hastalığı deney yolu ile sağlamlarabulaştırmayı başarmışlar ve sebebinin bir virüs olduğunu bulmuşlardır.
Hastalık, en çok kış veilkbahar aylarında artar, geniş salgınlar yapmaz. Temasla bulaşır. Daha çok2-10 yaş arasındaki çocuklarda görülür. Büyükler arasında nadirdir. Kuluçkadönemi: 15-25 gün arasında değişir. Rubella enfeksiyonlarının yaklaşık yarısıasemptomatiktir. Hastalığın ilk bulgusu, yüzden beden ve uzuvlara yayılan veiki günün içinde kuruyan pembe lekelerin görünüşüdür.
Hafif nezle ve ateşlebaşlar. Yüksek ateş 3-4 günde normale iner, hastada biraz halsizlik, hafif başağrısı, nezle ve konjonktivit (göz iltihabı) vardır. Üçüncü günü baş ve yüzdenbaşlayan döküntüler boyun ve gövdeye yayılır. Döküntüler, pembe renkte,yuvarlak ve deriden hafif kabarıktır. Kızamık döküntülerinden daha seyrektir.2-3 gün içinde solarlar. Kızamıkçık hafif geçer. Boyundaki lenf bezleri gruphalinde büyür. Kızamıkçık hastalarının %20’sinin yumuşak damağında forchheimerlekeleri denilen küçük kırmızı lekeler oluşur. Teşhis koyarken, kızamıkçığıdiğer döküntülü hastalıklarla karıştırmamak gerekir.
Bu hastalık, çoğunluklahafif ve çabuk çoğunlukla, fark edilmeden geçer. Hastalık, 1-5 gün devamedebilir. 2-3 hafta süren kuluçka dönemi vardır. Çocuklar, erişkinlerden dahaçabukça iyileşirler. Yaşlı kişilerde bulgular daha ağırdır.
Kızamıkçık, tedavigerektirmeyecek kadar hafif seyirli ve iyi gidişlidir. Hastalara yatakistirahati tavsiye edilir. Ateş düşünceye kadar hafif bir diyet (perhiz)verilir. Gerekirse parasetamol, ibuprofen ve vitamin de verilebilir. Aspirin buhastalarda Reye sendromuna sebep olabilir. Hastaların bir hafta tecridi,bulaşmanın önlenmesi bakımından yeterlidir.
Kızamıkçıktan hamilelerinkorunması önemlidir. Hamile bir kadının, çocukluğunda kızamıkçık geçirmemişse,kızamıkçıklı çocuklarla teması kesin olarak önlenmelidir. Enfeksiyon tehlikesibulunan kadınlara, gammaglobulin uygulanmalıdır.
Kızamıkçık, özelliklegebeliğin ilk üç ayında hastalığa yakalanan annelerin çocukları içintehlikelidir. Çocuğa geçen kızamıkçık virüsü, çocuğun normal gelişiminibozmakta ve çocuğun bir takım anormalliklerle doğmasına yol açmaktadır (kalpanormallikleri, göz anormallikleri, sağırlık vs.).
Zayıf da olsa bir bağışıklıksağlayan kızamıkçık aşısı, kızamıkçık geçirmemiş olan hamile kadınlara da yapılabilir(ölü aşı). Gebelere canlı aşı uygulanmaz. Aşı olduktan sonra 4 güne kadarvücudun (aşı olunan yer) suyla teması kesilmelidir.
Kızamıkçık, tekrarlayan birenfeksiyon hastalığıdır. Aşılanmada en iyi metot, kız çocuklarının canlı aşıile aşılanmaları ve olgunlaşma yaşına gelenlerin incelenerek, sadecebağışıklığı kalmamış olanların yeniden aşılanmalarıdır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Kızamık
Kızamık veya Rubeola, özelbir virüsle (morbilli) meydana gelen, oldukça bulaşıcı bir çocukluk çağıhastalığıdır. Kızamığı ilk olarak 860 senesinde Farslı hekim Razi bildirmiştir.Sydenham ise 17. asrın ikinci yarısında hastalığı tarif etmiş ve 18. yüzyıldanitibaren de kızamık salgınları tanınmaya başlamıştır. 1911’de Anderson veGoldbergen, kızamığı insanlardan maymunlara nakletmişler ve sebebinin bir virüsolduğunu bildirmişlerdir.
Kızamık, çocuk hastalıklarıarasındadır. Yetişkinlerde görülmemesi, bunların, çocuklukta kızamık geçirmişolmalarına ve kalıcı bir bağışıklık kazanmalarına bağlıdır. Eğer çocukluğundageçirmemişse, yaşlılığında bile geçirebilir. Sonbaharda hastalık artar. Kış aylarında,bilhassa Martta ve soğuk geçen Nisan aylarında en üst seviyeye çıkar. Salgınlaryapar. Yaz aylarında pek görülmez.
Hastalık, sağlıklı birinsana hasta bir insandan genellikle hastanın tükürük damlacıkları, öksürmesive konuşmasıyla bulaşır. Ayrıca iyi havalandırılan ve güneş alan bir odadakızamığın bulaşma ihtimali azalır. Ve ayrıca hastanın kullanmış olduğu çamaşır,oyuncak ve yemek kaplarının hastalığın bulaşmasında rolü yoktur. Fakat, kaşık,çatal temizlenmeden ve kısa bir zaman içinde duyarlı bir kişi tarafındankullanılırsa hastalığın bulaşmasında rol oynayabilir. Hastalığın mikrobu,hastaların öksürük ve aksırıkları ile atılan tükrük taneleri üzerinde birkaçsaat havada serbest kalır. Teneffüs yoluyla alınarak vücuda yerleşir.Hastalığın kuluçka süresi 9-10 gün kadardır.
Damlacık yoluyla bulaşankızamıkta, ilk bulgular ağız mukozasında saptanır. Nezle, konjunktivit ve ışığaduyarlılık (fotofobi) yakınmaları saptanan hastaların ağıziçi incelemelerinde,kulak kepçesi altına rastlayan alandaki büyük tükürük bezinin (parotis) ağızaaçılan Stensen kanalının çevresindeki mukozada ve yanakta veziküllü/ülserlilezyonlar (koplik lekeleri) saptanır. Hastalık, hafif titreme ve ateşyükselmesi ile başlar. Nezle hali vardır. Çocuğun gözleri kızarmıştır ve ışığabakamaz. Bademcikler şişmiştir. Öksürük de vardır. Kızamığın en kat’i belirtisiolarak ağız içinde yanak mukozasında gri-beyaz renkte, iğne başı büyüklüğündeçevresi koyu kırmızı lekeler olan koplik lekeleri görülür. Nezle, öksürük vekonjoktivit (göz iltihabı) ile geçen 3 veya 4 günden sonra 39-40 °C devam edenateş düşmeye başlar ve bunu takiben kulakların arkasında, alında ve saçlıderide başlayan ufak pembe-kırmızı döküntüler ortaya çıkar; döküntüler bir süresonra tüm vücuda yayılır. Öksürüğün görünmesinden sonra ateş tekrar yükselir,nezle ve konjonktivit daha da artar. Döküntüler 5-7 gün içinde kaybolurkenlenfadenopati (lenforetiküler hiperplazi) görülür; lenfoid dokularda, hücreçekirdeklerinin içinde (intranükleer) inklüzyon cisimleri (Warthin-Finkeldeyhücreleri) oluşur. Kızamık, belli belirsiz seyredebildiği gibi, ölüme kadargötürebilecek derecede ağır da seyredebilir. Vücudun direncini kıran birhastalıktır. Dolayısıyla hastalık süresince fırsatçı mikroorganizmaların nedenolduğu enfeksiyonlar görülebilir: Orta kulak iltihabı, ağız mukozası yangısı(stomatit), gastroenterit, larenjit, bronşit, menenjit, beyin iltihabıbaşlıcalarıdır. Beslenme bozukluğu ya da bağışıklık sistemi sorunları olançocuklarda “dev hücreli pnömoni” olarak tanımlanan ağır bir akciğer hastalığıtablosu gelişir.
Kızamık, üç yaşın altında,yaşlılarda ve hamilelerde tehlikelidir. Beslenmesi bozuk, küçük çocuklarda,zatürre ile birlikte ölüme bile yol açabilir.
Hasta sık sıkhavalandırılan, güneş gören bir odaya yatırılır. Odanın ısısı 18-22 °C arasındaolmalıdır. Ateşli dönemde süt, sütlü yiyecekler, meyve suları, et suyu verilir.Hasta isterse, haşlama veya ızgara etler, yumurta, taze meyve ve sebzeyedirilmesinde mahzur yoktur. C ve A vitamini faydalıdır. Ve ayrıca kızamığıntedavi için özel bir ilacı bulunmamaktadır. Hasta, nezle ve döküntü bitinceyekadar ayrı bir odada yatırılır. Ağız temizliğine dikkat edilir. Gerekirse, ağrıkesici, ateş düşürücü ilaçlar verilir. Ortaya çıkan başka hastalıklar da varsatedavi edilir. Kızamığın ihbarı (haber verilmesi) mecburidir. Hastanın en az 9gün tecridi gerekir. Salgınlarda, nezleli çocukları okula göndermemelidir.Kızamığın tedavi için özel bir ilacı yoktur ama aşısı vardır. Bu aşı,kızamıktan korunmada çok faydalıdır ve çocuklara yapılmalıdır. Kızamık, daimibir bağışıklık bıraktığından, bir defa geçiren bir daha geçirmez. Salgınlardakızamıktan korunmak için, yerine göre hassas çocuklara kızamık serumları dauygulanabilir. Kızamık aşısı ile çocuk çok hafif bir kızamık geçirmekte ve birdaha kızamık olmamaktadır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
KistikFibrozis
Kistik fibrozis, akciğer,pankreas, bağırsak, ter bezleri dış salgı bezlerinde görülen, otozomal resesifkalıtımlı bir gen hastalığıdır.
Kistik dejenerasyongösteren, yani bağ dokusu artımından oluşan tümöral odaklar arasında yer alansıvı toplanmasıyla belirginleşen tümör olan kistik fibrozis hastalığı,perisinüzoidal hücreler de denilen hepatik stellat hücrelerin, sessiz durumdanaktif duruma geçmesi şeklinde tanımlanabilir.
Kistik fibrozis hastalığı,aynı anda solunum sistemi, sindirim sistemi gibi vücudun birden çok sistem veorganını etkileyebilir. Doğumla birlikte görülen fibrozis, bu etkileme sonucuişlev bozukluklarına neden olur.
Akciğerlerin temiz kalmasınısağlayan salgı bezlerinin ince ve akışkan olan sıvısı, kistik fibrozishastalarında daha fazla yoğunlaşarak akıcılıkları azalır. Balgam çıkarmayıgüçleştiren bu durum, küçük hava yollarının tıkanmasına yol açar. Bu kanallarıntıkanması da öksürük, hırıltı, zatürre, bronşit gibi hastalıklara neden olur.Çocukların gelişememesine, büyümelerinin geri kalmasına neden olan kistikfibrozis, ter bezlerinde de sorun yaratarak vücudun susuz kalmasına yol açar.
Kistik fibrozis, otozomalresesif yani hem anneden, hem babadan alınan mutasyonlu genler sonucu oluşankalıtsal bir hastalıktır.
Belirtileri arasında sık veuzun süreli öksürük, çok miktarda balgam, sık tekrarlanan hırıltı soluma, zatürreve bronşit gibi sık tekrarlayan akciğer enfeksiyonları, nefes alma ve vermedezorlanma, yoğun fiziksel aktivite sırasında çabuk yorulma, nefes daralması, düzelmeyensinüzit ve nazal polip, yenidoğan bebeğin ilk kakasının katı ve bağırsaklarayapışıklığı nedeniyle kaka çıkaramaması, dışkı ile yağların fazla miktardaatılmasıyla kötü kokulu kaka olması, bağırsakların genişlemesine bağlı olarakkarın ağrısı ve karında huzursuzluk, yağların yeterince emilemeyişi nedeniylefazla gaz ve karın şişliği oluşması, hastaların iştahları iyi olmasına rağmeniyi kilo alamaması, kilo kaybetmesi, besinlerin yeteri kadar emilememesi, besinleriniyi sindirilememesi ve salgıların katı olması nedeniyle ileri yaşlarda dabağırsak tıkanmaları görülebilmesi sayılabilir.
Kansızlık, karaciğerfonksiyon testlerinde yükseklik, sodyum ve potasyum, klor değerlerinde bozuklukve kan gazında değişikliklere rastlanması, akciğer grafileri ve balgamkültürlerinin yanı sıra, el ve bilek grafileriyle göğüs filmi bulguları, kistikfibrozis tanısında izlenen yollardır. Kesin tanı, ter testinde kloryüksekliğinin gösterilmesi ile konulur. Bu testte 60 üzeri değerler kistikfibrozis anlamına gelmektedir. Ayrıca kistik fibrozis gen mutasyon analiziyapılarak, hastalığın oluştuğu mutasyon tipi saptanır.
Kistik fibrozis sağaltımı(tedavisi) ömür boyu süren bir hastalıktır. Tedavide amaç, hastanın yaşamkalitesini yükseltmek, sağlıklı bir ömür sürmesini sağlamaktır. Doktor,hemşire, fizyoterapist, diyetisyenin yanı sıra anne ve babanın da desteğiyletedavi uygulanır. Bağırsaklarda eksik olan, besinlerin emilimini sağlayanenzimlerin ağızdan verilmesi yoluna gidilerek, gerektiğinde yüksek enerjimamalar verilebilir. Kistik fibrozisli hastaların A, D, E, K vitaminleriniemilimlerinde bozukluk olduğu için, bu vitaminler bir hekim önerisi vedenetimiyle verilir. Önerilen miktarda fazla su ve tuz takviyesi yapılır.Balgam söktürücü ilaçların yanında gerektiğinde tedaviye nefes açıcı ilaçlardahil edilir. Kişiye özel sağaltım uygulanacağından, fizyoterapi yöntemine debaşvurulabilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Kabakulak
Kabakulak veya epidemikparotit insanlarda oluşan bir viral hastalıktır.
Kabakulak virüsüParamyxoviridae familyasının zarflı bir RNA virüsüdür. Aşısınıngeliştirilmesinden ve uygulanmaya başlanmasından önce dünya çapında yaygın birçocukluk-dönemi hastalığıydı. Bununla birlikte bu hastalık hâlâ üçüncü dünyaülkelerinde önemli bir sağlık sorunudur.
Tükürük bezlerinin (geneldeparotis bezinin) ağrılı bir şekilde şişmesi ve ateş ile belirginleşir.Hastalığın semptomları ağırlaşırsa yani şiddetli baş ağrısı, yüksek ateş,sürekli kusma, devamlı uyku hali ve testislerde ağrı varsa derhal doktoragötürülmelidir. Hastalığın semptomları genelde çocuklarda pek ağır değilken,ergen ve yetişkinlerde daha ağırdır. Virüs vücuttaki bez yapılarını tutar,erbezleri gibi ürogenital sistem bezlerini tutması kısırlık (infertilite) veyasubfertilite; parotis bezini tutması sağırlığa varan komplikasyonlara sebepolabilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
İnmemişTestis
Erkek çocuklardayumurtalıklardan (testis) birinin ya da her ikisinin torbalarda olmamasıhalidir. Testisler anne karnında iken karın içinde gelişir ve testislerintorbaya inmesi bebek anne karnındayken diğer gelişmelere nazaran daha geç vedoğuma yakın dönemde gerçekleşir. 7 aylık doğmuş bebeklerde %33 gibi çok yüksekoranda görülür, zamanında doğan yenidoğan bebeklerde %6 gibi yüksek orandagörülür ancak zamanla inişini tamamlar. 1 yaşındaki erkek bebeklerin yaklaşık%1’inde görülür.
İnmemiş testislerin bazıları(%20) muayenede ele gelmez, bunların yerini, oluşup oluşmadığını anlamakgereklidir. Bu nedenle ele gelmeyen testisler için ultrason, MR ve hattalaparoskopi (karın içine kamerayla bakmak) yapmak gerekir. Kamerayla girmedenönce hasta anestezi almışken bu arada anestezi altında muayene etmek detestisin bulunmasına yardımcı olabilir.
Retraktil (inip çıkabilen)testisler torbaya indirilebilir ve bir süre orada kalırlar. Torbaya ve kasığadokunulduğunda reflekslerin kuvvetli olması nedeniyle tekrar kasığa çıkarlar.Sıcak ortamda torbaya iner, soğukta tekrar kasığa çıkarlar. Retraktil testislerherhangi bir tedaviye gereksinim göstermezler. Sadece yıllık kontrolyeterlidir.
Tanı ve ayırıcı tanıda fizikmuayene en iyi tanı yöntemidir. Muayene sıcak ortamda, çocuk sakinken,bacakları yanlara doğru açarak yapılmalıdır. Eller soğuk olmamalıdır. Ultrasonele gelmeyen testislerde işe yarar ancak soğuk jelin temasıyla normaltestisleri de kasıkta gibi gösterebilir. Bu nedenle dikkatle ele alınmalıdır.
İnmemiş testiste, altıaylıktan itibaren tedaviye başlanmalıdır. Çünkü bu yaştan sonra genellikletestis kendiliğinden yerine inmez. Çocuk 1 yaşına geldiğinde testis torbayainmemişse beklemeye gerek yoktur. En geç 18 ayda tedavi yapılmalıdır. Özeldurumlar dışında ameliyatla testis yerine indirilmelidir. Çünkü bu yaştan sonraolumsuz doku değişiklikleri başlamaktadır.
Hormon iğneleri ergenlikçağını taklit eder ve geçici hormon uyarısıyla testisin inmesini sağlamakamacıyla uygulanır. Başarı oranları düşüktür, %20’yi geçmez. Başarılı olduğuolguların önemli bir bölümü retraktil testis olup inmemiş testisten ayırıcıtanısı tam yapılamamış olgulardır. Ancak hormon tedavisinin çift taraflıinmemiş testisli olgularda ameliyatla birlikte uygulanarak ileriki üreme yeteneğiniarttırma potansiyeli mevcuttur. Kalıcı bir zararları olduğuna dair bir kanıt dayoktur.
Cerrahi tedavide kasıktanaçılarak testis ve kanalları bulunur. Beraberinde bulunabilecek yapı veanormallikler ortaya konularak düzeltilir ve torbada açılan yeni bir keseyetestis yerleştirilir. İnmemiş testisle birlikte kasık fıtığı ve hidrosel (sukesesi) da bulunabilir. Ameliyatı kasıktan yapma nedeni de esasen beraberindeolan bu sorunların da aynı anda düzeltilmesi içindir.
İnmemiştestiste sperm ölçümlerinde genel olarak sayı ve kalitede azalma görülmeklebirlikte tek taraflı olgularda baba olma oranları normalken, çift taraflıolgularda azalmıştır. Erken zamandaameliyat olmanın yararlı olabileceği düşünülmektedir.
Genel nüfusta testis kanserigörülme sıklığı 100.000 de 3-10 kişidir. Yani aslında oldukça enderdir. İnmemiştestislerde kanser oranları testisi yerinde olanlara göre 4 ila 10 katartmıştır ve ameliyatla düzeltme bu oranları azaltmaz. Bu nedenle yerine indirilse bile ergenliksonrası kanser yönünden izlem yapılması önemlidir.
İnmemiş testis, genelliklecinsel işlev bozukluğuna neden olmaz. Ancak ender olarak her iki testisinoluşmadığı ya da çok küçük ve hasarlı olduğu olgularda sorun olabilir. Buhastalarda bile erken tanı ile ergenlik çağında hormon takviyesi ile sağlıklıcinsel yaşam elde edilebilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Havale
Havale ya da konvülsiyon,çeşitli sebeplere bağlı olarak ortaya çıkan, birdenbire başlayan ve birkaçsaniyeden 1-2 dakikaya kadar sürebilen, şuur kaybı, nefes alamama, kasılma veçırpınmalarla seyreden durum.
Havale sebepleri yaşa göre değişikliklergösterir. Hayatın ilk 2 senesinde havale görülmesi diğer yaşlara göre dahafazladır. Yeterli oksijen alamama ve kanamanın tesirlerinin görüldüğü doğumsırasında çocuğun geçirdiği zor durumlar, beynin doğuştan bazı hastalıkları veenfeksiyon hastalıkları (mikrobik hastalıklar), süt çocuklarındaki en sıkhavale sebepleridir. Süt çocukluğunun ileri dönemlerinde ve erken çocuklukçağında had ateşli hastalıklar en sık havale sebebidir.
Süt çocuklarında havaleyesebep olan rahatsızlıklar içinde sebebi meçhul sara, kanda şeker seviyesinindüşüklüğü (hipoglisemi), beyin urları (tümörler), böbrek yetmezliği,zehirlenmeler, nefes alamama (hipoksi), kafa içi kanamalar, kafa içi damartıkanıklıkları da önemli yer tutar. Çocukluk çağının ortalarına doğru kafa içienfeksiyonlar (mikrobik ve ateşli hastalıklar) nadiren havaleye yol açarken,hayatın üçüncü senesinden itibaren sebebi meçhul sara, en önemli havale sebebihaline gelir. Bu devredeki ve oyun çocukluğu devresindeki diğer havalesebepleri arasında; doğuştan beyin hastalıkları, doğumun yol açtığı ve sonradanolan beyin hasarları, enfeksiyon hastalıkları, kurşun zehirlenmesi, beyinurları ve ilaç zehirlenmeleri de önemli yer tutar.
Yetişkinlerdeki havalesebepleri arasında kadınlarda gebelik zehirlenmesi, sebebi meçhul sara, kafaiçinin ur, kanama gibi durumları, kan şekeri düşüklüğü, kan kalsiyum seviyesidengesizliği en önemlileridir.
Havaleler daha ziyadeçocukluk dönemlerinde ortaya çıktığından bu dönemin en sık havale sebebi olanateşli hastalıklara bağlı havaleleri daha teferruatlı incelemek icab eder.
Ateşli hastalıklara bağlıhavalelere en çok altı ay ile üç yaş arasında rastlanır. Tıp dilindeki ismifebril konvülsiyon olan bu tip havalelere, erkek çocuklarında daha sıkrastlanır. Ailenin diğer fertlerinde de havaleler olması fazla görülmesindeetkili olabilir; genetik bir yatkınlık söz konusudur. Bu havalelerin en çokrastlanan sebebi, üst solunum yolunun ateşli hastalıklarıdır. Ateşe bağlıolarak ortaya çıkan havalelerde, ateşin çok yükselmesinden ziyade anidenyükselmesi rol oynar. Febril konvülsiyonlar kısa sürer, iki dakikayı geçmesinadirdir. Nöbetten sonra herhangi asabi, ruhi bir araz kalmaz.
İlk aylardaki bebeklerdetipik havale nöbetleri şeklinde ortaya çıkmayabilir. Bunlarda, sıçrama, ağızdansalya akması, gözlerin kayması, hareketsizlik, ağızda irade dışı çiğneme veemme hareketleri şeklinde nöbetler ortaya çıkabilir. İlerleyen süt çocukluğu veçocukluk devrelerinde ise tipik havale nöbetleri görülür. Önce çocuğun kollarıve bacakları ani olarak kasılır, sonra, çırpınmalar başlar. Bu sırada şuurkaybolur, gözler kayar, yüz solar, dilini ısırabilir, nefesini bir sürealamadığından morarır. Başlangıcı çığlık atarak olabilir, bu sırada gaitasınınve çişini kaçırabilir. Kısa süren bu tip bir havale nöbetinden sonra şaşkınlıkve birkaç saat sürebilen uyku durumu ortaya çıkabilir. Nöbetten sonra çocukgeçici bir süre için elini kolunu oynatamayabilir.
Havale için bünyesi müsaitve ailevi yatkınlığı olan çocuklarda nöbetler tekrarladıkça artık ateşyükselmeden de çocuk havale geçirmeye başlar. Tedbir alınmadığı takdirde bu tipçocuklarda nöbetler ilerki yaşlarda da devam eder ve sara hastalığı söz konusuolur.
İlk defa ateşe bağlı havalegeçiren çocuklarda beyin elektroensefalografisi (EEG) ve diğer tetkiklertamamen normal çıkabilir ancak bunların yapılması havale sebebini diğerlerindenayırt etmede işe yarar.
Havale geçirmekte olançocuğun solunum yolları açık tutulmalıdır. Dilini ısırması önlenmelidir.Havaleye yol açan ateşli hastalık dışı bir sebep tespit edilirse, o da ortadankaldırılmalıdır.
İkinci defa havale geçirençocuklara iki sene müddetle hekim kontrolünde nöbet önleyici ilaç verilmelidir.Özellikle küçük çocukları havalelerden korumak için ateş yükselmeye baslarkensoymalı, soğuk kompreslerle ve ateş düşürücülerle ateşin yükselmesiönlenmelidir. Bu arada ateşli hastalığın tedavisi için de mutlaka bir hekimemüracaat edilmelidir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
FototerapiTedavisi
Fototerapi (ışık tedavisi) sarılıklıbebeklere uygulanan bir tedavi yöntemidir.
Sarılık, zamanında doğanbebeklerin %60’ında, erken doğan bebeklerin %80’inde hayatın ilk günlerindegörülmektedir. Yenidoğan sarılığı çoğu kez zararsız ve kendiliğinden düzelenbir durum olsa da sarılığın belli seviyenin üzerinde artması bebeklerdebeyinde, işitme sisteminde kalıcı zedelenmeye sebep olabilmektedir. Bebektesaptanan sarılığın durumuna göre fototerapi (ışık tedavisi) uygulanmaktadır.
Fototerapi ile deridebiriken ve sarılığa yol açan bilirubin denilen madde parçalanarak idrar ile atılır.
Fototerapi, bebek küvöziçine veya özel fototerapi cihazları içine konularak uygulanır. Bebeğin nekadar çok vücut alanı ışık alırsa o kadar etkili olur. Bu nedenle bebeğinçıplak olması ve bezinin de açık olması gerekir.
Fototerapiye alınan bebeğinbelli aralarla kan sarılık düzeyinin ölçülmesi gerekir. Sarılık düzeyibebeklerin doğum ağırlıkları ve doğum saatlerine göre hazırlanmış normogramagöre bakılarak fototerapinin devam edip etmeyeceğine karar verilir.
Fototerapinin uzun dönemdebebekte bilinen bir yan etkisi bulunmamakla birlikte tedavi sırasındabebeklerin bir kısmında ciltte döküntü, trombositlerde düşüklük, sık ve sulu dışkıyapma görülebilir. Bebeklerin bir kısmı fazla su kaybedebilir.
Fototerapiden çıkarıldıktansonra da tekrar yükselme olabileceğinden sarılık düzeyinin yine ölçülmesigerekir ve bu ölçüm sonucunda da problem yok ve bebekte sarılığa yol açan alttayatan başka bir hastalık tespit edilmemişse hasta kontrole çağrılarak taburcuedilir.
Sarılık düzeyinin çok yüksekolduğu veya kan uyuşmazlığı gibi durumlarda fototerapiye rağmen sarılıkdüşmeyebilir. Bu durumda kan değişimi yapılması gerekebilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Ergenlikve Büyüme Sorunları
Ergenlik (puberte),insanlarda meydana gelen “yetişkinliğe ilk adım” evresidir. Ergenlik,çocukluk çağı ile yetişkinlik çağı arasındaki geçiş dönemidir. Ergenlik,bireyde çocuksu tutum ve davranışlarının yerini yetişkinlik tutum vedavranışlarının aldığı, cinsiyet yetilerinin kazanıldığı, bireyin erişkinrolüne psikolojik ve bedensel olarak hazırlandığı dönemdir. Çocukluk çağıolarak adlandırılan yaşlarda, sosyal toplum bilinci (süperego) gelişmemişken,ergenlik dönemine giren gençlerde toplumsal kabullenilme, bir grubun parçasıolma (süperego ve ego) kavramları gelişir. Vücut hormonlarından cinsiyet ileilgili olan (sekonder cinsiyet hormonları) östrojen veya androjenlerin üretimibu dönemde pik yaptığından ergen adayının psikolojisi sebepsiz değişimlergösterir. Ergenlik dönemi insanlardaki 5 dönemden biridir. Ergenlik dönemindekibireyler, bu dönem boyunca yetişkinlik niteliklerine yönelik gelişimlerinihenüz tamamlama süreci içinde olduklarından hak ve sorumlulukları açısındançocuk olarak kabul edilirler.
Genel olarak 12-21 yaş arasıergenlik dönemi olarak adlandırılır.
Ergenliğe giriş yaşı;genetik (ailesel), ırk, sosyoekonomik şartlar (çocuk yaşta evlendirme, ağırbedensel yük altında çalıştırılan çocuklar) ve iklim gibi faktörlerdenetkilenir. Bazı siyahi kabileler ve eski Araplarda ergenlik iklimin etkisiyledaha erken başlarken Kuzey yarım küredeki Norveç, Finlandiya gibi az güneş alansoğuk bölgelerde ergenlik yaşı daha geçtir.
Ergenliğe giriş için kesinbir zaman yoksa da genel olarak kızlar 9-13 yaş arasında ve erkeklerden dahaerken ergenliğe girerler. Bu nedenle yaşamın bu döneminde kızlar erkeklerdenfiziksel olarak birkaç yıl önce gelişirler.
Bu dönemde kızlarda göğüs,kalça gibi bazı bölgeler genişler. Ergenin vücudu yetişkin bir kadın vücudununformunu almaya başlar. Ergenin yumurtalıklarında yumurta üretimi ve dolayısıylada âdet döngüsü başlar.
Bu dönemde erkeklerde vücutağırlığı 7–20 kg artar. Boyları 10–30 cm uzar. Ses çatallaşmaya başlayarakerkeğe has biçimde kalınlaşır ve bunun beraberinde gırtlak gelişir. Deriyağlanır ve sivilce çıkar. Pubertal atılım adı verilen boyca uzama, hacimceirileşme başlar. Kas dokusu artarak vücuda iri erkeksi görünüm verir. Penisharicindeki genital alan, göğüs ve bacaklar erkeğe has biçimde tüylenir veyüzde bıyık ve sakal çıkmaya başlar. Penis ve çevresi kıllanır. Androjen(erkeklik hormonu) salgısının zirve yapması nedeniyle penis ve testislerolgunlaşmaya başlar. Bu da peniste erektilite (ereksiyon) ve uyarılabilme(excitability) kabiliyeti artar, testisler erkek gamet (üreme hücresi) olanspermleri üretmeye başlar. Cinsel yönelime bağlı olarak herhangi cinse karşıbüyük ilgi duyar ve bu ilgisini onlara yansıtır.
Ergenlik dönemine girenbireylerin bazıları çocukluk dönemi alışkanlıklarını bırakma zorunluluğu, yenibir bedene alışma gibi sebeplerden dolayı ergenlikten korkabilir veya kaçmakisteyebilir. Özellikle kızlarda, erkeklere nispetle ergenliğe daha erkengirmeleri, bu konuda daha az bilgi ve güven sahibi olmaları ve ergenliksürecinin kadın cinselliğiyle bağdaştırılması sebebiyle ergenliğin zor birsüreç olarak görülmesi daha yaygın gözlemlenmektedir.
Ergen bireylerin bilinç vesorumluluk düzeyi ve beraberinde hayata bakış açıları büyük değişimlergösterir. Bunu istikrarsızca değişen duygu ve düşüncelerin takip etmesi buyüzdendir. Bunun yanı sıra ergenler, yaşanan olayları, duyguları ve düşüncelerianlayabilme ve hissedebilme kabiliyeti ile bunları daha açık bir şekilde ifadeetme kabiliyeti artar; doğru-yanlış ve iyi-kötü benzeri zıtlıkları vesınıflandırmaları daha iyi anlayabilme yetenekleri gelişir. Ergenler, busüreçte hayatı sorgulamak, yeni bir şeyler denemek isteyebilir.
Ergen bireyler genellikleyoğun ve karışık duygular ve düşünceler içerisindedir. İçinde bulunduklarıduygu ve düşünceler, ne ile ilgili oldukları ve ne zamana denk geldikleribakımından günlük hatta anlık değişim gösterebilmektedir. Genelde duygularındabir istikrarsızlık söz konusu iken, düşünce ve hayalleri ise büyük orandagelecek hakkındaki planlar, karşı cins, bireyin yaşadığı hayat ve yaşamışolduğu bazı anların muhasebesi veya tamamen gerçekdışı hayaller gibi konularailişkin düşünceler olmaktadır. Böyle bir durum karşısında ergeninebeveynlerinin, akrabalarının ve diğer tanıdık kişilerin bunu kabullenmesi vesıkça “Sana neler oluyor? Geçen sefer çok iyiydin, şimdi ne oldu?” tarzındasorgulayıcı ve baskılayıcı yaklaşımlarda bulunmaması; tam tersine ergenin ailefertleri ve tanıdık insanlar kitlesi tarafından desteklenmesi ve bu insanlarınergen bireyin yaşadıkları konusunda duyarlı, dikkatli ve hassas davranmasıergenin ruh sağlığını olumlu yönde etkiler.
Ergenler bazen gerçektenbüyük karışıklık ve kararsızlıklar içinde kalabilir ve buna bir son vermekisteyebilir. Bu nedenle zaman zaman odalarında yalnız kalmayı ve bir yerekapanmayı arzulamaları, ani öfke patlayışları yaşamaları, zihinsel anlamdaaşırı bitkin ve isteksiz olmaları, ergenlikte yaşadıkları değişimlerden veyabaşka sebeplerden dolayı her şey ve herkesten çekinme/kaçınma ihtiyacıduymaları normaldir. Bunun yanı sıra, ergenin kişisel çöküşünün sebebi özgüvenproblemiyle, karşı cinsle, okul ve aile hayatıyla ilgili başka sorunlar daolabilmektedir. Fakat ergenin yaşadığı bu zihinsel çöküşün ileri seviyesinioluşturan depresyon; ergeni madde kullanımına, zorbalığa maruz kalmasına veyakalınmış gibi hissetmesine, yemek bozukluklarına, kendisini, tanıdıklarını vehayatı ciddi anlamda yargılamasına, anksiyete gibi ciddi duygusal çöküşlere vedepresyonun son raddesi olan intihar girişimine sürükleyebilmektedir. Böyledurumlarda ise söz konusu aile ve tanıdık insan kitlesi, ergene fazla baskıuygulamadan, doğru bir şekilde yardım etmelidir.
Bu dönemde arkadaş çokönemli bir noktadadır. Bu nedenle arkadaş seçimi konusunda ergenin dikkatli olmasıve ailenin hassas davranması gerekir. Bu dönemde ergenin fark edilmeye vetakdir edilmeye ihtiyacı vardır. Bu ihtiyacını aile içinde gideremeyen ergen,farklı arkadaş gruplarında bu ihtiyacını gidermeye çalışacaktır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaÜrtiker
Çocuklarda kurdeşen diğeradıyla ürtiker vücudun her yerinde ortaya çıkabilen deriden kabarık,kaşıntılıkızarıklıklardır. Beş kişiden birinde hayat boyu bir kez görülebilen sık birhastalıktır. Kızarıklık ve kabarıklık vücudun bir bölgesinde azalırken başkabir bölgede ortaya çıkabilir. Anjiyoödem ise derinin daha alt tabakalarındaortaya çıkan şişliktir ve en sık göz,dudak, dilde görülebilir.
Ürtiker (kurdeşen) deridekihücrelerden (mast hücreleri) histamin isimli maddenin salınımı ile ortayaçıkar. Çocukluk döneminde ürtikerin en sık görülen nedeni virüslerin nedenolduğu enfeksiyonlardır. Daha az sıklıkla bakteri enfeksiyonları da ürtikereneden olabilir.
İlaçlar ürtikerin diğer sıknedenlerinden biridir. Penisilin ve penisilin benzeri ilaçlar, ağrı kesici veateş düşürücü olarak kullanılan ilaçlar sıklıkla ürtikere neden olabilir.
Ürtikerin bir diğer nedenide besin alerjenleridir. Özellikle besin alerjisine neden olabileceği bilinensüt, yumurta , kuru yemiş, deniz ürünleri ve balık gibi gıdaların alımını takipeden 1-2 saat içerisinde ortaya çıkan ürtiker de besin alerjisi olabileceğiakla gelmelidir.
Böcek sokmaları da ürtikereneden olabilir.
Ürtiker (kurdeşen)döküntülerinin 6 hafta süresince tekrarlaması akut ürtiker olarakadlandırılırken bu durumun 6 haftadan uzun sürmesi kronik ürtiker olaraktanımlanır. Kronik ürtiker ise kendi içinde 2 tipe ayrılır. Birinci grup kronikspontan (kendiliğinden olan) ürtiker ikinci grup ise kronik uyaranlarla ortayaçıkan (indüklenen) ürtikerdir. Kronik uyaranlarla ortaya çıkan (indüklenen)ürtiker ise kurdeşen döküntüsüne bağlı olarak ortaya çıkan çeşitleri şunlardır:
1) Dermografizm:
Derinin basınç (pantolonkemer gibi), kaşıma, ovma gibi basit uyaranlara aşırı yanıtıdır. Neden olanetkenin ortadan kaldırılmasıyla dakikalar içinde ortadan kalkar. En sık tiptir.
2) Sonradan edinilmiş soğukürtiker:
Soğuk hava, soğuk içecekgibi soğuk maruziyeti sonrası ortaya çıkan ve kadınlarda erkeklere göre dahasık görülen ürtiker tipidir. Vücudun yaygın olarak soğuğa maruz kalması (soğuksuya dalmak gibi) tansiyon düşüklüğü, nefes darlığı, bilinç kaybı, alerjik şokve hatta ölüme neden olabilir.
3) Sıcakla uyarılan ürtiker:
Derinin ısıya maruz kalanalanlarına sınırlı kurdeşen lezyonu gelişir. Nadir bir tiptir. Kurdeşengenellikle 1-3 saat sürer.
4) Gecikmiş basınç ürtiker:
Derinin basınca maruz kalanalanlarında ortaya çıkan şişliklerdir.Bu tipte diğerlerinde görülen döküntüdenfarklı olarak basınç maruziyetinden saatler sonra ortaya çıkabilen ağrılı,kaşıntılı ve yanma hissi oluşturan kurdeşen döküntüleridir. Saatlerce devamedebilir hatta 24 saatten uzun sürebilir. Omuzda ya da sırtta çanta taşınması,sert sandalyeye oturma, sıkı ayakkabı, elde ağır çanta taşımak kurdeşendöküntülerini ortaya çıkartabilir.
5) Güneş ürtiker:
Güneş ürtikeri genellikleUV-A ile ortaya çıkar. Nadir görülür vekadınlarda daha sıktır.
6) Kolinerjik ürtiker:
Kolinerjik ürtiker gövdeısısında ani artışa neden olan durumlarda (egzersiz/efor, ateş, sıcak banyo,duygusal stres, sıcak veya baharatlı yiyecek ve içecek) ortaya çıkar. Gençyetişkinlerde ve kış döneminde sık olur. Alerjik yapıda ve hassas bronşlarıolanlarda daha sık görülür. Tipik olarak kısa süreli, yaygın , kaşıntılı, 5-6mm’lik iğne ucu görünümünde döküntülerdir.
7) Titreşimle ortaya çıkan(Vibratuar) anjiyoödem:
Bu çok nadir görülen tiptelokal titreşimle anjiyoödem ortaya çıkar. Horlama ya da diş işlemleri sırasındaortaya çıkabilir.
8) Temas (Kontakt) ürtiker:
Uyaran madde ile temassonrası aniden ortaya çıkan ve birkaç saat içinde gerileyen kurdeşendöküntüsüdür. Sık nedenler bitki bileşenleri(sap, yaprak), lateks, kozmetikler,endüstriyel kimyasallar ve tekstildir.
9) Su(Akuajenik) ile ortayaçıkan ürtiker:
Derinin su, ter , gözyaşıile teması sonrası 1-3 mm’likkabarıklıklar ve etrafında 20-30 mm’lik kızarıklıklar oluşur. Bu kısa sürelidöküntüler genellikle gövde ve kollarda olurken ayak tabanı ve el içindegörülmez.
Kurdeşen çok hızlı bazensaniyeler içerisinde ortaya çıkan beyaz-pembe renkte deriden kabarıkkızarıklıklardır. Genellikle 24 saatten kısa sürede döküntü iz bırakmadankaybolurken başka vücut bölümlerinde ortaya çıkar. Bu kabarık kızarıklar yoğunkaşıntılıdır ve bazen batma ve yanma hissi eşlik edebilir. Boyutlarıdeğişkendir ve bazen tüm vücudu içeren geniş döküntüler ortaya çıkabilir.Kurdeşene bazen anjiyoödem eşlik edebilir ya da sadece anjiyoödem görülebilir.Anjiyoödem derinin altındaki dokularda şişlik olmasıdır. 24-48 saat içinde izbırakmadan ortadan kaybolabilir. En sık yüz, dil ve dudakta görülür.
Çocuklarda akut ürtikere(kurdeşen) en sık neden olan etkenler enfeksiyonlardır. En sık virüsler olmaküzeri bazı bakteri ya da parazitlerle olan enfeksiyonlar sırasında görülebilir.İlaçlardan ise antibiyotikler (özellikle beta-laktam içerikli olanlar) ve ağrıkesicilerdir (en sık non-steroid anti-inflamatuarlardır).
Sıklıkla besin alerjisineneden olduğu bilinen gıda (süt, yumurta, kuruyemiş, balık, buğday gibi)alımından sonra 2 saat içinde ortaya çıkan kurdeşen besin alerjisinidüşündürür. Özellikle nefes darlığı, kusma, yoğun halsizlik ani gelişenhapşırık, burun akıntısı eşlik ediyorsa alerjik şok açısından değerlendirilmesigerekir.
Bu nedenler dışında besinkatkı maddeleri (benzoat gibi) ya da renklendiriciler (tartrazin) nedenolabilir. Böcek ısırıkları da ürtiker (kurdeşen) döküntüsüne neden olabilir.
6 haftadan uzun sürenkurdeşen ise spontan (kendiliğinden ortaya çıkan) olabildiği gibi cildin aşırıhassas yapısına bağlı (dermografizm), soğuk, sıcak, basınç, güneş maruziyeti,kolinerjik (gövde ısısı artışına bağlı), temas ya da su ile ortaya çıkabilir.Altı haftadan uzun süren ürtiker otoimmün tiroid hastalığı, romatolojikhastalık varlığında olabildiği için bu açılardan da hastanın değerlendirilmesigerekebilir.
Ürtiker (kurdeşen)tedavisinde ilk yapılacak olan nedenin ortadan kaldırılmasıdır. Akut ürtiker detetkik gerekmeksizin tedavi başlanabilir. Ancak besin maruziyeti sonrasıolduysa besin alerjisi açısından tetkik gerekebilir. Kronik ürtiker de isedoktorunuz bilinen tetikleyicilere yönelik soru sorar ve buna yönelik test(soğuk ürtiker de buz küp testi gibi) yapar. Kurdeşenin tedavisinde anti-histaminik olarak adlandırılan alerjiilaçları kullanılır. Şikayetlerin ağırlığına göre yüksek dozda ve birden fazlaanti-histaminik kulanılabilir.
Çocuğunuzda geçmeyen uzunsüreli ürtiker belirtileri ya da ürtiker döküntüsüne eşlik eden alerjik şokbulguları (nefes darlığı, öksürük, kusma, bayılma gibi) varsa mutlaka bir çocuksağlığı ve hastalıkları uzmanından randevu alın.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaRektal Kanama
Çocukluk çağında rektalkanama sık görülen bir durumdur ve aileler için korkutucu olabilir. Ancak çoğuzaman kabızlıktan kaynaklanan anal fissür denen makattaki çatlaklar kanamayaneden olur ve ciddi bir durum değildir. Kanamayı durdurmak ve anal fissürüntedavisi için önce kabızlığı yok etmek gerekir.
Dışkıda kan görülmesi isebazı hastalıkların belirtisi olarak karşımıza çıkabilir ve doktora tarafındankaynağı araştırılmalı, gerekli tedavi uygulanmalıdır.
Çocuklarda rektal kanamanedenleri:
- Kabızlıknedeniyle sertleşen kaka zorlanmaya bağlı olarak anüs etrafında anal fissürdediğimiz yüzeysel çatlaklara neden olur. Bu durum daha çok abur-cubur yenilmeyebaşlanan oyun çocukluğu çağında görülür. Anal fissür nedeniyle kakasını yapmayaçalışırken canı acıyan çocuk, kakasını tutmaya başlar. Bekledikçe kaka daha çoksertleşip daha fazla çatlağa neden olur ve çocuk böylece bir kısır döngüyegirer. Bunu önlemek için çeşitli yöntemler olmakla birlikte temelde çocuğunbeslenme ve yaşam biçimini değiştirmek gerekir.
- Ayrıcakabızlık ve zorlanma nedeniyle oluşan hemoroidler de ileri dereceyegeldiklerinde kanamaya neden olabilir.
- Dahaaz olmakla birlikte polipler, bağırsakların içi içe girme tıkanıklığı, Meckeldivertikülü, Crohn hastalığı ve ülseratif kolit, bağırsak enfeksiyonu veparazitler ishal ve kanamaya neden yol açabilir.
- Bazıyiyecekler ve ilaçlar da dışkının kanlı görünmesine neden olabilir.
Tek başına dışkı görünümünebağlı olarak rektal kanamanın kaynağını veya türünü bilmek her zaman mümkünolmaz. Rektal kanama kabızlıktan kaynaklanabileceği gibi kimi zamanbağırsaktaki çeşitli rahatsızlıkların sebebi olabileceğinden doktora başvurmakve gerekli testleri yaptırmak gerekir.
Dışkıda kan görülmesi üstsindirim sisteminde (mide ve ince bağırsak) ya da alt sindirim sisteminde(kolon, rektum ve anüs) kanama olduğunu gösterebilir. Mide ve ince bağırsaktakikanama genellikle siyah, çok koyu renkli dışkıya neden olur. Çoğu durumda,çocuk ayrıca kahve telvesi gibi görünen kırmızı veya siyah şekilde kusuyor. Altsindirim sistemindeki kanamada genellikle dışkıda parlak kırmızı kangörülüyor.
Anal Fissür:
Çocukluk çağındaki dışkılamasırasındaki kanama nedenleri arasında ilk sırada yer alır. Her yaşta görülmeklebirlikte bebeklikten çocukluğa geçiş döneminde daha sıktır. Bu dönemde katıgıdalarla beslenmeye geçildiğinde çocuğun dışkısı da giderek katılaşmayabaşlar. Birçokları için sorunsuz geçen bu dönem, bazılarında daha katı ve büyükhacimli dışkı yapma şeklinde olmaktadır. Bunun sonucu olarak anüs kenarındayırtık (çatlaklar) oluşmaktadır.
Son derece acı veren buyaralanma dışkının daha da geciktirilmesi sonucunu doğurur. Daha katı ve dahahacimli dışkı giderek daha derin fissür açılmasına yol açan bir kısır döngüiçine girer.
Anal fissür belirtileriarasında; bezde ya da iç çamaşırda görülen küçük lekeler şeklinde açık kırmızıkan, anüste, genelde arka duvarda çizgi şeklinde yırtılma, dışkı üzerinde çizgişeklinde kan, büyük çocuklarda tuvalet sırasında ağrı, kabızlık nedeniyledışkının daha katı ve hacimli olması, kan görülmesi ve fissürün ucunda derikatlantısı sayılabilir.
Rektal Polip:
Polip bağırsakta bir sapucundan ya da sapsız olarak bir yere bağlı bir çeşit urdur. Çocukluk çağında ensık kanama nedenlerinden biridir. 5-15 yaşları arasında görülür. Boyutları 2-20mm kadar olabilir. Olguların yarısında tek polip olmasına karşın sayıları 10’akadar çıkabilmektedir.
Polipler, bağırsak duvarınagenellikle bir sapla bağlıdır. Dışkı sürtünmeleriyle yüzeyinden kolayca kanar.% 70’inin son bağırsak (rektum), %15’inin de altbağırsak (sigmoid) yerleşimliolduğu bildirilmektedir. Hemen tamamı iyi huylu urlar olmakla birliktepatolojik inceleme şarttır.
İlk belirtisi dışkıda kangörülmesidir. Çizgi halinde dışkının üzerine bulaşmış bir halde ya da dışkıdanhemen sonra birkaç damla olarak görülebilir. % 10 olguda ilk belirti dışkılamasırasında anüsten polip sarkmasıdır. Kramp tarzı karın ağrıları ve hafif ishalde yakınmalar arasında bulunabilir. Kendiliğinden kopma sonrası daha fazla birkanamadan söz edilir.
Rektal polip belirtileriarasında; dışkıda kan (çizgi halinde, dışkının üzerine bulaşmış bir halde ya datuvaletten hemen sonra birkaç damla olarak görülebilir), dışkılama sırasındaanüsten polip sarkması, kramp tarzı karın ağrıları, hafif ishal ve kendiliğindenkopma sonrası daha fazla kanama sayılabilir.
Bağırsakların iç içe girerektıkanması (invaginasyon):
En sık 4-12 aylık bebeklerdegörülmekle birlikte tüm yaşlarda görülebilir. Bol çilek jölesi şeklinde kanamave kramplar tarzında zaman zaman gelen karın ağrıları ile birliktedir. Çocukkakasını yapmaz ya da yapınca da parlak kırmızı ve cıvık kıvamda kanlı yapar.
Bir kabızlık ya da sıklıklaishal sorası da görülebilir. Ağrılar arasında çocuk başlangıçta sakindir. Ancakerken fark edilmezse önce kusma ve karın şişliği; giderek ateş ve düşkünlüktabloya eklenir.
Su kaybı nedeniyle hastaileri derecede halsizdir. Bağırsakların birbiri içine eldiven parmağı ya dadürbün gibi girmesi olarak tarif edilebilir. Nedeni genellikle belli değildir.Daha büyük çocuklarda bu duruma küçük bağırsak urları (polip), kitleler vedoğuştan gelen bazı yapılar (divertikül gibi) yol açabilmektedir.
İnvajinasyon belirtileriarasında; çilek jölesi kıvamında kanama, kramplar tarzında zaman zaman gelenkarın ağrıları, halsizlik, tuvalete çıkamama ve parlak kımızı ya da cıvıkkıvamda kanlı dışkı sayılabilir.
Meckel divertikülü:
Meckel divertikülü incebağırsağın sonlarına doğru bağırsak duvarının tamamının veya bir kısmınınbağırsak dışına doğru çıkıntı yapmasıdır. Genellikle çocuklarda 2 yaşından öncegörülür. Görülme sıklığı yüzde 2’dir.
Meckel divertikülüne sahippek çok erişkinde hiç semptom görülmez. Sadece ameliyat sırasında ya da başkabir durum için yapılan testler sırasında fark edilir. Bu durumda, Meckeldivertikülünün genellikle tedavi edilmesine gerek yoktur.
Meckel divertikülü belirtileriarasında; karında hafif veya şiddetli ağrı, dışkıda kan, birden başlayan,ağrısız, çok oranda ve kendiliğinden duran kanama, fazla kanama nedeniyleçocuğun renginin soluk olması, mide bulantısı ve kusma, göbek deliği civarındahassasiyet, bağırsaklarda tıkanıklık (bağırsak hareketlerinin yavaşlamasınedeniyle acı, şişkinlik, ishal, kabızlık ve kusmaya neden olabilir ve daha ziyadebüyük çocuklar ve yetişkinlerde görülür) ve divertikülit (bağırsak duvarınıniltihaba bağlı şişmesi) sayılabilir.
Tanı Yöntemleri
Çocuklarda anal bölgelerdekiçatlağı saptamak için parmakla yapılan basit bir fiziki muayene ve kanıniçeriğini öğrenmek için dışkı örneği istenir. Ayrıca poliplerin saptanması gibisorunlarda da fizik muayene önemlidir. Dışkı örneğinde bakteri, virüs ya daparazitlerin neden olabileceği enfeksiyonlar test edilir.
Kanamanın nedeni bu şekildetespit edilemediğinde ilaçlı kalın bağırsak filmi, endoskopi ve kolonoskopiincelemesi yapılabilir.
Anal fissürde dışkı üzerindeçizgi şeklinde kan görülmesi tipiktir. Kaka yapmanın acı verici olduğu, çocuğunkaka yapmak istemediği anlatılır. Kan hemen her zaman sert ve katı kıvamlıdışkı ile birliktedir. Anal muayene ağrılı olmakla birlikte genellikle fissürügörmeye olanak tanır. Fissürün dış ucunda genellikle bir deri katlantısı(nöbetçi urve) bulunur. Birçok ebeveyn bu katlantı nedeniyle doktora başvurur.
Rektal polipte (Juvenil polip)tanı çoğunlukla muayene ile konulur. Şüpheli olgularda ilaçlı kalın bağırsakfilmi veya endoskopik muayene yapılmalıdır.
İnvaginasyonda kan testlerive görüntüleme yöntemleri ile tanı konulabilir. Özellikle karın ultrasonu buhastalığın tanısının konulmasında oldukça önemlidir. Yine bir katater veyabağırsaklara baryum verilmesiyle röntgen çekimi de yapılmaktadır.
Meckel divertikülü kanama,bağırsak tıkanıklığı ve iltihaplanmaya yol açar. Çocuklarda kanama ve karınağrısı belirtileri görüldüğünde çeşitli tanı testleri yapılır. İlk olarak karın ultrasonografisi ve Meckelsintigrafisi uygulanır. İleri incelemeler için MR, tomografi ve tanısallaparoskopi kullanılabilir.
Tedavi Yöntemleri
Anal fissürde tedaviyemevcut kabızlığın ortadan kaldırılmasıyla başlamak gerekir. Kabızlık uzundönemde dışkı kıvamının yumuşatılması, tuvalete gitme aralıklarınınsıklaştırılması ile ortadan kaldırılabilir. Aynı dönemde ılık oturma banyolarıve ağrı kesici kremlerle fissürün iyileşmesi sağlanmalıdır. Ağrısız ve yumuşakkıvamlı dışkı yapmaya başlamak tedavide en önemli aşamadır. Ancak kolaycatekrarlayabileceği unutulmamalı, aile tuvalet ve beslenme alışkanlıklarıkonusunda uyarılmalıdır. Kronikleşen olgularda operasyon gerekebilir. Çocuklardaoperasyon seçeneğine nadiren başvurulur.
Rektal polipin (Juvenil polip)tedavisi ameliyatla çıkarılmasıdır. Genel anestezi altında anal yoldan girişimuygulanır. Günübirlik cerrahi şeklinde yapılabilir.
İnvaginasyonda önceliklehastanın genel durumu düzeltilmeli, sıvı ve elektrolit kayıpları yerine konulmalıdır.Tedavi üç aşamalıdır. Birinci aşama ile başlanır ve bu aşamada tedaviedilemeyen hastaya ikinci aşama, yeterli gelmezse üçüncü aşama tedaviyegeçilmelidir:
- Birinciaşama (ameliyatsız-nonoperatif Tedavi): İç içe geçmiş olan bağırsağın budurumdan kurtarılmasına yönelik işlemleri içerir. Öncelikle anal yoldanverilecek sıvı ya da havanın sağlanan basınçla içteki bağırsağın çeşitligörüntüleme yöntemleri kılavuzluğunda geri çıkarılması denenir. En sıkuygulanan yöntem ultrasonografi ile izlenirken anüsten serum verilerekyapılmasıdır. Erken dönemde (ilk 24-48 saat) gelen hastaların % 85-90’ı buyöntemle tedavi edilebilir. Tedavi sağlanamazsa ve hastanın durumu uygun iseyeniden denenebilir. Bu yöntemle başarı sağlanamazsa hasta ameliyatedilmelidir.
- İkinciaşama (ameliyat-elle düzeltme): Ameliyatsız tedavinin başarısız olmasıdurumunda ya da belirtilerin başlamasının üzerinden uzun süre geçmişse doğrudanameliyat yapılır. Ameliyatta bağırsaklar elle düzeltilir.
- Üçüncüaşama (ameliyat-etkilenmiş bağırsak bölümünün çıkarılması): Ameliyatta elledüzeltme denemesi de başarısızlıkla sonuçlanırsa etkilenmiş bağırsak bölümüçıkarılarak bağırsaklar yeniden uç uca dikilir. Bu durum gecikmiş hastalardadaha sık meydana gelir.
Meckel divertikülünde tanıkesinleştiğinde tedavi yöntemi cerrahidir. Divertikül ve etrafı saran incebağırsak çıkarılır ve kalan bağırsakların uçları birbirine dikilir.
Doktorunuz çocuğunuzunsemptomlarına, yaşına ve genel sağlık durumuna göre en iyi yaklaşımıönerecektir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaKonjonktivit
Konjonktivit, gözünkonjonktivasının iltihaplanmasıdır. Konjonktiva göz kapaklarının iç kısmını vegöz küresini kaplayan zardır. Konjonktivit ayrıca “pembe göz hastalığı” olarakda bilinir, çünkü konjonktivitili bir göz pembe veya kırmızı görünür.
Çocuklarda, durum sıklıklayenidoğan konjonktiviti veya çocukluk konjonktiviti şeklinde sınıflandırılır.Her grup için farklı nedenler ve tedaviler vardır.
- Yenidoğankonjonktiviti:
- Kimyasalkonjonktivit: Yenidoğan bebeklere verilen ve bakteriyel kaynaklı gözenfeksiyonlarını önlemeye yardımcı olan göz damlalarından kaynaklanan tahriştenkaynaklanan bir durumdur. Gözler genellikle kırmızı ve iltihaplıdır, damlalargöze konulduktan birkaç saat sonra başlar. Semptomlar genellikle ilk 24 saatiçinde başlar, 48 saat içinde sonlanır. Bu tip konjonktivitler genel olarakkendiliğinden geçer, herhangi bir tedavi uygulanmasına gerek yoktur.
- Gonokokalkonjonktivit: Neisseria gonorrhoeae olarak adlandırılan bakterilerin nedenolduğu bir bir durumdur. Bebek, vajinal doğum sırasında bu tür bakterileremaruz kalabilir. Gonokokal konjonktivit, göz kapaklarında şişlik ve yoğunkıvamlı sıvı akıntısı ile oldukça kırmızı gözlere neden olur. Semptomlargenellikle doğumdan yaklaşık 24-48 saat sonra başlar. Bu konjonktivit tipidoğumdan sonra bebeğe uygulanan göz damlalarıyla önlenebilir.
- İnklüzyonkonjonktiviti: Chlamydia trachomatis olarak isimlendirilen bakterilerin nedenolduğu bir durumdur. Semptom olarak kızarmış gözler, şişmiş göz kapakları vegöz kapaklarından sızan açık renkli sıvı görülür. Semptomlar genellikledoğumdan 5 ila 14 gün sonra başlar.
- DiğerBakteriyel Enfeksiyonlar: Yaşamın ilk haftasından sonra, yenidoğanlarda başkabakteriler de konjonktivitin nedeni olabilir. Bu bakteriyel enfeksiyonlardagenel olarak gözlerde kızarıklığa akıntı eşlik edebilir. Tedavi, enfeksiyonaneden olan bakterilerin türüne bağldır. Tedavi genellikle göze antibiyotikdamlaları veya merhemler ile kompresler içerebilir.
- ÇocuklukÇağı Konjonktiviti
Konjonktivanın ilithabıolarak tanımlanabilen ve bir enfeksiyon bulgusu da olabilen konjonktivitlerçocukluk çağında da yaygın bir sorundur. Kimi konjonktivit türleri oyungrupları ve okullar gibi toplu olarak bulunulan alanlarda da salgınlar halindegörülebilir. Çocukluk çağı konjonktivitinin en yaygın nedenleri şunlardır;
- Bakteriler:Staphylococcus aureus, Haemophilus influenza, Streptococcus pneumoniae, vb.
- Virüsler:Adenovirus, Herpesvirus, vb.
- Alerjiler
Her çocukta farklıolabilmekle beraber, sıklıkla gözlemlenen konjonktivit belirtileri arasında; kaşıntılı,tahriş olmuş gözler, göz kapaklarının şişmesi, onjonktivanın kızarıklığı, ışığabakıldığında ağrı, ışıktan kaçınma, gözlerde yanma, sabahları birbirineyapışmış göz kapakları, gözlerde berrak veya yeşilimsi akıntı, alerji nedenlihapşırma ve burun akıntısı, alerji nedenli gözlerden lifli akıntı sayılabilir.
Konjonktivit şüphesidurumunda hekiminiz çocuğunuzun sağlık geçmişi hakkında bilgi edindikten sonrafizik muayene ile tanı koyabilir. Bazı durumlarda ise, enfeksiyonun nedenleriniaraştırmak için akıntıdan örnek alınılarak test yapılabilir.
Çocuğun semptomlarına,yaşına, genel sağlık durumuna ve hastalığın durumuna bağlı olarak hekimin uygungördüğü yöntem ile hastanın tedavisine başlanır.
Bunlar;
- Bakteriyelenfeksiyon: Antibiyotik göz damlaları ile tedavi edilebilir.
- Herpesenfeksiyonu: Çocuğunuzun bir göz doktoru tarafından değerlendirilmesigerekebilir. Çocuğunuza hem ağızdan kullanılabilecek ilaçlar, hem de gözdamlası verilebilir.
- Diğerviral enfeksiyonlar: Genellikle tedaviye ihtiyaç duyulmamakla beraber kimidurumlarda antiviral göz damlaları kullanılabilir. Bazı durumlarda ise ikincilbir bakteriyel enfeksiyonun önlenmesine yardımcı olmak için antibiyotik gözdamlaları kullanılabilir.
- AlerjikReaksiyon: Alerjiler oral ilaçlar veya göz damlaları ile tedavi edilebilir.
Eğer durum bir enfeksiyondankaynaklanıyorsa, enfeksiyon bir gözden diğerine kendiliğinden veya gözdekiakıntıya dokunularak bulaştırılabilir. Ayrıca enfeksiyon durumlarında diğerinsanlara da bulaşabilir: Tedaviye başlansa dahi, gözden kaynaklanan akıntı 24ila 48 saat arasında hala bulaşıcı olabilir.
Enfeksiyonun yayılmasınıönlemek için, çocuğunuza bakım yaparken ellerinizi sık sık yıkayınız.Çocuğunuzun gözlerine dokunmadığından emin olunuz. Çocuğunuzun ellerini sık sıkyıkamasını sağlayınız.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaKabızlık
Basitçe tanımlamak gerekirsekabızlık katı gaitanın, seyrek ve zorlukla dışkılanmasıdır. Seyreklik kavramıkişiden kişiye değişmekle birlikte genel olarak çocuklarda iki günde bir ilebir günde iki dışkılama normal sayılmaktadır.
Bebeklerde özellikle annesütü alanlarda günlük dışkılama sayısı daha fazla olabilir. Kabızlık(konstipasyon) bebeklikte ve çocukluklarda sık görülen rahatsızlıklardanbiridir. Beslenme alışkanlıklarından kullanılan ilaçlara pek çok nedeniolabilir.
Altta yatan nedeninbelirlenmesi ve beslenme ve hayat tarzı değişiklikleri tedavi için ilkaşamadır. Çocuğun tuvalet alışkanlıklarının düzenlenmesi ve doktor önerilesiyleilaç kullanımı sorunun giderilmesine yardımcı olur.
Kabızlık nedeniyle oluşanrektal kanamalar, yani anal fissür durumlarında ise genellikle endişelenmeyeneden yoktur ancak kanamanın başka nedenleri olabileceğinden doktor kontrolündefizik muayene yapılabilir.
En sık karşılaştığımız türolan basit kabızlık, anne sütü kesildiğinde yerine başlanan besinlere uyumsağlama aşamasında veya tuvalet eğitimi sırasında başlamaktadır. Seyrek olarakanne sütüne ek olarak, bebek için yeni olan besinler başlandığında da ortayaçıkabilir.
Burada seçilen besininniteliği önemli olmakla birlikte bünyesel faktörlerin de rolü vardır. Sıkgörülen bu basit tipin yanısıra kabızlığa, kullanılmakta olan ilaçlar (demirilaçları, idrar söktürücüler, bazı psikiyatri ilaçları, vb.) neden olabileceğigibi, bu durum bazı önemli hastalıkların ilk habercisi de olabilir. Bu hastalıklardanbazıları şunlardır:
- Bebeklerde
- Annesütü ile beslenme döneminde annenin kabız olması
- Katıgıdalara geçişler ve mama konsantrasyonunun değiştirilmesi
- Annesütünden inek sütüne geçişte çok fazla inek sütü tüketmek (1 yaş önce inek sütüverilmemelidir)
- Dişçıkarma ve emekleme döneminde bebeğin yanlış beslenmesi
- Bebekliktekullanılan demir ilaçları
- Çocuklarda
- Posalıve sulu yemekler yerine katı gıdalarla beslenmek
- Devamlıkarbonhidratlı ve lifsiz gıdalar tüketme
- Yeterlisu tüketmemek
- Fast-foodve abur cubur tüketimi
- Okulçağında tuvalete gitmemek ya da çizgi film/oyunu bırakmamak için erteleme
- Dışkıyaparken ağrı nedeniyle tuvalete gitmemeyi alışkanlık haline getirme
- Tiroidhormonunun az salgılanması (hipotriodi)
- Kalınbağırsakta sinir sisteminin iyi gelişmemesi (Tanı konduğunda ameliyatgereklidir)
- Bağırsakgenişliği, bağırsak yavaşlığı gibi doğuştan gelen sorunlar
- Anüsünolması gereken yerden daha aşağıda yerleşmesi nedeniyle oluşmuş anal fissür
- Makatdarlığı
- Aileiçi sonuçlar, yeni bir kardeş, okula başlama, anne baba ayrılığı gibi durumlar
- Kullanılanilaçlar varsa yan etkileri
Bu liste daha dauzatılabilir. Mevcut kabızlığın bu hastalıklardan kaynaklanıp kaynaklanmadığınınaraştırılması için mutlaka konuyla ilgili bir uzmana başvurulması gerekir.Konunun önemsenmemesi tedavide gecikmelere yol açabilir.
Daha ileri yaşlardakolonoskopik incelemeye gerektirebilecek kalın bağırsak hastalıkları, polip,rektal hastalıklar, anal ve rektal fissürler kabızlığa neden olabilir.
Bazı bebekler günde birkaç kezdışkısını yaparken bazı bebekler 2-3 günde bir dışkısını yapar. Bu durumdapanik yapmayın. Çocuğun dışkısı sertse ve çocuk dışkılama sırasında zorlanıyorve ağrı hissediyorsa gerçek bir kabızlıktan bahsedilebilir.
Kabızlık bebeklerde ağlamanöbetleri, huysuzluk ve uykusuzluğa yol açabilir. Ayrıca karın ağrısı,sinirlilik ve makat bölümünde çatlaklar görülebilir.
Doktorunuz ekstra sıvı veyabir miktar meyve püresi önerebilir. Kabızlık devam ederse ve bebeğinizin karınağrısı, bulantı veya kusması varsa hemen doktorunuzu arayın.
Çocuklarda ise sık görülen belirtilerarasında; birkaç gün tuvalete çıkmama, tuvaletini yaparken zorlanma ve katıdışkı, ayak uçlarında durma ya da bağırsak hareketini tutmak için dans edergibi görünmek, karın ağrısı ve şişlik, sızıntı nedeniyle kirlenmiş iç çamaşırı,enkomprezis (makattaki taşlaşmış olan dışkının boşaltılamaması nedeniyle yenigelen ve nispeten daha yumuşak olan dışkının altan kaçırılması), dışkınınmesaneye bastırması nedeniyle idrar kaçırma, makattan kan gelmesi, sık görülenidrar yolu enfeksiyonları, iştahsızlık ve normalden farklı olan huysuzdavranışlar sayılabilir.
Kabızlığın geçmediği durumlarda,kabızlığın ilerlediği ya da ilaçlara yanıt vermediği durumlarda daha geniş birinceleme için çocuk gastroenteroloji uzmanına başvurmak gerekir. Kabızlıknedenlerine ait tetkikler tekrarlanır ve ileri incelemeler yapılır.
Kabızlıktaki sürecinde alarm semptomları; ishal atakları,makattan kanamaların olmaya başlaması ve dışkılama yapılamamasıdır. Bu durumdakolonoskopi, rektoskopi, rektal manometri incelemeleri yapılabilir. Tedavi içinçocuk cerrahisi uzmanına başvurmak gerekebilir.
Kabızlıkla ilk belirti bebekya da çocuğun gaitasını yaparken zorlanması ve acı çekmesidir. Hatta dışkılamahastayı ağlatacak kadar ıstırap verici olabilir. Gaita aralıkları gitgide uzar.Bebeğin bezini değiştiren kişi gaitanın seyrekliğini ve giderek kıvamınınarttığını fark eder.
Ancak gaitasını kendi başınayapacak yaştaki çocuklarda bu seyreklik gözden kaçırılabilir. En sık yanılgıgaitanın iyice katılaşmamış olmasıdır. Gaita kıvamındaki belirgin artışlarçocuğun gaitası iyice sert olmasa bile kabızlık lehine yorumlanmalıdır.
Çocukta gaita yapmadığıdönemlerde karın ağrıları, hatta bazen kusma bile ortaya çıkabilir. Büyükçocuklarda gaitanın özellikle ilk kısmı kuru, sert ve iridir. Üzerinde çizgişeklinde kan görülebilir veya küçük küçük (“keçi kakası” şeklinde) sertparçalardan oluşabilir. Kan miktarı fazlaysa başka önemli bir nedeniolabileceği unutulmamalıdır.
Çocuklarda kabızlık tanısıiçin çocuk doktoru tarafından fizik muayene ve beslenme-tuvalet alışkanlıklarıhakkında sorularla (tuvalete çıkma sıklığı ve dışkılama sırasında yaşananzorluklar, yeme alışkanlıkları, tuvalet eğitimi, varsa çocuğun sağlık sorunlarıve varsa kullanılan ilaçlar) sorularla tanı konulur.
Fizik muayene sırasındadoktor karında şişlik ya da hassasiyet olup olmadığını kontrol eder. Ayrıcarektumda çatlak, kanama ya da tıkanma olup olmadığı da kontrol edebilir.
Bağırsaklardaki dışkıyıgörmek için röntgen ve altta yatan sorunların tespiti için laboratuvar testleride istenebilir.
Uzun süren ya da eksiktedavi edilen kabızlık sonucu anüs kenarında çatlak oluşur. Daha sonraları anüskenarlarında mor renkte damar genişlemeleri belirir. Eğer kabızlık tedavisizkalırsa, bunlar daha ileri yaşlarda (ilk gençlik döneminde) hemorid (basur)halini alırlar.
Uzun süren olgularda giderekdışkılama mekanizması bozulacaktır. Bunu gaita kaçırma ve hatta gaitasını hiçtutamama gibi tedavisi son derece güç durumlar izleyebilir. Bu nedenle tedavibaşlangıcında alınan iyi sonuçlara bakarak tedavi kesilmemeli, tekrarlamamasıiçin sabırla ve dikkatle sürdürülmelidir.
Tedavide özellikle kabızlıknedeni olduğunu iyi bildiğimiz besinler (muz, şeftali, elma, patates, havuç, beyazpirinç, abur-cubur, kola, çay, aşırı tüketiliyorsa inek sütü) kabızlık geçenekadar diyetten uzaklaştırılmalıdır. Dolayısıyla bu besinleri bebeklerebaşlarken ve diğer çocukluk dönemlerinde de aşırıya kaçmamaya özen gösterilmesiyerinde olacaktır.
Çok miktarda inek sütütüketen çocuklarda kabızlık ortaya çıkmasından bu besini tek başına sorumlututanlar da vardır. Kabızlığın derecesine göre gaita yumuşatıcı ilaçların dadoktor kontrolünde kullanımı faydalı olacaktır. Eğer çatlak varsa tedavisiedilmeli ve çocuğun acı duymadan gaita yapması sağlanana kadar tedaviye devamedilmelidir.
Çocukta iyi bir tuvaletalışkanlığı sağlanabilmesi için şunlar önerilebilir:
- Nezaman nerede geleceği belli olmayan dışkılama arzusu çoğunlukla en olmadıkzamanları seçer ve ertelenir. Her erteleme kabızlığa bir adımdır. Her gün,özellikle bir öğünün (örneğin kahvaltının) peşinden gaita yapmaya alıştırılançocukların tüm yaşantıları boyunca rahat ettikleri bildirilmektedir.
- Gaitatutma becerisi çocuktan çocuğa büyük değişiklikler göstermekle birliktegenellikle 1-3 yaş arasında gerçekleşir. Bu eğitim sırasında çocuğa baskıyapılmamalı, yüreklendirmekle yetinmelidir. Asla ceza konusu olmamalı ve bununnormal bir vücut işlevi olduğu uygun bir dille anlatılmalıdır.
- Kabızlıkçocuklarda çeşitli sorunlara yol açabilir ve bu durumlarda cerrahi dahil farklıtedaviler uygulanabilir. Bu sorunlar, anal fissür, fistül gibi makattaçatlaklar, dışkı kaçırma veya hemoroid olabilir.
Evde yapılan kabızlık tedavisinde beslenmealışkanlıklarının düzeltilmesi, sulu ve yumuşak gıdalarla beslenme, tuvaleteğitimi ve bazı ilaçlar kabızlığın ortadan kalkmasını sağlar. Kabızlık uzunvadeli, sık sık tedaviye cevabın kontrol edildiği bir süreç gerektirir. Bunedenle sabır ve düzenli takip önem taşır. Makat darlığı, makatta çatlak gibidurumlar oluşursa ciddiye almak gerekir.
Çocuk gastroenterolojiuzmanı ile görüşerek kabızlığa neden olabilen faktörlerin düzenlenmesi,kabızlığa neden olan tüm gıdaların kaldırılması, beslenme sıklığınındüzenlenmesi, öğretmen ve evde bakım veren kişi ile iletişimde olmak gerekir.
Çocuğun tuvalet eğitimdenkorkmaması için diyalog halinde olmak, bu konuyu yeri geldiğinde pedagog veyaçocuk psikiyatrisi uzmanı ile tartışarak etken faktörleri ortadan kaldırmakgerekebilir.
Beslenmede kabızlık önleyicidiyete girmek kolay görünse de uygulaması zor olabilir ve pedagojik yardımgerekebilir.
Kabızlık Nedeniyle Oluşan Diğer Sorunların Tedavisi:
- Analfissür tedavisi: Kabızlığı gidermenin yanı sıra aynı dönemde ılık oturmabanyoları ve ağrı kesici kremlerle fissürün iyileşmesi sağlanmalıdır.
- Makatsarkması tedavisi: Doktor tarafından rektumun yerine geri itilmesiyle manüelolarak tedavi edilebilir. Doktorun yönlendirmesi bağırsak hareketlerinikolaylaştıran ilaçlar veya bir gliserin fitili kullanılabilir.
- Dışkıkaçırma tedavisi: Dışkı yumuşatıcı ilaçlar kullanılır. Çocuğu eleştirmeden,cezalandırmadan olumlu bir iletişim kurulması, aile arasında ilişkiler bozuksapsikologdan yardım alınması, çocuk stres altındaysa nedenlerinin ve çözümyollarının araştırılması, ebeveynler tarafından düzenli tuvalet alışkanlığınınkazandırılması, lifli gıdalar, bol meyve ve sebzeler, bol su tüketmek faydalıolabilir.
Çocuğunuzun YapmasıGerekenler
- Düzenliolarak spor yapmak, asansör yerine merdiven kullanmak, koşmak, yürümek
- Tuvalethissi geldiğinde hemen tuvalete gitmek, acele etmeden bağırsaklarının tamamenboşalmasını beklemek
- Hergün bol bol su içmek
- Bolsebze ve meyve yemek
- Ekmekseviyorsa esmer ekmekleri tüketmek
- Müslive benzeri ürünleri seviyorsa bol sıvı ile birlikte tüketmek
- Fastfood, kakao ve çikolatadan uzak durmak
3 günden seyrek kaka yapmak,kakanın çok sert, kalın ve kuru olması kabızlık olarak tanımlanıyor. Analfissüre neden olan kabızlığı ortaya çıkaran faktörler şöyle sıralanıyor:
- Az posalıgıdalarla beslenme: Lif içeriği az olan gıdalar bağırsakların çalışmasını dayavaşlatır.
- Çok hızlıve çiğnemeden yemek yeme: İyi çiğnenmeden yutulan lokmalar bağırsakların çalışmasınızorlaştırır.
- Yetersizsıvı alımı: Bol su içilmediğinde bağırsağın içeriği de katılaşır.
- Hareketsizlik:Gün içinde yeterince hareket etmemek bağırsakların tembelleşmesine yol açar.
- Ertelemek:Oyuna ara vermek istemeyen çocuklar kakalarını tutar ve zamanla kabızlıkgelişir.
- İlaçlar:Bazı ilaçların uzun süreli kullanımı kabızlığa neden olabilir. Bunları çocuk doktorunuzile değerlendirmeniz önerilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Çocuklardaİştahsızlık
“Hiçbir çocuk inadınedeni ile açlıktan ölmemiştir.”
Green, 1993
Çocuklarda iştahsızlık,çocuğun yemek yemeyi reddetmesi ve önceki dönemlere nazaran daha az yemesi ileortaya çıkan bir durumdur. İştahsızlık ve yemek yeme sorunu olan çocuklarınhassasiyetle izlenmesi gerekir. Ağırlık ve boy persentil değişimleri iyi izlenmeli,değerlerin 3. persentilin altına düşmesi halinde çocuklar, büyüme-gelişmegeriliği açısından incelenmelidir.
Çocukların bir çoğu yemeğekarşı isteksiz, diğer bir deyişle iştahsızken; bazıları yemeyi reddeder ya daseçici davranır. Yemeği reddetme ya da seçici davranma özellikle 2 yaşcivarında sık rastlanan olumsuz yeme davranışlarıdır.
Bazı durumlarda çocuk iyibesleniyordur, ancak ailenin beklentisi çocuğun yediklerinden daha fazla yemesigerektiğidir.
İştahsızlık:
1- Bazı hastalıkların ve özel durumların sonunda ortayaçıkabilir: “SONUÇTUR”.
2- Bazı hastalık ve özel durumların ortaya çıkmasınasebep olabilir. “SEBEPTİR”.
Bu iki maddeyi dikkatleincelediğinizde sizin çocuğunuzda hangi durum söz konusu anlayabilirsiniz.Çocuğum iştahsız, hiç yemek yemiyor, yemek yemeyi reddediyor, sadece sevdiğiyemekleri yiyor, zorlarsam yemek yiyor gibi cümlelerle çocuğunuzuniştahsızlığını önce tanımlamalısınız. Durum tespitini yaptıktan sonranedenlerini bulmaya çalışmalısınız.
Çocuklarda iştahsızlığın nedenleri:
- Psikolojiknedenler: Çocuklarda iştahsızlık genellikle psikolojik nedenlerle ortaya çıkar.Çünkü beslenme, çocuğun ebeveynlerine isteğini en iyi anlatabildiği araçlardanbiridir. Çocuk tarafından yiyeceğin reddedilmesi, anne-babaya karşı kullanılangüçlü bir silahtır. Aile ve çocuk arasında yaşanan olumsuz yeme davranışınındevam etmesi, duygu-durum bozukluğuna kadar varan sorunlara neden olur. Yemeksaatlerinde adeta kâbuslar yaşanır, çocuk ve aile deyim yerindeyse savaşır.Genellikle de savaşı çocuklar kazanır.
- Hastalıklar:Anemi (kansızlık), barsak parazitleri, enfeksiyon hastalıkları, hipertiroidi,diyabet, konjenital kalp hastalıkları, besin zehirlenmesi gibi hastalıklarhenüz tanısı konmadan önce iştahsızlık şeklinde belirti verebilir. Çocuğunuzunbirden iştah kaybını fark ettiyseniz vakit kaybetmeden sağlık kontrolleriniyaptırınız.
- Özeldurumlar: Diş çıkarma dönemi, ev değişikliği, taşınma nedeniyle hava değişimi,tatil nedeniyle evden uzaklaşma, anneden ya da babadan ayrılma (iş nedeniyle deolabilir) gibi nedenler geçici olarak iştahın azalmasına yol açabilir. Yeniduruma alıştıkça kısa sürede iştahsızlık ortadan kalkar.
İştahsız bir çocuğunuz varsave büyüme eğrisi iyi gitmiyorsa “mutlaka” doktor ve diyetisyeninizden yardımisteyin. Eğer sağlığında bir sorun varsa doktorun vereceği tedaviyi aynenuygulayın. İlaç zamanlarını aksatmayın, çevrenizdeki insanların çözüm içinönerdiği her şeyi uygulamaya kalkmayın.
Kısaca beslenme davranışınailişkin yapabileceklerinizi sıralarsak:
- Çocuğungerçek yediklerini ayrıntılı beslenme günlüğünü yazarak tespit edin. Belki deendişelenecek bir şey yoktur, yediği her şeyi yazdığınız defteridiyetisyeninize götürerek yeterli olup olmadığını kontrol ettirin.
- Birçokanne-baba çocuklarının ağırlık kazancı ve besin gereksinimleri konusundagerçekçi olmayan beklentiler içindedir. Çocuklar doğumdan 1 yaşına kadarki süreiçinde 6 kg, 2., 3., ve 4. yıllarda ise ortalama 2 kg/yıl şeklinde kiloalmalıdır, bu nedenle hızlı gelişmeyi izleyen bebeklik döneminden sonra, kiloalımlarının fazla olmayacağını unutmayın.
- Süt,meyve suyu, su, kola, çay gibi içecekleri çocuğunuz ne kadar tüketiyor, bunlarıkaydederek tespit edin. Pek çok çocuk içmeyi, yemeğe tercih eder ve kolaycadoygunluk hissi duyar. Çocuğunuzun yemekten 1 saat önce ve yemek sırasında sıvıalımını sınırlandırın. Kolay tükettiği için devamlı yemeklerini sıvı halegetirmekten vazgeçin. Çocuk yemeklerini halen biberon ile içiyorsa, biberonubırakarak fincan-kaşık kullanmaya çalışın. Böylece çocuğun sıvı alımıkendiliğinden azalır.
- Çocuğunbesin seçimindeki öncelikleri dikkate alınarak farklı çeşitte besinler sunun.Siz her gün aynı yemeği yer misiniz? Çocuklar içinde bu böyledir, bunu aslaunutmayın. Örneğin ıspanağı bir kez pirinçli pişirdiyseniz, bir daha ki sefereböreğin içinde kullanın.
- Yemekporsiyonları sizin ölçünüze göre değil, çocuğunuzun gereksinimine göreayarlayın. Çocuğun yaşı, kilosu, sağlık durumu bu miktarı etkileyeceğinden,çocuk doktorunuz size özel olarak çocuğunuzun hangi yiyecek grubundan günlük nekadar tüketmesi gerektiğini hesaplayacaktır.
- Biröğünde verdiğiniz besini reddettiyse, tamamen farklı bir besin deneyin. Onu dareddediyorsa, bir sonraki öğüne kadar herhangi bir besin vermeden bekleyin.
Diğer yapılması gerekenlerise şunlardır:
- Araöğünlerin küçük porsiyonlar şeklinde olmasına dikkat edin. Aksi halde birsonraki ana öğünün yenmesi engellenir.
- Herhangibir nedenle ödül olarak şeker ve tatlı türü besinleri vermeyin. Besinleriödül-ceza aracı olarak asla kullanmayın, bu çocuğunuzun size kullanacağısilahları güçlendirecektir.
- Yiyecekleriçocuğunuzun kolay yiyebileceği türden hazırlayın. Örneğin küçük dilimlenmişhavuç, salatalık vb. küçük şekillenmiş köfte, sigara böreği, karikatürizeedilmiş kurabiye, kek vb.
- Çocuklarsöyleneni-anlatılanı değil, gördüklerini taklit ederek öğrenirler. Bu nedenleanne-baba ve çocuğun bakımından sorumlu diğer kişilerin de olumlu, tutarlı vebenzer yeme davranışı içinde olmaları gerekir.
- Gruphalinde yaşıtlarıyla yemek yemek ya da arkadaşının evinde, restoranda, piknikteyemek, çocuklarda özellikle seçici çocuklarda olumlu yeme davranışınıngelişmesine yardımcı olur.
- Geçiciolarak bir yiyeceğe düşkünlük veya reddetme okul öncesi dönemde görülen yaygınbir sorundur. Normal gelişimin bir parçası olarak kabul edilen bu durum,çocuğun bağımsızlığının bir ifadesidir. Bu nedenle sorunun ne kadar sürdüğünüiyi gözlemleyin. Hemen telaşa kapılmayın.
- Reddetmedurumunda, çocuğu yemek konusunda zorlamak doğru değildir. Zorlamak sorunukötüleştirir. Çocuğun reddettiği bir yiyeceği aradan biraz zaman geçtiktensonra yeniden deneyebilirsiniz.
- Yemeksaatlerinin çocuğun gününün hoşça vakit geçireceği bir bölümü olmasına özengösterin.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Çocuklardaİşitme Kaybı
Çocuklarda işitme kayıplarıdış kulak ya da orta kulak kaynaklıysa ilaç veya cerrahi yöntemler ile işitmekaybı tedavi edilebilir. Ancak iç kulakta kalıcı bir işitme kaybı söz konusuysaişitme tipine ve derecesine uygun bir işitmez cihazı uygulanabilir.
İleri ya da çok ileri derecebir işitme kaybı söz konusuysa koklear implant ya da biyonik kulak denilencihazlar ameliyat yardımıyla kullanılabilir. Koklear implant, bir tür işitmecihazıdır, fakat diğerlerinden farklı olarak direk olarak işitme siniriniuyararak çok daha kaliteli ve yükse bir ses elde edilmesini sağlar.
Koklear implantla çok ileriderecedeki işitme kayıplarında normal konuşma dil gelişiminin sağlanmasınayardımcı olur. Eğer çocuk, yenidoğan işitme taramasından geçtiyse ve bir riskfaktörü yoksa o zaman rutin olarak işitme testi yapılmasına gerek yoktur.
Ancak ilk üç yaş işitme vekonuşma gelişimi açısından kritik bir dönem olarak kabul edilir. Ailelerinçocukların işitme ve konuşma gelişiminiyakından takip etmeleri ve bir gecikme ya da sorun sezdiklerinde doktorabaşvurmaları önerilmektedir. Eğer risk faktörü varsa yıllık yapılan odyolojikkontrollerle çocuğun kontrol altında tutulması gereklidir.
Genellikle doğumsal işitmekayıpları genetik geçişli olabilir, bu durum iç kulağın gelişmemesi, salyangozdenilen bölümün az gelişmesi veya hiç gelişmemesi ve santral sinir merkezinebağlı olarak değişebilir.
Bebeklerde yaşanan işitmekayıpları yine dış kulak, iç kulak, orta kulak ya da santral sinir sistemiyleilgili olabilir. Dış kulak ve orta kulak problemleri tedavi edilebilir işitmekayıpları arasında yer alır. İç kulak ve santral işitme merkezlerinde olanişitme kayıplarının genellikle geri dönüşü yoktur.
Çocuklarda işitme kaybı,yine bebeklik döneminde olduğu gibi dış kulak, orta kulak, iç kulak ve santralsinir sistemine bağlı olarak gelişebilir. Özellikle menenjitli çocuklarda,hastalık hayati risk taşıdığı için genellikle kulak kontrolleri atlanabilir. Budurumda menenjite bağlı olarak iç kulak sıvısı iki ay ile bir sene içerisindekemikleşerek işitme kaybına neden olabilir. Bu durumda doktorun çocuğu kontrolederken kulak yollarını da belirli aralıklarla kontrol etmesi gerekir.
Genetik faktörler, prematüredoğum, kraniyofasiyal anomaliler denilen baş ve yüz bölgesindeki yapısal anomaliler, kan uyuşmazlığına bağlı gelişensarılık, geçirilen ateşli hastalıklar, menenjit, kafa travması, ototoksikilaçların kullanımı ve annenin gebelik döneminde geçirdiği ateşli hastalıklar bebekve çocuklarda işitme kayıplarına neden olabilir.
Bebeklerde işitme kaybınınilk belirtisi bebeğin sese tepki vermemesi veya tutarsız tepkiler vermesidir.İlk üç ay içinde ani bir ses duyduğunda sıçraması veya yüksek sese karşı hassasolup uyanması ya da ağlaması beklenir. Altıncı ay itibariyle ses kaynağınadoğru bebeğin o yöne başını çevirerek bakması veya tepki vermesi beklenir. Biryaşa yaklaşıldığında bebeklerin bir veya iki kelimelik “buraya gel, otur, kalk”gibi kolay komutları algılanması beklenir. Bu gelişim aşamalarında herhangi birproblem ya da farklılık hissedilirse mutlaka bir işitme testi yapılmalıdır.
Çocuklar duyduğunu taklitederek öğrenir, bu yüzden duyması çok önemlidir. Eğer seslere tepki vermiyor,başını çevirmiyorsa çocuğunuzu mutlaka işitme sorunuyla ilgili bir doktoragötürmelisiniz.
Çocuklarda yaşanan işitmekayıplarının bazı belirtileri olarak örneğin; söylenen şeylere tepki vermiyorsa,insan sesi veya diğer yabancı seslerin nereden geldiğini algılayamıyorsa, yaşıtlarındangeç konuşuyor veya hiç konuşamıyorsa, kelimeleri söylerken duraksıyorsa ve birdenfazla sesi ayırt etmekte güçlük çekiyorsa işitme sorunu yaşıyor olabilir.
Özellikle prematüre doğumişitsel açıdan risk faktörleri arasında yer almaktadır. Bu nedenle sadeceişitme ve tarama testinin yapılması yeterli değildir. Bebek, yenidoğanünitesinden taburcu olduktan sonra hem otoakustik emisyon denilen iç kulaktesti, hem de ABR ya da BERA testi denilen ve ileri bir odyolojik tetkik olanbeyin sapı davranım testi ile ayrıntılı olarak değerlendirilmesi gerekir.
Çocuklarda yapılandavranışsal işitme testlerinde ise, çocuğa hafif sesler dinletilerek tepkileriölçülür. Bu testler çocuklar tarafından bir oyun olarak algılanırken, doktorçocuğun reaksiyonlarından işitme sorunları olup olmadığına dair bilgi sahibi olabilir.
Yine çocuklarda kullanılaniki farklı test daha bulunmaktadır. Bunlar otoakustik emisyonlar (OAEs) vetimpanometre (akustik immitans) testidir. Otoakustik emisyon testinde, kulağahoparlör yoluyla ses gönderilir ve salyangoza yerleştirilen seslerde birmikrofon yardımıyla kayıt edilir. Böylece salyangozun işleyiş biçimiyle ilgilidoktora önemli bilgiler öğrenmesini sağlar. Kulak zarı ve orta kulağın ne kadarçalıştığının bilgisini veren timpanometre (akustik immitans) testinde ise,kulağa hafif bir hava verilerek kulak içindeki değişimler gözlemlenir.
Bebeklerde işitme kaybı dışkulakta kir birikmesi veya orta kulakta sıvı birikmesi gibi nedenlere bağlıolarak da gelişebilir. Bu sebeplere bağlı gelişen işitme kayıpları doktorunönerdiği ilaçlarla tedavi edilebilir. Fakat iç kulak tipi kalıcı bir işitme kaybı saptandıysa mutlaka en kısazamanda işitme cihazı kullanımına geçmek gerekir.
Bebeklerde üçüncü aydan önceişitme kaybı tanısının kesin olarak konulması ve altıncı aydan önce bebeğecihaz takılıp hem işitsel hem de sözel eğitime başlanması bebeğin zihinselgelişimi için önemlidir. Eğer, çok ileri derecede bir işitme kaybı sözkonusuysa bir yaş civarında bebek için koklear implant veya biyonik kulakaçısından değerlendirmeler yapılabilir.
Koklear implant, bir türişitme cihazıdır ancak cerrahi olarak kulak içine yerleştirilen iç parçalarıbulunur. Bu şekildeki çok ileri derecede işitme kaybı yaşayan çocuklara koklearimplant tedavisi yapılarak, normal dil ve konuşma gelişimi sağlanır. Çocuk,böylece kendi yaşıtlarıyla normal okullarda eğitim görebilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Çocuklardaİdrar Kaçırma
Çocuklarda idrar kaçırma(enürezis), halk arasında yatak ıslatma olarak bilinen ve dünya var olduktan buyana olan, halen tüm dünyada yaygın olan sağlık sorunlarından biridir. EskiMısır papirüslerinde bile söz edilmektedir. Ne yazık ki bu çocuklar aile vesoysal çevre tarafından baskı ve azarlanmaya maruz kalmaktadırlar. İdrarkaçırma konusundaki bilgi yetersizliği aile ve toplumda enüretik çocuklara karşı yanlış davranışlarayol açmaktadır.
Çocuklarda bedensel,nörolojik ve psikolojik olgunlaşma süresi içinde, 2- 4 yaşlarında önce gündüz,sonra gece idrar kontrolünü sağlayabildikleri görülmektedir.
Eğer bir çocuk 5 yaşındansonra devam eden, en az 3 ay süre ilehaftada en az 2 kez tekrarlayan idrar kaçırması oluyorsa ve sosyal yaşantısıetkileniyorsa tedavi görmesi gereklidir. Fakat idrar söktürücü kullanımıolmamalıdır.
Ülkemizde yapılançalışmalarda 5-18 yaş arasında enürezis sıklığı %25 (her yüz çocuktanyirmibeşinde) görülmektedir. Nadiren erişkinlik döneminde de devam edebilir.
Nedenleri arasında; ailedeidrar kaçırma sorunu olması (herhangi bir bireyde), prematüre doğum, yürüme vekonuşmada gecikme gibi nöromotor gelişimin geri kaldığı durumlar, böbrek veidrar yollarının yapısal bozuklukları, ailesel ekonomik durum, eğitim düzeyi,ebeveyn boşanması gibi ailesel faktörler, ilgisizlik, sevgisizlik, kardeşdoğumu, tuvalet eğitiminin çok geç ya da erken verilmesi, tuvalet eğitimindebaskı, uyku bozuklukları (adenoid hipertrofiye bağlı horlama ve apne atakları),mesane kapasitesi ve mesane sfinkteri uyumsuzlukları ve idrar yoluenfeksiyonları sayılabilir.
Erkek çocuklarda idrarkaçırma eğilimi daha fazladır.
Öncelikle çocuğun işemeeğitimi aldıktan sonraki işeme davranışı, dışkılama özellikleri(kabızlıkolup-olmaması), sıvı alımı, yakın zamanda stresli bir dönem, kardeş doğumöyküsü, yeni gelişen idrar kaçırma ile beraber idrar yaparken yanma, ağrı veidrar koku değişiklikleri olup olmadığı araştırılır. Özellikle tuvalet eğitimialdıktan sonra en az 6 ay boyunca temiz bir dönem geçirdi ve tekrar idrarkaçırmaya başladı ise buna sekonder enürezis denmektedir. Çocuk için aile ilegörüşülür ve yukarıda belirtilen durumların olup olmadığını anlamak için ekolarak aileye işeme çizelgesi, işeme bozuklukları bulguları için özelhazırlanmış çizelgeler verilir. Sonuçları değerlendirilir.
İdrar analizi ve ürinersistem ultrasonografisi (USG), idrar yolu enfeksiyonunu ve idrar yolu ileböbreğin yapısal bozukluklarını gösterir. Mesanenin kapasitesinin,hiperaktivitesinin olup olmadığını anlamak için üroflowmetri, mesane-sfinkteruyumsuzlukları için EMG’li üroflowmetri yapılacak tetkikler arasındabulunmaktadır. Nadiren ürodinami yapılır.
Alınan bilgilere ve yapılantetkiklere göre idrar kaçırma problemi değerlendirilir.
Eğer sadece gece yatakıslatması var, mesane kapasitesi yaşa uygun ise öncellikle işemealışkanlıklarının düzelmesi için, çocuğa işeme eğitimi (üroterapi) verilir.Başarılı olması için çocuk psikiyatrisi desteği alınabilir.
Mesane kapasitesi normal veyaşa göre uygun olan, gece uykusunda idrar çıkışı fazla olan çocuklara sıvıkısıtlaması ile birlikte, gece üretilen idrar miktarı azaltabilecekdesmopressin asetat kullanılabilir.
Uyanma problemi olan,özellikle üst solunum yollarında tıkayıcı, darlık yapıcı bozuklukları (halkarasında geniz eti, burun iç yapısında eğrilik, burun içinde kistler, vb.)olmayan çocuklara, uyarı-alarm tedavisi planlanabilir.
Yakın zamanda stresli dönematlatan, ebeveynleri ile uyum sorunları olan çocuklarda (mesane kapasitesi vesfinkterleri, mesane kas hareketleri normal olan) ise çocuk psikiyatri görüşüönerilmektedir.
Yapılan Üroflowmetri ve EMGtetkiki sonucunda; mesane sfinkter uyumsuzluğu tanısı konulan çocuklarabiofeedback ile tedavi planlanabilir.
Sonuç olarak, basit birsüreğen kabızlığın bile mesane kapasitesinin azalmasına etki ederek idrarkaçırmaya yol açabileceği, verilecek kabızlık tedavisi ile idrar kaçırmanın geçebileceğigibi, uzun süreli takip ve tedavi gerektiren mesane kapasitesinin düşük, mesanekasının hiperaktif, mesane ile sfinkter kası arasındaki uyumsuzluk gibi önemlipatolojilerinde olması idrar kaçırmaya yol açmaktadır.
Kısaca çocuklarda idrarkaçırma her zaman psikolojik kökenli değildir. Eğer çocuğunuzun idrar kaçırmasıvarsa bu onun suçu değildir ve bu durumun getirdiği suçluluk duygusunudüzeltebilmek için kendisi ile mücadele ediyor olabilir. Böyle bir durumdaileri tetkik ve tedavi için öncelikle çocuk hekiminize başvurmanız, onlar uygungörüyor ise Çocuk Nefrolojisi ve Çocuk Ürolojisi uzmanlarına gitmeniziönermekteyiz.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaDemir Eksikliği ve Anemi
Demir eksikliği anemisi heryaş grubunda ve her iki cinste de görülebilmekle birlikte özellikle 6-24 aylıksüt çocuklarında ve ergenlik çağında aneminin en önemli nedenidir. Ülkemizdedemir eksikliği anemisi okul öncesi dönemde %30-%40 oranında saptanabilmektedir. Annede çok ağır anemi olmadıkça zamanındadoğan sağlıklı bebeklerde yeterli demir deposu vardır ve ilk 6 ayda demireksikliği anemisi gelişmez. Altıncı aydan sonra demir eksikliği anemisinintemel nedeni hızlı büyümeyle birlikte diyette demirin yetersiz bulunması ve sütağırlıklı beslenmedir. Ergenlik döneminde (12-18 yaş) hızlı büyümenin yanındaözellikle genç kızlarda adet kanamasıyla kan kaybı, vejeteryan beslenme,yetersiz besin alımı ve zayıflama rejimleri önemli nedenlerdir.
Demir, yaşam için çok önemlibir elementtir. Protein sentezi, oksijen taşınması, elektron transportu, hücresolunumu, pek çok enzimin yapı ve işlevinde görev alır. Eksikliğinde sadeceanemi değil, sinir sistemi gibi diğer sistemlerin işlevlerinde de bozuklukortaya çıkar.
Besinlerle alınan demirinancak %10 kadarı (1-2mg/gün) barsaklardan özellikle duedonumdan emilir; gerikalanı dışkı ile atılır. Vücutta en önemli demir kaynağı eski eritrositlerinyıkımıyla açığa çıkan demirdir (20 mg). %12-25 kadarı karaciğerde gerektiğindekullanılmak üzere depolanır. Günde 0,5-1 mg demir deri ve mukozal yüzeylerdekihücrelerin dökülmesi ile kaybedilir. Adet gören kızlarda kanama süresince günde1 mg kadar demir fazladan kaybedilir; besinle alınan demir miktarı artırılmazsabir süre sonra açık ortaya çıkar. Tüm kişilerde eğer besinle alınması gereklidemir az alınırsa, emilimi bozulursa, demirin organizmadaki iletimiyapılamazsa, demire ihtiyaç artarsa ve kan kayıpları varsa demir eksikliği vebuna bağlı demir eksikliği anemisi gelişir. Demir eksikliği anemisi birhastalık değil, bulgudur; mutlaka altta yatan nedenin ortaya konmasıgereklidir.
Anemi geliştiğindeyorgunluk, halsizlik, baş dönmesi, baş ağrısı, çarpıntı, çabuk yorulma, derirenginde solukluk, dilde ağrı, tad alma duyusunda azalma, tırnaklarda kırılmave çizgilenme, ağız köşelerinde yara gibi yakınmalar ortaya çıkabilir. Besindeğeri olmayan toprak, buz, tuz, kağıt, kireç gibi maddeleri yeme isteğiolabilir. Demirin eritrosit dışındaki fonksiyonları nedeniyle sinirlilik,iştahsızlık, derslerde dikkati toplayamama, okul başarısında düşme, anlama vealgılama güçlüğü, zeka düzeyinde azalma, sık enfeksiyon geçirme gelişebilir.Süt çocukları yutma güçlüğü, ağlarken morarıp kalma (katılma nöbeti) vegelişmelerinde duraklama, gerileme ile gelebilirler. Bebek otururken oturamaz,yürürken yürüyemez olur. Bu bulgular demir eksikliğinin erken döneminde, dahaanemi ortaya çıkmadan da görülebilir.
Çocukluk ve ergenlikte demireksikliği anemisinin nedenleri
- Doğumöncesi nedenler:
- İkizve çoğul gebelikler
- Bebektenanneye veya ikiz eşine kan geçişi
- Diğerkanama nedenleri
- Oksijensiz(hipoksik) kalmak
- Doğumsonrası nedenler:
- Alımyetersizliği
- Beslenmeyetersizliği
- Ekbesinlere geç başlama
- Aşırıinek sütü kullanımı (>500ml)
- Vejeteryanbeslenme
- Zayıflamarejimleri
2. Yeme bozuklukları
b) Emilim bozuklukları
1. Kronik ishaller
2. Kronik enfeksiyonlar
3. Sindirim sistemi doğuştananomalileri
4. Cerrahi olarak barsakların kısaltılması
5. Emilim bozukluğu ile gidenhastalıklar
6. Anti-asit tedavisi, yüksek mide pH’ı
7. Çinko gibi elementlerin fazla alımı
c) Demir gereksiniminin arttığı durumlar
1. Akut veya kronik kan kaybı
2. Paraziter enfeksiyonlar
3. Hızlı büyüme dönemleri
4. Düşük doğum ağırlığı olan bebekler
5. Erken doğmuş bebekler
6. Gebelik
Demir eksikliği olduğundailk önce depodaki demir azalır, serum ferritini düşer. Daha sonra serum demiri (SD)azalır, demir bağlama kapasitesi (DBK) artar. Bu dönemde transferrinsaturasyonu azalır, ancak anemi henüz gelişmemiştir. En son dönemde demireksikliği aşikar hale gelir, artık anemi de vardır ve buna bağlı bulgularortaya çıkar. Demir eksikliği anemisinde eritrosit sayısı (RBC), hemoglobin(HGB), hematokrit (HCT) değerleri düşüktür; ortalama eritrosit hacmi (MCV), ortalamaeritrosit hemoglobini (MCH), ortalama eritrosit hemoglobin konsantrasyonu (MCHC)azalmıştır. Eritrosit dağılım genişliği (RDW) artmıştır. Eritrosit içi serbestprotoporfirin düzeyi ve serum soluble transferrin reseptör düzeyi artmıştır.Kemik iliği örneği alınıp demir boyası ile boyandığında eritrosit öncüllerindedemirin hiç olmadığı veya çok azaldığı izlenir. Erişkinlerde kemik iliğiaspirasyonu tanı için kullanılmaktaysa da çocuklarda tanı için çok gereklideğildir.
Demir eksikliği anemisisıklıkla akdeniz anemisi (talasemi) taşıyıcılığı ve bazı hastalıklar sonucugelişen anemilerle karışabilir. Bu hastalıklar arasında enfeksiyonlar, böbrekyetmezliği, karaciğer hastalıkları ve kanserler sayılabilir.
Akdeniz anemisi taşıyıcılığıgörülme sıklığı Türkiye genelinde %2 olmakla birlikte İzmir’de %5, AkdenizBölgesinde yer yer %10’un üzerindedir. Ailesinde Ege adalarından, Trakya’dangöçmenlik öyküsü olanlarda görülme oranı daha sıktır. Demir eksikliğitedavisine yanıt yoksa, kan sayımında doktorunuzun dikkatini akdeniz anemisitaşıyıcılığı ile uyumlu bulgular çekerse hemoglobin elektroforezi tetkikiniisteyerek bu tanıyı doğrulayabilir. Akdeniz anemisi taşıyıcılığı tanısı konulsada bunun bir hastalık durumu olmadığı, ancak aynı şekilde taşıyıcı olan biriyleevlilik halinde çocuklarda akdeniz anemisi hastalığı görülebileceği bilinmelive gebelik öncesi her ikisi de taşıyıcı olan çift mutlaka kan hastalıklarıuzmanı tarafından değerlendirilmelidir. Demir eksikliği anemisi Akdeniz anemisitaşıyıcılığı ile birlikte de olabilir, bu durumda önce demir eksikliği tedaviedilmeli, sonra hemoglobin elektroforezi tetkiki yaptırılmalıdır.
Enfeksiyonların neden olduğuanemi, özellikle ilk iki yaşta çocukları etkiler. Ağır enfeksiyonlara aneminineşlik ettiği uzun süredir bilinmektedir. Son yıllarda hafif ve yaygınenfeksiyonlarda da anemi görülebileceği üzerinde durulmaktadır, hemoglobindeğerlerinde 1,5 g/dl kadar düşme olabilir.
Tedavide ağızdan alınacakdamla veya şurup şeklinde demir içeren ilaçlar verilir. İlaçlar genelliklegünde iki kez ve tercihen çocuk aç iken, öğün aralarında verilir. Süt ve sütiçeren gıdalarla birlikte verilmez, en az yarım saat geçmiş olmalıdır. Cvitamini içeren içecek ve yiyecekler demir emilimini artırır.
Demir ilaçlarının düzenli veyeterli süreyle kullanılması çok önemlidir. Birlikte mutlaka aileye ve hastayadengeli ve demirden zengin beslenme hakkında bilgi verilir. Kas içine veyadamardan iğne ile demir ilaçlarının verilmesi şeklindeki tedavi sadece bazıözel durumlarda gereklidir. Bunlar arasında demirin barsaklardan emilimininolmaması, kolit gibi barsak hastalıkları, böbrek yetmezliği gibi durumlarsayılabilir.
Çocuklarda ağır aneminedeniyle kalp yetmezliği bulgularının ortaya çıkması durumunda eritrositsüspansiyonu 5 ml/kg 3-4 saat içinde vital bulgular yakından izlenerek verilir.Daha sonra demir tedavisine devam edilir. Kalp yetmezliği bulguları yoksahastaya kan transfüzyonu yapılmaz.
Demirin azı kadar çoğu dazararlı olabilir. Bu nedenle demir ilaçlarını hekimin önerdiği doz ve süredekullanmak önemlidir. Demir tedavisinin kulanım yolu dozu ve süresi konusundahekiminizin önerilerine uymanız bu bakımdan da önemlidir.
Tedavi süresi yaklaşık üçaydır. İlk bir aylık tedaviden sonra hemoglobin değerinin normal sınırlarageldiğini görmek gerekir. Hemoglobin değeri normal değere ulaştıysa demirilacının dozu azaltılarak 6-8 hafta daha tedaviye devam edilir. Böylece demirdepoları da doldurulmuş olur. Demir tedavisi kesildikten üç ay sonra çocukyeniden değerlendirilmelidir; yine anemi ortaya çıkıyorsa altta yatan bir nedenvardır, bunun ortaya çıkarılması gerekir.
İlk bir ayda hemoglobindeğeri normale ulaşmadıysa bir problem vardır; çocuğun tedaviyi doğru alıpalmadığı, ek kayıpların varlığı, tanının doğru olup olmadığı gözden geçirilmelidir.
Demir içeren ilaçların tadıçok tatlı olmadığından bazı çocuklarda ilaç alımına karşı direnç görülebilir.Bu çocuklarda ilacın portakal suyu ile birlikte verilmesi hem tadı hem deemilimi artırması açısından yararlı olur.
İlaç kullanımı ile birliktebazı çocuklarda kabızlık veya ishal, karın ağrısı ve midede yanma hissigelişebilir. Karın ağrısı varsa ilaç açken akşam saatlerinde verilebilir.Midede yanma ilacın tok karnına, yemekten en az yarım saat sonra alınması ilekontrol altına alınabilir. İlacın kullanımı sırasında çocuğun dışkısı rengininsiyaha yakın koyulaştığı izlenebilir.
Süt çocukluğu dönemindegelişmiş demir eksikliği anemisinin erken tanı konulup tedavi edilmediğidurumda, çocukta ileride demir tedavisi ile kan değerleri normale ulaşsa bilebeyin gelişiminde demir elementinin rol alması nedeniyle zeka düzeyindedüşüklük olur. Demir eksikliği anemisi olan çocuklarda sıralama ve yürümedegecikme şeklinde gelişme geriliği, algılamada gerilik ve dikkat dağınıklığıoluşabilir. Okul başarısı düşer. Ayrıca demir eksikliği anemisi devam edersegiderek ilerleyen halsizlik, yorgunluk, iştahsızlık günlük yaşamı zorlaştırır.Ağır demir eksikliği anemisinde kalp yetmezliği ortaya çıkabilir.
Demir eksikliğinin önlenmesiiçin süt çocuklarına zamanında doğmuş ise dördüncü ayın sonunda, erken doğmuşise birinci ayını doldurunca düşük dozda koruyucu demir ilacı başlanması,zamanı gelince demirden zengin ek gıdaların verilmesi önemlidir. SağlıkBakanlığı koruyucu demir tedavisi uygulamasını desteklemektedir. Çocuklarınbeslenmesine altıncı-yedinci aydan sonra demir içeriği fazla olan kırmızı et veyumurta gibi ek gıdaların eklenmesiyle demir eksikliği anemisinin gelişmesiönlenebilir. Ekonomik durumu iyi olan ailelerin süt çocuklarında ilk yıl ineksütü yerine demir içeren devam mamalarını kullanmaları da demir eksikliğianemisi riskini azaltır. Çocuklara günde 500 ml’den fazla inek sütüverilmemelidir.
Demirden zengin gıdalar danave koyun eti gibi kırmızı et çeşitleri, karaciğer, yumurta sarısı, mercimek-nohutgibi bakliyat ve üzüm pekmezidir. Çocuklarda bu gıdaların uygun porsiyonlarhalinde her birinin haftada en az üç-dört kez tüketilmesi demirden yeterlibeslenmeyi sağlar. Ispanak gibi yeşil yapraklı sebzelerde fazla demir yoktur vebitkisel yapısı nedeniyle içeriğindeki demirin emilimi de azdır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaBronşiolit
Bronşiolit, genellikle sütçocuklarında görülen, genellikle tüm hava yollarını ama en çok da akciğerlerdeki küçük havakeseciklerini (bronşiol) etkileyen bir hastalıktır. Aynı zamanda nezleye desebep olabilen birçok farklı virüs tarafından ortaya çıkarlar. En sık neden,RSV olarak kısaltılan respiratuar sinsisyal virüstür. Bazı küçük çocuklar vebebeklerin akciğerleri tam olgunlaşmamış, bronşlarının çapı dar, bronşlarıçevreleyen kıkırdak halkaları çok yumuşak olduğu için viral enfeksiyonlarla sıksık bronşiolit geçirmeleri mümkündür. Yaş ilerleyip akciğerler olgunlaştıkçavirüsler bronşiolite neden olamamaktadır.
Küçük çocuklar hastalığı,enfekte olan diğer şahıslardan kaparlar. Sıklıkla hafif grip ve soğuk algınlığıolan başka aile fertleri vardır. Çocuğun veya eşyaların bulunduğu ortamdaöksürüp aksırılması ile virüsle dolu tükürük damlacıkları ortama saçılır.Enfeksiyon temas ettiği eşyalara bebeğin temasıyla bile bulaşabilir, hastalık 3– 7 gün içinde başlar. Soğukta kalma, üşütme, vs. halk arasında söylenensebeplerin etkisi yoktur.
Bronşiolit, genellikle ateşve burun tıkanıklığının eşlik ettiği soğuk algınlığı şeklinde başlar. 2–4 güniçinde bronşiollere inerek tahriş ve küçük hava yollarında daralmaya nedenolur. Bu da çocukta öksürüğe ve nefes verme sırasında duyulan ıslık gibi(vızıltı) yapar. Bazı çocuklarda solunum hızı ve eforu artıp öksürükboğuklaşarak astım gibi tıkanma ortaya çıkabilir. Bu dönemde genellikle ateşdüşer, çoğu çocuk iştahsızlaşır, süt çocuklarında emme güçlüğü ortaya çıkar.Uykuda huzursuzluğa sık rastlanır. Hırıltı 3–5 günde gerilese de buruntıkanıklığı daha uzun sürer, öksürük ise 1-2 hafta devam edebilir.
Bronşiolitlerin hafifolanları tedavisiz bile düzelebilir. Akciğer salgılarının yumuşaması için soğukbuhar yapıcı makineler, balgam sökücüler önerilir. Burun salgılarınınkoyulaşmasına engel olmak için sık sık tuzlu sulu burun damlaları ve birkaçsaat ara ile burun aspiratörü ile burun temizlemesi yararlıdır.
Ateş için paracetamol içerenateş düşürücüler kullanılmalıdır; aspirin bronşiolit gibi viral enfeksiyonlardakesinlikle kullanılmaz.
Bronşiolit viral birenfeksiyon olduğundan genellikle antibiyotik kullanılmaz. Ama beraberinde ortakulak veya boğaz iltihabı da varsa antibiyotik verilebilir.
Çocuğunuzun aktivitesinikısıtlamanız gerekmez; zaten o nefes darlığı hissediyorsa kendi aktivitesinikendi kısıtlayacaktır.
Öksürük, havayollarınıtemizlemeye yarayan güzel bir reflekstir. Öksürüğü baskılayan ilaçlar ve dekonjestanşuruplar salgıların koyulaşmasına ve hastalığın ilerlemesine neden olabileceğindenönerilmez.
Okul öncesi dönemde(özellikle ilk 4 – 6 yaşta) viral bronşiolit geçiren çocukların bir kısmında bubronşiolitler astıma dönebilmektedir. Bronşiolitlerin astım olarak devametmesinin nedeni tam olarak bilinmemektedir ancak bazı risk faktörleri vardır:
1. Son 1 senede 3 kez bronşiolit geçirme,
2. Mevcut başka bir alerjinin olması,
3. Anne – baba veya kardeşlerde astım veya başkaalerjilerin olması
4. 9–12. aylarda yüksek IgE değeri,
5. Sigara dumanına maruz kalma,
6. Bronşiolitin ağır seyretmesi.
Unutmayın ki; her 5 çocuktan1’i hayatının ilk 2 yılında bronşiolit geçirebilmektedir. Her bronşiolitinastıma çevireceğini öngörmek asla mümkün değildir. Ancak risk faktörleriyüksekse dikkatli olmak gereklidir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaBesin Alerjileri
Bağışıklık sisteminin normalşartlarda zararsız olan bir besin maddesini yanlışlıkla zararlı olarakalgılaması sonucu ortaya çıkan reaksiyonlar besin alerjisi olarak adlandırılır.
Çocukluk döneminde görülenbesin alerjileri kimi zaman gelişme süreci içinde kendiliğinden kayboluyor,kimi zaman da yetişkinlik döneminde de devam edebiliyor.
Besin alerjisinin geliştiğişüphelenilen çocukların vakit kaybetmeden bir uzman tarafından muayene edilmesigerekir. Besin alerjisi tedavi edilmediği takdirde, nefes darlığındanbulantıya, kusmadan deride kaşıntıya kadar birçok soruna neden olabilir veileri vakalarda hayati risklere dahi yol açabilir.
Besin alerjileri bebeklik,çocukluk döneminden ve hatta anne karnından başlayarak insan hayatınıetkileyebilir. Bu sorunla ilgili bulguların ortaya çıkması için hastanın birkaçkez alerjiye yol açan besine maruz kalarak duyarlı hale gelmesi gerekmektedir.
Besin alerjisi, alerjikbesinin tüketilmesiyle görülebileceği gibi, bu besinlerin koklanması, solunmasıveya bunlara dokunulması sonucu da ortaya çıkabiliyor.
Ağır alerjik vakalarda kişisöz konusu besini yemese de pişirildiği, yenildiği ortamlarda bulunduğu hatta obesini yiyen kişi tarafından öpüldüğü zaman da ciddi alerjik reaksiyongösterebiliyor.
Her türlü besinin alerjiyapma potansiyeli bulunuyor. Ama bazıları diğerlerine göre daha sık alerjiyeneden oluyor. Çocuklarda bu grubu süt ve süt ürünleri, yumurta akı, yumurtasarısı, buğday, yer fıstığı ve diğer kuruyemişler, balık, kabuklu deniz ürünleri,susam ve kivi oluşturuyor.
Sıkça çikolata ve kakaotüketimi nedeniyle alerjik burun akıntısı, migren, deride kızarma, kaşıntı vesindirim sistemi bozuklukları görülebiliyor. Nadiren bal da alerjiye yolaçıyor.
Birçok sistemi etkileyebilenbu sorun farklı bulgularla kendini gösteriyor. Nefes darlığı veya hırıltılısolunum, yutkunma güçlüğü, ses kısıklığı veya konuşma zorluğu, yüz, dudak, dilve boğazda şişme, soğuk, nemli veya soluk mavi cilt, solukluk, sersemlik hissi,mide bulantısı, kusma veya ishal, hızlı ve zayıf kalp atışı, kan basıncında anibir düşüşle baş dönmesi hissi ve bilinç kaybı bile görülebilmektedir.
Konusunda uzman bir hekimtarafından çocuğun tam kapsamlı fiziksel muayenesi yapılmalıdır. Fizikselmuayeneden sonra yapılacak testler için çocuğun bir hafta boyunca yediği veiçtiği gıda maddeleri hakkında hekim bilgilendirilmelidir.
Besin alerjileri içinyapılan testlerden bazıları şunlardır:
Deri Prick Testi: Çocuğunuzunbazı alerjenlere veya tetikleyicilere yanıt olarak “IgE” antikorlarını ölçenbir testtir. Farklı alerjenler içeren küçük miktarlarda solüsyonlar,çocuğunuzun cilt yüzeyine veya cildin altına küçük bir çizik ya da enjeksiyonyardımıyla verilir. Hastanın verilen çözeltiye karşı reaksiyonu varsa, bubelirti küçük kırmızı bir alan olarak görünecektir. Çocuğun cildinin deri pricktestine tepki vermesi, her zaman reaksiyona neden olan alerjen maddelerealerjisi olduğu anlamına gelmeyebilir.
Kan Testleri: Alerjiler içinkan testleri, kandaki spesifik alerjenlere karşı “IgE” antikorlarını ölçer.Yaygın olarak kullanılan bir başka kan testi, Radyoallergosorbent testi veyaRAST olarak adlandırılır. Deri testleri yapılamayan hastalarda kan testlerikullanılabilir. Cilt testinde olduğu gibi, pozitif kan testi her zamançocuğunuzun bu alerjene karşı alerjisi olmadığı anlamına gelmez. Bunun yanısıra ELISA metodu da bu testler için kullanılmaktadır.
Besin Provokasyon Testleri: Butest bir alerji uzmanı tarafından yapılmalıdır. Çocuğa ağız veya soluma yoluylaaz miktarda potansiyel alerjen maddeler verilip gözlenerek yapılır.
Bu rahatsızlık temelde,alerji yapan besinin diyetten çıkarılmasıyla tedavi edilmektedir.
Eliminasyon diyeti olarakadlandırılan bu yöntemde, alerji oluşturan besin diyetten çıkartılırken, bubesinin içinde olduğu hiçbir şeyin tüketilmemesi gerekliliğinin hastatarafından bilinmesi önem taşıyor. Örneğin inek sütü alerjisi olan çocuğun sütve süt ürünlerini içeren hiçbir besin maddesini yememesi gerekiyor. Sütün yanısıra peynir, yoğurt ya da bunlardan yapılan gıdaların tüketilmemesi de önemtaşıyor.
Tedavi edilmeyen besinalerjileri hayati riske yol açabiliyor. Özellikle son yıllarda artan yerfıstığı ve ağaç fıstıklarına bağlı alerjilerde anafilaksiye bağlı ölümleresıkça rastlanıyor.
Çocukluk döneminde ortayaçıkan besin alerjilerinde besinin diyetten çıkarılması ile besine karşıtolerans gelişimi ve besin alerjilerinin ortadan kalkmasına da sıkçarastlanıyor.
Örneğin çocuklarda sıkrastlanan inek sütü alerjisi, yetişkinlik döneminde ortadan kalkabiliyor, ancakyer fıstığı, fındık ve ceviz gibi ağaç fındıkları ile balık ve kabuklu denizürünlerine karşı oluşan alerjilerde ise alerji ömür boyu devam edebiliyor.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaAstım
Astım, hava yollarınızda,alerjik nedenlerle daralması, sekresyon ile sorun oluşması ve şişmesi/ödemoluşması gibi uzun süreli sorunların oluşması ve tekrarlaması ile giderekartarak soluk almayı zorlaştırması ve sık hastalanmaya neden olması ile oluşanbir hastalıktır.
Çevresel alerjenler, ev tozudahil, çayır ve bitki kökenli tozlar/polenler, mevsimsel değişiklikler şiddetive görülmesini etkilemektedir.
Çocukların büyüme vegelişmesi yanında eğitimini etkileyen, hastanede yatışı oluşturan ve yaşamınısarsan kronik bir hastalık ve akciğerleri tutarak kronik akciğer sorunları dayaratabilmektedir.
Farklı solunun yollarınıtutabilir: Değişken, hava yollarında farklı yerleri tutabilmektedir.
Farklı zaman ve süreçte,değişik etkileşim: Hava yollarında her bireyde farklı ve değişik etki ve zamanboyutlarında sorun oluşturması söz konusu olabilmektedir.
Uzun süreçli sorun: Uzunsüreli olması ile, hem gelişimi ve sağlıklı olmayı etkilemektedir.
Yaşamı ve yaşam kalitesineetkiler: Çocuklarda yaşamı etkileyen ve eğitime ara vermesine neden olabilenbir süreçtir.
Çeşitli etmenler tetikler:Çok çeşitli uyaranlar ile tetiklenen ve etkilenen sorunlar yumağıdır. Nezle vegrip gibi hastalanmalarda, viral enfeksiyonlarda hastalık daha ağır ve ciddigeçebilir ve uzun sürer, hastahane de yatış gerekebilir.
Astım, çocukluk çağında ensık olan alerjik rinit (saman nezlesi), gıda alerjileri (besin sorunları) ileatopik dermatit (egzema ve cilt sorunları) gibi alerjik hastalıkların artmasıgibi giderek, artmakta ve yaygınlaşmaktadır.
Her on çocuktan birisininastım sorunu olduğu (%8,5) Dünya’da tanımlanmaktadır. Çevrede olan bazıbitkiler (Ragweed gibi çayır bitkileri) olan ülkelerde şiddeti ve sıklığıartmaktadır. Ev tozu da en önemli nedenler arasındadır.
Astım bulguları şunlardır:
Hırıltı/hışıltılı nefes alma: Hırıltı/hışıltılı nefesalma, nefes alıp verirken hışıltı çıkması olabilir.
Öksürük: Öksürük çok çeşitlidir.
Kesik ve kesik, kuru balgamsız öksürük sıktır, arkaarkaya 3-5 kez olabilir.
Balgam da çıkarabilen farklı yapıda olması sekresyoneklenmesi ile olur.
Gece yatarken, yatınca artan öksürük olabilir.
Efor ile artabilen bir öksürük olabilir.
Tek öksürük ile oluşan astıma varyant astım denilir.
Nefes Sıkışması, zorluğu: Nefes darlığı, göğüs sıkışmasıolabilir.
Spor sırasında tıkanma: Egzersiz ile nefes nefese kalma,çabuk yorulma olabilir.
Hava yolları daralması, zor nefes alma: Hava yollarınıntıkanması, soluk yollarının daralması olabilir.
Astım tanısı nasıl konulur?
Klinik: Çocuklarda astım tanısı genellikle klinik gözlemile konur.
Aile Hikayesi: Aile bireylerinde atopi veya astım öyküsüolabilir.
Geçmeyen, tekrarlayan sorunlar: Geçmeyen öksürüğü olanveya egzersizle öksürük atakları veya nefes darlığı gelişen, tekrarlayanbronşit geçiren çocuklarda astım düşünülür.
Uzun süren hastalıklar: Hafif bir solunum yoluenfeksiyonunun iyileşmesinin uzun sürdüğü çocuklarda astım düşünülür.
Astım ilaçlarından faydalanma: Astım sorunlarını gidericiilaçlar ile şikayetlerin düzelmesi astım tanısının esasıdır.
Tetkikler sağlıklı sonuçları olabilir: Akciğerröntgenleri genellikle tamamen normaldir.
Alerji testi de tanıda yardımcı olabilir. Çevresel havayolu ile gelen alerjenlere duyarlılaşan çocuklarda neden açısından ve tanıaçısından astım riski daha yüksektir.
Çocuklarda astım bulgu vesemptomların azaltılması mümkündür. Astım gelişme riskini azaltmanınkanıtlanmış bir yolu olmasa da tıbbi yaklaşımlar ile astım atak sıklığıazaltılabilir, atakların daha hafif geçirmeleri sağlanabilir. Çocuğun sağlıklıgelişimi, yaşam kalitesinin ve eğitiminin olumsuz etkilenmemesi için bireyeözgü yaklaşımların yapılması zorunluluk taşımaktadır.
Çevresel etmenlerden korunmaönemlidir. Astım atağını tetiklediği bilinen alerjenlerden mümkün olduğu kadarkaçınılmalıdır. Sigara maruziyeti sonlandırılmalıdır.
Yıllık grip (influenza)aşısı uygulanmalıdır.
Sonuç olarak başarılı astımtedavisi; astım tetikleyicilerinden uzak durma, düzenli doktor kontrolü,solunum fonksiyonlarının düzenli aralıklar ile değerlendirilmesi ve astımilaçlarının önerildiği şekilde uygun bir şekilde kullanılması ile mümkünolabilmektedir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocuklardaAlerji
Bağışıklık sistemimizin roloynadığı hastalıklar ile ilgili ortaya çıkan belirtiler hayatın ilk aylarındaortaya çıkar. Bu belirtiler birbirinden oldukça farklıdır. Atopik yürüyüşçocukluk dönemine özgüdür. Alerjik hastalıkların ortaya çıkışını gösterir. Butanımlamaya göre ilk aylarda çoğunlukla ek gıdaya başlanılan dönemde çocuklardacildinde egzema türü lezyonlar ortaya çıkabilir. Atopik dermatit olarakadlandırdığımız bu hastalıkta, cildin bariyer fonksiyonlarında bozukluk sonucusu tutma özelliği kaybolur. Bunun sonucunda ciltte kuruluk ve kaşıntı meydanagelir. Atopik dermatit, atopik yürüyüşün ilk basamağında yer alanhastalıklardan biri olarak ileriki yaşlarda çocuğumuzun diğer alerjikhastalıklarının gelişimi için öncü belirtilerden biri olarak kabul edilir.Atopik dermatit ile benzer dönemlerde besin alerjileri ilk bulgularınıverebilir. Çoğunlukla inek sütü ve yumurtaya bağlı olarak ortaya çıkan besinalerjileri atopik dematit hastalarının yarısında da bulunabilir. Bu nedenleegzema ile başvuran hastaların mutlaka besin alerjisi yönündendeğerlendirilmesi gerekmektedir. Besin alerjileri çoğu zaman çocukluk dönemindebaşlar. Bazı besinlere karşı gelişen alerjiler zamanla düzelebilir. Bazılarıise ne yazık ki yaşam boyu devam edebilir. Belirtileri de hafif ürtiker gibiolabileceği gibi ağır yaşamı tehdit eden anafilaksi de görülebilir.
Çocukluk döneminde tanıkonulması elzem olan diğer bir hastalık grubu da bağışıklık sistemimizinyetmezliğine (primer immün yetmezlik hastalıkları) bağlı ortaya çıkanhastalıklardır. Antikor yetmezliği ya da hücresel elemanların yetmezliğinebağlı bulgular hayatın ilk aylarında görülür. Tekrarlayan ve tedaviye dirençlienfeksiyon hastalıkları uyarıcı niteliğinde olan durumlardır. Akrabaevliliğinin çok olduğu ülkemizde sık görülmektedir. Bu dönemde erken tanıkonulması çok önemlidir. Bilimdeki ilerlemeler sayesinde bu hastalıklar içinyeni tedavi metotları (kemik iliği ve kök hücre nakli, gen tedavisi) ile başarısağlanmaktadır.
Ürtiker (kurdeşen)çocuklarda oldukça sık görülmektedir. Genellikle enfeksiyonlara bağlı olarakgelişirken besin alerjilerinin de bir bulgusu olabilir. Ürtiker’in kronik formuise (kronik ürtiker) adolesan döneminde ve erişkinlerde görülür. Ürtiker bazenanjioödem ile birlikte görülebilir. Kalıtsal özelliği olan ve “herediteranjioödem” olarak adlandırdığımız ataklar sırasında oldukça ciddi sonuçlarıolabilen bu hastalığa tanı konulurken çok dikkatli olunmalıdır.
Okul öncesi dönemde astımbenzeri semptomlar (öksürük, nefes darlığı, hışıltı, vb) sık görülmektedir.Ailelerde astım endişesi doğurmaktadır. Ancak bu dönemde astım tanısı konulmasıhekimler için çok kolay olmamaktadır. Bu hastaların hangisinin astım olacağınadair belirteçler kısmen doktorların işini kolaylaştırsa da yanılma olasılığıhala yüksektir. Astım ilaçları ile semptomlardan fayda görülmesi ve hastalığınkontrol edilmesi mümkün olabilmektedir. Ailelerdeki endişe ise tüm bunlararağmen devam etmektedir. Okul öncesi astım benzeri şikayetleri olan çocuklarınbüyük çoğunluğu beş yaşından sonra düzelmektedir. Az bir kısmında ise astımortaya çıkmaktadır. Bu dönemde sigara dumanı solunum yolu problemlerinin enönemli sebebidir. Bu konuda sıfır tolerans gösterilmelidir.
Alerjik rinit çocuklardakronolojik sıra açısından astımdan daha önce belirti vermeye başlayabilir.Aeroalerjen duyarlılığı (ev tozu, polen, mantar vs) ve klinik bulgular ilekolayca tanı konabilir. Ancak bu döneme özgü burun tıkanıklığı ve rinitsemptomu ile başvuran hastalarda adenoid vejetasyon (geniz eti) ailelerdeikilem yaratmaktadır. Ameliyat mı? İlaç tedavisi mi? Hekimler de bu ikilemiçözmeye çalışırlar. Her zaman olduğu gibi çocuğumuzun yaşı büyüdükçe busorunların kaynağı netleşmeye başlar. Burada en önemli husus kulak burun boğazuzmanları ile alerji ve immünoloji uzmanlarının birlikte karar vermelidirler.Çünkü bu dönemde çoğunlukla orta kulak iltihaplanması görülmektedir. Burun içyapısındaki değişikliklerin meydana gelmesi ile kulaklarımızda bu süreçtenetkilenmektedir. Her iki uzmanlık alanının konu ile ilgilenmesi bu açıdan daönemlidir. Uzun süre burun tıkanıklıkları damak ve diş yapısında değişikliklerde yapabilir.
Çocuğumuz büyürken sahipolduğu hastalıkların tedavisi açısından da yardım gerekir. Astım ilaçları özelaracı cihazlar ile kullanılmalıdır. Uygun teknikler kullanılmadığı zamanlardahastalığın kontrolü sağlanamayabilir. Eğitimin önemi bu dönemde oldukçafazladır. Astım dışında besin alerjisi olan çocuklar özellikle anafilaksigeçiriyorlarsa çok dikkatli olunmalıdır. Kazara besin alımı riski çocuğumuzbüyüdükçe artmaktadır. Okulda, kantinlerde ve restoranlarda servissağlayıcıların bu konuda bilgi sahibi olmaları gerekmektedir. Bu nedenlegelişmiş ülkelerde halk sağlığı sorunu olarak kabul edilmiştir. Bu çocuklarımızyanlarında mutlaka ilk müdahale için adrenalin oto-enjektör taşımalarıgerekmektedir. Tabi bir de gerektiğinde bu ilacı yapacak kişi. Sorunlar zamanlaçözülecektir.
Alerjen immünoterapisi (aşıtedavisi) çocuklarda daha başarılıdır. Bu dönemin az sayıdaki avantajlarındanbiridir. Polen alerjisi olan alerjik rinitli hastalarda immünoterapi uygulamasıdaha etkin olmakta ayrıca astım gelişme riskini de azaltabilmektedir.
Görüldüğü üzere hemen hemenalerjik hastalıkların tamamı çocuklarda belirti vermekte ve tanı almaktadır. Busüreçte bu döneme özgü zorluklar yaşanabilir. Bazı hastalıkların geçiyor olmasıise sevindirici olan tarafıdır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Çocukve Adolesan Sağlığı
Kudret InternationalHospital’da çocuk ve adolesan sağlığı kapsamında 10-18 Yaş arası gençlerin fiziksel, cinsel ve psikososyal gelişimlerideğerlendirilmekte ve yapılan aşıları gözden geçirilerek eksikleritamamlanmaktadır.
Gençlerin boy ve ağırlıkölçümleri ile ilgili değerlendirmelerin yanı sıra, ergenlik çağında sık görülenenfeksiyonlar, yeme bozuklukları, obezite, zayıflık, yorgunluk, adet döngüsüsorunları, erkeklerde çıkan testis ve varikosel, erkek ve kız ergenlerde memehastalıkları, sporcu sağlığı, duruş bozuklukları, psikososyal sorunlar vegelecekte sağlıklarını olumsuz etkileyebilecek kemik sağlığı ve osteoporoz,hipertansiyon ve hiperlipidemi açısından risk taranmaları yapılmakta ve birsağlık sorunu saptandığında izlem ve tedavileri disiplinlerarası yaklaşımla düzenlenmektedir.
Diğer bir taraftan sosyalpediyatri bakışıyla çocuğun gereksinimlerinin tanınması ve ilgili sorunlaraerken müdahale; hastalıklardan korunma; halkın sağlık, beslenme ve sosyaleğitimi; teknik personelin eğitimi ile sağlık hizmetinde organizasyon ve bukonu ile ilgili sosyal kuruluşlar arasında eşgüdüm ve işbirliği çalışmalarıyapılabilmektedir.
Tüm hizmetler Dünya SağlıkÖrgütü’nün önerdiği “Ergen Dostu Sağlık Hizmetleri” modeli anlayışı ile sunulmaktadır.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
ÇocukKalp Hastalıkları
Çocuklarda görülen kalphastalıklarının doğru tanısı ve zamanında tedavisi çok önemli ve hayatkurtarıcıdır.
Vücudumuzdaki tüm organlariçin gerekli olan oksijen kandaki kırmızı kürelerin içinde bulunur. Kalp,vücudumuzdaki organlara kanın taşınmasını sağlayan pompadır. Ayrıca vücuttakullanıldıktan sonra oksijeni azalmış olan kanı akciğerlere pompalayarak tekraroksijenlenmesini sağlar.
Normal kalp dört odacıktanoluşur. Üst kısmında bulunan iki odacık (atriyum) sayesinde kanı toplar, altkısmında bulunan iki odacık (ventrikül) sayesinde ise bu kanı pompalar. Kalbinsağ tarafı akciğerlere, sol tarafı ise vücuda kan pompalamakla görevlidir.Vücuda pompalanan kanın içindeki oksijen kullanıldıktan sonra toplardamarlarlakalbin sağ tarafında toplanır ve akciğerlere tekrar oksijenlenmek üzeregönderilir. Kalbin normal çalışması için bu odacıklar, kas yapısındaki duvarlar(septum) ve kapaklar ile birbirinden ayrılır. Kalbin sağ ve sol tarafındaikişer kapak bulunur (sağda: triküspid kapak ve pulmoner kapak; solda: mitralkapak ve aort kapağı).
Sanılanın aksine, kalphastalığı sadece erişkinlerin hastalığı değildir. Çocuklarda da kalp hastalığıgörülebilir. Bunların çoğunluğu doğuştan kalp hastalıklarıdır. Daha seyrekolarak akut eklem romatizması veya Kawasaki hastalığı gibi durumlardan sonra dakalp hastalığı edinilebilir.
Bebek anne karnındayken, ilküç ayda kalp gelişimini tamamlar. Bu gelişim sırasında oluşabilecek sorunlarkalbin normal gelişimini engelleyebilir, odacıklar arasında delik oluşmasına,damarlarda veya kapaklarda darlıklara, yetersizliklere neden olabilir. Bazenkalp odacıklarının oluşumunda ve damar bağlantılarında daha karmaşıkbozukluklar da görülebilir. Kalbin anne karnında normalden farklı gelişmesindenkaynaklanan ve doğuştan itibaren olan bu hastalıklara “doğuştan (konjenital)kalp hastalığı” denir. Bu hastalıkların çoğu doğumdan sonra ilk yıl içindebelirti verir. Bazen hastalık doğuştan beri olsa da, belirtileri daha sonrakiyıllarda ortaya çıkabilir.
Doğuştan kalphastalıklarının gelişiminde birçok faktör rol oynar, ancak hastaların sadece%10’unda neden kesin olarak belirlenebilmektedir. Genetik bozuklukların yanısıra, gebelikte kalbin gelişimi sırasında olumsuz rol oynayabilecek çevreselfaktörler de etkilidir. Bilinen çevresel riskler arasında annede şekerhastalığı veya romatizma hastalığının olması, gebelik sırasında enfeksiyongeçirilmesi (örneğin kızamıkçık), ilaç kullanılması yer alır. Genetikbozukluklar aile içinde kalıtım gösterebileceği gibi, annenin gebelik yaşınınileri olmasına bağlı olarak sadece o bebekte de görülebilir.
Doğan her yüz bebektenyaklaşık olarak birinde doğuştan kalp hastalığı bulunma riski vardır. Bu riskçeşitli genetik ve çevresel etkilere göre değişebilir. Örneğin ailede birdenfazla kişide doğuştan kalp hastalığı varsa, bu hastaların akrabalık dereceleriyakınsa (örneğin kardeş veya ebeveyn hastaysa) ailede hastalığın tekrarlamariski %1’den daha yüksektir. Ancakailedeki erişkin kişilerde görülen koroner kalp hastalığı doğuştan kalphastalıkları açısından bir risk oluşturmaz.
Doğuştan kalphastalıklarının hepsi doğumdan itibaren bulunmasına rağmen hastalığın cinsi vederecesine göre bulgular farklı zamanlarda ortaya çıkabilir. Büyük çoğunluğubebeklikte belirti verir. Bir bebeğin sık ve zor nefes alması, annesini emerkenzorlanması ve yorulması, kilo alamaması, ağız çevresinde, dilde ve tırnakdiplerinde morarma olması, sık akciğer enfeksiyonu geçirmesi doğuştan kalphastalığı belirtisi olabilir. Bu bulguların hepsinin her zaman birlikte olmasıgerekmez. Belirtilerin bir kısmı ebeveynler tarafından fark edilebilse de çoğuzaman bebeği takip eden çocuk doktorunun dikkatini çeker. Bazı bebeklerde isebu belirtiler olmadan doktorun duyduğu üfürüm nedeniyle kalp hastalığı araştırılır.Büyük çocuklarda bulgular bayılma, göğüs ağrısı, çarpıntı, yaşıtlarına göreçabuk yorulma şeklinde olabilir.
Doktor çocuğunuzun kalbinidinlediğinde kapakların kapanma seslerini net olarak duyar. Kalpte bu seslerindışında üfleme şeklinde farklı bir sesin bulunmasına “üfürüm” denir. Şiddetliüfürümler bir kalp hastalığının belirtisi olabilir fakat çocuklarda duyulanbütün üfürümler her zaman kalp hastalığına bağlı değildir. Hafif üfürümlerinçoğu “masum üfürüm” denen ve sağlam kalpte de duyulabilen üfürümlerdir. Bazenüfürümün masum olup olmadığı kulakla dinlenerek ayırt edilemez veekokardiyografi gibi başka tetkiklere ihtiyaç duyulabilir.
Çocuğunuzda gözlediğinizbazı belirtilerden veya çocuk doktorunuzun bulgularından dolayı kalbinde birsorun olduğu düşünülüyorsa, tanının kesinleştirilebilmesi ve gerekiyorsatedavinin planlanarak yönlendirilmesi için bir çocuk kardiyoloğunabaşvurmalısınız.
Tanı için en sık kullanılanyöntem ekokardiyografidir.
Ekokardiyografi (EKO):Ultrason dalgaları kullanarak kalbin yapısını ve işlevlerini inceleyen biryöntemdir. Çalışma şekli diğer ultrason aletlerine benzer, radyasyon yaymaz. EKOprobunun ses dalgalarını daha kolay iletip algılayabilmesi için çocuğunuzungöğsüne jel sürülür. İşlem acı veya ağrı vermez fakat küçük çocuklar içinsıkıcı olabilir. Uzun süre istenilen pozisyonda çıplak yatmak istemeyençocuklar EKO sırasında ağlayarak işlemi zorlaştırabilirler. Bunu önlemekamacıyla, EKO için geldiğinizde bebeğinizin tok, altının temiz olmasına dikkatediniz. Yanında ilgisini çekecek, sevdiği oyuncaklar getiriniz. İşlem süresinceçocuğunuzla konuşarak sakinleştirebilirsiniz. Sakin durmayan çocukların ağızdanveya burundan ilaç verilerek sakinleştirilmesi gerekebilir. EKO sonucunudoktorunuzdan aynı gün öğrenebilirsiniz.
Elektrokardiyogram (EKG):Kalbin değerlendirilmesi için kullanılan en hızlı ve basit yöntemlerdenbiridir. İşlem eğitimli bir teknisyen tarafından yapılır. Çocuğunuzun göğsüne,kollarına ve bacaklarına küçük elektrodlar yapıştırılır. Bu elektrodlar EKG cihazınaelektrik kablolarıyla bağlanarak kalbin elektriksel aktivitesini kaydeder. Busırada çocuğunuzun sırtüstü ve kımıldamadan yatması gerekir. EKG kalbin ritmihakkında bilgi verdiği gibi bazı doğuştan kalp hastalıklarındaki değişikliklerede işaret eder. EKG doktorunuz tarafından yorumlanır ve sonucu aynı günverilir.
Göğüs röntgeni (TELE):Akciğer filmine benzer. Kalbin büyüklüğünü, şeklini, akciğer damarlarınıgöstererek alttaki kalp hastalığı hakkında kabaca bilgi verir. Film doktorunuztarafından yorumlanır ve sonuç aynı gün verilir.
Egzersiz testi: Hastanedeegzersiz testi yürüyen bir bant üzerinde uygulanmaktadır. Çocuğun verilenkomutları anlayıp uygulayabilir yaşta olması gerektiğinden 5 yaşından büyükçocuklarda yapılır. Tıpkı EKG testinde olduğu gibi elektrodlar yerleştirilerekistirahat sırasında EKG kayıtları alınır, tansiyon ölçülür. Kayıtlar, hızlıyürüyüş şeklindeki yaklaşık 15 dakikalık egzersiz sırasında ve sonraki dinlenmeaşamasında da devam eder. Bu test, egzersiz sırasında yakınmaları olanhastalarda yakınmaların ortaya çıkışını gözlemek amacıyla, bazı ritimbozukluklarında, doğuştan kalp hastalıklarının ameliyattan önce veya sonradeğerlendirilmesinde, çocuğunuzun egzersiz kapasitesini yaşıtlarıylakıyaslamada kullanılabilir. Test sırasında çocuğunuzun rahat giyisiler giymesiiyi olur. Testin sonucu aynı gün belli olur.
Holter testi: Holter cihazı,cep telefonu büyüklüğünde portatif bir kalp monitörüdür, çocuğunuzun kalpritmini 24 saat aralıksız kaydetmeye yarar. EKG testinde olduğu gibi göğseyapışkan elektrodlar ve elektrik kablolarıyla bağlıdır. Test, normal günlükaktivite sırasında kalp ritmini incelemek amacıyla yapılır, bu nedenle Holterkayıt cihazını bir gün boyunca ödünç alarak evinize götürürsünüz. ÇocuğunuzHolter cihazı üzerindeyken okula gidebilir, cihaza zarar gelmesini önlemekkoşuluyla oyun oynayabilir. Kayıtların doğru analiz edilebilmesi için kayıtsırasında oluşan yakınmaların ve yapılan tüm aktivitelerin size verilen birforma kaydedilmesi gerekir. EKG kayıtları bilgisayar ortamında tek tekincelenip değerlendirildiği için sonucu almanız birkaç gün sürebilir.
Kalpkateterizasyonu/anjiografi (Anjiyo): EKO’nun yeterli bilgi vermediği veameliyatın planlandığı hastalarda tanı amacıyla uygulanır. Bazı doğuştan kalphastalıklarında ise ameliyata gerek kalmadan kateter sırasında tedavi demümkündür. Her yaştaki çocuğa hatta yenidoğanlara uygulanabilir. İşlemlersteril ortamda gerçekleştirildiğinden bu sırada çocuğunuzun yanında bulunmanızmümkün değildir. İşlem sırasında çocuğunuzun canının yanmaması için anestezidoktorları tarafından sakinleştirici ve uyutucu ilaçlar verilir. Birçok çocukilaçların etkisiyle yapılan işlemi hatırlamamaktadır. Kateterizasyon kasıktabulunan damara iğneyle girilerek başlar. Daha sonra kateter adı verilen çokince borular damarlar ve kalp odacıkları içine ilerletilir. Buradan basınçölçümleri, kan örnekleri alınır. Gerekli yerlere radyoopak madde verilerekkanın akış yönünü gösteren filmler çekilir. Kateter-anjiografi öncesindeanestezi verecek olan doktor çocuğunuzu muayene eder, kalp doktorunuz işlemiayrıntısıyla anlatarak sorularınızı yanıtlar.
Doğuştan kalphastalıklarının çoğunun tedavisi ameliyatla yapılır. Hastaların bir kısmı erkenmüdahale edilmediği zaman kaybedilebilir. Bunun yanı sıra bazı küçük kalpdelikleri kendiliğinden kapanır, bazıları ise hiç kapanmasa da çok küçükoldukları için ömür boyu ameliyat edilmeden takip edilebilir. Kateter iletedavisi mümkün olan doğuştan kalp hastalıkları da vardır. Kapak ve damardarlıkları kateter sırasında balon ile genişletilebilir, bazı özellikteki kalpdelikleri de kateter yardımıyla kapatılabilir. Her hastalık için farklı tutumgereklidir. Takip ve tedavinin şekline, zamanlamasına izleyen çocukkardiyologunun karar vermesi gerekir. Ameliyat edilecek birçok hastaya EKO’yaek olarak kateter-anjiografi de uygulanır, bulgular çocuk kardiyoloji ve kalp-damarcerrahisi bölümlerinin katıldığı toplantıda tartışılarak konsey kararı alınır.Konsey kararı ameliyatın şeklini ve zamanını belirmeyi amaçlar. Daha sonraameliyatla ilgili ayrıntılı bilgiyi kalp-damar cerrahıyla görüşerek alabilir,tüm sorularınızı yöneltebilirsiniz.
Bazı doğuştan kalphastalıkları kendiliğinden düzelebilir. Bunlar kulakçıklar veya karıncıklararasında bulunan küçük deliklerdir. Ancak bu hastaların da deliğin kapanmasürecinde çocuk kardiyoloğu tarafından düzenli takip edilmeleri gereklidir.
Doğuştan kalphastalıklarının çoğu ameliyatla tedavi edilir. Her hastalık için farklı birzamanlama söz konusudur. Sanıldığının aksine her yaştaki çocuğa kalp ameliyatıuygulanabilir. Bunun için belli bir yaş veya kilo sınırlaması yoktur. Bazı kalphastalıklarında yenidoğan döneminde acil olarak yapılan ameliyat hayatkurtarır. Bazı kalp hastalıklarında ise deliklerin kendiliğinden kapanmapotansiyeli nedeniyle daha uzun süre beklenebilir. Bu hastaların da çocukkardiyolojisi kontrollerine düzenli olarak gitmeleri gereklidir. Takipten çıkanhastalar bazen çok beklenildiği için ameliyat şansını kaybedebilirler.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Boğmaca
Boğmaca, hızlı gelişenbulaşıcı bir solunum yolu enfeksiyon hastalığıdır. Her yaşta görülebilir ancak1 yaş altı bebeklerde boğmaca, ciddi sağlık sorunlarına yol açabilir. Bunedenle karma aşı kapsamında boğmaca aşısı da rutin aşı takviminde yer alır.
Dört yaşındaki çocuklar veergenlik çağındaki çocuklar ile, küçük çocuklarla birlikte yaşayan veya onlarayönelik iş yapan yetişkinlerin ilave dozlara ihtiyaçları vardır.
Hastalık, boğazın Bordetellapertussis adı verilen bakterilerle enfekte olması sonucu ortaya çıkar. Üstsolunum yolu enfeksiyonu şeklinde başlar ve genellikle düşük ateş, titreme,öksürük görülür. Sonrasında şiddetli öksürük nöbetleriyle seyreder.
Hastalığın ağırlığı çocuğunyaşına göre değişir. Erken yaşta bulaşırsa hastalık ağır ilerler ve ciddisorunlara neden olabilir. Boğmaca, zatürre riski ve beyin iltihabına nedenolabilen ciddi bir rahatsızlıktır.
Boğmaca enfeksiyonu damlacıkyoluyla bulaşır. Virüsü taşıyan kişilerin öksürmesi ya da hapşırmasıylabakteriler havaya karışıp solunum yoluyla diğer kişilere bulaşır. Boğmacatanısının kesinleşmediği dönemde bulaşıcılığı daha yüksektir.
İkinci dönemindebulaşıcılığı daha az olmakla beraber risk hala vardır. Aşı, boğmacaya karşıyaşam boyu koruma sağlamaz ve koruma kimi zaman eksik kalır. Bu nedenlerdendolayı bebeklerin öksüren ve hasta kişilerden uzak tutulmaları gerekir.
Aşıyla korunmayan kişilerinboğmacalı bir kişiyle karşılaşınca hastalığa yakalanma riski yüzde 50’yevarmaktadır. Özellikle boğmacalı bir hasta ile aynı evi paylaşanlar riskaltındadır.
Tedavi edilmemesi durumundaboğmacalı bir kişi, öksürüğün başlamasından sonra üç hafta boyunca hastalığıbaşkalarına geçirebilir.
Mikroba maruz kalmakla hastaolmak arasındaki süre genellikle yedi ila on gün arasındadır; ancak bu süre üçhafta kadar da olabilir.
Boğmaca üst solunum yoluenfeksiyonuyla kendini gösterir. Kuluçka dönemi 5-21 gündür. İlk evresinekataral evre denir, üst solunum yolu enfeksiyonu şeklindedir ve 1-2 haftasürer. Başlangıçtaki belirtileri nezle şeklindedir. Bunlar; genellikle hafifateş, titreme, burun akıntısı, yorgunluk, burun tıkanıklığı, kuru öksürük ve hapşırıktır.
Üst solunum yoluenfeksiyonuna yönelik burun damlası, ateş düşürücü gibi ilaçlarla önlemalınmasına rağmen genelde ikinci haftadan sonra şiddetli öksürükle seyredenyeni bir dönem başlar. Şiddetli öksürük nöbetleri (paroksizmal evre) 2-4 haftasürer. Uzun süren şiddetli öksürük nöbetleriyle başlar ve derin nefeskesilmeleri ve hırıltı olabilir. Genellikle geceleri gelir. Birbiri ardınasıralanan öksürüklerden oluşur ve kusmayla sonuçlanabilir.
Boğmaca küçük çocuklarda çokciddi olabilir. Öksürük nöbetleri sırasında çocukta morarama olabilir, nefesalması durabilir ve havale geçirebilir.
Yoğun öksürükten zorlanmanedeniyle göz içinde kanama görülebilir. Uzun süren öksürük nöbetlerindendolayı beynin oksijensiz kalma ihtimali de vardır. Paroksizm evresindekibelirtiler çocuğun yaşamını etkileyecek kadar ağır bir süreç olabilir. Buyüzden yenidoğanlar gözlem altında kalmalıdır.
Hastalık daha büyük yaşlardakiçocuklar ve yetişkinlerde, tedaviye karşın haftalarca süren öksürük nöbetleriile daha hafif seyredebilir.
İyileşme dönemi: 1-3 haftasürer. İyileşme evresinde ikinci dönem belirtileri gerilemeye başlar. Kişinormale dönmeden önce öksürükte azalma görülür.
Boğmaca hastalığı bir çocuğabulaştığında bulgular ilk 15 gün daha hafif, diğer 15 gün ise ağır öksürüklereneden olur. İyileşme dönemi olarak adlandırılan son bir ayda ise giderekazalır.
İyileşme evresinde yine deöksürük nöbetleri devam edebilir. Üst solunum yolu enfeksiyonu dışındaboğmacaya bağlı; uyuklama, havale nöbeti, zatürre riski görülebilir. Bubelirtilere karşı hasta, doktor tarafından yakından izlenir.
Hekimin yapacağı fizikmuayene ve virüsün varlığını saptamak için burundan sürüntü ve kan örneğialınır.
Boğmaca, yenidoğanlardayoğun bir tedavi gerektirir ve hastanede tedavi edilmelidir. Bunun nedeniöksürük nöbetlerinden dolayı bebeğin solunumunun durması ve beyninin zarargörmesi ihtimalidir. Diğer yaşlarda antibiyotik tedavisi uygulanır ve hastaizlenir.
Yoğun öksürük nöbetlerinde,nefes açıcı buhar ilaçları verilir. Bol sıvı alınması, istirahat edilmesi, havayollarının açık tutulması önemlidir. Ağrı kesiciler alınabilir. Öksürükilaçları ise çocuklarda etkin değildir ve kullanılmamalıdır.
Tedavide kullanılan ilacınen büyük amacı hastalığın bulaşıcılığını engellemektir. Tedavide kullanılanantibiyotikler kullanmaya başladıktan 5 gün sonra bulaşıcılığı azaltır veyatamamen ortadan kaldırabilir. Kişi antibiyotik tedavisi görmediği zaman dabulaşıcılık 20 güne kadar sürebilir.
Ülkemizde boğmaca aşısı beşlikarma aşı: Difteri-Boğmaca-Tetanoz-Hib- Çocuk Felci (DaBT-Hib-İPA) olarak 2, 4ve 6. Aylarda yapılır. 18. aydan sonra tekrarlanır.
Boğmacadan temel korunmayöntemi aşıdır ve rutin aşı takvimine uyulmalıdır. Ayrıca sağlık çalışanları,küçük çocuklarla birlikte yaşayan veya çocuklarla çalışanlar, çocuk sahibiolmayı planlayan kadınlar ve bağışıklığı bastırılmış insanlarla birlikteyaşayan kimseler başta olmak üzere, yüksek risk grubunda olan kişilereönerilmektedir.
Aşı, boğmacaya karşı yaşamboyu koruma sağlamaz ve koruma kimi zaman eksik kalır. Bu nedenler bebeklerinöksüren ve hasta kişilerden uzak tutulmaları gerekir.
Hamilelik planlayan anne vebaba adayı aşı olmalıdır,
Boğmaca hastası bir kişi ileyakın temas halindeyseniz, özellikle aynı evdeyseniz hastalığın belirtilerinedikkat edin. Bulaşmayı önlemek için doktor kontrolünde antibiyotik tedavisiuygulanabilir.
Boğmaca hastası olanlarınerken dönemde tedavi olması ve hastalığı bulaştırabilecekleri çocukların olduğuortamlardan uzak durması gerekir.
Üç haftadan fazlaöksürüyorsanız, öksürüğünüz daha da şiddetli ve kötü durumdaysa vakitkaybetmeden doktora başvurunuz.
Eğer uzun süre nefessizkalma ve boğulma hissi, solunum kesildiği sırada soluk mavi cilt, nöbetler vezatürre belirtileri varsa en yakın acil servise başvurunuz.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
BebeklerdeLaktoz İntoleransı
Laktoz; süt ve süt ürünleriolan dondurma, yumuşak peynirler gibi besinlerde bulunan şeker türüne verilenisimdir. Laktoz yalnızca inek veya keçi sütü değil anne sütünde debulunmaktadır. Laktoz intoleransı ise bu besinlerin içerisinde bulunan şekerisindiremeyen kişilerde meydana gelen hastalığa denir.
Laktoz intoleransı olankişiler yeterince laktaz enzimi salgılayamazlar. Laktaz, bağırsaklarımıztarafından laktozu sindirmek için sentezlenen doğal enzime denir. Laktazenziminin az salgılanması veya yeteri miktarda olmaması sonucu sindirimsisteminde bozukluklar meydana gelir. Bu da laktoz intoleransı olan kişilerdegaz, şişkinlik, mide krampları ve ishale sebebiyet verir.
Birçok ebeveyn laktozintoleransı ve süt alerjisi terimlerini karıştırabilir. Bu iki durum benzerbelirtiler göstermesine karşın tamamen farklıdır. Süt alerjisi bağışıklıksistemini ilgilendirirken, laktoz intoleransı bir sindirim sorunudur.Çocuğunuzda süt alerjisi mi yoksa laktoz intoleransı mı olduğunu öğrenmek için çocuksağlığı ve hastalıkları uzmanına danışınız.
Laktoz intoleransının belirtileriarasında; karın ağrısı ve kramplar, şişkinlik, gaz, ishal, mide bulantısı veiştahsızlık sayılabilir.
Bu belirtiler genelliklelaktoz içeren gıdalar yedikten veya içtikten sonra 30 dakika ila 2 saat içindegörülmeye başlar. Çocuklarda laktoz sindiriminde sorun olup olmadığınınkontrolü için, en az 2 hafta boyunca çocuğun beslenmesinde yer alan tüm süt vesüt ürünleri çıkarılarak belirtilerin olup olmadığının gözlemlenmesi önerilir.
Birçok süt ürünü olmayanhazır gıdalar da laktoz (ör: peynir altı suyu) içerdiğinden, çocuklarınbeslenmesinde bu düzenlemeyi yapmak çoğu zaman zordur. Bu gibi durumlar için,yiyeceklerin etiketinde yer alan maddelerin içeriği okunmalı ve buna göre önlemalınmalıdır. Eğer bu şekilde değerlendirmenize güvenemiyor ama çocuğunuzunlaktoz intoleransı olduğunu düşünüyorsanız, bir çocuk sağlığı ve hastalıklarıuzmanı ile görüşmenizi tavsiye ederiz.
Laktoz intoleransı için en yaygıntest, laktoz nefes testi diğer bir adıyla “hidrojen nefes testi” dir. Bu testlekişiye belirli miktarda laktoz verilmesinden sonra, nefesteki hidrojenseviyeleri ölçümlenir. Laktoz sindirimi normal olan kişilerde hidrojen, kişininnefesinde düşük seviyelerde bulunur. Ancak, bağırsaklarda laktoz sindirim süreci bozuk olan kişilerde ise tamtersine nefeste hidrojen seviyeleri yükselir. Ayrıca gaitada redüktan maddebakılması da tanı testi olarak kullanılmaktadır.
Test sonuçlarına bağlıolarak, doktorunuz sizi bir çocuk gastroenteroloji uzmanına sevk edebilir.Gastroenteroloji uzmanı, endoskopi ile alınan ince bağırsak örneğinden laktazve diğer enzimleri ölçebilir. Bu prosedürle dokudan örnekler alınarak, bağırsakiçinin görüntülenmesi sağlanır.
Laktoz intoleransı olançocuklar için diyet uygulamalarında birçok seçenek bulunuyor. Başlangıç olarakmarket alışverişleri ve diyet uygulamalarında aileler zorlanabilir. Ancaklaktoz intoleransı bulunan çocuklu ailelerin hayatı, çocuk doktoru vediyetisyen desteği ile kolaylaşır. Aileler günlük yaşamlarına kolaylıkla devamedebilir.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
BebeklerdeKolik
Doğumun ardından, ikinci veyaüçüncühaftada ortaya çıkan kolik, bebeklerde kasılma ve ağlama nöbetlerişeklinde görülen, anne ve babaları bir hayli endişelendiren durumdur.Bebeklerin yaklaşık olarak %20’sinde olduğu düşünülen bu durum, bir hastalık yada hastalık belirtisi değildir. Gaz sancısı olarak da tanımlanabilen kolikbebek tanısının koyulabilmesi için 3 ya da 4 aydan küçük bebekte, haftada en az3 gün boyunca ve gün içinde yaklaşık 3 saat süren huzursuzluk, kasılma veağlama nöbetleri görülmesi gerekir. Kolik bebek varlığında ağlama, normalağlamalardan farklıdır. Farklı bir deyişle bebek ağlamaya başladığındasakinleştirilemez ve ağlama nöbetleri çoğunlukla, öğleden sonra ve akşamlarıgörülür. Nadiren de olsa ağlama krizleri 24 saat sürebilir. Kolik bebeklerinağlaması çoğunlukla her gün görülür. Zaman zaman ağlama krizleri dursa daaniden tekrar başlayabilir. Kolik bebeğin ağlama nöbeti, çoğunlukla gazçıkarmasıyla sonlanır. Bebeğin ağlaması farklı bir durumdan kaynaklanmıyorsaağlamalar, çoğunlukla 3. aydan sonra azalarak biter. Gaz sancısındankaynaklanan bu durumda bebeğin sakinleşmesine yardımcı olan bazı yöntemlerbulunur.
Kolik bebeğe sahip olan anneve babalar, çoğunlukla bebekleri yeni doğduğunda onun ne kadar uslu olduğunu vekendilerinin ne kadar şanslı olduğunu düşünse de bu durum fazla uzun sürmez.Bebeklerin yaklaşık olarak %20’si, hiçbir sağlık problemi olmasa bile 2. ya da3. haftanın içindeyken dinmek bilmeyen ağlama krizlerine girer. Aniden başlayanağlama krizleri, sürekli ve yüksek seslidir. Bu nöbetler sırasında bebeğin yüzündeacı ya da sıkıntı ifadesi olabilir. Kolik bebekler çoğunlukla ağlama nöbetlerisırasında ayaklarını karnına doğru çeker ve yumruklarını sıkar. Uzun süreliağlamaya bağlı olarak bebeğin cildi kızarır ve ağız çevresinde soluk birgörünüm oluşabilir. Bu durum ebeveynlerin paniklemesine yol açar. Ağlamanöbetleri, genellikle öğleden sonra ve akşam saatlerinde başlar ve ebeveynlerinhemen tüm sakinleştirme çabaları sonuçsuz kalır. Bebeğin, kolik olup olmadığınıanlamak için nedensiz olarak gelişen ağlama nöbetlerinin, haftada en az 3 güngörülmesi ve bu günlerde toplam 3 saat boyunca durdurulamayan sıkıntı,sancılanma ve ağlama gibi belirtilerin görülmesi gerekir. Ağlama, ancak bebekgaz çıkarttıktan ya da kakasını yaptıktan sonra sona erer. Kısa bir süreninardından tekrar başlar. Kolik bebek olarak tanımlanan bu durum, çoğunluklabebeğin 3. ayını doldurmasının ardından son bulur. Ancak bu süre boyunca aile,bebeğin sancısını dindirmek için pek çok yola başvurur.
Bebeklerin beslenme ve uykudüzenlerini etkileyen koliğin yaygın olarak görülen belirtileri şu şekildesıralanabilir: Kolik bebekler sıklıkla bacaklarını karınlarına doğru çeker vegergin bir şekilde uzatır. Ağlama krizleri sırasında zaman zaman sırtını yaygibi gerer. Kolik bebekler ağlarken ellerini yumruk yapar, kol ve bacaklarınısavurur. Ağlarken, yüzü acı çekiyormuş gibi görünür ve kıpkırmızıdır. Karnışiştir ve ağlama çoğunlukla kaka yaptıktan ya da gaz çıkarttıktan sonra sonaerer. Meme arayan bebek, memeyi emerken birden bırakarak ağlar ve daha sonratekrar meme arar. Ağlama sesinin şiddeti normalde olduğundan daha fazladır. Ağlamasüresi günde 3 saatten fazladır.
Gaz sancısı nedeniyle oluşankolik bebek, bebeğin uzun süre boyunca ağlamasına yol açar. Bebeğin beslenme veuyku düzeninin bozulmasına yol açan bu durumda bebeğin sakinleşmesini sağlayanbazı yöntemler bulunur. Ancak bu yöntemler bazı bebekleri sakinleştirirkenbazılarının daha fazla ağlamasına da yol açabilir. Ayrıca kolik bebek sesiolarak da bilinen acı ağlama sesini dindirmek ve bebeği rahatlatmak içinönerilen yöntemler art arda denenmemelidir. Farklı bir deyişle aynı ağlamanöbeti için bir yöntemden diğerine geçmek, bebek için uyarıcı etki göstererekağlama şiddetinin artmasına neden olabilir. Kolik bebeklerin sakinleşmesini sağlayanyöntemlerin bazıları şu şekilde sıralanabilir:
Bebeğin yavaş ve ritmik birşekilde kucakta, pusette ya da yatağında hafifçe sallanması, bazı kolikbebeklerin sakinleşmesinde etkilidir.
Bebek, kucağa alındığındaanne ya da babanın göğsüne yaslanması, bebeğin güven duymasını sağlar. Bebek,göğüse yaslı pozisyondayken çok hafif ve ritmik bir şekilde bebeğin sırtına yada poposuna vurulabilir. Bu işlem bebeğin incinmesine yol açabileceğinden vurmaeylemi, el hareketiyle değil hafif parmak hareketleriyle, dokunma şeklindeyapılmalıdır.
Dinmeyen ağlama krizinegiren bebeklerin arabayla gezdirilmesi de etkili bir yöntemdir. Arabanınsallanma hareketlerinin yanı sıra sesinin de bebekler üzerinde sakinleştiricietkisi olduğu düşünülür.
Bazı bebekler anne ya dababalarının sesiyle de sakinleşebilir. Bebeğe şarkı söylemek ya da onunla sakinbir ses tonuyla konuşmak, bebeğin rahatlamasında etkili olabilir.
Anne ya da babanın bebeğikucağına alıp sırtüstü yatırması ve bu sırada hafif bir şekilde sırtına vurmasıya da sıvazlaması bebeğin rahatlamasını sağlayabilir.
Bebeğin ağlama nöbetlerisırasında emzirilmesi de bebeğin sakinleşmesine yardımcı olabilir.
Ebeveynin sırtüstü yatarpozisyondayken bebeği yüzü koyun şekilde göğsüne yatırması bebeğinsakinleşmesini sağlayabilir. Bazı bebekler, ebeveynlerinin kalp atışlarınıduyduğunda da sakinleşebilir.
Bazı kolik bebekler, ılıksuyla yıkandıklarında aniden sakinleşebilir. Banyo sırasında bebeğin karnına vesırtına su tutulması ve hafifçe masaj yapılması da etkili olabilir.
Kolik bebeklerin büyük birbölümü ritmik sesleri sever. Bu sesler, tıraş makinesi, elektrik süpürgesi, saçkurutma makinesi gibi aralıksız ses çıkaran cihazlar olabileceği gibi rahim içisesler ya da kolik bebek müzikleri de olabilir. White noise olarak tanımlananbu ses türlerinde, uzaktan gelen rüzgar, dalga, su damlaması, uğultu sesi veyağmur yağışının oluşturduğu sesler kullanılır. Bazen bu seslere kalp sesi gibiritmik sesler de eklenir. Kulağa hoş gelen bu sesler, kolik bebeklerinsakinleşmesi için kullanılabilir. White noise olarak bilinen bu müziklerin yanısıra bebeğin sakinleşmesinde etkili olan ninni ve melodiler de kolik bebeğinsakinleşmesine yardımcı olabilir. Bu ninnileri internetten bulabileceğiniz gibikendiniz de söyleyebilirsiniz.
Sağlıklı bebekler, dünyayageldikleri andan itibaren ağlar. İlk zamanlarda görülen ağlama, bezinkirlenmesi, acıkma, üşüme ya da sıcaklık artışına bağlı olarak görülür. 2. yada 3. haftadan sonra kolik bebeklerde ağlamanın şekli ve şiddeti değişir. Kolikbebeklerde ağlama, daha yoğun ve uzun süre ile görülür. Ağlama bazen gün boyusürebilir. Kolik, bir sağlık sorunu değildir. Bu yüzden tedavi edilmesi gerekenbir durum da değildir. Ancak bazı durumlarda bebeklerde görülen fıtık, ortakulak iltihabı, idrar yolu enfeksiyonu ya da bağırsak düğümlenmesi gibirahatsızlıklar da bebeğin uzun süre boyunca ağlamasına yol açabilir. Bebektebaşka bir problem olmadığından emin olmak için hekime başvurulabilir. Koliktanısı için hekim, ebeveynleri dinler ve ardından bebeği muayene eder. Hekim,bebeğin gaz sancılarını hafifletmek için bazı bitkisel ilaçlar ve diyetdeğişiklikleri önerebilir.
Eğer sizin de bebeğiniz çokfazla ağlıyor ve ağlama krizlerine giriyorsa, gerekli sağlık taramalarındangeçirmek için bir çocuk sağlığı ve hastalıkları uzmanına başvurabilirsiniz.
Uzm.Dr.Yunus Emre BIKMAZ
ÇocukSağlığı ve Hastalıkları Uzmanı
KudretInternational Hospital
Vertigo nedir?Belirti ve tedavileri nelerdir?
Vertigo, sizin veyagördüklerinizin döndüğünü hissetmenize yol açan bir histir. Sıklıklabulantı, kusma ve denge kaybı bu duruma eşlik edebilir. Vertigo genelliklebaş dönmesi olarak adlandırılmaktadır. Ancak gerçekte her baş dönmesivertigo değildir. Vertigoda ataklar belli belirsiz olabileceği gibi, kişiningünlük işlerini yapmasına engel olacak kadar şiddetli de olabilir.
Vertigo tanısı
Vertigo tanısında ilk yapılması gereken hastayaduyduğu hissin tarif ettirilmesidir. Daha sonra altta yatan nedeni bulmayayönelik olarak merkezi sinir sistemi ve iç kulakla ilgili testleryapılır. Beyne kan akışı yetersizliğinden şüphelenilirse doppler ultrason,BT anjiyografi, manyetik rezonans anjiyografi (MR) veya kateteranjiyografi yöntemleri uygulanabilir. Tedavi tanıya bağlı olarak planlanır.
Vertigo nedenleri
Vertigo başlıca merkezi sinir sistemi ve içkulak hastalıklarından dolayı kaynaklanır. Benign paroksizmal pozisyonelvertigo (BPPV) en sık görülen vertigo tipidir. Bu vertigo çeşidinde 15 saniyeyada bir kaç dakika kadar süren, genellikle başın hareketini takiben oluşanşiddetli baş dönmesi görülür. Başı öne arkaya sallamak veya yatakta dönmesonucu ortaya çıkabilir. Genellikle yaşlılarda görülür. Solunum yoluhastalıkları ve baş bölgesine kan akışının azalması bu duruma yol açabilir.Bulgular rahatsız edici olsa da BPPV iyi huylu bir rahatsızlıktır.Genellikle tedavi gerektirmez.
Vertigo labirentit ve vestibülernörit denilen iç kulağın iltihaplanması sonucu oluşabilir. Etken genelliklevirüslerdir. En sık rastlanılan etkenler grip, kızamık, kızamıkçık, herpes,kabakulak, çocuk felci, hepatit ve EBV virüsleridir. Baş dönmesi ile birlikteduyma kaybı da olabilir.
Vertigonun görüldüğü diğer birhastalık ise Meniere hastalığıdır. Meniere hastalığında vertigo belirtileridışında kulak çınlaması ve işitme kaybı görülür. Meniere hastalığıataklar ve yatışma dönemleri şeklinde seyreder. Hastalığın nedeni tam olarakbilinmese de kafa travmaları, virüsler, kalıtım ve alerji nedenler arasındagösterilmektedir.
- Akustiknörinom, iç kulağın sinir dokusunun bir çeşit tümörüdür. Vertigo ile birliktekulak çınlaması ve işitme kaybı ortaya çıkar.
- Vertigobeyin damarlarının tıkanması veya beyin kanaması sonucu da ortaya çıkabilir.Vertigonun görüldüğü diğer bir hastalık ise multipl sklerozdur (MS).
- Kafatravması ve boyun yaralanmalarından sonra vertigo ortaya çıkabilir. Diyabet,düşük kan şekeri, anksiyete ve panik bozukluğu vertigonun diğer nedenleridir.
Vertigo belirtileri
Vertigoda kişi kendisinin veyaetrafındakilerin döndüğüne dair bir hisse kapılır. Vertigoya bulantı,kusma, anormal göz hareketleri ve terleme eşlik edebilir. İşitme kaybı ve kulakçınlaması görülebilir. Görme bozukluğu, yürümede zorlanma ve bilinçdeğişiklikleri tabloya eşlik edebilir. Vertigoya eşlik eden problemlervertigoya neden olan esas hastalığa göre değişiklikler gösterir.
Ne zaman doktora başvurulmalıdır?
Vertigo ile birlikte aşağıdakibelirtiler varsa hemen doktora başvurmalısınız:
- Çift görme
- Konuşmagüçlüğü
- Baş ağrısı
- Kol vebacaklarda güçsüzlük
- Denge kaybı
- Bilinç kaybı
Vertigo tedavisi nasıl yapılır?
Vertigo tedavisi altta yatanhastalığa göre yapılır. Orta kulak enfeksiyonu varsa antibiyotikler kullanılır.Kulakta iyileşmeyen enfeksiyon varsa cerrahi tedavi gerekebilir. Menierhastalığında hastalara tuzsuz diyet ve idrar söktürücü ilaçlar verilir. Benignparoksizmal pozisyonel vertigoda (BPPV) hastalık bir kaç hafta veya aydakendiliğinden sonlanır. Bu durumdaki hastaya hekimler bazı pozisyonelmanevralar yapabilirler. Düzelmeyen hastalara yönelik nadiren düzelmeyenhastalara iç kulağa yönelik cerrahi düşünülebilir. BPPV li hastalar ani başhareketlerinden kaçınmalı, bol istirahat etmeli, bol sıvı tüketmelidirler.Yüksekte çalışmaktan ve tehlikeli cihaz kullanmaktankaçınmalıdırlar. Vertigo tedavisinde fizik tedavi de kullanılmaktadır.Vertigo tedavisi esnasında kafein, tütün ve alkolden uzak durmak gereklidir.
Sinüzit nedir?Sinüzit belirtileri nelerdir?
Sinüs kelimesi latince “sığ boşluk”anlamına gelir. Toplam 4 çift olan sinüsler, arasında bulundukları kemikleregöre isimlendirilir. Burnun her 2 yanında elmacık kemiklerine yakın olarakbulunan sinüsün adı maxiller sinüstür. Başın ön kısmını oluşturan frontalkemiğin içerisinde frontal sinüsler bulunur. Gözlere yakın olarak burnun her 2tarafındaki sinüsler etmoid sinüs olarak isimlendirilir. Gözlerin arka kısmındave kafatasının iç kısmında bulunun sinüs ise sfenoid sinüstür.
Sinüzit nedir?
Sinüsler yüz kemikleri vekafatasının içine yerleşmiş boşluklardır. İçleri solunum yolu hücreleri iledöşelidir. Bu yapıların işlevleri arasında solunan havayı ısıtma, nemlendirme,yabancı partikülleri tutma, mukus salgılama ve bakterileri tutarak çoğalmasınıönlemek yer alır
Sinüsleri örten hücre tabakasınıniltihaplanmasına ise sinüzit denir. Sinüzitte sinüslerin ağzı ödemlenir vetıkanır. Bunun sebebi hem bakteriler hem de virüsler olabilir.
Sinüzit temel olarak 4 alt gruptaincelenen bir sağlık sorunudur.
- Akut Rinosinüzit
Ani başlangıçlı ve en geç 4 haftaiçerisinde normale dönen sinüzit rahatsızlığını tanımlar.
- Subakut Rinosinüzit
Akut rinosinüzitin en fazla 12 haftaboyunca devam eden halidir ancak bu süre zarfı sonunda problem ortadankalkmıştır.
- Rekürren Akut Rinosinüzit
1 yıl içerisinde en az 1 haftasüreyle belirtilerin devam ettiği, dört veya daha fazla akut sinüzit atağınınoluşmasını ifade eder.
- Kronik Rinosinüzit
Sinüzit ile ilgili belirti vebulguların 12 haftadan daha uzun bir süre boyunca devam etmesi halinde bu durumkronik rinosinüzit olarak isimlendirilir.
Sinüzit neden olur?
Sinüzitin oluşmasının birçok sebebiolabilir. Genel olarak sinüzit nedenleri kişiye ait faktörler ve çevreselfaktörlerin bir araya gelmesi ile oluşur. Akut sinüzitin en sık karşılaşılansebebi virüslerdir ve bu durum genellikle kendini sınırlama eğilimindedir.Soğuk algınlığı olan bireylerin yaklaşık olarak %90’ında sinüzite dair belirtive bulgulara rastlanılır.
Alerjik bünyeye sahip insanlaratopik olarak sınıflandırılır. Atopik kişilerde sık sık sinüzit ataklarımeydana gelebilir. Bu kişilerde sinüzit gelişmesinde hava kirliliği, hayvantüyleri, sigara dumanı ve toz gibi çevresel faktörler ön plandadır. Alerjileraynı zamanda kronik sinüzit gelişimine de neden olur.
Geniz eti, burun eğriliği, kistikfibrozis, bağışıklık sistem yetersizliği, kuvvetli sümkürme bir diğer kroniksinüzitin nedenlerindendir. Bunun yanı sıra sürekli su altında kalanyüzücülerde de sinüzit gelişebilir. Burunda bulunan polip ve tümörler, yabancıcisim, burunda anatomik anormallikler ve diş enfeksiyonları da sinüziteneden olan diğer faktörler arasında yer alır.
Sinüs iltihaplanması anlamına gelensinüzit herkeste karşılaşılabilen bir durumdur. Bazı rahatsızlıklar ve çeşitlidurumlar halinde sinüzit gelişimine karşı bir yatkınlık söz konusu olabilir.
Burnun ortasında yer alan duvaryapısı septum olarak isimlendirilir. Septumun sağa ya da sola doğru yatıkolması ise septum deviasyonu olarak adlandırılır. Septum deviasyonu olanbireylerde burnun bir tarafından hava geçişinin engellenmesine bağlı olarakkapalı bir ortam oluşur ve burada mikroorganizmaların üremesi kolaylaşabilir.
Septum deviasyonu dışında diğer bazıdurumlarda da kişilerde sinüs enfeksiyonu gelişebilir.
- Nazalpolipler
- Alerjiöyküsü
- Küfmaruziyeti
- Zayıflamışbağışıklık sistemi
- Tütünkullanımı
- Yakınzamanda geçirilmiş üst solunum yolu enfeksiyonu
- Kistikfibrozis
- Uçakla sıkseyahat etmek
Akut sinüzit nedir?
Akut sinüzit, burun tıkanıklığı,elmacık kemiği, göz çevresi ve alında doluluk hissi ile seyreden kısa sürelisinüs inflamasyonunu ifade eder. Akut sinüzit genel olarak viral solunum yoluenfeksiyonları sonrasında meydana gelir. Virüsler dışında bakteriler vemantarlarda akut sinüzite yola açabilen mikroorganizmalardır.
Viral akut sinüzit etkenlerinden ensık olarak karşılaşılanları arasında rhinovirüs, adenovirüs, influenzavirüsü ve parainfluenza virüsü bulunur. Akut bakteriyel sinüzite neden olanmikroorganizmalara ise streptococcus pneumoniae, haemophilus influenzae vemoraxella catarrhalis gibi bakteriler örnek olarak sayılabilir. Mantarlarınakut sinüzite neden olması nadir olarak karşılaşılan bir durumdur ve özelliklebağışıklık sistemi ile ilgili problemleri olan kişilerde akut sinüzit etkeniolarak mantarlar tespit edilebilir.
Enfeksiyon etkenleri dışında alerjikdurumlar; nazal polipler, geniz eti enfeksiyonları ve vücut içi salgılarınoldukça koyu kıvamda olduğu kistik fibrozis gibi genetik hastalıklar nedeniylede kişilerde akut sinüzit gelişebilir.
Akut sinüzit meydana gelmesisonrasında kişilerde çeşitli belirti ve bulgular ortaya çıkar:
- Burundadolgunluk ve tıkanıklık
- Koyu kıvamlıburun akıntısı
- Boğaz ağrısı
- Gecelerikötüleşen öksürük
- Geniz akıntısı
- Baş ağrısı
- Yüzbölgesindeki sinüslerde basınç hissi
- Kulak ağrısı
- Diş ağrısı
- Ağız kokusu
- Koku ve tatduyusu ile ilgili problemler
- Halsizlik
Bu belirtiler arasından 3 tanesiakut sinüzit için tanısal öneme sahiptir. Koyu kıvamlı burun akıntısına eşlikeden burun tıkanıklığı ve yüz bölgesinde ağrı, dolgunluk ya da basınç hissi bu3 belirtiyi oluşturur. Tek başına baş ağrısı akut sinüzit için tanısal önemesahip değilken, yüzde dolgunluk hissi bazen akut sinüzit tanısı için tek başınayeterli olabilir. Virüslere bağlı olarak ortaya çıkan akut sinüzit olgularıgenellikle 3-5 gün içerisinde gerileme eğilimindedir.
Belirtilerin 10 gün ve daha uzunsüre boyunca devam etmesi ya da bir süreliğine hafifleme eğiliminde olup sonrakötüleşmesi, bu kişilerde sinüzitin altında yatan nedenin bakteriyel birenfeksiyon olduğuna işaret edebilir. Çocuklarda ise akut bakteriyel sinüzitteyetişkinlere göre farklı olarak ateş, diğer belirtilere eşlik edebilir.Başlangıçta çocuğun burun akıntısı su kıvamındayken zamanla koyulaşır. Akutbakteriyel sinüzit gelişen kişilerin yaklaşık olarak %80’inde geçirilmiş birüst solunum yolu enfeksiyonu öyküsü mevcuttur.
Kronik sinüzit nedir?
Sinüzit olgusunun 12 haftadan dahauzun sürmesi halinde kronik hale geldiği kabul edilir. Kronik sinüzit,enfeksiyon hastalıkları, yapısal faktörler ve iltihabi durumların bir arayagelmesi ile oluşur. Çevresel faktörlerden toz ve küf gibi alerjenler, sigaradumanı ve solunum yollarında mukusun temizlenmesinden sorumlu silyayapılarındaki fonksiyon kaybı sonrasında kişide kronik sinüzit meydanagelebilir. Bu nedenler dışında orta kulak enfeksiyonlarının seyri sırasındaveya astım hastalarında da kronik sinüzit ile karşılaşılabilir.
Saman nezlesi, kronik sinüzite nedenolabilen alerjik nedenlerin başında gelir. Polen ve çeşitli kimyasallar daçevresel alerjen faktörler arasında yer alır ve burun içi mukozadailtihaplanmaya sebep olarak kronik sinüzit gelişimine neden olabilir. Astımhastalığı, solunum yollarında kronik bir iltihabi yanıt meydana getirmesinedeniyle bir diğer kronik sinüzit nedenidir. Bu durumlar dışında mide asidininçeşitli nedenlerle yemek borusuna geri dönmesi olan reflü hastalığı olankişilerde de kronik sinüzit meydana gelebilir.
Kronik sinüzit gelişen kişilerdebirçok belirti ve bulgu ortaya çıkabilir:
- Tat ve kokualmada sorun
- Sarı-yeşilrenkli burun ve geniz akıntısı
- Koyu kıvamlımukusun burun tıkanıklığına neden olması
- Postnazaldamlama olarak tanımlanan burundan mukusun genize doğru sızması
- Göz, alın veyanak bölgesinde hissedilen gerginlik ve rahatsızlık hissi
- Çene ve dişağrıları
- Aşırıderecede yorgunluk
- Bulantıhissi
- Kulak ağrısı
- Baş ağrısı
Sinüzit belirtileri ortaya çıkankişilerde bu durumun uzun süreli bir hal alması ve müdahale edilmemesi halindebu hastalık ilerleyerek önemli sağlık sorunlarının gelişmesine neden olabilir.Uzun süreli sinüzite bağlı olarak sürekli nefes alıp vermede zorlanma vücudunyeterince oksijen alamamasına neden olarak kişinin sürekli kendisiniyorgun hissetmesine neden olabilir. Bu durum dışında müdahale edilmeyen sinüzitolgularında oldukça önemli çeşitli sağlık sorunları kendisini gösterebilir:
- Kokununbeyinde algılanmasından sorumlu olan olfaktör sinirin etkilenmesine bağlıolarak kalıcı şekilde meydana gelen koku hissi kaybı,
- Sinüslerdekienfeksiyonun göz bölgesine sıçraması ile meydana gelebilecek derienfeksiyonları ya da apselere bağlı olarak ortaya çıkan görme problemleri,
- Sinüslerinbeyin zarlarına yakınlığı dolayısıyla beyin zarlarının iltihaplanması anlamınagelen menenjit gelişmesi,
- Kafatasıkemiklerinin enfeksiyonu.
Sinüzit tanısı nasıldır?
Akut sinüzit temel olarak klinikbelirtiler üzerinden tanı konulabilen bir hastalıktır. Akut sinüzit belirti vebulgularına sahip kişilerin sağlık kuruluşlarına başvuruları sonrasında hekimtarafından gerçekleştirilen fizik muayenede kişinin belirtilerinin viral miyoksa bakteriyel bir etken nedeniyle meydana geldiğinin ayırt edilmesi, tedaviplanlamasında antibiyotik ilaçların yer alıp almayacağını belirleyen en önemlifaktördür.
Akut sinüzit ile ortaya çıkanbelirtiler majör ve minör olmak üzere 2 kategoriye ayrılarak incelenir. Kliniktanının konması için kişide en az 2 majör ya da 1 majör kritere eşlik eden 2minör kriterin varlığı gereklidir.
Koyu burun akıntısı, geniz akıntısı,burun tıkanıklığı, yüzde dolgunluk hissi, tat-koku kaybı ve ateş akut sinüzitinklinik tanısında yer alan majör kriterleri oluşturur. Minör kriterler arasındaise baş ağrısı, kulak ağrısı, ağız kokusu, diş ağrısı ve halsizlik yer alır.
Her ne kadar akut sinüzite tanısalyaklaşımda çok fazla laboratuvar tetkiklerine başvurulmasa da bazen hekim alttayatan sinüzit nedeninin bakteriyel bir enfeksiyon olduğunu düşündüğündehastanın kan dolaşımındaki iltihaplanmayı gösteren belirteçlerin düzeyinigörmek isteyebilir. Bu belirteçlerden CRP ve ESR’nin yüksek olarak tespitedilmesi bakteriyel bir enfeksiyona işaret edebilir. Bakteriyel akutsinüzitlerde altın standart tanı yöntemi ise hastanın solunum yollarındanendoskopik olarak aspirat yardımıyla alınan örneklerin kültürde ekilmesidir.Nazal endoskop aynı zamanda burun içi ve sinüslerin yapısal anormallikleri veiltihaplanmalarının da tespit edilmesine olanak sağlar.
Akut sinüzit olgularında genelolarak radyolojik görüntüleme tetkiklerine gerek duyulmaz. Bazen hastalığınseyrinin farklı olduğu kişilerde hekim tarafından sinüs grafisi adı verilenradyolojik tetkik istenebilir. Bu grafide sinüslerde hava-sıvı seviyesiningörülmesi sinüzite işaret eder ancak sorunun kaynağının bakteriyel mi yoksaviral mi olduğu konusunda ayrım yapmayı sağlayacak herhangi bir bilgi vermez.
Tekrarlayan ve ağır seyreden akutsinüzit olgularında bir diğer radyolojik tetkik olan sinüs CT’den (bilgisayarlı tomografi) yararlanılabilir. Bu tetkik ile hava sıvı seviyesi ve tıkanıklıklartespit edilebilir. Bilgisayarlı tomografi görüntülerinde sinüs içi mukozaldokunun 5 mm’den fazla kalınlaşmış olarak tespit edilmesi bu bölgede iltihabideğişiklikler olduğunu gösterir. Bu tetkik ile aynı zamanda kemik yapıları ileilgili problemler de rahatça tespit edilebilir.
Kronik sinüzit akut sinüzite göredaha nadir olarak karşılaşılan bir durumdur. Kronik sinüzit tanısı içinkullanılan kriterler ise akut sinüzit için olan kriterler ile benzerlikgösterir. Genel olarak kronik sinüzit tanısı için 12 haftadan daha uzun birsüre zarfı boyunca koyu kıvamlı akıntı, yüz ve diş bölgesinde ağrı, buruntıkanıklığı ve koku almada azalma belirtilerinden en az 2 sinin mevcut olmasıgerekir.
Bu belirtilere ek olarak kroniksinüzit tanısının kesinleştirilmesi için bilgisayarlı tomografi ya da nazalendoskopi vasıtasıyla sinüsler içerisinde iltihaplanmanın belgelenmesizorunludur. Alerjik zeminde gelişen kronik sinüzit olgularında ise genel alerjitestleri hekimler tarafından istenilen tetkikler arasında yer alabilir.
Sinüzit tedavisi nasıldır?
Akut sinüzit hastalarına genelolarak destek tedavisi uygulanır. Destek tedavisinin amacı bu duruma bağlıolarak ortaya çıkan belirtilerin kontrol altına alınmasıdır. Ortam havasınınemlendiriciler, burun spreyleri ve sıvı alımının arttırılması destek tedavisiiçerisinde yer alan uygulamalar arasındadır.
Günlük tüketilen su miktarınınarttırılması sinüzit doğal tedavisi için yapılabilecek temel uygulamalarınbaşında gelir. Tüketilen sıvılar, koyu kıvamdaki mukusun yumuşamasına vedrenajının kolaylaşmasını sağlar.
Burun içi mukozal dokuda ödem tespitedilen kişilerde burun içi steroid uygulamaları ödemi azaltarak buruntıkanıklığı sorunun giderilmesini sağlayabilir. Alerjik nedenler oluşan akutsinüzit olgularında ise antihistaminik olarak sınıflandırılan ilaçlarabaşvurulabilir.
Akut sinüzit nedeninin birbakteriyel enfeksiyon olduğunun tespit edilmesi halinde antibiyotik ilaçlartedavi planına eklenebilir.
Kronik sinüzit tedavisi için genelolarak üzerinde fikir birliğine varılmış tek bir tedavi planı mevcut değildir.Bu rahatsızlığın tedavisinde tetikleyici faktörlerden sakınılması,inflamasyonun azaltılması ve altta yatan bir enfeksiyon hastalığı varsa onuntedavisinin yapılması gerekli olabilir. Genel olarak kronik sinüzit tedavisialtta yatan nedene bağlı olarak değişkenlik gösterir.
Kronik sinüzitin altta yatan nedeninalerjik durumlar olduğunun anlaşılması halinde tedavinin temelini alerjikcevabı tetikleyen faktörlerin tespit edilmesi ve bu faktörlerden hastanınkendisini nasıl sakınabileceğinin saptanması oluşturur. Bu hastalara aynızamanda antihistaminik ilaçlar da reçetelendirilebilir.
Medikal tedavi yöntemlerinde ise8-12 haftalık bir süre zarfı boyunca burun içi steroid uygulamaları ve 3 haftagibi uzun süre boyunca kullanılan antibiyotik ilaçlar yer alır.
Burun açıcı dekonjestan spreylerkısa süreli kullanımlarda burun tıkanıklığının giderilmesini sağlarken, uzunsüreli kullanımlarda mevcut tabloyu kötüleştirebileceği için dikkatliolunmalıdır.
Nazal polipler kronik sinüzite nedenolabilen burun içindeki iyi huylu oluşumlardır. Topikal burun içi steroiduygulamaları ile 12 hafta sonunda bu sorunda herhangi bir gelişme eldeedilemezse kısa süreli olarak ağız yoluyla alınan steroid ilaçlarabaşvurulabilir. Bu ilaçların kısa süreli olarak kullanılmasının nedeni meydanagetirebileceği yan etkilerden kaynaklanır.
Medikal tedavi ile yanıt alınamayankronik sinüzit olgularında cerrahi girişimler bir diğer tedavi seçeneği olarak değerlendirilebilir.Çeşitli cerrahi uygulamalar ile sinüs boşluklarının genişletilmesi vedrenajlarının arttırılması sağlanabilir. Endoskopik olarak gerçekleştirilen buameliyatlar tıkanıklıkların giderilmesini ve sinüslerin tekrar doğru şekildehavalanmasına yardımcı olur. Kronik sinüzit sorunu yaşayan ve medikal tedaviile yanıt alınamayan hastaların yaklaşık olarak %75’i cerrahi tedaviden faydagörür.
Cerrahi girişimler ile tedavisonrasında kronik sinüzit hastaları bu sorunlarının tekrar ortaya çıkmasınıengellemek adına medikal tedavilerine devam etmelerinin gerekliliği dikkatedilmesi gereken bir konudur.
Sinüzit gelişmesini önlemek adına neler yapılabilir?
Çeşitli uygulamalar ve yaşam tarzıdeğişiklikleri sayesinde sinüzit rahatsızlığından korunmak mümkün olabilir:
- Sağlıklı vedengeli bir beslenme programı ile bağışıklık sisteminin güçlendirilmesi,
- Havakirliliği ve sigara dumanı gibi tetikleyicilerden uzak durmak,
- Solunum yoluenfeksiyonu belirtileri gösteren kişiler ile temastan kaçınmak,
- Elleri düzenliyıkamak ve el hijyenine önem vermek,
- Yaşanılanortam havasının kuru olmasını engellemek adına çeşitli nemlendiricilerkullanmak,
- Yıllıkolarak grip aşısı olmak,
- Alerjikrahatsızlıklara sahip olunması durumunda bu rahatsızlıklar için tedavi olmak,
- Kronik sinüsenfeksiyonu gelişmesine yatkınlık bulunması halinde düzenli olarak burun açıcıuygulamalara başvurmak.
Ses kısıklığı nedir?
Ses kısıklığı bir belirtidir, hastalık değildir. Ses kısıklığında seskısık, titrek olabilir, ses yüksekliği veya ses tonunda değişikliklerbulunabilir. Sesteki değişiklikler genellikle ses oluşumundan sorumlu seskutusundaki problemlerle ilişkilidir. Bu problemler ses kutusunun ses üretenkısımları olan vokal kıvrımlardan kaynaklanır. Ses kısıklığı çoğu zamangeçicidir ve kısa sürede kaybolur. Fakat bazen gırtlak kanseri gibi ciddi birsağlık sorununun sonucu da olabilir.
Ses kısıklığı neden olur?
Konuşma için ses üretimi, psikolojik ve anatomik sistemler arasındakikarmaşık etkileşimlerin sonucu olan psikomotor hareketin bir parçasıdır. Tıpdilinde larinks olarak adlandırılan gırtlağın asıl doğası, ses oluşturmadantamamen farklıdır. Larinksin ana işlevi, hava yollarını açık tutmak içinbir kapakçık gibi çalışmaktır. Larinks, bağlarla birbirine bağlanan ve kaslarlahareket ettirilen bir dizi kıkırdaktan oluşur. İç ve dış kaslar, gırtlağı birbütün olarak hareket ettirebilir.
Sesin oluşumundan esas olarak üç ana yapı sorumludur. Bunlar akciğerler,ses telleri ve sesi şekillendiren dil, dudak, çene kasları gibi yapılardır. Sesoluşumundan sorumlu en önemli yapılar vokal kordlar yani ses telleridir. Seskısıklığı genellikle ses tellerinin tahriş olması veya zarar görmesi gibiproblemlerden kaynaklanır. Ses telleri ses kutusu olarak adlandırılan vegırtlakta bulunan bir oluşumun parçasıdır. Ses telleri ve arasında bulunanboşluğa glottis denir. Ses oluşumu sırasında ses telleri birleşerek aradabulunan boşluk kapanır. Ses kısıklığının temel nedeni ise ses telleriarasındaki rima glottis adı verilen bu boşluğun yetersiz kapanmasıdır.
Ses kısıklığı nedenleri nelerdir?
Ses kısıklığı en sık olarak üst solunum yolunda ortaya çıkan ve akutlarenjite neden olan grip, nezle gibi bir viral enfeksiyonun sonucudur. Seskısıklığına neden olabilecek, katkıda bulunabilecek veya kötüleşmesine yolaçabilecek diğer yaygın faktörler şunlardır:
- Asit reflü. Mide içeriğinin yemek borusuna geri kaçması nedeniyle boğazdatahriş ve ses kısıklığı ortaya çıkabilir.
- Sigara kullanımı
- Kafeinli ve alkollü içeceklerin tüketilmesi
- Çığlık atmak, uzun süreli şarkı söylemek veya başka nedenlerle sestellerini aşırı kullanmak
- Alerjiler
- Toksik maddelerin solunması
- Aşırı derecede öksürmek
- Gırtlakta bulunan ses kutusuna darbe almak
Daha az yaygın ses kısıklığı sebepleri arasında şunlar sayılabilir:
- Ses tellerinde iyi huylu vokal kord nodülleri, kistler veya polip adıverilen anormal büyümelerin varlığı
- Tahriş edici ajanların solunması
- Boğaz, tiroid veya akciğer kanseri
- Erkeklerde ergenliğe geçiş dönemi
- Tiroid bezi fonksiyon bozukluğu
- Aort anevrizmaları. Kalpten çıkan en büyük atardamar olan aortta keseleşme
- Ses oluşturmaya yardımcı kasları zayıflatan Parkinson hastalığı, inme gibinörolojik koşullar
Ses kısıklığı tedavisi nasıl yapılır?
Ses kısıklığı tedavisi altta yatan nedene bağlı olarak planlanır. Tedavideyapılan uygulamalar şunlar olabilir:
- Üst solunum yolu enfeksiyonuna bağlı gelişen akut larenjit, vücudunenfeksiyonunu temizlemesiyle genellikle kendi başına düzelir. Öksürük önleyiciilaçlar ve nemlendirilmiş hava ile destekleyici tedavi şikâyetleri azaltmayayardımcı olabilir.
- Ses tellerinin daha fazla tahriş olmasını veya yaralanmasını önlemek içinsesin dinlendirilmesi önemlidir. Sesin aşırı veya yanlış kullanımı nedeniyleses kısıklığı olan kişiler mutlaka seslerini dinlendirmelidir. Çünkü akutlarenjit dönemlerinde ses yoğun bir şekilde kullanılırsa ses tellerindekanamayla sonuçlanabilen ciddi yaralanmalar ortaya çıkabilir.
- Antibiyotikler virüsler nedeniyle geliştikleri için çoğu akut larenjitvakasında etkili değildir.
- Sigara içenlere sigaranın bırakılması önerilir.
- Ses kısıklığının altta yatan nedeni gastroözofageal reflü (GÖRH), tiroidhastalığı veya alerji ise bunlara yönelik ilaç tedavisi verilir.
- İyi huylu nodüller, polipler, ses tellerine travma ve gırtlak kanseri gibidurumlar için ameliyat gerekebilir.
Ses kısıklığına ne iyi gelir?
Ses kısıklığı sıklıkla akut larenjite bağlı olarak ortaya çıkar. Bu sebepleakut larenjite iyi gelen doğal tedavi seçenekleri ve çaylar ses kısıklığına daiyi gelir. Bu amaçla evde şunlar denenebilir:
- Ilık tuzlu su ile gargara. Ağrılı ve tahriş olmuşboğaz ve ses kısıklığı için ılık tuzlu su ile gargara yapmak etkili sonuçlarverebilir. Bu amaçla 1 su bardağı ılık suya yarım çay kaşığı tuz ilave edilerekgargara için çözelti hazırlanır. Bu çözeltiden yudum yudum alınarak rahatlamahissedinceye kadar boğaz gargarası yapılır.
- Solunan havayı nemlendirmek. Kuru havayı solumakboğazı tahriş ederek ve ses tellerinin iltihaplanmasına katkıda bulunabilir. Buözellikle kışın daha sık görülür. Kalorifere ıslak havlu asmak veya buharmakinesi kullanmak havanın nemlendirilmesine yardımcı olur. Nemli hava balgamıninceltilmesi ve boğazdaki tahrişin iyileşmesine yardımcı olur. Ilık duş almakda boğazın nemlendirilmesine katkı sağlayarak ses kısıklığına iyi gelir.
- Boğaz pastilleri kullanmak. Pastiller boğazınemlendirmeye, ağrıyı hafifletmeye ve öksürüğü azaltmaya yardımcı olur. Ballı,limonlu, yeşil çay ya da ekinezya içeren pastiller ses kısıklığına iyi gelir
- Elma sirkesi içmek. Elma sirkesi, vücudunenfeksiyonla savaşmasına yardımcı olabilecek antimikrobiyal özellikleresahiptir. Ses kısıklığı için bir çay bardağı suya 1 – 2 çorba kaşığı çiğ,süzülmemiş elma sirkesi ve bir çay kaşığı bal eklenerek elde edilen karışımgünde 2 ila 3 kez içilir. Elma sirkesi tuzlu suyla hazırlanan gargaraya da eklenebilir.
- Ballı papatya çayı tüketmek. Tahriş olmuş boğaz veses kısıklığı için, ılık bir fincan çaydan daha rahatlatıcı bir şey yoktur.Papatya gibi bitkisel çaylar, bağışıklık sistemini güçlendirmeye yardımcıolabilecek antioksidanlar içerir. Papatya ayrıca antiinflamatuar özelliklere desahiptir.
- Zencefil kökü. Zencefil kökü pek çok rahatsızlığa karşıgeleneksel tıpta binlerce yıldır kullanılan şifalı bir bitkidir. Zencefil,genellikle larenjite eşlik eden kuru, tahriş edici öksürüğü bastırmaya ve seskısıklığını gidermeye yardımcı olabilir. Zencefil farklı şekillerdehazırlanarak kullanılabilir. Taze zencefil kökü soyularak rendelenip meyvesularına eklenerek içilebilir. Soyulup dilimlendikten sonra 5 dakikademlendirip çay yapılabilir ve balla tatlandırılarak tüketilebilir.
Ses kısıklığı nasıl geçer?
Ses kısıklığının geçmesi için yapılacak en önemli iki şey ses tellerinidinlendirmek ve sigara kullanılıyorsa bırakmaktır. Ses tellerinde iltihabireaksiyon geliştiğinde ses telleri şişer ve tahriş olur. Bu durumun iyileşmesiiçin zamana ihtiyaç vardır. Bu sebeple çok fazla konuşma veya bağırmayıgerektiren durumlardan kaçınmaya çalışmak gerekir. Bir toplantı veya bir grupönünde konuşmak durumunda kalırsanız ses yükseltici bir hoparlör veya başka biraygıt kullanmayı deneyebilirsiniz. Şarkı söylemek gibi ses tellerini dahailtihaplı hale getiren aktivitelerden birkaç gün kaçınmak faydalı olur.Sesinizi olabildiğince az ve sizi doğal hissettiren bir seviyede kullanmanıziyi olacaktır.
Septoplastinedir?
Septum deviasyonu nedir?
Burun orta hattında bulunan nazalseptumun çeşitli nedenlerle doğru şekilde konumlanamaması ve eğriliği ”septumdeviasyonu” olarak adlandırılan durumu oluşturur. Septum deviasyonunda burunortasındaki nazal septum isimli kemik ve kıkırdak yapı, yamuk bir şekildeyerleşerek kişinin burnunan nefes almasını zorlaştırır, hatta bazı durumlardaburun deliklerinin tamamen kapanmasına neden olarak burundan nefes almayıimkansız hale getirir. Çoğu zaman geçirilmiş fiziksel travmalar nedeniyleoluşan septum deviasyonu, kimi zaman anne karnındaki süreçte kimi zaman dagenetik nedenlerle ve yapısal olarak ortaya çıkabilir.
Septum deviasyonuna konka olarakadlandırılan burun içi yumuşak dokuların şişliği yani konka hipertrofileri deeşlik ederek burundan nefes almayı daha da zorlaştırabilirler. Septumdeviasyonu kronik burun tıkanıklığı, burundan nefes alamama, zaman zamangörülen burun kanamaları, tekrarlayan sinüs enfeksiyonları (sinüzitler), genizakıntısı ve horlama gibi şikayetlere de neden olabilir ve kalp, tansiyon vbsistemik rahatsızlıkların ilerlemesinde kolaylaştırıcı rol oynayabilir.
Septoplasti (Septum Deviasyonu Ameliyatı) nedir?
Nazal septumun çeşitli sebeplerleeğri konumda olduğu ve septum deviasyonunun görüldüğü durumlarda, kemik vekıkırdak dokuların düzenlenmesinin yapıldığı cerrahi operasyona ”Septoplasti”(septum deviasyonu ameliyatı) adı verilir. Bu operasyon sırasında buruniçerisinde nefes almaya engel teşkil eden kemik dokular alınarak var olan kıkırdakdokular uygun şekilde yeniden düzenlenir ve konumlandırılır.
Septoplasti (Septum Deviasyonu Ameliyatı) nedenyapılır?
Nazal septum deviasyonu, nefesalmada zorluk yaratmanın yanı sıra başka problemlere de neden olabilir.Özellikle uyku sırasında burundan nefes alamamak uyku bozukluklarına nedenolmakla birlikte, deviasyonun neden olduğu ağız solunumu sebebiyle ağızkurulukları, boğaz enfeksiyonları, horlama ve ağız sağlığı sorunları kişilerinsağlığını ve yaşam konforunu olumsuz yönde etkiler. Kronik burun tıkanıklığıdirekt olarak sistemik bir hastalığa neden olmasa da var olan hastalıklarındaha kolay ilerleyebilmesine zemin hazırlar. Bütün bu problemlerinçözümlenebilmesi amacıyla septoplasti operasyonları gerçekleştirilir.
Septoplasti (Septum Deviasyonu Ameliyatı) nasılyapılır?
Her operasyonda olduğu gibiseptoplasti operasyonlarında da teşhisin doğru konulması çokönemlidir. Bu nedenle öncelikle hastanın genel sağlık durumu ile birlikte nazalseptum yapısındaki bozukluklar tespit edilir. Bu aşamada kimi zaman radyografikgörüntüleme yöntemlerinden ve burun içi kameralardan faydalanılır.
Daha sonrasında hastanın durumunauygun olarak hangi anestezi yönteminin uygulanacağına karar verilir. Geçmişdönemlerde septoplasti operasyonlarında sıkça lokal anestezi tekniklerindenfaydalanılırken günümüzde gelişen anestezi teknikleri ve anestezigüvenilirliğinin artmasıyla birlikte, hasta konforu da göz önündebulundurularak genel anestezi tercih edilir.
Anestezi sağlandıktan sonraoperasyon aşamasına geçilir. Bu aşamada genellikle burun altından küçük birkesi açılarak iç dokulara ulaşılır ve fazla kemik dokusu bu açıklıktançıkarılır. Daha sonra eğer kıkırdak dokularda fazla miktarda olayan problemlersöz konusuysa bunlar burun içerisinde düzeltilerek operasyon tamamlanır. Eğerkıkırdak dokulardaki yapısal problemler burun içerisinde opere edilemeyecekkadar fazlaysa kıkırdak dokular burun dışında şekillendirilerek tekraryerleştirilebilir.
Eğer burun eğriliği yalnızca içyapılarla ilgili değilse ve dışarıdan da bir kemik eğriliği mevcutsa, ”açıkteknik” olarak adlandırılan ve burun derisinin sıyrılarak oprerasyonunuygulandığı teknik gerçekleştirilebilir.
Bazı durumlarda septoplastioperasyonu ”rinoplasti” adı verilen burun estetik operasyonuyla kombine birşekilde gerçekleştirilebilir. Burun içi yumuşak dokuların alerjivb nedenlerle şişerek nefes almayı zorlaştırdığı ”konka hipertrofisi”durumu da aynı operasyon içerisinde müdahale edilerek tedavi edilebilir.
Operasyon sonrasında açılan kesidikişler yardımıyla kapatılır. Kimi zaman kendi kendine eriyebilen dikişlerkullanılırken kimi zaman operasyondan 1 hafta sonrasında dikişlerin alınmasıgerekebilir. Yine operasyon bitiminde burun deliklerine kanama kontrolüamacıyla tamponlar yerleştirilir. Günümüzde geliştirilen tamponlar genelliklesilikon esaslıdır ve silikon tamponlar hastanın nefes alıp vermesine imkantanıdığı için eski dönemlerde kullanılan tamponlara oranla çok dahakonforludur. Septum deviasyonu ameliyatını takip eden 2-3 gün içerisinde tamponlar,ameliyatı gerçekleştiren hekim gözetiminde çıkarılır.
Septoplasti (Septum Deviasyonu Ameliyatı) kimlereyapılabilir?
Septoplasti operasyonu, septumdeviasyonu nedeniyle nefes almada zorluk gibi problemler yaşayan herkeseyapılabilir. Yalnızca özel durumlar dışında kişinin kemik ve yüz gelişiminintamamlandığı18-20 yaş aralığının beklenmesi tavsiye edilir. Eğer akut birtravmaya bağlı olarak gelişen bir burun kırığı ya da buna bağlı deviasyon sözkonusu ise daha erken yaşlarda operasyon yapılması gerekebilir.
Septoplasti (Septum Deviasyonu Ameliyatı) sonrasınelere dikkat etmek gerekir?
Septoplasti operasyonu sonrasındahastanın en az 4-5 saat takibi yapılır. Daha sonrasında eğer ki birkomplikasyon söz konusu değilse ve hastanın koşulları uygunsa taburcugerçekleştirilir. Hekim tarafından operasyon sonrası koruyucu amaçlıantibiyotik ve ağrı kesici ilaçlar düzenlenir. Operasyon sonrası ilk birkaç günhastanın dinlenmesi öneriir. Genellikle kişiler septoplasti operasyonu sonrası2-3 gün içerisinde normal hayatlarına dönebilseler de bu kişiden kişiyefarklılık gösterebilir ve bu süre bir haftaya kadar çıkabilir.
Operasyon sonrası en çok dikkatedilmesi gereken konulardan biri burnun darbelerden ve travmalardankorunmasıdır. Kemik iyileşme süresince alınacak bir darbe operasyonunbaşarısını olumsuz yönde etkileyebilir ve tekrar deviasyon meydana gelebilir.Eğer operasyon sonrası aşırı kanama, bilinç bulanıklığı, kötü koku, iltihabiakıntı, aşırı ağrı gibi problemler yaşanıyorsa vakit kaybetmeden hekime başvurmakgerekir.
Septoplasti (Septum Deviasyonu Ameliyatı) sonrasındaiyileşme süresi ne kadardır?
Septoplasti operasyonu sonrasındakişiler kısa süre içerisinde normal hayatlarına dönebilir. İlk iyileşme süresigenellikle 2-3 gün ila bir hafta arası bir süre alır. 2-3 günlük süreiçerisinde hastanın tamponları alınır ve eğer kendi kendine yok olmayan dikişmateryalleri kullanılmışsa bir haftanın sonunda dikişler alınır.
Normal koşullar altında kapalıteknikle yapılan septoplasti operasyonları sonunda şişlik ve morarma çok fazlagözlenmez. Fakat operasyon daha geniş kapsamlı ise ve estetik bir girişim olanrinoplastiyi de kapsıyorsa operasyon sonrası birkaç gün içerisinde göz altlarıve burun çevresinde şişlik ve morluklar görülebilir. Eğer böyle bir durum sözkonusu ise, var olan bu şişlik ve morluklar bir hafta içerisinde ortadankalkar.
Septoplasti ve rinoplastininbirlikte yapıldığı operasyonlardan sonra burun bölgesinde ödem gözlenebilir. Buödeme bağlı olan hafif şişlik görüntüsü, operasyonu takip eden günlerde hızlaortadan kalkar ve burnun yeni görüntüsü tam olarak ortaya çıkar, fakat ödemintamamen ortadan kalkması birkaç ayı bulabilir. İyileşme dönemininbaşlarında dikiş hattının bulunduğu dokuda bir miktar his kaybı görülmesi sonderece normaldir ve bölgedeki hissetme duyusu zamanla eski haline geri gelir.
Öksürüğe ne iyigelir? Öksürük nasıl geçer?
Öksürük vücudun balgam veya yabancıtahriş edici maddeleri boğazdan temizlemek için kullandığı bir refleksaktivitedir. Akciğerlerden havanın hızlı bir şekilde atılması şeklindegerçekleşir.
Toz, alerjen, kirlilik veya dumangibi tahriş edici ajanlar, üst ve alt solunum yollarına girdiğinde, beyne mesajgönderen sinirleri uyarır ve merkezi sinir sistemi onların varlığından haberdaredilir. Uyarıyı alan beyin, göğüs ve karın kaslarına ilgili maddeyi uzaklaştırması içinemir verir. Böylece kaslar kasılarak akciğerlerdeki havayı öksürük yoluyla anibir şekilde dışarı atar. Ara sıra görülen öksürük normal ve sağlıklı birdurumdur. Fakat birkaç hafta boyunca devam eden veya renksiz veya kanlıbalgamla birlikte görülen öksürük tıbbi yardım gerektiren bir durumugösterebilir.
Öksürük nedir?
Öksürük yabancı partiküllerin,mikropların, tahriş edici maddelerin, sıvıların ve mukusun boğaz ve solunumpasajından temizlenmesini sağlayan istemli veya istemsiz bir mekanizmadır.Akut, subakut ya da kronik olmak üzere farklı şekillerde görülebilir. Genelolarak üç haftadan kısa sürerse akut; 3 ila 8 hafta arasında sürerse ve busürenin sonunda iyileşirse subakut ve sekiz haftadan uzun süren kalıcı biröksürük varsa kronik öksürük adını alır. Öksürük çoğunlukla iki hafta içindetamamen ya da önemli ölçüde iyileşir.
Öksürük neden olur?
Solunum yollarının temizlenmesiamacıyla devreye giren vücudun doğal refleksi olan öksürük çeşitli nedenlerebağlı olarak normalden daha sık tetiklenebilir.
Öksürük genellikle virüslerdenkaynaklanır ve tedavi edilmeden kendine kendine iyileşir. Akut yada kronik öksürük farklı nedenlerle ortaya çıkar.
Akut öksürük nedenleri nelerdir?
Akut yani 3 haftadan daha kısa sürenöksürük genellikle üst ya da alt solunum yolu enfeksiyonlarından kaynaklanır.Grip ve soğuk algınlığı gibi solunum yolu enfeksiyonları, akut öksürüknedenlerinin başında gelir.
Üst ve alt solunum yollarınıetkileyerek öksürüğe neden olabilen durumlardan bazıları aşağıda sıralanmıştır;
- Grip,
- Soğukalgınlığı,
- Farenjiy,
- Baharalerjisi,
- Bronşit,
- Zatürre,
- Boğmacahastalığı,
- Tahriş edicimadde solumak,
- Akut sinüzit
Kronik öksürük nedenleri nelerdir?
Tütün kullanımı hemen her zamankronik solunum yolu problemleri ile ilişkili olması nedeniyle kronik öksürüknedenleri arasında da başta gelir. Aynı zamanda bu nedenle ortaya çıkanöksürüğün kendine has bir sesi bulunur.
Kronik öksürüğe neden olabilendurumlardan bazıları şunları içerir;
- Sigara kullanımı,
- Genizakıntısı,
- Solunumyollarını döşeyen mukoza tabakasında kuruluk,
- Gastroözofageal reflühastalığı,
- Astım,
- Solunum yolualerjileri,
- Bazı ilaçlar(Örneğin ACE inhibitörleri),
- Kistikfibrozis,
- KOAH (Kronikobstrüktif akciğer hastalıkları),
- Üst solunumyolu ve yutma kaslarının koordinasyonunu zayıflatan parkinsonizm gibinöromüsküler hastalıklar,
- Tüberküloz
- Akciğermantar enfeksiyonları,
- Akciğerembolisi,
- Akciğerkanseri
Eğer öksürük, hafifleme eğilimigöstermeden 3 hafta boyunca devam etmişse ya da daha da şiddetli bir halegelirse doktora gitmek doğru davranış olacaktır. Çoğu durumda, öksürükte alttayatan ciddi bir hastalık saptanmaz. Ancak nadir durumlarda uzun süreli öksürük,akciğer kanseri veya kalp yetmezliği gibi acil tedavi gerektiren daha ciddi birhastalığın işareti olabilir. Aşağıdaki durumlarda mutlaka bir sağlık kuruluşunabaşvurarak ileri tetkik ve tedavi yaptırmakta fayda vardır;
- Şiddetliöksürük varsa,
- Öksürükteartma olursa,
- Öksürüğeeşlik eden kilo kaybı durumunda,
- Boyunbölgesinde ele gelen şişliklerin varlığında,
- Yutmagüçlüğü gelişirse,
- Seste kalıcıdeğişiklikler ortaya çıkarsa,
- Kan tükürmeşikâyeti de varsa,
- Nefes almadagüçlük yaşanıyorsa,
- Göğüs ağrısıgelişirse,
- Düşmeyendirençli ateş varlığında.
Kuru öksürük nedir?
Beraberinde balgam (mukus) üretimiolmayan öksürük kuru öksürük olarak tanımlanır. Alerjilerden asit reflühastalığına kadar birçok farklı rahatsızlık kuru öksürüğe neden olabilir. Bazıdurumlarda ise öksürüğe işaret eden açık bir sebep yoktur. Sebep ne olursaolsun, devam eden kuru bir öksürük, özellikle de geceleri artış gösteriyorsahayat kalitesini ciddi şekilde etkileyebilir.
Kuru öksürüğün yaygın nedenlerindenbiri olan astım, solunum yollarında şişme ve daralma ile seyreden bir durumdur.Astımda balgamlı öksürük de görülebilir; fakat daha sık olarak kuru öksürükvardır. Kuru öksürük nedenlerinden bir diğeri ise bir tür kronik asit reflüsüolan gastroözofageal reflü hastalığıdır. Bu hastalıkta mide asidi düzenliolarak yemek borusuna geri kaçar. Mide asidinin yemek borusunda meydanagetirdiği tahriş öksürük refleksini tetikleyebilir. Öksürükle birlikte göğüsteağrı, yanma, yutma güçlüğü, hafif ses kısıklığı gibi belirtiler de vardır.
Bir diğer kuru öksürük nedeni degeniz akıntısıdır. Mevsimsel alerjiler ve grip gibi solunum yolurahatsızlıklarında ortaya çıkabilir. Hastalık döneminde üretilen mukus yapısıile normal zamanda üretilen mukus yapısı arasında bazı farklar mevcuttur.
Bu rahatsızlıklarda geniz akıntısı obölgedeki sinir uçlarının tetiklenmesine neden olarak öksürük refleksinitetikleyici etki gösterebilir. Boğaz ağrısı, yutkunma güçlüğü ve gece öksürüğü,geniz akıntısı ile birlikte görülebilecek belirtiler arasında yer alır.
Viral enfeksiyon hastalıklarıarasında yer alan soğuk algınlığı gibi rahatsızlıkların belirtileri genellikle1 hafta içerisinde gerileme eğilimindedir. Bu solunum yolu hastalıklarınınbelirtileri arasında yer alan öksürük diğer belirtiler hafiflemesine rağmendevam edebilir. Grip sonrası öksürük genellikle kuru nitelikte olup 2 ay gibiuzun bir süre boyunca kendisini gösterebilir.
Kuru öksürüğe yol açan diğernedenler arasında;
- Çevreseltahriş edici ajanlar,
- ACEinhibitörleri olarak adlandırılan tansiyon ilaçları,
- Boğmacahastalığı,
- Pnömotoraks,
- Akciğerkanseri,
- Kalpyetmezliği şeklinde sıralanabilir.
Kuru öksürüğe ne iyi gelebilir?
Kuru öksürüğün en iyi tedavisi,öksürüğe neden olan sorunun tespit edilip buna yönelik tedavi uygulanmasıdır.Soğuk algınlıkları söz konusu ise bunların bakteriyel kaynaklı olması halindeantibiyotik ilaçlardan yararlanılabilir. Astım hastalarında, kısa vadeli ataktedavilerinde bronkodilatör ilaçlar, uzun vadeli tedavide ise kortikosteroidlerreçetelendirilebilir. Reflü hastalarında ise antiasitlerden yararlanılabilir.
Bunların yanı sıra doğrudan öksürüğünazaltılabilmesine ve dindirilmesine yardımcı olacak semptomatik tedavileruygulanabilir. Boğaz spreyleri, pastiller, öksürük şurupları bunlara örnekolarak verilebilir. Ek olarak yatarken kullanılan yastığın yükseltilmesi, sıcakbir duş almak, ılık içecekler tüketmek öksürüğün dindirilmesine katkıdabulunur. Kuru öksürük nasıl geçer sorusuna yanıt olarak hastalar günlükyaşamlarında alabilecekleri bazı önlemlerin de olduğu belirtilebilir. Örneğinsigara ve tütün mamullerinin kullanımından kaçınmak, bunların dumanına maruzkalmayı önlemek, bol bol su içmek, havanın nemlendirilmesi için bazınemlendiricilerden yararlanmak veya odaları sık sık havalandırmak öksürüğünazaltılmasında oldukça etkilidir. Astım ve alerji sorunu bulunan kişilerin evdeve özellikle de yatak odasında antialerjik özelliğe sahip eşyaların kullanımınıtercih etmeleri de önemlidir.
Eğer siz de kuru öksürük sorunuyaşıyorsanız ve kuru öksürüğe ne iyi gelir diye merak ediyorsanız bir sağlıkkuruluşuna başvurarak muayeneden geçmenizde fayda vardır. Erken dönemdeöksürüğe ilişkin tedavi alarak durumun kronikleşmesini ve daha ciddi boyutlaraulaşmasını önleyebilir, sağlığınızı koruyabilirsiniz.
Alerjik öksürük nedir?
Alerjik öksürük, bağışıklıksisteminin grip veya soğuk algınlığı gibi bir enfeksiyondan ziyade bir alerjeneyanıtından kaynaklanan öksürük türüdür. Kronik kuru öksürüğü olan bireylerde budurum yüksek olasılıkla alerji ya da astımdan kaynaklanıyor olabilir. Alerjiköksürüğe genellikle hapşırık, burun tıkanıklığı, ciltte ve gözlerde kaşıntı,burun akıntısı, göz altında mor halkalar gibi başka alerji belirtileri de eşlikeder.
Balgamlı Öksürük Nedir?
Balgamlı öksürük, balgam üretimi ilebirlikte görülen öksürüğe denir. Balgam, göğüs veya boğazın arkasına birşey sıkışmış gibi bir hisse neden olur. Akciğer ve solunum yollarında normalşartlar altında da bir miktar mukus üretimi vardır.
Mukus, solunum yollarını nemlitutmak ve akciğerleri tahriş edici maddelerden korumak gibi vücut için yararlıbirçok işlevi yerine getirir. Fakat balgamlı öksürükte solunum sisteminde aşırıbir mukus üretimi söz konusudur. Balgamlı öksürük en çok soğuk algınlığı, gripgibi mikroorganizmaların neden olduğu enfeksiyonlardan kaynaklanır. Buhastalıkların seyri esnasında burun ve geniz akıntısı ile halsizlik gibibelirtiler hastalık tablosuna eklenebilir. Bu öksürük türü akut yada kronik şekilde kendisini gösterebilir.
Diğer nedenler arasında;
- Bronşit,
- Zatürre,
- Kronikobstrüktif akciğer hastalıkları,
- Kistikfibrozis,
- Astım bulunur.
Gece öksürüğü nedir?
Gece vakti özellikle uykuya yakınzamanlarda ortaya çıkan öksürük, kişinin uyku düzenini etkileyebileceği içinönemli bir konudur. Genellikle kuru nitelikte olan bu öksürüğün kontrol altınaalınmasında çeşitli damlalar, nemlendiriciler, dinlenme, öksürüğü tetikleyiciözellik gösteren irritan maddelerden kaçınma, reflü hastalığının kontrol altınaalınması ve sıvı tüketiminin arttırılması gibi çeşitli uygulamalar olumlu etkigösterebilir.
Öksürüğe ne iyi gelir?
Öksürüğe iyi gelen uygulamalarçoğunlukla hastanın kendini daha iyi hissetmesini sağlamayı amaçlar. Buyöntemler genellikle öksürüğün şiddetini azaltsa bile süresini kısaltmaz.Öksürüğe iyi gelen uygulamalardan bazıları şunları içerir;
- Genizakıntısı nedeniyle ortaya çıkan öksürükte bol sıvı tüketimi akıntınınyoğunluğunu azaltarak tahriş edici özelliğini minimum seviyeye indirir. Yinebol sıvı alımı öksürüğün diğer bir nedeni olan kış aylarında mukozamembranlarında gelişebilecek kuruluğu da önler.
- Pastillerboğazın arkasını uyuşturarak öksürük refleksini azaltmaya yardım eder.
- Sıcak bitkiçayları içmek de boğazı yatıştırır.
- Bal, boğazbölgesini kaplayarak tahrişi azaltır ve öksürüğün yatışmasına yardımcı olur.
- Sıcak birduş, burundaki sekresyonları incelterek öksürüğün hafiflemesine katkı sağlar.Sıcak duş hem soğuk algınlığı hem de alerjilerden kaynaklanan öksürükte etkiliolabilir.
- Kalorifereıslak havlu koyarak ya da buhar makinesi ile oda havasını nemlendirmek yardımcıolabilir.
- Parfümler vekokulu banyo spreyleri gibi kapalı alan hava kirleticilerinin kullanımındankaçınmak öksürüğün kontrolüne yardım edebilir. Bu tür ajanlar bazı insanlardakronik sinüs tahrişine neden olarak, sinüslerde aşırı mukus üretimi sonucundakronik öksürüğe zemin hazırlayabilir.
Öksürük nasıl geçer?
Boğaz ağrısı ve öksürük gibibelirtilerin hafifletilmesinde bal katkı sağlayabilir. 2 çay kaşığı bal, ılıksu ve limon ile hazırlanan sıcak çay öksürük şikayetinin kontrol altınaalınmasında etkili olabilir.
Nane yaprağının sağlığı olumlu yöndeetkileyebilecek birçok farklı özelliği vardır. İçinde yer alan menthol türevimaddeler üretilen mukusun parçalanmasına yardımcı olarak solunum yollarındatemizleyici etki gösterebilir.
Buharlı duşlar, sıcak çaylar ya dapastil gibi yöntemler size yardımcı olamadığında, öksürüğü hafifletmek içindoktorun önerdiği çeşitli ilaçlara kullanılabilir. Tedavide reçete edilebilenilaçlardan bazıları şunları içerir;
- Dekonjestanlar:Bu grup ilaçlar uygulandıkları bölgede yer alan kan damarlarıüzerinden etkilerini gösterirler. Bu damarlarda büzülmeye neden olandekonjestanlar böylelikle çevre dokulara kan akımının azalmasına veboyutlarının küçülmesine neden olur.
- Dekonjestanetki gösteren ilaçlar, şişmiş burun dokusunu küçülterek ve mukus üretiminiazaltarak burun tıkanıklığının giderilmesine ve akciğerlerdeki balgamınkurtulmasına yardımcı olur. Böylece aşırı balgamdan kaynaklanan öksürüğünkontrolünde ve nefes almanın rahatlatılmasında etkilidir.
- Balgamsökücü ilaçlar: Ekspektoran ilaçlar olarak da bilinen bu ilaç grubu, etkilerinimukus tabakasını yıkarak gösterir. Balgamın atılmasını kolaylaştırarak öksürüğühafifletir.
- Öksürükbaskılayıcıları ilaçlar: Göğüs ağrısına yol açacak kadar şiddetli öksürükdurumunda dekstrometorfan gibi öksürük kesici bir ilaç önerilebilir. Builaçların etki mekanizmalarının temelinde öksürük refleksinin baskılanması yeralır.
- Alerjiköksürükte antihistaminik grubu ilaçlar yardımcı olabilir.
- Astıma bağlıöksürük varsa tedavide astım ilaçları kullanılır.
Bebeklerde ve çocuklarda öksürük nedenleri nelerdir?
Bebeklerin hastalanmaları ve buhastalıkların seyri esnasında öksürük gibi çeşitli belirtiler göstermeleriaileler açısından üzüntü verici bir durumdur. Bebeklerdeki birçok rahatsızlıktaöksürük belirtisi oluşabilir ve hem altta yatan nedenin ortaya konması hemde etkin tedavinin planlanması açısından bebeklerin en yakın sağlıkkuruluşlarında değerlendirilmesi önerilir.
Özellikle nefes almada güçlük çekmebelirtilerinin ortaya çıktığı, nefes darlığının meydana geldiği, 3 aydan küçükyaştaki bebekler için 38 derece ve üzerinde ateş varlığı, öksürük ile birliktebir miktar kan gelmesi, yutkunma güçlüğü, ağzın tam açılmasında güçlük çekme veaşırı derecede büyük bademcikler gibi çeşitli belirtiler bebeklerde ortayaçıkan öksürük şikayetinin seyrinin acil bir durum olabileceğine işaret eder.
Serum fizyolojik damlalar, vakumetkisi gösteren araçlar ve ortamı nemlendirici aletler bebeklerde ortaya çıkanöksürüğün kontrol altına alınmasında katkı sağlayabilir.
Yetişkinlerde olduğu gibi çocuklarıiçin de öksürük önemli bir savunma mekanizmasıdır. Çocuklarda öksürük,genellikle vücudunun balgam, yabancı cisim gibi solunum yollarında bulunantahriş edici bir faktörden kurtulmaya çalıştığının işaretidir.
Çocuklarda sık görülen öksürüknedenleri arasında enfeksiyon, soğuk algınlığı, grip ve krup sayılabilir.Öksürük şikayetine neden olan enfeksiyon hastalığının türüne bağlı olaraköksürüğün karakteri değişkenlik gösterebilir. Bazı enfeksiyonlarda öksürüğünsesi kaba olarak duyulurken bazı rahatsızlıklarda ise bir ıslık sesini andırırtarzda bir özelliğe sahip olabilir.
Boğmaca, bakteriler tarafındanmeydana gelen ve belirgin öksürük şikayeti ile seyreden bulaşıcı bir enfeksiyonhastalığıdır. Hastalık etkeni bakterinin çeşitli toksinlerine bağlı olaraksolunum yollarında hasar ve ödem meydana gelir.
Bu hastalıktan muzdarip çocuklardaortaya çıkan şiddetli öksürük nöbetleri nedeniyle nefes darlığı oluşabilir.Çocuk, öksürük nöbetinin sonunda derin bir nefes alır. Çok yüksek derecedeolmayan ateş, burun akıntısı ve hapşırma gibi belirtiler, boğmaca hastalığındaöksürük şikayetine eşlik edebilir. Aşılanma ile önlenebilen hastalıklararasında yer alan boğmaca özellikle bebekler için tehlikeli bir hastalıktır.
Çocuklarda gelişen kronik öksürükise en sık olarak astımdan kaynaklanır. Ancak geniz akıntısı,bronşiyolit ya da reflü hastalığı gibi durumlar da kronik öksürük nedeniolabilir. Hava yollarının kronik olarak iltihaplanması ve daralması ileseyreden bir hastalık olan astım birçok faktör tarafından tetiklenebilir.Çevresel irritan maddeler, solunum yolu hastalıkları ve fiziksel aktiviteesnasında sarfedilen efor astım için tetikleyici faktörlere örnek teşkil eder.Kuru ya da yaş (balgamlı) nitelikte olabilen astım hastalarının öksürüğüçocukluk dönemindeki hastalarda oyun esnasında veya geceleri daha sık olarakortaya çıkma eğilimindedir. Astım atağı sırasında çocuğun nefes alıp vermesiile ıslık sesi duyulabilir.
Çocuklarda balgamlı öksürük solunumyollarına yabancı cisim kaçması, sigara dumanı ya da başka tahriş ediciçevresel ajanlardan kaynaklanabilir. Çocuklar ve bebekler ellerindeki cisimleriağız ve burunlarına götürme eğilimindedir. Bu cisimleri derin bir şekilde solunumyollarına çekmeleri halinde bu cisimler soluk alıp verme işleminde çeşitliderecelerde tıkanmalara neden olabilir. Yabancı cisimlerin tanı ve tedavisi enyakın sağlık kuruluşlarında acil olarak gerçekleştirilmelidir.
Lenf bezişişmesi
Lenf bezi nedir?
İnsan vücudunda kan dolaşımınabenzer şekilde, yağ yapıdaki maddelerin taşınması ve vücut savunmasınınsağlanmasında görevli başka bir dolaşım ağı olan lenfatik sistem bulunur.Lenfatik dolaşımını sağlayan lenf damarlarının üzerinde bir istasyon vekontrol noktası gibi çalışan lenf bezleri yer alır.
Normal lenf bezleri (düğümleri) 1-15mm çapı olan, kapsüllü ve yuvarlak şekilli dokulardır. Lenf damarlarıboyunca çoğunlukla gruplar halinde bulunurlar ve sıralanarak zincir gibigörünen yapılar oluştururlar.
Lenf bezleri, vücuda ait olmayanyabancı maddeleri tanıma özelliğine sahiptir. Antijen moleküller, bağışıklığınuyarılmasının temelini oluşturur. Mikroorganizmaların vücuttavarlığına işaret eden antijenler ve çeşitli yabancı maddeler, lenfdamarları yoluyla lenf bezlerine ulaşır ve savunma hücreleri tarafındanalgılanır. Daha sonrasında bağışıklık sistemi bu uyarana yönelikgerekli cevabın oluşturulması için savunma mekanizmalarını hareketegeçirir ve bu mikroorganizma ve yabancı maddelerin ortadankaldırılması sağlanır.
Lenf bezleri (düğümleri) nerede bulunur?
İnsan vücudunda 600’e yakın lenfdüğümü bulunur. Dolayısıyla vücutta geniş bir dağılım gösterirler:
• Kafanın arkası
• Kulağın ön vearkası
• Boynun ön vearkası
• Çenenin altında
• Köprücükkemiğinin üst kısmında
• Koltukaltlarında
• Dirseklerinçevresinde
• Kasıklarda
• Diz çevresinde
Aynı zamanda, göğüsün ortasında vekarın içinde de daha derin yerleşimli olarak lenf düğümleri bulunur.
Lenf bezleri (düğümleri) neden şişer?
EBV (Epstein Barr Virüsü) nedeniyleoluşan infeksiyöz mononükleoz ya da herpetik virüs ailesinde yer alanvirüsler nedeniyle meydana gelen suçiçeği ve zona gibi viralhastalıklar durumunda lenf bezlerinde büyüme gelişebilir. HIV nedeniyle oluşanAIDS kliniğinde ise vücut genelinde lenf bezi büyümeleri ortaya çıkar.Streptokok olarak adlandırılan bakterilerin solunum yollarında meydanagetirdiği boğaz enfeksiyonları sebebiyle de çene altı ve boyun bölgesindekilenf bezlerinde büyüme oluşabilir.
Lenfoma, lösemi ve vücudundiğer organlarında oluşan kanserlerinin lenf düğümlerine sıçraması sonucu lenfbezlerinde büyüme görülebilir.
Romatizmal hastalıklar, kişininsavunma hücrelerinin kendi doku ve organlarına saldırması sonucu oluşanotoimmün hastalıklar; karbonhidrat ve yağ yapıdaki besin maddelerinin vücuttamuhafaza edilmesiyle alakalı sorunları ifade eden depo hastalıkları, çeşitliilaçlar ve toksik maddelere maruziyet nedeniyle lenf bezlerinde büyüme meydanagelebilir.
Vücudun belirlibölgelerinde büyük olarak saptanan lenf bezlerinin lokalizasyonu ile bazıhastalıklar arasında ilişki bulunur. Lenf bezi büyümesi en çok baş& boyun bölgesinde yerleşim göstermektedir. Baş ve boyun bölgesindemeydana gelen büyümeler genellikle viral bir solunum yolu enfeksiyonu nedeniyleortaya çıkar. Köprücük kemiği üzerinde yer alan büyümeler kötü huyluhastalıklar açısından uyarıcıdır. Koltuk altı ön bölgesindeki lenf bezlerindebüyüme meydana gelmesi, meme kanseri açısından önem arz eder. Lenf bezibüyümelerinin en sık gözlendiği bölgelerden biri de kasıkların çevresidir.Çeşitli enfeksiyonlara bağlı olarak kasık bölgesinde yer alan lenfdüğümleri 2 cm. ve üzeri boyuta ulaşabilir.
2 veya daha fazla, farklı vücutbölgelerinde yer alan lenf bezlerinde şişme meydana geldiği zaman, bu durumyaygın (jeneralize) lenf düğümü büyümesi olarak adlandırılır. Bir bölgedekilokalize büyümelere göre daha ciddi durumlarla ilişkili olduğu için, yaygınlenf bezi büyümeleri açısından dikkatli olunmalıdır.
Lenf düğümü büyümelerinin yerleşimidışında, büyüklüğü, ağrılı ve hassas oluşu veya kıvamı altta yatan nedenhakkında yönlendirici özellik taşıyabilir.
- Lenfdüğümlerinin boyutları göz önüne alındığında erişkin bireylerde, genellikle 1cm. çapa kadar olan büyümeler normal kabul edilir. Dirsek çevresinde bu sınır0.5 cm’e indirilirken, kasık bölgesinde ise 1,5-2 cm. çapa sahip lenf düğümlerinormal kabul edilir. Çocuklarda ise lenf bezleri açısından genel olarakhastalık ilişkili kabul edilen sınır değer 2 cm. çapa sahip lenfdüğümleridir.
- Büyüyen lenfbezinin kıvamının lastik gibi olması lenfoma hastalığının belirtisi olabilir.Enfeksiyona bağlı oluşan büyümeler daha yumuşak kıvamlıyken, büyümüş lenfdüğümünün sert yapıda olması altta yatan bir kanser varlığına işaretedebilir.
- Lenf bezlerikapsüllü dokulardır. Büyümeleri sonucu kapsülleri gerilir ve ağrı oluşabilir.Ağrının kaynağı genellikle inflamatuar bir süreçtir. Şişen bezin etrafında ısıartışı ya da kızarıklık gibi bulgular altta yatan sebebin enfeksiyon olduğunudestekleyen işaretlerdir.
- Büyüyen lenfdüğümünün çevre dokulara yapışık olması ve hareketinin kısıtlanması, altta yatan bir kanserin lenf düğümüne sıçramasına bağlı olarakoluşabilir.
Büyüyen lenf bezinde hangi tanı yöntemleri kullanılır?
Fizik muayene esnasında hekim,büyümüş lenf bezinin özelliklerini değerlendirir. Vücudun genelinde ya da tekbir bölgesinde oluşu, boyutları, etrafındaki kızarıklık veya sıcaklık hissi,hassasiyeti, kıvamı ve hareketliliği değerlendirilir.
Tam kan sayımı, sedimantasyon (ESR),karaciğer ve böbrek fonksiyonları, viral ya da bakteriyel bir etken nedeniyleoluştuğu düşünülen lenf bezi büyümelerinde, etken olduğu düşünülenmikroorganizmaya ait laboratuvar testleri, altta yatan hastalığınaydınlatılması amacıyla istenebilir.
Hekim tarafından gerçekleştirilenfizik muayene ve laboratuvar testleri sonrası tespit edilen büyümüş lenfdüğümlerinin incelenmesi amacıyla, görüntüleme yöntemlerinden ilk olarakultrasonografiye başvurulabilir. Göğüs hastalıkları ile ilgili şüphelidurumlarda akciğer grafisi çekilebilir. Büyümüş lenf düğümlerinin vücuttadağılımının saptanması amacıyla bilgisayarlı tomografi ve pozitron emisyontomografisi (PET/BT) kullanılabilecek diğer görüntüleme yöntemleridir.
Anormal lenf düğümü bulguları vekötü huylu hastalığı destekleyen belirtiler varlığında, altta yatan hastalığınaydınlatılması amacıyla biyopsi işlemi yapılabilir. Lenf bezleri üzerindeyapılan biyopsi işlemi eksizyonel olarak gerçekleştirilir. Eksizyonelterimi, şüphelenilen lenf bezinin bütünlüğünü koruyarak tamamen çıkarılmasıanlamına gelir ve bu işlem için genellikle en büyük lenf düğümü seçilir.Çıkarılan lenf düğümü üzerinde mikroskobik olarak, patolojik ve histolojikinceleme gerçekleştirilir.
Büyüyen lenf bezleri nasıl tedavi edilir?
Lenf bezi büyümelerinde hastalığınseyrini ve tedavi seçiminin temelini, altta yatan hastalık belirler. Viral yada bakteriyel enfeksiyon kaynaklı olarak oluşan bölgesel büyümeler destektedavisi ya da ilaç kullanımı sonrasında gerileyebilir. Genel olarak bölgeselbüyümeler vücut genelinde olan büyümelere göre daha iyi bir seyre sahiptir.Şişen lenf bezlerinin hassas ve ağrılı olması durumunda o bölgeye sıcak kompresuygulamak ağrının rahatlamasını sağlayabilir. İstirahat etmek ve doktorunbilgisi dahilinde kullanılan ağrı kesiciler de belirtilerin kontrolü amacıylabaşvurulabilecek diğer seçeneklerdir.
Viral hastalıklara bağlı olarakşişen lenf bezleri genellikle hastalığın atlatılması sonrasında normal boyutageriler. Bakteriyel nedenlerle oluşan büyümelerde tedavi amacıylaantibiyotikler kullanılır.
Lenf bezi büyümesi, kullanılanilaçlar nedeniyle oluştuğu tespit edilirse mümkün olduğu taktirde mevcuttedavinin alternatifinin oluşturulması için ilgili bölümden yardımalınmalıdır.
Bağışıklık sistemindeki sorunlarnedeniyle oluşan romatizmal hastalıklar için altta yatan nedene yöneliktedavi planlanırken, kanser nedeniyle büyümüş lenf bezlerinde hastalığıntedavisi amacıyla cerrahi girişimler, kemoterapi veya radyoterapiuygulamalarına başvurulabilir.
Vücutta tespit edilen lenf bezibüyümesi nedenleri, basit enfeksiyonlardan hayatı tehdit eden kanserlere kadargeniş bir yelpazede olması nedeniyle fark edilmesi durumunda en yakın zamandasağlık kuruluşlarına başvurulması önerilir. Altta herhangi bir sebep yoksa,lenf bezi büyümesi devam ediyor ya da 1 aydan uzun süredir aynı boyuttaysa,eşlik eden ateş, gece terlemesi ve kilo kaybı gibi durumlar sağlıkkuruluşlarına başvurmayı gerektiren alarm semptomlardır.
LARENJİT
Larenjit, ses kutunuzun (gırtlağınızın) veya ses tellerinizin aşırıkullanım, tahriş veya enfeksiyon nedeniyle iltihaplanmasıdır.
Ses kutunuz içinde bulunan ses telleri, yumuşak bir biçimde hareket eder vetitreşimler aracılığıyla sesleri oluşturur. Ancak iltihaplanma durumuyaşadığınızda, ses kutunuz şişer ve sesiniz kısık olarak çıkar. Hatta bazılarenjit vakalarında ses tespit edilemez hale gelir. Bunun yanında nefes almazorluğundan, boğaz ağrısından ve sesinizin boğuk çıkmasından şikayet edersiniz.
Larenjit akut (kısa süreli) veya kronik (uzun süreli) olur. Üç haftadankısa sürerse akut larenjit, üç haftadan fazla sürerse kronik larenjit olaraktanımlanır. Larenjit vakalarının çoğunda geçici bir virüs kaynaklı enfeksiyongörülür ve durum ciddi değildir. Eğer ses kısıklığınız uzun süre devam ederse,altta yatan daha ciddi bir tıbbi sorun araştırılır.
Ayrıca bakteriyel enfeksiyonlarla birlikte, endüstriye ait dumanlarısolumanız gibi çevresel faktörler de, sigara tüketmeniz gibi zararlıalışkanlıklarınız da larenjite neden olabilir.
Larenjit belirtileri nelerdir?
Larenjitin genellikle soğuk algınlığı, grip, sinüzit veya bronşit gibi başkahastalıklarla ilişkisi vardır. Çocuklarda ve yetişkinlerde görülen belirtilerçoğunlukla benzerdir. Belirtiler şu şekildedir:
* Ses kısıklığı
* Zayıf ses veya ses kaybı
* Boğazda gıdıklanma hissi
* Boğaz ağrısı
* Kuru boğaz ve kuru öksürük
* Düşük dereceli ateş
* Konuşmada zorluk
* Yutkunma güçlüğü
* Sürekli boğazı temizleme dürtüsü
* Hırıltı
Larenjit nedenleri nelerdir?
AKUT LARENJİT
Larenjit vakalarının çoğu kısa sürelidir ve altta yatan nedeninbulunmasından sonra iyileşir. Akut larenjitin en yaygın nedeni, üst solunumyolu enfeksiyonu gibi viral bir enfeksiyondur.
Akut larenjitin nedenleri şu şekildedir:
* Soğuk algınlığına neden olanlara benzer viral enfeksiyonlar
* Bakteriyel enfeksiyonlar
* Fazla alkol tüketimi
* Çığlık atmak, tezahürat yapmak, sürekli şarkı söylemek gibi sesin aşırıveya kötü kullanımı
* Ayrıca bebeklerin veya çocukların sürekli ağlaması, seslerini hayvanlarıveya çizgi film karakterlerini taklit etmek için değiştirmesi
KRONİK LARENJİT
Kronik larenjitin en yaygın nedeni reflüdür. Midenizdeki asitlerinboğazınıza kadar geri gitmesi ve gırtlağınıza ulaşması bu bölgeyi tahriş eder.Bunun yanında kronik larenjite neden olan diğer durumlar şunlardır:
* Sigara içmek veya elektronik sigara içmek
* Alerjiler
* Astım ilaçları gibi solunan ilaçların neden olduğu boğaz tahrişi
* Pamukçuk mantarı gibi bir mantar enfeksiyonu
* Boğaza darbe alınması ile yaralanma
* Kimyasal dumanların solunması
* Sinüs hastalığı
* Kanser
* Ses tellerinizde meydana gelen çeşitli hasarlar gibi diğer sağlıksorunları da kronik larenjit olma olasılığınızı artırır.
Bazen belirtiler, altta yatan başka sağlık sorunları sebebiyle bunlardandaha ciddi olabilir. Örneğin; 6 ay- 3 yaş arası çocuklarınızda, havlama tarzıöksürük, solunum güçlüğü, hafif ateş, ses kısıklığı ve ses kabalaşması var ise,bu krup hastalığı olabilir. Krup, enfeksiyona bağlı üst solunum yolununtıkanması durumudur.
Larenjit tanısı nasıl konulur?
Muayeneye geldiğinizde, öncelikle tam bir kulak burun boğaz taramanızyapılır ve boynunuzdaki şişlik durumu, burnunuzdan veya boğazınızdan sestellerinizi etkileyebilecek akıntının veya bu bölgelerdeki enfeksiyonun varlığıaraştırılır. Ses kısıklığınızın başlama zamanı, yakın geçmişte bir üst solunumyolu enfeksiyonu atlatıp atlatmadığınız tedaviniz açısından önemli bilgilerarasındadır.
Akut larenjit genellikle birkaç hafta içinde geçse de doktora ihtiyaçduymanız durumunda, doktorunuz ilk olarak boğaz kültürü uygular. Kültür,larenjite neden olan bakteri veya virüsü büyütüp sorunu tespit etmeyi sağlar.Buna yönelik ilaç tedaviniz başlar.
Larenjitin en yaygın belirtisi ses kısıklığıdır. Kronik ses kısıklığınızvarsa, doktorunuz tıbbi geçmişinizi ve gösterdiğiniz belirtileri gözdengeçirir. Sesinizi dinlemek ve ses tellerinizi incelemek ister. Larenjitteşhisine yardımcı olmak için kullanılan bazı teknikler şöyledir:
*Laringoskopi: Laringoskopi adı verilen bir uygulamayla, doktorunuzboğazınızın arkasına bakmak için, bir ışık ve minik bir ayna kullanarak sestellerinizi detaylı ve yakından inceler. Bu işlem esnasında acı hissetmezsiniz.
Buna alternatif olarak doktorunuz, fiber optik laringoskopi kullanabilir.Bu, küçük bir kamera ve ışığın bulunduğu ince, esnek bir tüpün (endoskop)burnunuzdan veya ağzınızdan boğazınızın arkasına yerleştirilmesidir.Yerleştirme işleminin ardından, doktorunuz siz konuşurken ses tellerinizinhareketini izler ve tahriş, kızarıklık, ses kutusundaki lezyonlar, şişlik gibilarenjit belirtilerini arar.
*Biyopsi: Doktorunuz, ses kutusu bölgesinde şüpheli bir kitle ya da nodülgörürse, mikroskop altında incelenmek üzere bir doku örneği alır. Bu işlemebiyopsi denir. Bir patolog, dokuların anormal olup olmadığını belirlemek üzerealınan doku örneğini inceler.
*Doktorunuz ayrıca röntgen ve alerjik hastalıklar için test de yapabilir.
Larenjit tedavi yöntemleri nelerdir?
Akut larenjit genellikle bir hafta içinde kendiliğinden iyileşir. Sesinizidinlendirmeniz, sıvı tüketmeniz ve havanızı nemlendirmeniz gibi kişisel bakımönlemleri de şikayetlerinizin azalmasına yardımcı olur.
Kronik larenjit tedavileri, sigara veya aşırı alkol kullanımı gibi alttayatan nedenleri tespit ederek tedavi etmeyi amaçlar.
Doktorunuz larenjit tedavisinde şu ilaçları kullanır:
* Antibiyotikler: Neredeyse tüm larenjit vakalarında, sebep virüsolduğundan antibiyotikler işe yaramaz. Ancak bakteriyel bir enfeksiyonunuzvarsa, doktorunuz bir antibiyotik önerir.
* Kortikosteroidler: Bunlar, vücudunuzun doğal olarak ürettiği kortizolgibi hormonları taklit eden insan yapımı ilaçtır. Kortikosteroidler ses teliiltihabını azaltmaya yardımcı olur ve şişliği giderir.
* Ağrı kesici ilaçlar: Ağrınız varsa, doktorunuz size uygun bir ağrı kesiciönerir. İlaçlarınızın, ne sıklıkla ve ne kadar alınması gerektiğine ilişkintalimatları izlemelisiniz.
Diğer tedaviler
* Ses terapisi: Özellikle mesleki nedenlerden (öğretmen, ses sanatçısı vb.)ses kısıklığı yaşıyorsanız, bir dil terapisti, size sesinize nasıl özengöstereceğinizi ve onu zorlayan davranışları nasıl azaltacağınızı öğretir.
* Ses kutunuzda (gırtlakta) kitle, polip ya da başka hastalık olmasıdurumlarında, tedavi için ameliyat olmanız gerekebilir.
Evde Bakım
* Bol sıvı tüketin. Önceleri yutmak acı verici olabilir, ancak ne kadar çoksıvı alırsanız o kadar iyidir. Ayrıca alkol ve kafeinden uzak durun.
* Nemlendiriciler ve mentol inhalatörleri (ilaçları solumak için kullanılanaparat) kullanın. Nem, larenjit tedavisi sırasında sizin dostunuzdur ve mentolde yatıştırıcı etki gösterir.
* Ilık tuzlu suyla gargara yapın. Tuzluluk sadece bölgeyi yatıştırmaklakalmaz, aynı zamanda şişliği de azaltır.
* Ayrıca boğaz ağrısını iyileştirici etkisiyle bilinen, okaliptüs ve nanegibi otlar içeren boğaz pastillerini de emebilirsiniz.
* Kuru, dumanlı veya tozlu ortamlardan uzak durun.
* Fısıldamak gibi ses tellerinizi daha fazla yoran hareketlerden kaçının.
* Meyan kökü, hatmi ve kaygan karaağaç gibi bazı şifalı bitkiler, boğazağrısını kesiciler olarak bilinir, ancak bazı ilaçlarla etkileşime girerler.Bunları almadan önce doktorunuza mutlaka danışın.
Larenjit nasıl önlenir?
Sesinizi sağlıklı tutmak ve larenjite neden olabilecek kuruluğu ve tahrişiönlemek için bu adımları izleyin.
* Boğazınızı kurutan kahve, soda veya kafein içeren diğer ürünleritüketmeyin.
* Gün boyunca bol su içerek susuz kalmayın.
* Sigara içmeyin ve ikinci el sigaradan uzak durun. Sigara içmek genelolarak sağlığınız için kötüdür ama aynı zamanda ses tellerini de zarar verir.
* Boğazınızı temizlemek gibi ses tellerinizin tahrişini ve şişmesinitetikleyen hareketlerden uzak durun.
* Özellikle son zamanlarda daha çok dikkat etmeniz gereken durum elhijyenidir. Viral bir enfeksiyondan korunmanız için ellerinizi temiztutmalısınız. Ellerinizi sık sık ve uygun şekilde yıkayın.
Kulaktıkanıklığı nedir? Kulak tıkanıklığı neden olur?
Basit bir rahatsızlık gibigörünen kulak tıkanıklığı, kişinin yaşam kalitesini oldukça düşürürve rahatsızlık verir. Çoğu zaman geçici bir durum olan kulak tıkanıklığı,yaygın görülen, farklı yaş ve cinsiyetten kişileri etkileyen birrahatsızlıktır. Kulak tıkanıklığı, pek çok farklı hastalığa yol açabileceğigibi birçok hastalıktan da kaynaklanabilir. Seslerin net duyulmasına engel olanbu durum, bazen uğultulu bir işitmeye ya da çınlamaya yol açabilir. Genelliklebanyo sonrası oluşan tıkanmaların esas nedeni yumuşayan kulak kirinin kulakçubuğu ile birlikte iç kulağa doğru itilmesidir. Kişinin, hekime gitmek yerinekendi başına açmaya çalıştığı kulak tıkanıklığı, çoğu zaman daha da kötü birhal alarak rahatsızlık hissinin artmasına ve işitme duyusunun azalmasına yolaçar. Kulak tıkanıklığının bir haftadan uzun sürmesi durumunda,tıkanıklığa eşlik eden baş dönmesi, kulak ya da burunda ağrı veya akıntı,burun kanaması gibi şikayetlerin varlığında mutlaka hekime gidilmelidir.Sıklıkla sorulan ” Kulak tıkanıklığına ne iyi gelir?” sorusuna yanıtaramadan önce “Kulak tıkanıklığı nedir?” sorusunu yanıtlamakgerekir.
Kulak tıkanıklığı nedir?
Kulak içinde basınç ve dolgunlukhissedilmesine yol açan kulak tıkanıklığı, geçici bir işitme kaybı olaraktanımlanabilir. Yaygın görülen, farklı yaş ve cinsiyetten kişileri etkileyenkulak tıkanıklığı, kulak kanalının farklı nedenlerden dolayı kapanmasıve östaki borusunun kulak zarının iki tarafına da eşit hava basıncınısağlayamaması durumunda oluşur. Östaki borusu, orta kulak ile genzin arkatarafını birbirine bağlayan kanal gibidir. Orta kulağın havalanmasını ve kulakiçi basıncın eşitlenmesini sağlayan östaki borusunun işlevini yerinegetirememesi, seslerin bir duvar arkasındaymış gibi uğultulu bir şekildeduyulmasına yol açar. Negatif basıncın etkisiyle normal işitmeyi engelleyen bugeçici durum, tıkanıklık ve dolgunluk hissi ile kişinin hayat kalitesinidüşürür. Ayrıca kulak içine yabancı cisim kaçması gibi sebepler de kulaktıkanıklığına yol açabilir. Kulak tıkanıklığı ilerleyen safhalarda kişininduyma yetisinin azalmasına neden olabilir.
Kulak tıkanıklığı neden olur?
Kulak tıkanıklığının en yaygınsebebi yükseklik değişimidir. Orta kulaktaki basınç değişimine bağlı olarakyaşanan bu durum, hemen herkes tarafından tecrübe edilmiştir. Genellikle esnemeile giderilen bu tıkanıklık, basınç farklılıklarından kaynaklanır. Kulağınkulak çubuğuyla temizlenmesi de kulak tıkanıklığına neden olan bir diğer yaygınsebeptir. Kulak çubuğu, kulak kiri olarak adlandırılan salgının kulak içinedoğru itilmesine ve dolayısıyla salgının kulağı tıkamasına yol açar. Uzunsüreli tıkanıklığa, ağrı ve işitme kaybına yol açabilen kulak tıkanıklığı pekçok farklı sebepten dolayı oluşabilir. Kulak tıkanıklığının yaygın olarakgörülen bazı nedenleri aşağıda sıralanmıştır:
- Buşon: Halkarasında kulak kiri olarak da bilinen buşon, kulak tıkanıklığının en yaygıngörülen sebepleri arasında yer alır. Kulak kanalı olarak adlandırılan ya dafarklı bir deyişle kulak tüylerinin bulunduğu bölgede serumen adlı birsalgı salgılanır. Koyu sarı renkteki bu sıvının amacı, dışarıda bulunan toz vebenzeri yabancı maddeleri dışarıda tutmak ve kulak zarını enfeksiyonlara karşıkorumaktır. Bu sıvının temizlenmesi, kulak kanalı içinde kuruluğa ve kaşıntıyayol açar. Aslında bir kir ya da pislik olmayan bu salgı, normalde kendi kendinekulak dışına atılır. Buşonun kulağı tıkaması genellikle yanlış yapılantemizleme işleminden kaynaklanır. Kulağı temizlemek için kulak çubuğu gibicisimler kulak içine sokulmamalıdır. Kulağın dış kısımlarından salgılananbuşon, normal şartlarda kulağın iç kısımlarına ulaşmaz. Bu işlem buşonun, kulakzarına doğru itilmesine ve kulağın tıkanmasına yol açar. Buşonun fazlasalgılanmasının sebebi, tozlu ve kirli ortamlarda uzun süre ile bulunmaktır.Ayrıca denize girmek, banyo yapmak gibi eylemlerden sonra da dış kulakta yeralan az miktardaki buşon şişerek kulağı tıkayabilir.
- Dış Kulak İltihabı: Kulak kepçesi ile kulak zarı arasında bulunan bölüm, dış kulak olarakadlandırılır. Tıpta otitis eksterna olarak tanımlanan dış kulak iltihabı özellikleyüzücülerde sıklıkla görülür. Bu yüzden zaman zaman yüzücü kulağı olarak daadlandırılır. Dış kulak kanalı iltihabının başlıca nedeni kulağın fazlamiktarda neme maruz kalmasıdır. Kulak kanalı içinde kalan su ya da nem,bakterilerin çoğalması için uygun ortamı sağlar. Dış kulak iltihabının en sıknedeni mantar ve bakteriyel enfeksiyonlar olsa da çok ender olarak alerjik vedermatolojik sebeplerden de görülebilir. Sarı ya da yeşil renkte kötü kokulubir akıntıya yol açan dış kulak iltihabı, kulak tıkanıklığına yol açanhastalıklar arasında yer alır. Bu rahatsızlıktan korunmak için yüzerkenkulaklar korunmalı, yüzme ve banyo gibi aktivitelerden sonra yumuşak pamuklakulak iyice kurulanmalıdır.
- Orta Kulak İltihabı: Akut otitis media olarak da bilinen orta kulak iltihabı;alerji, solunum yolu enfeksiyonları, boğaz ağrısı ve soğuk algınlığı sonucuoluşabilir. Kulak zarının arka tarafında işitmeyi sağlayan örs, çekiç ve üzengiadı verilen küçük kemiklerin yer aldığı hava dolu bölge, östaki borusu sayesindeburnun arkasına ve boğaza açılır. Enfeksiyon varlığında bölgede yer alan sıvı,orta kulaktan genze boşalamaz. Bu durumda kulak zarı arkasında toplanansıvı, orta kulak iltihabının hızla gelişmesine zemin hazırlar. Östakiborusunun etrafındaki dokunun bakteri ya da virüs nedeni ile enfekte olması yada şişmesi sonucu iltihaplanma oluşur. Geniz etinin, farkı sebeplerden ötürüşişmesi de orta kulak enfeksiyonu riskini artırır. Kulak ağrısı, kulaktıkanıklığı, denge kaybı, kulak akıntısı, kulak çevresinde kaşıntı gibisemptomlarla birlikte görülen orta kulak iltihabı, küçük çocuklar arasındayaygındır.
- Östaki Borusu Fonksiyon Bozuklukları: Burun, boğaz ve orta kulağı birbirine bağlayanöstaki borusu kulak içi basıncın dengeli olmasını sağlar. Östaki borusunda varolan rahatsızlık, orta kulak ile dışarıdaki hava basıncının eşitlenmesine engelolabilir. Bu durumda orta kulak zarar görebilir ve kulak tıkanıklığı ve kulakağrısı gibi belirtilere yol açabilir. Östaki borusuna ait problemler genellikleöstaki borusunun şişmesine ve enflamasyonuna yol açan soğuk algınlığı, alerji,kulak enfeksiyonları gibi rahatsızlıklardır. Östaki borusunun farklı sebeplerlebloke olması da orta kulak basıncının dış ortam basıncıyla eşitlenememesine,dolayısıyla çınlama, ağrı ve kulak tıkanıklığına yol açar.
Kulak tıkanıklığı nasıl açılır?
Hayatının bir bölümünde hemenherkesin bir kez yaşadığı kulak tıkanması son derece rahatsız edici birdurumdur. Sıklıkla sorulan “Kulak tıkanıklığı nasıl geçer?” ya da“Kulak tıkanıklığı nasıl açılır?” sorularının cevapları, kulaktıkanıklığının sebebine bağlı olarak değişiklik gösterir. Ancak çoğunluklakulak tıkanıklığının giderilmesi için östaki borusunun rahatlatılması ya dafarklı bir deyişle orta kulak basıncının dış ortam basıncıyla eşitlenmesiyeterlidir. Bunun için yutkunmak, su içmek, bir parça şeker emmek, esnemek veyasakız çiğnemek önerilebilir. Yapılan bu eylemlerin ardından duyulan pıt sesiile birlikte kulak tıkanıklığı açılır. Ayrıca derin bir nefes aldıktan sonranefesi burundan yavaşça vermek, bu işlemi yaparken burunu elle kapatmak dakulak tıkanıklığına iyi gelebilir. Kulakların rahatlatılması için sıcak subuharının solunması, sıvı alımının artırılması ve sıcak duş almak daönerilebilir.
Kulak kiri nedenolur?
Halk arasında kulak kiri olarakbilinen buşon, dış kulak olarak tanımlanan ve kulak kepçesi ile kulak zarıarasında yer alan bölgede oluşur. Dış kulağın daralan orta bölgesinde,cilt yüzeyinin altında kulak salgısını oluşturan salgı bezleri bulunur. Busalgı bezleri, dışarıdan kulak içine giren toz ve kirin kulak zarına ulaşmasınıengellemek için nemli bir salgı üretir. Kulağın içine giren toz ve kir, dışkulak yolunda bulunan ve tıp dilinde serumen adı verilen salgıya yapışır vekurur. Salgının kurumasıyla birlikte kulak kiri, dış kulaktan kulak kepçesinedoğru atılır. Tozlu ve kirli ortamlarda çalışan kişilerde kulak kirinin dahasık görülmesinin sebebi de budur. Dolayısıyla kulak kiri, yaygın olarakdüşünülenin aksine bir tür kir değil, kulağı enfeksiyonlardan koruyan ve kulağıntahriş olmasını önleyen doğal bir savunma sistemidir.
Kulak kiri neden olur?
Dış kulak, kulak kepçesi ile kulakzarı arasında yer alan silindirik biçimli, orta kısımda daralan, kemik vekıkırdaktan oluşan bölgedir. Bu bölgede cilt altında salgı bezleri bulunur.Salgı bezlerinin salgıladığı serumen adlı koyu kahverengi ya da açıksarı renkli salgı, kulağın içinin nemli olmasını sağlar. Bu salgının esasgörevi havadaki toz ve kum taneciklerinin yanı sıra bu gibi küçük partiküllerinkulak zarına ulaşmasını engellemektir. Dış kulak ile temas eden bu yabancımaddeler, dış kulağın silindirik yapısına yapışır. Serumen adlı bu salgı aynızamanda dışarıdan gelebilecek bakterilere karşı da kulağı korur. Kulak yolunagiren yabancı maddelerin kulak içi salgısına yapışması ile birlikte kulaksalgısı kurur. Cildin içten dışa doğru olan hareketinin yanı sıra çeneninhareket etmesiyle birlikte kulak yolunda bulunan kurumuş salgı, kulak kepçesinedoğru atılır. Kulak kiri olarak bilinen buşon oluşumunun temel sebebi kulak zarını,yabancı cisimlere ve bakterilere karşı korumaktır. Kulak salgısının çok sıktemizlenmesi, kulak zarını savunmasız bırakarak enfeksiyon oluşumunukolaylaştırır. Aynı zamanda kulak yolunda oluşan kuruluğa bağlı olarak kaşıntıgibi şikayetler de görülebilir. Kulak kiri neden olur sorusu bu şekildeyanıtlanabilir. Kulak kirinin oluşum nedenleri ise şöyledir:
- Tozlu vekirli ortamlarda uzun süre ile bulunmak
- Deniz, havuzve duş sırasında kulak salgısının şişmesi
- Dış kulakyolunun yapısal olarak dar olması ve bu yüzden buşonun kulak dışına atılamaması
- İşitmecihazı, tıkaç ve kulaklık gibi cihazların sık kullanılması
- Kulaktemizliğinin, kulak içine yabancı cisim sokularak yapılması
- Kulaksalgısının fazla olması
Kulak kiri neden birikir?
Kulak kiri, kulağın yapısının gereğikuruyunca kulak kepçesine atılır. Ancak bazı durumlarda kulak kiri, dış kulakyolunda birikerek işitme kaybı gibi şikayetlere yol açabilir. Kulak kirininbirikme nedenlerinin en yaygın olanı kulağın, bilinçsiz olarak temizlenmesidir.Kulak kiri, kulak zarından uzak ve kulak yolunun dışarıya yakın kısmındaoluşur. Bu yüzden kulak çubuğu ile kulağın içini temizlemek, dış bölümde oluşankulak kirinin kulak zarına doğru itilmesine ve bu bölgede birikmesine yolaçar. Bunun yanı sıra tozlu ve kirli ortamlarda uzun süre ile bulunmak, dışkulak yolunun yapısal olarak dar olması kulak kirinin birikmesine ve dışarıyaatılamamasına neden olur. Kulak salgısı, her zaman kulak yolunda bir miktarbulunur. Ancak bazı kişilerde denize, havuza ya da duşa girmek gibi eylemlerinsonucunda kulak kiri bir miktar şişer ve birikime yol açar.
Kulak kiri belirtileri nelerdir?
Kulak kiri olarak bilinen buşon,vücudun doğal savunma mekanizmalarından biridir. Aslında bir tür kir olmayanbuşon, bazı kişilerde hiçbir şikayete yol açmazken bazılarında kulak yolundabirikime yol açarak yakınmalara neden olabilir. Hastaların kulak kirinebağlı olarak yakınmaları çoğunlukla, kulan tıkanıklığı, işitme duyusununazalması, uğultu, çınlama, baş dönmesi, kuru öksürük, kulakta dolgunluk hissi,ağrı, koku, akıntı ve kaşıntı şeklindedir. Bu şikayetler her iki kulaktaolabileceği gibi tek taraflı da olabilir. İşitme kaybı, kişinin kendisinisosyal ortamdan soyutlamasına neden olacak kadar şiddetli olabilir. Bu gibi şikayetlerinvarlığında kişi KBB uzmanına başvurarak muayene olmalı ve gerektiğinde kulakkiri temizleme işlemi yaptırılmalıdır.
Kulak kiri nasıl temizlenmelidir?
Kulak içindeki salgı, çoğunlukla tozve kirle temas etmesi sonucunda kuruyarak kulak kepçesine atılır. Kulak kiriolarak adlandırılan kulak salgısı, kulak zarına uzak ve kepçesine yakın birbölgede oluşur. Bu yüzden kulak kirinin temizliği, kulak temizleme çubuğuolarak bilinen pamuklu çubuk ya da kulağın iç kısmına sokulan diğer yabancıcisimlerle yapılmamalıdır. Bu tip işlemler ile yapılan kulak temizliği,kulak kirinin içeri doğru itilmesine neden olur. Son derece hassas olan kulakyolu ve kulak zarı, kulağın yabancı cisimlerle temizlenmeye çalışılması ilezedelenebilir ve hatta bu işlem, kulak zarının yırtılmasına yol açabilir. Kulakkiri temizliği, temiz bir bez ile dış kulağın silinmesi şeklinde yapılabilir.Ancak kulak kirinin şişmesi ya da yapısal darlığa bağlı olarakkendiliğinden kulak dışına atılamaması durumunda KBB uzmanına başvurularak kulaktemizliği yaptırılmalıdır. Bu tip problemi olan kişiler her 6 ya da 12 ayda birkez kulaklarını temizletebilir. Yaygın inanışın aksine kulak temizletme işlemiherhangi bir alışkanlığa yol açmaz.
Hekim kulak kirini nasıl temizler?
Kulak temizliğinin kulağına yabancıcisimler sokularak yapılması son derece sakıncalıdır. Kişinin, kulak kirinebağlı şikayeti olması durumunda kulak temizliği için KBB uzmanına başvurmasıgerekir. Hekim, kulak muayenesinden sonra kişiye rahatsızlık veren kulak kirinifarklı yollarla temizleyebilir:
- Küret: Hekim,öncelikle ilgili kulağa kulak kirinin yumuşaması için özel bir solüsyondamlatır. Ardından buşon küreti ile kulak kirini dışarı çıkarır.
- Aspirasyon: Küretişleminde olduğu gibi öncelikle kulak kirinin yumuşaması için hekim, özelsolüsyonu kulağa damlatır. Ardından vakumlama işlemi olarak bilinen aspirasyonişlemine başlar. Bu işlem, aspiratör adlı cihazla yapılır. Sertleşmiş ve kulakdışına atılamayan kulak kiri, bu cihaz sayesinde çekilerek kulak dışınaçıkarılır.
- Lavaj: Kulağınyıkanması olarak da bilinen lavaj işlemi öncesinde hekim, kulak kirininkulaktan çıkışını kolaylaştırmak için kulağa özel bir solüsyon damlatır.Ardından temizlenecek kulak zemine bakacak şekilde baş yana doğru yatırılır.Kulak kiri tamamen boşaltılana dek ya da farklı bir deyişle solüsyon berrakgörünüme kavuşana kadar özel bir solüsyon kulak içine püskürtülür.
Tüm kulak temizleme yöntemlerisonrasında kişi hemen gündelik hayatına dönebilir. Ayrıca medikal olarakyapılan kulak temizletme işlemlerinin hiçbiri, yaygın olarak bilindiği gibialışkanlık yapmaz ya da kulağın daha çabuk kirlenmesine yol açmaz. Kulağıntemizlendikçe daha fazla kulak kiri üretmesi de doğru değildir. Dış kulağınkulak kepçesine yakın olan kısmından salgılanan salgının temel amacı, kulağınnemli tutularak dışarıdan gelebilecek toz ve kirin kulak zarına ulaşmasınıengellemektir. Kulak kirinin bazı insanlarda daha fazla olmasının sebebi isekulağın sık sık temizletilmesi değil diğer kişilere nazaran daha fazlakirli havaya maruz kalınmasından ya da kulak yolunun yapısal olarak darolmasından kaynaklanır.
Sizin de kulak kiri ile ilgilişikayetleriniz varsa en yakın sağlık kurumuna giderek kulak muayenesi olabilirve kulağınızı temizletebilirsiniz.
Kulak ağrısınasıl geçer? Kulak ağrısına ne iyi gelir?
Kulak ağrısı sebepleri
Kulak ağrılarının başlıca sebebienfeksiyonlardır. Kulağın farklı bölümlerinde oluşan enfeksiyonlara, farklıbulgular eşlik edebilir. Örneğin; iç kulak enfeksiyonunda, kulak ağrısınınyanında mide bulantısı, baş dönmesi veya kusma gözlenirken, dış kulakenfeksiyonlarında kulak kepçesinde ya da yolunda şişlik, kızarıklıkve kaşıntı gözlenebilir. Orta kulak enfeksiyonlarında ise zaman zamanateş ya da kulakta doluluk hissi vardır.
Kulak ağrısı neden olur?
Özellikle çocuklarda gözlenen kulakağrılarının en sık gözlenen nedeni orta kulak enfeksiyonlarıdır. Soğukalgınlığından sonra, çocukların aile hekimlerine getirilmesinin en yaygınikinci nedeni orta kulak enfeksiyonlarıdır. Orta kulak enfeksiyonları tıpdilinde otitis media olarak adlandırılır. Yapılan bir çalışmaya göre 3 yaşındanküçük çocukların %30’u her yıl otitis media nedeniyle doktora götürülür. Hatta,3 yaşına gelinceye kadar çocukların %80 ile %90’ı akut otitis mediageçirmiştir. Orta kulak enfeksiyonu, 6-15 ay arasında sıklıkla gözlenirken, 5yaş sonrasında görülme sıklığında ciddi bir düşüş olur. Yuva ve kreşlere gidençocuklar daha fazla risk altındadır. Orta kulak enfeksiyonu çocuklar kadarolmasa da, yetişkinlerde de gözlenebilir.
Kulak ağrısının sebepleri
Kulak kiri birikmesi: Kulak kirinormal olarak, kulakta salgılanan fizyolojik bir salgıdır. Bu salgı aşırısalgılandığında ya da yanlış temizlendiğinde, birikme yapıp sertleşerek kulakyolunu tıkar. Bu durum kulak ağrısına neden olabilmektedir. Gliserindamlatılarak kulak yolu temizlenebilir. Kulak temizlenmesi için kesinliklekulak çubuğu ya da sivri, delici maddeler kullanılmaması gerekmektedir.
Basınç değişimi: Özellikle uçaklarınyüksek irtifalara ulaştığı süreçte yaşanan basınç değişiminden dolayıkulakta bir ağrı hissedilir. Bu ağrı barotravma olarak adlandırılır. Kısasüreli de olsa, yetişkin ve çocuklar için acı verici olabilir. Orta kulakta,östaki borusu denen bir kanal orta kulak ile dış basıncın dengelenmesinisağlar. Bu boru tıkandığında basınç dengelenemez ve zarda bir gerilimhissedilir. Yutkunma, sakız çiğneme veya burun deliklerini kapatıp genze doğruüflenme hareketlerinin yapılması östaki borusunu açabileceğinden, bu türdurumlarda uygulanabilen bir yöntemdir. Aynı şekilde bebeklerin emmesisağlanarak ağrı hafifletilmeye çalışılmalıdır.
- Kulakyolunda yabancı bir madde bulunması: İstemli ya da istemsiz bir şekilde kulakyoluna yabancı bir madde sokulması bireyde ağrıya neden olmaktadır.
- Boğazenfeksiyonları: Kulaktan kaynaklanmasa da boğaz enfeksiyonları kulak ağrısıyapabilmektedir.
- Sinüsenfeksiyonları: Boğaz enfeksiyonları gibi sinüs enfeksiyonları da kulakağrısına neden olabilmektedir.
Kulak ağrısının sınıfları
Kulak ağrılarının bir diğersınıflandırılması ise ağrının primer ya da sekonder olmasına göreyapılmaktadır. Kulak kepçesi, dış kulak yolu, kulak zarı, orta kulak ve içkulak hastalıklarında ortaya çıkan ağrıya, primer (birincil), diğer organlarınhastalıklarında ortaya çıkan ağrıya ise sekonder (ikincil) ya da yansıyan kulakağrısı denilmektedir.
Primer kulak ağrısınedenleri aşağıdaki gibi sıralanabilir:
- Kulakkepçesinde; Travma, kan toplanması (hematom), kıkırdak iltihaplanması(perikondrit), yanık ve donma, tümörler
- Dış kulakyolunda; İltihaplanma, yabancı cisim, kulak kiri, zona, travma, tümörler
- Kulak zarıve orta kulakta, kulak zarı yırtılmaları, orta kulak iltihabı, orta kulaktasıvı toplanması, kulak arkası havalı boşlukların iltihabı (mastoidit) östakitüpü tıkanıklığı
Sekonder –yansıyan kulak ağrısınedenleri aşağıdaki gibi sıralanabilir:
- Çene eklemi hastalıkları
- Ağız içi veboğaz enfeksiyonları
- Diş kökenlihastalıklar
- Bademcikenfeksiyonu ve absesi
- Farenjit
- Ağız içiyaraları
- Bademcik vegeniz eti ameliyatı
- Tümörler
- Gırtlakkanseri
- Yemekborusunda yabancı cisim
- Yemek borusutümörleri
- Mide fıtığı
- Akciğerenfeksiyonları ve tümörler
Sekonder kulak ağrılarında alttayatan bazı hastalıklar hayati önem taşıdığından, geçmeyen kulakağrılarında ve kulak ağrısı dışında başka semptomlar da olduğunda muhakkakuzmana başvurulmalıdır.
Kulak ağrısına ne iyi gelir?
Kulak ağrısının tedavisi, altındayatan sağlık problemine göre değişmektedir. Sekonder kulak ağrılarında alttayatan sağlık problemi çözüldüğünde kulak ağrısı da biter. Primer ağrılardada ağrının sebebine göre farklı tedavi veya uygulamalar yapılabilir. Örneğinyukarıda bahsettiğimiz gibi çoğu uçak seyahatinde karşılaşılan ağrı geçici birdurumken, enfeksiyon nedeniyle kulak ağrısı yanında ateşi de getirebilir.
Kulak ağrıları enfeksiyon nedeniyleoluşuyorsa kulak burun boğaz hekimleri gerekli gördüğü takdirde uygunantibiyotikleri reçete ederler. Antibiyotiğin belirtilen sürede ve zamanındaalınması tedavinin başarısı ve hastalığın tekrarlamaması açısından çokönemlidir. Her enfeksiyon bakteriyel olmadığı için bazı durumlardaantibiyotikler işe yaramaz. Bu nedenle doktorunuz virüs kaynaklıenfeksiyonlarda antibiyotik reçetelemeyebilir. Bu gibi durumlardaantibiyotik tedavisi için ısrarcı olunmamalıdır. Kulak ağrısı dışındaburun akıntısı, burun tıkanıklığı gibi alerji semptomları yaşıyorsanız,doktorunuz size antihistaminik ya da dekonjestan tarzı ilaçlar reçeteleyebilir.
Doktorunuz kulak ağrısında sadecehap değil kulak damlası da önerebilir. Bunun haricinde doğrudan eczanedenalabileceğiniz ya da evde hazırladığınız ilaçlar kulak ağrısını hafifletebilir.
Kulak ağrısı nasıl geçer?
Orta kulak enfeksiyonlarına bağlıkulak ağrısı yaklaşık 2-3 gün içerisinde geçmektedir. Kulak ağrısı çok kuvvetlideğilse kişi doktora gitmeden önce evde kendi kendisine birtakım uygulamalaryaparak kulak ağrısını geçirmeye çalışabilir. Fakat ağrı çocuklardagözleniyorsa, ya da kişide giderek artıyorsa, yanında akıntı, çınlama işitmekaybı gibi başka belirtiler varsa vakit kaybetmeden kulak burun boğaz uzmanınabaşvurulması gerekmektedir.
Kulak ağrısına çözümler
Öncelikle eczanelerden alınan ağrıkesici ilaçlar kulak ağrılarına iyi gelir. Bunlara örnek olarak parasetemol veibuprofen içeren ilaçlar verilebilir. Aspirin de diğer bir ağrı kesicidirfakat çocuklarda kullanılmaması gerekmektedir.
Kulak ağrılarına çözüm bulmak içinaşağıdaki ilaçsız yöntemler de uygulanabilir:
Isı: Bazı kulak ağrılarında kişininağrıyan kulağına sıcak uygulama yapmasının ağrıyı hafiflettiği gözlemlenmiştir.Ağrıyan kulağa 20 dakika ısı ve masaj ağrıyı dindirecektir. Isının çok yüksekderecede olmamasına dikkat etmeniz gerekmektedir.
Sarımsak: kulak enfeksiyonlarındaanaljezik ve antibiyotik özelliğinden dolayı sarımsak önerilmektedir. Sarımsaksusam yağında pişirildikten sonra bu yağ soğuyunca kulağa damlatılabilir.
Soğan: Soğan da sarımsağa benzerözellikleriyle kulak enfeksiyonlarında kullanılmaktadır. Isı uygulanarak suyuçıkartılmış soğan yine damlalıkla kulak yoluna uygulanabilir.
Kulak ağrılarından korunma yöntemleri
Kulak enfeksiyonuna ve kirbirikmesine bağlı ağrılarından korunmak için kulaklar düzenli bir şekildeiçerisine sivri, delici ya da tıkayıcı bir cisim sokmadan, tercihen gliserinile temizlenmelidir. Uçak seyahatlerinde esneyerek, sakız çiğneyerek östakiborusunu aktive ederek ağrıdan korunabilir. Sigara içmek kulak enfeksiyonuolma riskini artırdığından bireyler hem sigara içmemeli hem de pasifiçicilikten korunmalıdır. Özellikle anne babaları sigara içen çocuklarda ortakulak enfeksiyonu riski artmaktadır. Boğaz enfeksiyonuna bağlı sekonderkulak ağrılarından korunmak için üst solunum yolu hastalığı olaninsanlarla yakın temastan kaçınmalı, özellikle salgın zamanları eller sık sıkyıkanmalıdır.
Kulağa sukaçması
Kulağa su kaçması belirtileri nelerdir?
Bazen yüzdükten, dalış veya banyoyaptıktan sonra kulaklarda su kalarak bazı belirti ve şikâyetlere nedenolabilir. Kulağa su kaçması, bir veya iki kulağı etkileyebilir ve işitmeduyusunda azalmaya neden olur. Görülebilen belirtilerden bazılarının şu şekildesıralanabilir:
- Kulaktadolgunluk ve rahatsızlık hissi
- Çenekemiğine kadar uzanan gıdıklanma hissi
- Kulakçınlaması
Eğer kulakta sıvı nedeniyle yüzücükulağı adı verilen dış kulak yolu enfeksiyonu gelişirse;
- Kulaktakaşıntı
- Ağrı
- Kızarıklık
- Şişlik
- Kulaktanşeffaf, sarı renkli, kanlı ve ya da kötü kokulu akıntı gelmesi
- Dış kulakçevresindeki ciltte kuruluk ve pullanma
- Ateş
- Kulakçevresindeki yumuşak dokularda ağrı gibi belirtiler görülebilir.
Kulağa su kaçmasının riskleri nelerdir?
Eğer su kulakta uzun sürekalırsa, dış kulak iltihabı riskinde artış ortaya çıkar. Enfeksiyongenellikle kirli sularda bulunan bakterilerden kaynaklanır. Göl gibi yüksekseviyede bakteri içeren sularda yüzenlerde enfeksiyon riski daha fazladır.Bakteri ve pH seviyeleri genellikle düzenli olarak kontrol edildiğinden yüzmehavuzları daha güvenlidir. Otits ekstema riski, sedef hastalığı veya egzama gibi kulağında kronik bir cilt rahatsızlığı olan kişilerde normal popülasyonagöre daha fazladır. Kulak, enfeksiyonlara karşı çeşitli savunma mekanizmalarınasahiptir. Bu savunma mekanizmalarını etkileyen durumlar iltihap riskiniartırır. Aşağıdakiler kulağa su kaçması durumunda enfeksiyon riskini artırır:
- Kulak kanalındaçizik veya yaralanmalar
- Kullanılansaç bakım ürünlerine veya takılara karşı alerjik reaksiyon
Kulağa su kaçması nasıl geçer?
Kulaktaki su çoğu zaman kendi başınaboşalır ve nadiren müdahale gerektirir. Bununla birlikte, eğer su uzun sürekulakta kalırsa ve tedavi edilmeden bırakılırsa, bazı hoş olmayan sonuçlaraneden olabilir. Kulağın yapısı, mantarların veya bakterilerin gelişebileceğikaranlık ve nemli bir ortam sağlar ve bu da enfeksiyon gelişimini tetikler. Dışkulak enfeksiyonu olarak da bilinen dış kulak yolu iltihabı kulak kanalındaşişme, tahriş ve rahatsızlığa neden olabilir. Kulağa kaçan suyun çıkarılmasıiçin çeşitli yöntemler kullanılabilir. En sık kullanılan yöntemler;
- Kulak memesini hafifçe çekmek ya da sallamak. Bu yöntem suyun kulağınızdan hızlıbir şekilde boşalmasını sağlayabilir. Baş omuzdan yana doğru eğilipozisyondayken kulak memesini yavaşça çekmek ya da sallamak etkili olabilir.
- Başı sağasola sallamak da suyun tahliyesi için yararlı olabilir.
- Yan yatmak. Buteknikle, suyun kulaktan akmasına yardımcı olması için yer çekimindenyararlanılır. Suyun kaçtığı kulağın üzerine birkaç dakika yatmak suyun akmasınayardımcı olabilir. Akan suyu emmesi için yatılan yere bir havlu yerleştirmekgerekir.
- Kulağa birkaç damla su damlatmak. Bu teknik mantıksız gelebilir, fakat aslındakulaktaki suyu boşaltmada etkilidir. Uygulama için yan yatılır, etkilenenkulağa temiz bir damlalık kullanarak birkaç damla su damlatılır. Beş saniyebekledikten sonra suyu boşaltmak için kulak aşağı bakacak şekilde ters çevrilirve kulaktaki suyun tamamının akması için beklenir.
Kulağa kaçan su nasıl çıkarılır?
Kulağa kaçan suyu çıkarmak içinkişinin kendi kendine yapabileceği diğer bazı uygulamalar şunları içerir;
- Kulakta vakumoluşturmak: Bu yöntemde öncelikle baş yana doğru eğilir ve sıkı birsızdırmazlık oluşturacak şekilde avuç içi kulağa sıkıca bastırılır. Daha sonrael kulağa doğru ileri geri hafif itme gücü uygulayarak hareket ettirilir. Buyöntem, suyu dışarı çekebilecek bir vakum kuvveti oluşturur. Suyun tahliyeolmasını sağlamak için işlemden sonra başın aşağıya doğru eğilmesi faydalıolur.
- Sıcak kompres uygulamak: Su bazen orta kulağı burun kanallarının hemenarkasındaki bölgeye bağlayan östaki borusuna sıkışıp kalabilir. Sıcak kompresöstaki borusundaki suyun boşaltılmasına yardımcı olabilir. Bu amaçla sıcak;fakat kaynar olmayan su kullanılmalıdır. Sıcak suyla ıslatılan bez iyicesıkılıp kulağa uygulanır. Sıcak uygulama sırasında baş etkilenenkulak tarafına doğru eğilir. Bez kulağın dış kısmına uygulanır ve yaklaşık30 saniye beklettikten sonra bir dakika kadar ara verilir. İşlem dört veya beşkez tekrarlanır. Daha sonra tıkalı olmayan kulak tarafına yatmak suyunboşaltılmasına yardımcı olabilir.
- Saç kurutma makinesi kullanmak: Saç kurutma makinesinin üflediği sıcak hava kulakkanalı içindeki suyun buharlaşmasına yardımcı olabilir. Uygulama fön makinesien düşük ayara getirerek yapılmalıdır. Makine kulağa yaklaşık 30 cm mesafedetutularak ileri geri hareketlerle kurutma işlemi uygulanır. Kulak memesininaşağı çekilmesi, ılık havanın dış kulak kanalına ulaşmasına yardımcı olur.
- Esnemek ya da sakız çiğnemek;: Östaki borusunda su birikmesi durumunda ağzı hareketettirmek bazen suyu boşaltmaya yardımcı olabilir. Östaki borusundaki gerginliğigidermek için sakız çiğnemek ve esnemek etkili olabilir. Daha sonra başın yanaeğilmesiyle su boşalabilir.
- Valsalva manevrası yapmak: Bu yöntemde ağız ve burun delikleri kapatıldıktansonra kulaklarda hava çıkması sağlanır. Manevra sırasında çok sert üflememeyedikkat edilmelidir. Çünkü bu, kulak zarına zarar verebilir. Bu yöntem aynızamanda kapalı östaki tüplerinin açılmasına da yardımcı olabilir. Manevrayıyaptıktan sonra suyun kulaktan akmasını sağlamak için baş yana eğilmelidir.
- Sıcak buhar: Ortakulaktaki östaki tüplerinden suyun tahliye edilmesine yardımcı olabilir. Sıcakbir duş almak veya bir kase sıcak su içeren mini sauna uygulaması faydasağlayabilir. Mini sauna için büyük bir kase sıcak suyla doldurulur. Buharıiçeride tutmak için baş bir havluyla örtülür ve yüz kabın üzerinde tutulur.Buhar 5 ila 10 dakika solunur ve ardından kulağı boşaltmak için baş yana doğrueğilir.
Kulağa su kaçması nasıl önlenir?
Kulağa su kaçmasını engellemenin iyibir yolu, banyo yaparken veya yüzerken kep veya kulak tıkacı kullanmaktır.Sudan çıktıktan sonra kuru bir havluyla kulakları iyice kurulamak da etkiliolabilir. Doktorlar su sporları yapan veya sık sık suda vakit geçiren kişilerinkulak tıkacı takmalarını tavsiye eder. Sudan çıktıktan sonra başı bir yandandiğer tarafa sallamak kulaklara kaçan suyun tahliye edilmesine yardımcı olur.
Kulağa su kaçması durumunda yapılmamasıgerekenler?
Kulaktaki suyu çıkarmak içinkullandığınız yöntemler işe yaramazsa, kulağın içine kulak çubuğu, parmak veyabaşka herhangi bir cisim sokmak faydadan çok zarar getirir. Bunu yapmakaşağıdakilere neden olarak durumu daha kötü hale getirebilir;
- Bölgeyebakteri eklenmesi
- Suyunkulağın daha derinlerine itilmesi
- Kulakkanalını yaralama
- Kulakzarının delinmesi
Horlama nedir?Horlama tedavisi nelerdir?
Horlama nedir?
Uyku sırasında yutak bölgesinde,yumuşak damak, küçük dil ve bademciklerde oluşan gevşeme ile birlikte bubölgedeki yumuşak doku, solunuma bağlı olarak titrer. Titreşimin etkisiyleyumuşak dokunun çıkarttığı ses horlama olarak tanımlanır. Kadınlara oranla erkeklerdedaha sık görülmesinin nedeni fizyolojiktir. Erkeklerin boyun bölgesi kadınlaraoranla daha yağlıdır. Bu durum uyku sırasında yumuşak dokunun daha fazlaetkilenmesine dolayısıyla daha fazla horlamaya sebep olur. Kilo arttıkçahorlamanın şiddeti de bu yüzden artar. Ancak menopoz döneminden sonrakadınlarda hormonal değişiklilere bağlı olarak yaşanan fizyolojik değişim,kadınlarda horlama şiddetinin artmasına neden olur. Bazı durumlarda horlama,basit bir enfeksiyon sonucu oluşan burun tıkanıklığına bağlı olarakgörülebilir. Uyku sırasında hava almak için yapılan ek çaba, boğaz bölgesindekiyumuşak dokuların içe doğru çekilmesine yol açar. Enfeksiyonun iyileşmesindensonra horlama kesilir. Bu son derece normal bir durumdur. Alkol kullanımı veilaç kullanımına bağlı olarak da horlama görülebilir. Kullanılan ilaçların yada alkolün oluşturduğu etki ile kişi, uyku sırasında kas kontrolünü kaybeder.Kasların gevşemesi ile birlikte dil boğaza doğru hafifçe kayar ve horlamayaneden olur. Özellikle sırt üstü pozisyonda yatıldığında artan horlama, uzun veyorucu bir günün ardından da görülebilir. Tüm bunların haricinde yetişkinnüfusun yaklaşık olarak %25’i sürekli olarak horlar. Horlamaya eşlik edensolunumun kesilmesi ve uykunun bölünmesi gibi belirtiler yoksa bu durum basithorlama olarak tanımlanır. Çoğunlukla yatış pozisyonuna bağlı olarak artışgösteren basit horlamanın şiddeti, kişinin kilo alması ile birlikte artar.Bunun sebebi kilo ile birlikte üst solunum yolunda var olan darlığınartmasıdır. Bu durum genellikle çevredekilerin uyarısı ile fark edilir.Horlayan kişi genellikle hekime çevredekilerin uyarıları üzerine başvurur.Ancak solunumun belirli aralıklarla kesilmesi ya da kişinin uykusundanuyanması, pek çok farklı sağlık problemine yol açan, tıkayıcı uyku apnesendromu belirtileri arasında yer alır. Bu rahatsızlık, kişinin horlamanedenleri araştırıldıktan sonra mutlaka tedavi edilmesi gerekir.
Horlama neden olur?
Horlama, çoğunlukla pozisyona bağlıolarak görülse de yorgunluk, uykusuzluk, sigara ve alkol tüketimi, varolan enfeksiyon hastalıkları ve kullanılan ilaçlar da horlamayan kişilerinhorlamasına; horlayanların da daha şiddetli horlamasına yol açar. Uykusırasında geniz bölgesinde yer alan yumuşak doku bir miktar gevşer. Bugevşemeye bağlı olarak nefes alıp vermek güçleşir. Hava akışının bu bölgedeoluşturduğu türbülans, yumuşak dokuların titreşmesine yol açar. Oluşan butitreşim de horlama olarak tanımlanan sesin oluşmasını sağlar. Horlama yüzündenyeterince oksijen alamayan ya da almak için uğraş veren kişi, sabahları yorgun,hâlsiz ve uykusuz olarak uyanır. Ancak kişi horladığının farkında olmadığı içinbu durumdan şüphelenmez. Basit horlama olarak tanımlanan bu durumu kişi ancakdiğer kişilerin horlama sesinden rahatsız olması durumunda öğrenir.
Horlama nasıl tedavi edilir?
Uyku sırasında solunumun kesilmesineneden olmayan bu tip horlamalar, uyku pozisyonunun değiştirilmesi, daha yüksekyastıkta uyunması, fazla kiloların verilmesi, hafif yiyecekler tüketilmesi,alkol ve sigara kullanımının bırakılması ve burun bandı kullanılması gibiçözümler de önlenebilir. Horlama nasıl geçer sorusuna verilebilecek en basityanıt budur. Ancak tüm bunlara rağmen horlama şiddeti azalmıyorsa kişi kulakburun boğaz uzmanına başvurmalıdır. Hekim tarafından yapılan muayene ve ektetkikler sonucunda horlamaya neden olan etkenler saptanır ve uygun tedavidüzenlenir. Bazı durumlarda multidisipliner bir yaklaşım ile ağız içi aletkullanımı önerilebilir. Ağız içi alet, diş hekimleri tarafından kişiye özelolarak yapılan, uyku öncesi ağza takılarak, dilin arkaya doğru hareket etmesiniengelleyen ve ağız içi boşluğun artırılmasını sağlayan bir tür protezdir. Birdiğer tedavi yöntemi de cerrahi operasyondur. Ancak basit horlamaya bağlıolarak operasyon yapılmadan önce kişinin uyku laboratuvarında yatırılması veuykusunun incelenmesi gerekir. Bazı durumlarda horlama, rahatsızlık olarakdeğil, bir belirti olarak da ortaya çıkabilir. Tıkayıcı uyku apne sendromuolarak adlandırılan bu rahatsızlık dünya çapında %3 oranında görülse de 50yaşın üzerindeki kilolu erkeklerde bu oran %50’ye kadar yükselir. Uyku apnesitedavi edilmediğinde kalp ve beyin damarları etkilenir. Cinsel isteksizlik,migren, yüksek tansiyon gibi rahatsızlıkların yanı sıra kalp krizine de yolaçabilir.
Tıkayıcı uyku apne sendromu nedir?
Halk arasında uyku apnesi olarakda bilinen rahatsızlık, horlama, gündüz aşırı uyku hâli ve en önemlisi uyurkensolunumun bir ya da birkaç kez durması ile karakterizedir. Başlangıçta dikkateksikliği, unutkanlık, sinirlilik ve depresyon gibi problemlere yol açan uykuapnesi tedavi edilmediğinde kalp hastalıkları gibi çok daha ciddi sağlıkproblemlerine yol açabilir. Uyku apne sendromunun diğer belirtilerindenbazıları şöyledir:
- Sabah oluşanağız kuruluğu
- Baş ağrısıile uyanma
- Yeterinceuyunmasına rağmen zor uyanma
- Uykudaoluşan baş, boyun ve göğüs bölgesinde oluşan terleme
- Gece nefesalamama hissi
- Diğerodalardan duyulacak şiddette horlama
- Otururpozisyonda uyuya kalma
- Gün içindedayanılamaz uyku hissi
Kilo problemi yaşayan kişilerde veerkeklerde sıklıkla görülen tıkayıcı uyku apnesi sendromu, zayıf fakat altçenesi küçük ve geride, iri bademciklere sahip, kısa ve kalın boyunlu kişilerdede sıkça görülür. Mutlaka uyku laboratuvarına yatarak uykusunun incelenmesigereken uyku apnesi hastaları için farklı tedavi yöntemleri mevcuttur.Continuous Positive Air Pressure (CPAP) adı verilen ve sabit basınç üretencihaz sayesinde uyku sırasında hava yolunun daralması engellenir. Gece uyumadanönce kişinin CPAP cihazını çalıştırarak, maske takması yeterlidir. Bu küçükcihaz tarafından maskeye gönderilen sabit basınçlı hava, üst solunum yolununkapanmasını engelleyerek doğru bir solunum oluşumunu destekler. Basit horlamatedavi seçenekleri arasında olan ağız içi araç, radyofrekans ve cerrahiseçenekler de hastalığın mevcut durumuna göre uygulanabilir.
Siz de sağlıklı bir uyku içindüzenli olarak kontrollerinizi yaptırmayı ihmal etmeyin.
Geniz eti(Adenoid) nedir? Geniz eti ameliyatı nasıl olur?
Geniz eti belirtileri nelerdir?
Geniz etinin büyümesi halinde çeşitli belirtilergörülebilir. Çocuğunuzda aşağıdaki belirtilerinden biri veya birkaçıbulunabilir :
- Burundannefes almakta güçlük
- Sürekliağızdan nefes alma
- Burun tıkalıgibi genizden konuşma
- Nefesalırkan ses çıkması
- Uykusırasında horlama
- Uykusırasında birkaç saniye süreyle nefesini tutma (Uyku apnesi)
Eğer çocuğunuzda geniz etininbüyüdüğünden veya iltihaplı olduğundan şüpheleniyorsanız doktorunuzabaşvurunuz.
Geniz eti tedavisi nasıldır?
Doktorunuz çocuğunuzun iltihaplıgeniz etini ilk önce antibiyotiklerle tedavi etmeye çalışabilir. Eğer geniz etiiltihaplı değilse, doktorunuz bir süre beklemeyi önerebilir, çünkü çocuklarda genizetinin bir miktar büyümesi normaldir. Zamanla çocuğunuzun geniz etikendiliğinden küçülebilir.
Geniz eti ameliyatına hangi durumlarda kararverilir?
Doktorunuz, çocuğunuzda aşağıdakidurumlardan biri veya birkaçı varsa geniz eti ameliyatı önerebilir:
- Nefes almagüçlüğü
- Uyku apnesi
- Sıktekrarlayan geniz eti iltihabı
- Konuşmabozukluğu
Geniz eti ameliyatı nasıl olur?
Ne kadar basit görünüyor olursaolsun, her ameliyat çocuk ve ebeveynler için genellikle korkutucudur. Onunelerin beklediğini anlatarak, çocuğunuzun kendini ameliyata hazırlamasınayardımcı olabilirsiniz. Geniz eti ameliyatında;
- Çocuğunuz,genel anestezi verilerek uyutulacaktır. Bu, ameliyatın bir ameliyathanedeyapılacağı ve çocuğunuzun ameliyat sırasında bir anestezi uzmanı tarafından izleneceğianlamını taşır.
- Çocuğunuzyaklaşık 20 dakika süreyle uyuyacaktır
- Cerrah,geniz etini çocuğunuzun ağzının içinden alacaktır. Geniz eti ameliyatı içinderide bir kesi yapılmasına gerek yoktur.
Çocuğunuz uyanma odasındaayılacaktır. Solunum güçlüğü veya kanama belirtisi olması halinde tekrarameliyathaneye alınması gerekebilir. Genellikle hastanede toplam kalış süresi5-10 saat arasında olmaktadır.
Geniz eti (adenoid dokusu) büyümesine bağlı belirtiler nelerdir?
Geniz etinin büyümesi halinde çocuğunuzda aşağıdaki belirtilerindenbiri veya birkaçı bulunabilir:
- Burundan nefes almakta güçlük
- Sürekli ağızdan nefes alma/ağız açık uyuma
- Genizden konuşma
- Horlama
- Uyku esnasında birkaç saniye süreyle nefesini tutma (Uyku apnesi)
- Sık tekrarlayan orta kulak iltihaplanmaları
Eğer çocuğunuzda geniz etinin büyüdüğünden veya iltihaplı olduğundanşüpheleniyorsanız doktorunuza başvurunuz.
Geniz eti büyümesinin tedavisi nasıldır?
Doktorunuz çocuğunuzun geniz eti iltihaplı (akut ya da kronik olabilir) iseöncelikle antibiyotiklerle tedavi etmeye çalışabilir. Bazen özellikle sınırdabüyümelerde doktorunuz genellikle nazal kortizon spreyleri kullanarak bir sürebeklemeyi önerebilir. Zamanla ve özellikle buluğ çağında hormonaldeğişikliklerle geniz eti kendiliğinden küçülebilir.
Geniz eti ameliyatına hangi durumlarda kararverilir?
Doktorunuz, çocuğunuzda aşağıdaki durumlardan biri veya birkaçı varsa genizeti ameliyatı önerebilir:
- Çocuk hasta değilken sürekli burun tıkanıklığı ve ağız açık uyuma
- Uyku apnesi
- Sık tekrarlayan üst solunum yolları enfeksiyonları (7-8 kez/yıl)
- Konuşma bozukluğu
- Diş ve çene gelişim bozuklukları
Geniz eti ameliyatı nasıl olur?
Her ameliyat hasta ve çevresi için tedirginlik yaratsa da özellikle çocukameliyatları ebeveynler için genellikle korkutucudur. Anne-babanın işlemleilgili yeterli bilgilendirilmesi çocuğun ameliyata hazırlanmasına yardımcı olanen önemli adımdır. Hekiminize işlemle ilgili tüm detayları sorarak kendinizihazırlayınız; bu sayede çocuğunuzun sorunsuz bir ameliyat öncesi ve sonrasıyaşamasını sağlayacaksınız.
Geniz eti ameliyatında;
- Çocuğunuz, genel anestezi verilerek uyutulacaktır. Bu, ameliyatın birameliyathanede yapılacağı ve çocuğunuzun ameliyat sırasında bir anestezi uzmanıtarafından izleneceği anlamını taşır.
- Çocuğunuz yaklaşık 20 dakika süreyle uyuyacaktır. Ancak ameliyat öncesi veanestezi sonrası uyanma dönemleri de süreye katıldığında ameliyathanede kalışsüresi yaklaşık 1 saati bulabilir.
- Cerrah büyümüş geniz etini özel cerrahi aparatlar kullanarak ağız yoluylaalacaktır. Dışarıdan bir kesi yapılmasına gerek yoktur.
Çocuğunuz uyanma odasında ayılacaktır. Solunum güçlüğü veya kanamabelirtisi olması halinde tekrar ameliyathaneye alınması gerekebilir.
Hastanın durumunun stabil olması ve yemek yemeye başlamasını takibenhekiminiz çocuğunuzun taburcu olması ve eve dönüşü için gerekli düzenlemeleriyapacaktır. Hastaneden ayrılmadan önce ameliyat sonrası evde bakımla ilgiliaklınıza gelen tüm detayları hekiminizle konuşmaya özen gösteriniz.
Geniz akıntısınasıl geçer?
İnsan vücudunda her gün burun,boğaz, solunum yolları, mide ve bağırsak yollarının astarlarındaki bezler mukusüretir. Mukus, bu alanları nemlendirirken bakteri ve virüs gibi yabancımaddelerin enfeksiyona neden olmadan yakalanmasına ve yok edilmesine yardımcıolan kalın, ıslak bir maddedir. Geniz akıntısı, bu bölgelerdeki bezlerin nedenolduğu burun ve boğazın arkasında hissedilen ekstra mukustur. İnsanlar normaldeburunlarındaki mukusu hissetmezler çünkü mukus buralarda tükürük ilekarışır, boğazın arka kısmına zararsız olarak damlar ve yutulur. Ancak vücudunolması gerekenden daha fazla mukus üretmesi veya üretilen mukusun normaldendaha kalın olması halinde mukus hissedilir hale gelir. Bu mukus fazlalığınınburundan çıkmasıyla burun akıntısı olur. Mukusun burundan değil de burnunarkasından boğaza akmasıyla ise geniz akıntısı oluşur.
Geniz akıntısı nedir?
Geniz akıntısı nedir sorusuözellikle mevsim geçişlerinde oldukça fazla sorulur. İnsanların yaşamlarınınbir kısmında neredeyse herkesi etkileyen yaygın bir durumdur. Enfeksiyon ilesavaşmak, yabancı maddeleri filtrelemek ve burun zarlarını nemlendirmek içinburun ve boğazdaki bezler sürekli olarak mukus üretir. Normalde üretilen bumukus fark edilmeden insanlar tarafından yutulur. Vücut fazladan mukus üretmeyebaşladığında ise boğazın arkasında bu mukusun biriktiği, biriken mukusunboğaza burundan damladığı hissedilir. Bazen ise geniz akıntısı fazla mukusüretiminden değil, gerekli temizliğin yapılmamasından kaynaklanır. Genizakıntısı bazen rinit, sinüzit ve reflü gibi farklı hastalıklara da nedenolabilir. Çoğunlukla bu akıntı bir hastalık olarak yorumlansa da; birkısım bilim insanı tarafından mukusun burun boşluğundan boğazın arkasınadoğru akmasının tüm sağlıklı bireylerde görülebilecek normal bir fizyolojiksüreç olduğu söylenir. Bazı durumlarda akıntı aylarca sürebilir ve buyaygın bir tanıdır. Buna alerjiler, viral enfeksiyonlar (soğuk algınlığıdahil), sinüs enfeksiyonları, havadaki tahriş edici maddeler (duman veya tozgibi) neden olabilir. Daha az da görülse burnun içine sıkışmış bir madde (budurum daha çok çocuklarda görülür), hamilelik veya bazı ilaçların yan etkisiolarak geniz akıntısı ortaya çıkar. Sebebin ne olduğu fark etmeksizin, sinüslerinarkasından boğazı tahriş eden sürekli bir mukus akıntısı durumu sözkonusudur.
Geniz akıntısı belirtileri nelerdir?
Geniz akıntısı, sürekli olarakinsanların boğazını temizlemesi gerekliliğini hissettiren bir durumdur. Çoğuzaman geceleri daha da yoğunlaşan bir öksürüğü tetikler. Hatta öksürüğe nedenolan en yaygın hastalıklardan birisi geniz akıntısıdır. Çok fazla üretilenmukus sesin boğuk çıkmasına yol açabilir ve bununla birlikte boğazağrısı gibi belirtiler gösterebilir. Mukusun boğazı orta kulağabağlayan östaki borusunu tıkaması halinde ağrılı bir kulak enfeksiyonu ortayaçıkabilir. Hatta çoğunlukla bu duruma sinüs enfeksiyonu da eşlik eder.Bunlarla birlikte geniz akıntısından dolayı hastaların nefes alma kalitesindebüyük oranda bir düşüş olur. Bu nedenle sık sık boğazı temizleme hissi ortayaçıkar. Midede üretilen yoğun mukustan dolayı bazı hastalarda mide bulantısıgörülme olasılığı vardır. Yine yoğun mukusun boğazdan uzaklaştırılması içinsürekli tükürme isteği oluşur. Ayrıca sürekli olarak mukus yutma görülür. Nefesalıp verirken hırıltı da oldukça yaygın belirtiler arasındadır. Boğazdakiöksürmeye veya hırıltıya gıdıklanma da eşlik edebilir. Nadir görülse deakıntılar hastalarda ağız kokusuna neden olabilir ve bu normal bir durumdur.
Geniz akıntısı nedenleri nelerdir?
Geniz akıntısı neden olur dendiğindebirçok etken sayılabilir. Burnun iç kısmının iltihaplanmasına neden olan rinitadı verilen hastalık, geniz akıntısının en yaygın nedenleri arasındadır. Rinitgenelde alerjilere bağlıdır ve bu alerjiye saman nezlesi de denilir. Ancaksoğuk algınlığı, hormonal değişiklikler ve bazı ilaçların yan etkilerindendolayı da rinit ortaya çıkabilir. Sinüzit de öksürük, koku kaybı, burunakıntısı ve geniz akıntısına neden olur. Akut sinüzit genellikle viral veyabakteriyel enfeksiyonların neden olduğu bir hastalıktır. Kronik sinüzit iseburun ve sinüslerin arasında devam eden iltihaplanmanın 12 haftadan fazlasürmesidir. Bu kişilerde buru polipleri oluşur ve bu durum da geniz akıntısınaneden olur. Üst solunum yolu öksürük sendromu olan hastalarda da genizakıntısı yaygın olarak görülür. Bu sendromu gösteren hastaların boğazlarınınarkasında bulunan sinirler zamanla hassaslaşır, herhangi bir mukus artışıolmasa bile mukus artışı olmuş gibi bir his ortaya çıkabilir. Bu durumaalerjiler ve solunan tahriş edici maddeler neden olabilir. Her iki durum dageniz akıntısına neden olabilmektedir. Mevsim geçişlerinde sıcaklık ve nemdeğişikliklerinden dolayı burun ve boğazdaki mukus kalınlığında değişmelerolabilir. Soğuk havadan dolayı bazen mukus üretimi artabilir veya doğal olmayanısıtma yöntemlerinden dolayı mukus kalınlaşabilir. Bu durumlar da yine genizakıntısına neden olur. Bunların yanında;
- Aşırıbaharatlı yiyecek tüketimi,
- Gebelik,
- Burundasıkışmış nesneler,
- Parfüm,temizlik ürünleri veya çevresel dumanlardan tahriş edici kimyasallar,
- Sigarakullanımı,
- Doğumkontrol hapları ve tansiyon ilaçları,
- KOAH gibikronik solunum rahatsızlıkları da geniz akıntısına neden olabilir.
Geniz akıntısı tanısı nasıl konulur?
Geniz akıntısının tanısı amacıylayapılan muayenesi genelde basittir. Doktor akıntıya neden olabilecekbelirtilerin hastada olup olmadığına ilişkin sorular sorar ve hastanın tıbbigeçmişi hakkında bilgiler alır. Bununla birlikte hastanın burnu ve boğazı incelenir.Diğer olası teşhisler elendikten sonra genellikle semptomlardan yola çıkılarakteşhis koyulur. Tespitin muayene ile yapılamaması gibi durumlarda saman nezlesigibi alerjilerin tespiti için alerji testi uygulanır. Bu testler deridenyapılan prick testi ile kan testlerini içerir. Bunun yanında göğüs röntgeni,akciğer fonksiyon testleri ve tam kan sayımı gibi testler de uygulanabilir.Burunda veya sinüslerde herhangi bir problemin olup olmadığının teşhisiaçısından CT taramaları da yapılabilir. Kalıcı veya tespiti zor semptomlarınolması halinde, doktor daha fazla değerlendirme için kulak, burun ve boğaz(KBB) uzmanına yönlendirme yapabilir. Uzman, burun ve boğazın içini incelemekiçin kameralı özel bir cihazın kullanıldığı burun endoskopisine başvurabilir.Bu test burun poliplerinin, burun ve boğazdaki diğer sorunların teşhis edilmesiiçin kullanılır.
Geniz akıntısı tedavi yöntemleri nelerdir?
Geniz akıntısı nasıl geçer sorusununcevabı birden fazladır. Evde hastaların kendilerinin hazırlayabileceği tuzluburun spreyleri ile burnun içi nemlendirilebilir ve semptomlar böyleceazaltılabilir. Uykularda daha az akıntı olması açısından kafa biraz dahayukarıda uyumak semptomları azaltır. Çay veya tavuk suyu gibi ılık ve sıcakiçecekler mukusu inceltebilir ve dehidrasyonu önler. Bunun yanında bol su içmekmukusu inceltir ve burnun içini nemli tutar. Bu da semptomların azalmasınısağlar. Hastalığın 10 günden fazla sürmesi halinde doktora muayene olmakönemlidir. Keskin bir kokuya sahip mukus, ateş veya boğazda hırıltı başkahastalıkların işaretçisi olabilir. Böyle durumlarda doktor, semptomlarıtetikleyen hastalıkların tedavisi için antibiyotiklerden yardım alır. Rinitveya sinüzit gibi hastalıklardan dolayı ortaya çıkan geniz akıntısının tedavisiiçin altta yatan nedenler araştırılmalı, yani rinit ve sinüzitin tedavisininyapılması gerekir. Yine bu hastalıkların tedavisi amacıyla antibiyotikler, ağrıkesiciler ve spreyler önerilir. Üst solunum yolu öksürük sendromu olan hastalariçin ise tedavide antihistaminikler kullandırılır. Böylece hastalığın tedavisiamaçlanır. Bebeklerde geniz akıntısı ise yine yetişkinlerle aynı belirtilerigösterir. Aileler bebeğin nefes alıp verirken hırıltı çıkarıp çıkarmadığındanbunu anlayabilir. Bebeğin bulunduğu odanın nemli tutulması, bebeğin solunumyollarını nemlendireceğinden semptomların ortadan kalkmasını sağlar. Ayrıcaemzirme, bebeğin bağışıklık sistemini güçlendirdiği gibi mukusun da incelmesineyardımcı olur. Böylece kendi kendine bir iyileşme söz konusu olur. Yine 1 haftaveya 10 günden fazla semptomların devam etmesi halinde doktora danışmakönemlidir. Doktor, altta yatan hastalığa göre uygun tedavinin yapılmasınısağlayacaktır. Ancak çoğunlukla endişe edilmemesi ve sakin bir şekilde bebeğingeniz akıntısının takip edilmesi gerekir.
Geniz akıntısı evde kontrol altınaalınabilecek ancak sürekli devam etmesi halinde insanların yaşam standardınıdüşürecek bir hastalıktır. Siz de yaşam kaliteniz düşmeden en yakın zamandatedavi olarak bu hastalıktan kurtulabilirsiniz ve sağlıklı bir yaşamsürebilirsiniz.
Farenjit nedir?Belirti ve tedavi yöntemleri nelerdir?
Farenjit nedir?
Farenjit nedir? sorusunun kısa cevabı boğazınfarenks adı verilen arka kısmının iltihaplanması şeklinde verilebilir. Halkarasında sıklıkla boğaz ağrısı ya da boğaz iltihabı olarak bilinir. Burahatsızlık daha çok soğuk kış aylarında ortaya çıkar ve yakın temasta olanbireyler arasında hızla yayılma eğilimi gösterir. Virüs veya bakteriyelkaynaklı olabileceği için etkene göre tedavi metodu değişiklik gösterir.
Yüksek ateş, boğaz ağrısı, genizakıntısı, yutkunmada güçlük gibi şikâyetleri olan hastaların bir an öncedoktora görünmesi gerekir. Çünkü farenjit ilerlerse havayolunu tıkayabilir ya da boğaz arkasında apse oluşumuna sebep olabilir.Ayrıca kalp romatizması ve böbrek rahatsızlığı gibi önemli komplikasyonlara dasebep olabileceği için ayrı bir öneme sahiptir. Zamanında konulan teşhis veerken ilaç tedavisi ile kolaylıkla tedavi edilebilir.
Farenjit belirtileri nelerdir?
Farenjit belirtileri arasında şüphesiz enönemlileri, boğazda batma ve yanma hissi, yutkunmada güçlük, geniz akıntısı,boğaz ağrısı, öksürük, ateş, boğazda kuruluk, kaşıntı ve yabancı cisim kaçmışhissidir. Bunların dışnda halsizlik, yorgunluk, eklem ağrısı gibi genelbelirtiler de görülür.
Bakteriyel sebeplerle oluşan farenjitte hastalıkdaha ağır seyreder. Doktorun yaptığı boğaz testi ile hastalık kolaycasaptanabilir ve yayılmadan tedavi edilebilir. Bu nedenle kişide yukarıda sözüedilen belirtilerden bir veya daha fazlası görüldüğünde hemen bir uzmandanyardım alması önemlidir.
Farenjit neden olur?
Farenjit nedenleri içerisinde en sık karşılaşılanetkenler virüslerdir. Fakat bakterileri de içeren çok sayıda mikroorganizmahastalığa neden olabilir. Farenjit ile birlikte seyredenenfeksiyon hastalıklarından bazıları;
- Kızamık
- Suçiçeği
- Havlartarzda öksürük ile karakterize bir çocukluk hastalığı olan krup
- Boğmaca
- Grup Astreptokokların neden olduğu beta enfeksiyonu
- Soğukaşgınlığı nedeni olan adenovirüs enfeksiyonları
- Öpücükhastalığı olarak da bilinen enfeksiyöz mononükleoz
- Grip virüsüolan influenza enfeksiyonu şekilde sıralanabilir.
Bakteriyel farenjitin nadir nedenleri arasındagonore, klamidya ve corynebacterium bulunur. Sık sık soğuk algınlığı ve gripgeçirmek farenjit riskini artırır. Özellikle sağlık personeli,alerjik bünyeye sahip kişiler, reflü rahatsızlığı olanlar ve sık sinüzit olankişiler risk altındadır. Sigara içen veya sigara dumanına maruz kalan kişilerdede farenjit görülme olasılığı artmaktadır.
Farenjit tedavisi
Farenjit tedavisi için öncelikle etkenin saptanmasıgerekir. Bakteriyel kaynaklı farenjit tedavisi içinantibiyotik tedavisi uygulanır. Belirtilerin şiddetini hafifletmek için degargara, sprey, ağrı kesici gibi başka ilaçlar reçete edilir. Viral kaynaklıhastalıkta antibiyotik verilmez. Her üst solunum yolu enfeksiyonuna eşlikedebilen bir hastalık olan farenjit, kronik hale geldiğindeise tedavi süreci farklılık gösterir ve daha zor bir süreci kapsar. Her ikidurumda da sigaradan uzak durmak, bulunulan ortamı sürekli havalandırmak, tozve çeşitli kimyasalları solumaktan kaçınmak önemlidir.
Hastada reflü varsa tedavisi, sıksinüs enfeksiyonu geçirenlerde sinüzit tedavisi şarttır. Peki reflü nasılgeçer? Bunun için öncelikle uyurken yatak başınızı yükseltmek ve uyumadan 1,5saat önce yemek yemeyi sonlandırmak önem taşır. Reflüye neden olan domates,turunçgiller, acı ve baharatlı yiyecekler gibi besinlerden kaçınmak ve reflüilacı kullanmak faydalı olabilir.
Farenjit nasıl geçer?
Virüslerden kaynaklanan farenjit vakalarındaevde bazı uygulamalar yaparak belirtilerin hafiflemesini sağlamanız mümkün. Viralfarenjite iyi gelen uygulamalardan bazıları;
- Bol sıvı tüketmek
- Et suyuiçeren sıcak çorbalar içmek
- Sıcak tuzlusu ile gargara (1 çay bardağı suya 1 tatlı kaşığı tuz)
- Yatakistirahati
- Odayınemlendirmek
Çocuklarda farenjit
Çocuklarda sıklıkla görülen farenjit,genellikle kış aylarında karşımıza çıkmaktadır. Bulaşıcı bir hastalık olmasısebebiyle, özellikle okula giden çocuklar arasında kolaylıkla yayılım gösterir.Çocuklarda en sık olarak 2 ila 12 yaşları arasında görülmektedir. Farenjitinbelirtileri, halsizlik, boğaz ağrısı ve ateş olsa da, bazı çocuklarda kusmave karın ağrısı da görülebilir.
Dış kulak yolu iltihabı nedir?
Dış kulak yolu iltihabı ya da eksternal otit, kulak kepçesi ile kulak zarıarasındaki dış kulak yolunun/kanalının iltihaplanması durumudur. Genellikle“yüzücü kulağı” olarak adlandırılır; çünkü suya tekrar tekrar maruz kalmakkulak kanalını iltihaplanmaya karşı daha savunmasız hale getirir.
Dış kulak yolu iltihabının belirtileri nelerdir?
Belirtiler genellikle başlangıçta hafiftir. Ancak enfeksiyon tedaviedilmezse veya başka alanlara yayılırsa daha ciddi belirtilerle karşılaşılabilir.Genellikle hastalığın derecesine göre hafif, orta ve ileri evre şeklindesınıflandırır.
HAFİF BELİRTİ VE BULGULAR
- Dış kulak yolunda kaşıntı ve kızarıklık
- Kulak kepçesini çekmekle artan rahatsızlık hissi
- Kulaktan dışarıya berrak, kokusuz bir akıntı olması
ORTA DERECELİ İLTİHAPTA GÖRÜLEBİLEN BELİRTİLER
- Kulak kanalında daha yoğun kaşıntı ve ağrı
- Daha yoğun kızarıklık
- Kulaktan iltihabi görünümlü akıntı
- Dış kulak yolunda gelişen şişmeye bağlı kulakta tıkanıklık/dolgunluk hissi
- İşitmede azalma
İLERİ EVREDE GÖRÜLEBİLEN BELİRTİ VE BULGULAR
- Yüz, boyun veya kulak çevresine yayılan şiddetli ağrı
- Kulak kanalının tamamen tıkanması
- Dış kulakta kızarıklık veya şişme
- Boyunda bulunan lenf bezlerinde şişlik
- Ateş
Yukarıdaki belirtilerden bir veya daha fazlasını yaşayan bireyler,belirtiler hafif olsa bile mutlaka bir sağlık kuruluşuna başvurmalıdır. Çünküiltihap ilerledikçe çevre dokulara yayılabilir ve daha ciddi ve tedavisi zorbir hastalığa dönüşebilir. Şiddetli kulak ağrısı ve ateş varsa derhal tıbbiyardım alınmalıdır.
DIŞ KULAK İLTİHABI NEDENLERİ
Dış kulak iltihabına neden olan ana faktör kanalda birikmiş ifrazat (buşon)varlığında nem maruziyetidir. Yüzme, çok sık banyo yapmak veya çok sık duşalmak gibi durumlarda kulak kanalındaki buşonun içinde kalan su, bakterilerinüremesi için uygun bir ortam oluşturur. Enfeksiyonlar bazen mantar ya da virüskaynaklı da olabilir. Enfeksiyonlar dışında çeşitli bulaşıcı olmayan sistemikveya lokal cilt rahatsızlıkları ile de eksternal otite yol açabilir. En sıkrastlanan dış kulak iltihabı nedenleri arasında aşağıdakiler sayılabilir;
- Dış kulakta üretilen kulak ifrazatı asidik bir yapıda olduğu için buradaoluşacak enfeksiyonlara karşı vücudun doğal savunma bariyeridir.Kulak kanalınıkaplayan ince deri tabakası çeşitli faktörlerin etkisiyle yaralanırsa,enfeksiyon ortaya çıkabilir. Bunlar arasında yoğun kaşıma, kulaklık kullanmaveya kulağı pamuklu çubukla temizleme gibi alışkanlıklar sayılabilir.
- Atopik dermatit, sedef hastalığı, seboreikdermatit, lupus gibihastalıkların komplikasyonu olarak da dış kulak iltihabı görülebilir. Alerjiyebağlı atopik dermatit dış kulakta genellikle kızarıklık, kaşıntı, ödem veakıntıya yol açar. Kontakt dermatit ise kulak kanalı cildinde sertleşme vekalınlaşmaya neden olur. Her durumda da ikincil bakteri enfeksiyonları gelişebilir.
Dış kulak yolu iltihabı için risk faktörlerinelerdir?
- Bakımlı bir havuzdan ziyade göl gibi yüksek bakteri barındıran sulardayüzme
- Suyu daha kolay tutabilen yapısal olarak dar bir kulak kanalına sahipolmak.
- Kulak kanalının pamuklu çubuklarla veya diğer nesnelerle agresif birşekilde temizlenmesi
- Kulaklık veya işitme cihazı gibi cihazların kullanımı
- Mücevher, saç spreyi veya saç boyaları gibi kimyasalların ciltte alerjiveya tahrişe neden olması
- Sedef hastalığı, lupus gibi sistemik hastalığı bulunanlar
Dış kulak yolu iltihabı nasıl teşhis edilir?
Genellikle hastanın şikâyetleri ve kulak muayenesi ile dış kulak iltihabıaile hekimi tarafından kolay bir şekilde teşhis edilebilir. Enfeksiyon ileribir aşamadaysa veya dirençliyse bir kulak burun boğaz uzmanı tarafından daha fazladeğerlendirmeye ihtiyaç duyulabilir.
Kulak zarınızın hasar görmesi veya yırtılması durumunda aile hekimi hastayıbir kulak, burun ve boğaz uzmanına (KBB) yönlendirir. KBB uzmanı enfeksiyonunorta kulak kaynaklı olup olmadığını belirlemek için orta kulağın durumunuinceler. Bu kulak muayenesi önemlidir; çünkü dış kulak iltihabında uygulanantedaviler orta kulak için uygun değildir.
Tedaviye cevap vermeyen olgularda enfeksiyon nedeni mikroorganizmanıntam olarak belirlenmesi için kulaktan akıntı veya döküntü örneği alınaraklaboratuvara gönderilmesi gerekebilir.
Dış kulak yolu iltihabı tedavisi nasıl yapılır?
Tedavide amaç enfeksiyonu durdurmak ve kulak kanalının iyileşmesinisağlamaktır. Bu amaçla çeşitli kulak damlaları kullanılır. Dış kulak yolunun temizlenmesi,kullanılan damlanın tüm alanlara ulaşabilmesine yardımcı olmak için gereklidir.Bu amaçla kulaktaki akıntılar, kulak kiri birikintileri ve diğer kalıntılarıtemizlemek için bir vakum cihazı veya kulak küreti kullanılır. Çoğu olgudailtihabın türüne ve ciddiyetine bağlı olarak, tedavi için aşağıdakibileşenlerin kombinasyonunu içeren kulak damlaları kullanılır:
- Kulağın normal antibakteriyel ortamını geri kazanmaya yardımcı olan asidikçözeltiler
- İltihabi durumu azaltmak için steroidli damlalar
- Bakterilere karşı savaşmak için antibiyotik içeren damlalar
- Daha ciddi bakteriyel enfeksiyonlarda ağızdan antibiyotik tedavisi
- Mantarın neden olduğu bir enfeksiyonla savaşmak için antifungal ilaçlar
Bunlara ek olarak kulak ağrısı için ağrı kesici ilaçlar reçete edilebilir.
Dış kulak yolu iltihabından korunma yolları nelerdir?
Bu amaçla yapılabilecekler şunları içerebilir;
- Kulakları kuru tutmak. Yüzme veya banyo gibi nedenlerle neme maruzkaldıktan sonra kulakların iyice kurulanması korunmada yardımcı olabilir.Yalnızca kulağın dış kısımları kurulanmalı, bu amaçla yumuşak bir havlu veyabez kullanılmalıdır. Kulak kanalında biriken suyun akmasına yardımcı olmak içinbaş yana doğru eğilmelidir. Ayrıca saç kurutma makinesi en düşük ayaragetirilip 30 cm uzaktan kulağa tutularak kurutma işlemi yapılabilir.
- Kulağa yabancı cisim sokmaktan kaçınmak. Pamuklu çubuk, ataç veya saçtokası gibi nesneler kulağı kaşımak ya da kulak kirini çıkarmak için aslakulağa sokulmamalıdır. Bu tarz cisimler, kulak içindeki ince cildi çizip tahrişedebilir.
- Kulaklar tahriş edici maddelerden korunmalıdır. Saç spreyleri ve saçboyaları gibi ürünler uygularken kulaklar pamuk topları konularak korunmalıdır.
- Yüzerken kulak tıkacı veya yüzme şapkası kullanılmalıdır.
- Özellikle tedavi devam ederken banyo esnasında tek kullanımlık hazırvazelinli kulak tıkaçları kullanılarak su veya şampuanın kulağa girmesiengellenmelidir.
- Egzama veya işitme cihazlarına karşı gelişen alerji gibi kulaklarıetkileyen durumlar tedavi ettirilmelidir.
- Yakın zamanda kulak enfeksiyonu veya ameliyatı geçirilmişse iltihap riskinedeniyle yüzme öncesi bir doktora danışmakta fayda vardır.
Burun kanamasıneden olur? Burun kanaması nasıl tedavi edilir?
Burun kanaması, toplumda yaygın olarak görülen birşikâyettir. Tıpta epistaksis olarak da adlandırılan burun kanaması çoğu zamankendi kendini sınırlayan bir özelliğe sahiptir. Bazen sık sık tekrarlayan biryapıda olabilir. Nadiren yaşamı tehdit eden bir durum haline gelebilir. Fakatözellikle küçük çocukların ebeveynleri için önemli kaygılara neden olabilir.Burun kanaması en sık olarak burun mukozasındaki iyi kanlanan ince damarlaryaralandığında meydana gelir. Burun ön kısmında, birkaç kan damarınınbirleştiği bir nokta vardır. Burun kanamalarının %90’ı burada ortaya çıkar.
Burun kanaması türleri nelerdir?
Epistaksis, kanamanın kaynaklandığıbölgeye göre ön kanamalar ve arka kanamalar olmak üzere 2 kategoriyeayrılabilir. Burun kanamalarının çoğunluğunu ön burun kanamaları oluşturur. Bugrup burun kanamaları genellikle nazal septumdaki damar ağlarının birleştiğiKiesselbach pleksus olarak isimlendirilen bir kan damarından kaynaklanır. Nazalseptum burun boşluğunun ortasında bulunan ve onu ikiye ayıran duvara verilenaddır. Ön burun kanamalarının, evde veya bir sağlık uygulayıcısı tarafındanhastanede, kontrol edilmesi genellikle kolaydır.
Arka burun kanamaları, ön burun kanamalarından daha az yaygındır. Bu türkanamalar yaşlı insanlarda daha sık görülme eğilimi gösterir. Kanama genellikleburun arka bölümündeki bir atar damardan kaynaklanır. Bu kanama türü dahakarmaşıktır ve genellikle bir kulak burun boğaz uzmanı tarafından tedaviedilmeyi ve hastaneye yatırılmayı gerektirir.
Burun kanamalarının gerçek yaygınlığı bilinmemektedir, çünkü vakaların çoğukendilerini sınırlandırır ve bu nedenle rapor edilmez. Fakat bazen dramatik vekorkutucu olabilir. Bu durumda acil tıbbi yardım ve acil serviste tedavigereksinimi ortaya çıkabilir.
Tıbbi yardıma ihtiyaç duyulması genellikle kanamanın şiddetli olması ya datekrarlayan özellik taşıması durumundan kaynaklanır. Tedavinin etkinliği;klinik tablo, tedavi eden doktorun deneyimi ve hastanede yan hizmetlerinbulunup bulunmamasına bağlı olarak değişiklik gösterir. Neyse ki, çoğu zamanciddi değildir ve evde kolaylıkla kontrol altına alınabilir.
Burun kanaması nedenleri nelerdir?
Burun kanaması nedenleri, yerelnedenler (travma, mukozal irritasyon, septal anormallik, inflamatuarhastalıklar, tümörler), sistemik nedenler (örneğin, kan diskrazileri,ateroskleroz, kalıtsal hemorajik telenjiektazi) ve idiyopatik nedenler (sebebibulunamayan) olmak üzere 3 kategoride ele alınabilir
Yerel nedenler
Burun kanamasına yol açan en sıketken direk buruna travmadır. Travma sonucunda burun veya nazal septumunkırılıp kırılmadığına bakılmaksızın kanama meydana gelebilir.
Diğer önemli nedenler yüz travması,burunda yabancı cisim, burun veya sinüs enfeksiyonları ve kuru havanın uzunsüre solunması şeklinde sıralanabilir. Çocuklar genellikle bölgesel tahriş veyaüst solunum yolu enfeksiyonu kaynaklı burun kanaması ile hastaneye başvururlar.Küçük çocuklarda burun deliğine yer fıstığı, bezelye, inci veya düğme gibi biryabancı cisim itme eğilimi vardır ve bu da burunda yaralanma ve kanamaya nedenolabilir.
Alerjide kullanılan antihistaminikya da kortikosteroid içeren burun spreyleri ve damlalar burunda mukozal tahrişeneden olabilir. Özellikle direkt olarak yanal duvarlar yerine burun delikleriniayıran ortadaki nazal septuma uygulandığında hafif burun kanamalarına yolaçabilir. Havadaki nem oranının düşük olması da burun mukozasında tahrişikolaylaştırır. Burun septumunda eğrilik olması durumunda hava akımı bozulur. Buda kuruluk, tahrişe ve kanamayla sonuçlanabilir.
Sistemik nedenler
Burun kanaması olasılığı, alerjikrinit, kronik sinüzit, hipertansiyon, kanama ve pıhtılaşma bozuklukları, kanlailişkili kanserler gibi hastalıkları bulunanlarda artmaktadır. Araştırmacılarayrıca yaşlılık ve soğuk havayla ilişkili olarak artmış burun kanama riskiolduğunu bildirmektedir.
Epistaksis hipertansif hastalarda, belki de uzun süredir devam etmekte olanhastalığa bağlı damar kırılganlığında artıştan dolayı daha yaygındır. Bununlabirlikte hipertansiyon nadiren epistaksisin doğrudan bir nedenidir. Daha yaygınolarak, burun kanaması ve bunlarla ilişkili endişe kan basıncının akut biryükselmesine neden olur.
Burun kanaması tedavisi nasıl yapılır?
Burnun az miktarda kanaması çok azmüdahale gerektirir. Örneğin, soğuk algınlığı veya sinüs enfeksiyonu olan birkişi şiddetli bir şekilde sümkürürse ve mendilde bir miktar kan görürse buhafif bir kanama olduğunu gösterir. Bu durumda hasta şiddetli şekildesümkürmekten, hapşırmaktan ve burnunu karıştırmaktan kaçınmalıdır. Bugenellikle kanamanın daha da kötüye gitmesini önlemek için yeterlidir.
Burun kanaması ortaya çıktığında öncelikle sakin olmak önemlidir. Kanamadurumunda hasta dik olarak oturmalı ve başını hafifçe öne eğmelidir. Çünkükişinin başını kaldırması kanamayı durdurmada herhangi bir etkiye sahipdeğildir. Bu yalnızca kan yutulmasına neden olacaktır ve kafadaki kanbasıncının yükselmesine neden olacaktır. Ağızda bulunan kanı tükürülerektemizlenmelidir; çünkü kan yutmak kusmaya neden olabilir ve bu da kanamanınkontrol altına alınmasını güçleştirir.
Burun delikleri baş ve işaretparmağıyla sıkıştırılıp bölgeye yaklaşık 10 dakika boyunca bu şekilde doğrudanbasınç uygulanmalıdır. Burun deliklerinin bu süreden önce serbestbırakılmamasına dikkat edilmelidir.
Kanama durduktan sonra, kanamanıntekrar başlamaması için, burnunuzda tahrişe neden olabilecek hapşırma, sümkürmegibi hareketlerden kaçınmanız yararlı olacaktır. Buz tatbiki burun kanamasındaetkili değildir ve bu sebeple gereksiz bir uygulama olacaktır.
Kışın fazla havalandırılmayancamları sürekli kapalı bir evde nem oranı düşer. Boyle ortamlardaki gibi kuruhavaya maruz kalma soruna katkıda bulunabilir. Bu nedenle havanın nemlenmesinisağlayan buhar makinası ya da kalorifere asılan nemlendirici aparatlarkanamanın tetiklenmesini engellemede faydalı olacaktır. Buruna uygulanan tuzlusu spreyleri veya diğer nemlendirici merhemler veya jeller de doku iyileşmesinidestekler ve burun pasajını nemli tutar.
Çocuklarda burun kanaması tedavisi
Çocuklarda burun kanaması genelliklehem anne babanın hem de çocuğun kaygılanmasına neden olur. Bununla birlikte,çocuklarda gözlenen çoğu burun kanaması kendini sınırlayıcı özellikte vezararsızdır. Yetişkinlerde olduğu gibi, çocuklarda görülen çoğu burun kanamasıburnun ön kısmından kaynaklanır ve çoğu durumda evde kontrol altına alınabilir.
Çocuklarda burun kanaması en sıkolarak 2 ile 10 yaş arasında görülür. Ancak, bebeklerdeki epistaksis olağandışıbir durumdur ve bir sağlık uzmanı tarafından daha ileri bir değerlendirmeyigerektirir. Çoğu çocukta burun kanaması kendiliğinden ortaya çıksa ve nadirengörülse de, bazı çocuklar daha sık tekrarlayan burun kanamaları yaşayabilirler.
Çocuklarda burun kanaması tedavisi,yetişkinlerdeki gibi yapılır ve genellikle benzer şekilde kolaylıkla kontrolaltına alınabilir. Bununla birlikte, altta yatan ciddi tıbbi durumlardankaynaklanan burun kanamalarının tedavisi zordur ve mutlaka hastanede tedavigerektirir.
Hangi durumlarda sağlık kuruluşuna başvurulmalı?
Aşağıdakilerden herhangi birisiylekarşılaşması durumunda bir sağlık kuruluşuna başvurmak gerekir:
- Tekrartekrar burun kanaması atakları olması
- İdrar veyadışkı gibi burun dışındaki yerlerde ek kanamaların bulunması
- Vücuttakolay morarma
- Eğer kişideburun kanaması varsa ve kan sulandırıcı aspirin, warfarin veya kumadin gibiilaçlardan birini kullanıyorsa
- Eğer karaciğerhastalığı, böbrek hastalığı veya hemofili gibi kan pıhtılaşmasınıetkileyebilecek herhangi bir altta yatan hastalığı varsa
- Sonzamanlarda kemoterapi görmüşse
- Burnu 10 ila20 dakika kadar basınç uyguladıktan sonra kanama devam ediyorsa
- Kısa süre içindebirkaç kez tekrarlamışsa veya çok miktarda kan kaybı olmuşsa
- Baş dönmesivarsa
- Kişi kendinisarhoş gibi hissediyorsa ya da bilincinin kapanacağından endişeleniyorsa
- Hızlı birkalp atışı veya nefes darlığı varsa
- Kanamaylabirlikte kusma da varsa
- Eşlik eden38,5 dercenin üzerinde ateş varsa
- Vücuttadöküntüler varsa
Burun estetiği(Rinoplasti) nedir?
Burun estetiği nedir?
Burun estetiği, burun şeklinin buyapı içerisindeki kemik ve kıkırdak yapılarında değişiklikler yapılarakgerçekleştirilen bir plastik cerrahi operasyonudur.
Nazoplasti, rinoplasti gibiisimlerle de adlandırılan burun estetiği, estetik operasyonlar içerisinde ensık uygulananlardandır. Burun estetiği, burunda doğumsal olarak var olan,sonradan oluşan veya travmalara bağlı olarak ortaya çıkmış olan şekilbozukluklarının giderilmesi amacıyla yapılır. Şekil bozukluğu, bazı durumlardayalnızca görsel açıdan rahatsızlık vermesi sebebiyle düzeltilirken çoğu kişidesolunum bozukluğu gibi problemlere yol açması nedeniyle de düzeltilmesi gerekliolabilir.
Hangi nedenden dolayı estetikoperasyon uygulanacak olursa olsun, burun estetiğinde öncelikli hedef,burundaki solunum yolunun operasyon sonunda en iyi şekilde çalışabilir halegetirilmesidir. Operasyon esnasında burnun yeniden şekillendirilmesi(rekonstrüksiyon), şekil bozukluklarının giderilmesi veya bir bölümününşeklinin değiştirilmesi işlemlerinden biri veya birkaçı uygulanabilir.
Rinoplasti uygulaması düşünenkişilerde burun dokularının estetik operasyona uygun olup olmadığı mutlakacerrah tarafından yapılacak olan muayene esnasında kontrol edilmelidir. En ufakbir müdahalenin oldukça belirgin sonuçlar doğurması nedeniyle burun estetiğineilişkin ameliyatlar mutlaka alanında uzman bir cerrah tarafından yapılmalıdır.
Erkeklerde de kadınlarda dauygulanabilen burun estetiği, komplike bir operasyondur. Beklenen sonucun tamolarak elde edilmesi 6 ila 12 ay aralığında bir süreç gerektirir. Bu süreçburundaki operasyonun büyüklüğüne, burundaki dokuların yapısına veya sorununciddiyetine göre değişkenlik gösterir. Ameliyat sonrasında hastaların birkısmında tam olarak istenilen şeklin elde edilebilmesi için küçük düzeltmeuygulamaları gerekli olabilir.
Burun ucu estetiği nedir?
Burnun görünümünü en çok etkileyenkısımlardan bir tanesi de burun ucunun şeklidir. Burnun uç kısmında yaygınşekilde görülen şekil bozuklukları şu şekilde sıralanabilir:
- Burun ucununolması gerekenden geniş olması
- Sıkıştırılmışgibi görünen burun ucu
- Burundeliklerinin birbiriyle simetrik olmaması
- Burun ucundadüşüklük
- Burun ucukalkıklığı
- Sivri yapılıburun ucu
Yukarıda belirtilen sorunlarınbulunduğu hastalarda burun estetiğinin bir alt dalı olan burun ucu estetiğioperasyonlarından yararlanılır. Bu operasyonlarda burnun kemik kısmınadokunulmaz, yalnızca burun ucunda yer alan yumuşak doku ve kıkırdak kısımda işlemyapılır. Bu nedenle rinoplastiye göre daha kolay ameliyatlardır.
Ameliyat öncesi ve sonrasındayapılan uygulamalar diğer burun estetiği ameliyatları ile hemen hemen aynıdır.Ameliyat süresi daha kısa olup tüm işlemler 30-60 dakika aralığında bir süreçtetamamlanır. Hastalar genellikle aynı gün içerisinde taburcu edilir. İyileşmesüresi de rinoplasti ameliyatlarına oranla daha kısadır.
Burun estetiği neden yapılır?
Burun estetiği, fonksiyonel ya dakozmetik nedenler ile gerçekleştirilebilir. Burun estetiğinin yapılmanedenlerinden ilki burunda bulunan doğumsal veya sonradan gelişmiş bir şekilbozukluğu nedeniyle nefes alıp vermeye ilişkin problemlerin görülmesidir.Solunum sorunlarına neden olan şekil bozukluğu gözle görülebilir bir bozuklukolabileceği gibi, burnun iç kısmında yer alan ve dışarıdan farkedilemeyecek bir bozukluk da olabilir. İkinci neden ise kişinin burnunungörünümünden rahatsız olması ve daha farklı görünen bir buruna sahip olmakistemesidir.
Burnun kemik kısmında bir eğrilikveya çıkıklığın olması, kıkırdak yapısında gözlenen şekil bozuklukları, burnunaşırı büyük olması, burun yapısında asimetriklik olması gibi durumlar, burunestetiği ameliyatını gerektiren nedenler arasında yer alır. Estetik amaçlarlayapılan operasyonlarda tamamen kişisel tercihler rol oynar.
Bazı kişiler çok büyük veyaçıkıntılı bir burnu olmasına karşılık burnunun görünümünden gayet memnun iken,bazı kişiler normal görünümde bir burun yapısına sahip olmalarına karşılıkfarklı bir burun görüntüsünü tercih edebilir. Sonuç olarak rinoplastioperasyonları, sağlık sorunları veya kişisel tercihler nedeniyle yapılabilen veoldukça yaygın şekilde uygulanan ameliyatlardır.
Cerrahi müdahale ile burun yapısındabirçok değişiklik gerçekleştirilebilir:
- Burunbüyüklüğünün değiştirilmesi
- Burunaçısının değiştirilmesi
- Burunköprüsünün düzleştirilmesi
- Burun ucununyeniden şekillendirilmesi
- Burundeliklerinin düzenlenmesi
Rinoplasti ameliyatında fonksiyonelsebepler olmadan sadece kozmetik kaygı söz konusu ise kişinin burun kıkırdağıgelişimini tamamlayana kadar beklenmesi önerilir. Kız çocuklarında bu gelişimiçin sınır yaş 15 iken erkek çocuklarında gelişme biraz daha uzun sürebilir.Nefes alma ile ilgili problemler söz konusu ise rinoplasti ameliyatı daha küçükyaşlarda da gerçekleştirilebilir.
Burun estetiği nasıl yapılır?
Burun estetiği ameliyatlarındaoperasyonun kendisi kadar ameliyat öncesi dönem de önem arz eder. Hekimleyapılan görüşmelerde öncelikle hastanın estetik operasyon için uygun bir adayolup olmadığı değerlendirilir. Aynı zamanda hekim ile hasta karşılıklı fikiralışverişleri ile beklentilerini ve olası sonuçları tam olarakanlatabilmelidir.
Hekim opere edilecek hastanın tıbbiöyküsünü, rahatsızlıklarını ve hali hazırda kullandığı ilaçları değerlendirir.Hemofili gibi aşırı kanamaya neden olabilecek sağlık problemleri varlığındakozmetik nedenli burun estetiği ameliyatının yapılması uygun olmayabilir.
Tıbbi öykü alımı sonrasındahekim tarafından gerçekleştirilen fizik muayenede hastanın burun derisi, iç vedış yapıları incelenir ve yapılacak değişiklikler planlanır. Hekimler aynızamanda ameliyat öncesinde hastanın uygunluğuna karar vermek adına çeşitli kananalizleri ve biyokimyasal laboratuvar tetkiklerine de başvurabilir.
Ameliyat olması planlanan hastalarınburun fotoğrafları çekilebilir. Bu fotoğraflar hem ameliyat sonrasıbeklentilerin aydınlatılmasında hem de hekime operasyon sırasında yolgöstermede etkili olabilir. Hastaların dikkat etmesi gereken bir diğer husus daibuprofen ve aspirin gibi non steroid antiinflamatuar ilaçların ameliyattan 2hafta öncesi ve sonrasında kullanılmamasıdır. Bu ilaçlar pıhtılaşma işlevleriniolumsuz yönde etkileyerek kanamayı arttırıcı etki gösterebilir.Hekimlerinizin kullandığınız ilaç ve takviye ürünlerin tamamını bilmesininsağlığınız ve iyileşmeniz açısından ne derece önemli olduğuunutulmamalıdır.
Ameliyatı ve ameliyat sonrası dönemiolumsuz yönde etkileyebilecek bir diğer davranış da tütün kullanımıdır. Sigaradumanı hem iyileşme sürecini yavaşlatır hem de içeriğinde nikotin ile kandamarlarında kasılmaya neden olarak iyileşme dönemindeki dokuya gelen oksijenve kan desteğinin azalmasına neden olur. İyileşme sürecinin sağlıklı şekildegeçirilmesi için ameliyat öncesi ve sonrası dönemde tütün kullanımınınsonlandırılması önerilir.
Burun estetiği ameliyatı çoğunluklagenel anestezi altında yapılan bir operasyon türüdür. Yalnızca küçük dokunuşlargerektiren basit rinoplasti operasyonlarında ise cerrahın tercihine göre lokalanestezi de uygulanabilir. Ameliyat ortalama olarak 2 saat sürerken ameliyatöncesi hazırlıklar ve ameliyat sonrasında yapılan uygulamalar ve müşahedesüreleri ile birlikte bir rinoplasti operasyonu genellikle 1 gününüzü alır.
Yaygın olarak tercih edilen 2 farklıburun estetiği tekniği vardır. Bunlardan ilki olan açık rinoplastide burundelikleri arasından küçük bir kesi açılır ve bu kesi sayesinde cerrahın görüşaçısı genişletilir. Genellikle burundaki şekil bozukluğu ileri düzeyde olanveya daha önceden farklı bir burun estetiği operasyonu geçirmiş olan kişilerdeaçık rinoplasti tekniği tercih edilir. Açık tekniğin en büyük avantajı görüşaçısının daha geniş olmasıdır. Fakat iyileşme süreci daha uzundur ve operasyonsonrasında oluşan ödem, morluk gibi sorunlar daha büyük boyutludur.
Bir diğer teknik olan kapalırinoplastide ise yapılan kesi burun delikleri içerisinde kalacak şekildeayarlanır. Cerrahın görüş alanı azdır fakat iyileşme süresi daha kısadır veoperasyon sonrasında burunda dikiş izi kalmaz. Kapalı rinoplasti tekniğigenellikle daha küçük boyuttaki şekil bozukluklarının düzeltilmesinde tercihedilir.
Ameliyatsız burun estetiği (Likit rinoplasti) nedir?
Burundaki şekil bozukluğunun çokciddi boyutta olmadığı durumlarda tercih edilen uygulamalarından bir tanesi deameliyatsız burun estetiğidir. Burun dolgusu olarak da adlandırılan bu yöntemdeburun köprüsüne dermal dolgu uygulaması yapılır.
Burun ucu düşüklüğü, burunda kontürproblemi, kırışık burun görünümü ve burun basıklığı gibi hafif problemlerintedavisinde oldukça güvenilir bir seçenek olan ameliyatsız burun estetiğiuygulamaları, oldukça basit operasyonlar olmakla birlikte dolgu için tercihedilen ürünler tamamen güvenilir yapıya sahiptir. Hyaluronik asit en sık olarakkullanılan enjekte edilebilir jel benzeri dolgu maddesidir. Enjeksiyon sonrasındao bölgedeki derin cilt katmanlarına ulaşan dermal dolgular istenilen şekleulaşmayı sağlar. İşlemden işleme ve kullanılan dolgu materyaline göredeğişkenlik göstermekle birlikte elde edilen görünüm 4 aydan 3 yıla kadaretkili şekilde mevcudiyetini koruyabilir.
Likit rinoplasti uygulamalarıcerrahi rinoplasti girişimlerine göre oldukça basit işlemlerdir. Bu yöntemleyapılan estetik uygulamalarda buruna yeni bir görünüm kazandırmanın yanı sıradoğuştan düşük olan veya yaşla birlikte düşen burun uçlarında istenen görüntüelde edilebilir.
Burun estetiği kimlere yapılamaz?
Rinoplasti için kontrendikasyon(uygulamanın yapılmaması gereken durumlar) olarak kabul edilen çeşitli sağlıkproblemleri mevcuttur:
- Beden Dismorfik Bozukluğu
Beden dismorfik bozukluğu birpsikiyatrik rahatsızlık olup kişinin görüntüsü ile ilgili aşırı önyargılıolması halidir. Bu aşırı düzeydeki ön yargı kaynaklı olarak kişi dışarıdan farkedilmesi çok zor küçük kusurların bile etkisinde kalarak sosyalleşmeproblemleri, düşük yaşam kalitesi, depresyon ve intihara meyil gibi sosyolojikve psikiyatrik durumların oluşmasını tetikleyebilir. Burun estetiği yapacakhekimlerin operasyon sonrası sonuçlardan memnun olması imkansız bu hastalarıtanıması ve gerekli psikiyatrik değerlendirmenin gerçekleştirilmesine aracılıketmeleri uygundur.
- Obstrüktif Uyku Apnesi
Uyku sırasında tekrarlayan solunumyollarının tıkanması ile nefesin kesilmesi obstrüktif uyku apnesi olaraktanımlanır. Bu rahatsızlığa sahip hastalarda ameliyat öncesi istenmeyendurumların gelişme ihtimalinin yüksek olması nedeniyle hekimler daha dikkatlidavranmalıdır. Burun estetiği yapılması gereken hastalarda bu rahatsızlığınmevcut olması halinde riskin en aza indirilmesi için CPAP gibi cihazlarile hastanın solunumunun desteklenmesi gerekir.
- Kanama Bozuklukları
Kanın pıhtılaşmasının olumsuz yöndeetkilendiği kişilerde burun estetiği ameliyatı sonrası çeşitli istenmeyendurumlar oluşabileceği için dikkatli olunmalıdır. Bu durumun önüne geçmekamacıyla operasyon öncesi hasta ile görüşme sırasında herhangi bir aşırı kanamaveya morluk oluşumu ya da pıhtı oluşumuna etkili takviye ürün ve vitaminlerinkullanımı sorgulanması gereklidir. Burun kanaması, rinoplasti sonrası en sıkolarak karşılaşılan komplikasyonların başında gelir. Kanama bozukluğu olankişilerde burun kanaması aşırı düzeyde olabilir ve endoskopik ya da anjiografikyöntemler ile kanayan damara müdahale edilmesi gerekli olabilir.
Genel bir yaklaşım olarak daha öncerinoplasti ameliyatı geçirmiş ve sonuçlarından memnun kalmamış kişilerde yenibir değerlendirme yapmadan önce en az 1 yıl beklenmelidir. Bu süre zarfısonunda önceki operasyonun kesin sonuçları değerlendirilir ve gerekli durumlardaikinci bir düzeltme ameliyatına başvurulabilir.
Burun estetiği sonrası yapılması ve yapılmamasıgerekenler nelerdir?
Ameliyat sonrasında genellikle ağrıoluşur ve bu nedenle anestezinin etkisinin geçmesi beklenmeden hastaya ağrıkesici uygulamaları yapılır. Daha sonrasında doktorunuzun önerdiği ilaçlaraksatılmadan kullanılmalıdır. Ameliyat sonrasında genellikle 4-6 saatlik birsüre boyunca ayağa kalkmak önerilmez. Ayağa ilk kalkışınızda baş dönmesi,göz kararması gibi sorunlar gözlenmesi normaldir. Bu nedenle bir yakınınızdanyardım almanız önerilir.
Hem ameliyat esnasında hem desonrasında genizden kan sızıntısı gerçekleşmesi normaldir. Bu kanama farkındaolmadan yutularak bulantı ve kusmaya neden olabilir. Bu nedenle kanlı kusmaveya ertesi gün kandan kaynaklı olarak siyah renkli dışkı gözlenebilir.Ameliyattan 6 saat sonra eğer mide bulantısı yok ise su içilebilir. Çorba veayran gibi sulu gıdalar azar azar tüketilmeye başlanabilir.
İlk birkaç gün genellikle sıvıgıdalarla beslenme önerilir. Göz altlarında, burun etrafında ve yüzün belirlikısımlarında şişlik ve morluklar oluşması normaldir ve gün geçtikçehafifleyerek yok olacaktır. Kanamanın önlenmesi için yastık yüksek tutulmalıdırve ilk 15 gün burna su çekilmemeli, sümkürülmemelidir. Bu süreçte burnun tıkalıkalması normaldir.
Hedeflenen şeklin tam olarak eldeedilebilmesi için birkaç ay (bazı durumlarda 6 ay) gözlük takılması önerilmez.Koşu gibi yüksek efor gerektiren fiziksel aktiviteler, yüzme, aşırı kuvvetliçiğneme, fazla sayıda yüz kasının katılımı ile gerçekleşen kahkaha, gülümsemeya da diğer mimikleri yapma ve kuvvetlice diş fırçalama hastaların ameliyatsonrası kaçınması gereken diğer davranışlara örnek teşkil eder.
Operasyon sonrası kişilerin dikkatetmesi gereken bir diğer önemli husus güneş ışığına maruziyettir. Aşırı güneşışını teması sonrasında burun cildi ve çevresinde kalıcı renkdeğişiklikleri meydana gelebileceği için dikkatli olunmalıdır.
Başın yüksekte tutulması kanamayaolduğu kadar oluşan ödeme de etkili bir uygulamadır. Operasyon sırasındakullanılan sütür materyalinin emilebilir ya da emilmeyen türde oluşuna göredikişlerin alınması için operasyondan 1 hafta sonra hekiminize tekrarbaşvurmanız gerekli olabilir.
Burun estetiği iyileşme süresi ne kadardır?
Burun estetiği uygulaması yapılanhastalarda iyileşme süresi operasyonun boyutuna göre değişmekle birliktehastalar genellikle 4-6 saat içerisinde ayağa kalkarak dolaşmaya, 6 saat sonrabulantı ve kusma yok ise yemek yemeye başlayabilir. Hastalar bazı durumlardaaynı gün taburcu edilirken bazen de 1 gece müşahede (gözlem) altındatutulduktan sonra ertesi gün taburcu edilir.
Ameliyat bitiminde genellikle burunatamponlar yerleştirilir. Bu tamponlar 1-2 gün sonra, burun sırtınayerleştirilen kalıp ise ameliyattan yaklaşık olarak 1 hafta sonra çıkartılır.Ameliyat sonrasında hastalar herhangi bir komplikasyonun gerçekleşmemesidurumunda genellikle 1 hafta ile 10 gün arası bir süre içerisinde işyaşantısına geri dönebilir. Operasyon sonrası şişlik ve morlukların oluşmasınormaldir ve zamanla hafifleyerek 1 hafta-10 gün içerisinde makyajlakapatılacak düzeye kadar azalır.
Ameliyatın üzerinden 1 ay geçtiktensonra oluşan ödemin %75-80’lik kısmı yok olur. Hedeflenen şekil ve tamiyileşmeye ise ameliyattan bir yıl sonra ulaşılır. Bu süreç içerisinde burunbölgesinde sabahları oluşan ve ilerleyen saatlerde kaybolan ödem sorunugörülmesi normaldir.
Boğazda tahriş hissi ve yanma şikayetleri neden olur?
Boğazda tahriş hissi ve yanma başlıbaşına bir hastalık değil, zeminde yatan rahatsızlığa bağlı olarak gelişen birbelirtidir. Bu hastalıklardan bazıları; kronik/akut farenjit, kronik/akut tonsilit,LRH (Laringofaringeal Reflü/Boğaz reflüsü) ve alerjik rinittir. Önemli olanhekim kontrolüyle doğru tanı koymak ve ona göre bir tedavi uygulamaktır. Tanıkoyma aşamasında hekiminiz sizden bazı tanısal işlemler isteyecektir.
Boğazda tahriş hissi ve yanmaya neden olan hastalıklarnelerdir?
Farenjit, boğazın arka kısmında bulunan yutak bölgesininiltihaplanması durumuna denir. Özellikle kış aylarında akut farenjit görülmesıklığı artar. Bunun nedeni soğuk havalarda bağışıklık sisteminin zayıflamasıve enfeksiyona daha açık hale gelinmesidir. Virüs ve bakteri gibi mikrobiyalajanlar, öğretmenlik gibi çok konuşmayı gerektiren meslekler, sigara kullanımı,saman nezlesi, alerji, yeterli sıvı alınmaması, reflü, aşırı soğuk veya sıcakbesinler tüketilmesi, yoğun baharat kullanımı kronik farenjite neden olanetmenler arasındadır.
Kronik farenjitte belirtiler, akut farenjite göre daha hafiftir. Hastalığınbelirtileri şöyledir;
– Boğazda yanma ve ağrı,
– Ateş,
– Halsizlik,
– Burun akıntısı,
– Yutkunma güçlüğü ve yutkunma esnasında ağrı,
– Boğazda takılma hissi,
– Öksürük.
Farenjitin akut veya kronik olduğuna, kişinin çalışma şartları vemesleği, günlük tükettiği sıvı miktarı, bulunduğu ortamlar gibi etmenlersorgulanıp fizik muayene yapıldıktan sonra karar verilebilir.
Akut farenjit bakteriyel kaynaklıysa antibiyotik, analjezik(ağrı kesici), burun spreyi gibi medikal çözümlerle kişinin semptomlarıazaltılıp iyileşme sağlanır. Viral kaynaklıysa antibiyotik kullanımı gereksizolacağı için semptomları hafifletici ilaçlar reçete edilip kişinin bol sıvıtüketmesi önerilir. Kronik farenjitte ise kişinin bulunduğu ortamdan farenjitesebep olan etmenin ( toz, sigara, alkol, kimyasal) uzaklaştırılmasıgerekir.
Tonsilit, boğazın arkasında bulunan bademciklerin iltihaplanmasıdurumudur. Farenjitle tonsilit aynı anda da görülebilir ancak ayrı ayrı dagörülmesi mümkündür. Vücudun patojen mikroorganizmalarla savaşması için beyazkan hücresi üreten bademcikler vücudun ilk savunma hattıdır ve enfeksiyözbir ajanla karşılaştığında iltihaplanabilir. Tonsilit virüsler ya da bakteriyelsebeplerle de gerçekleşebilir. Genellikle çocuklarda görülen birhastalıktır ancak yetişkinlerde de rastlanabilir.
Akut ve kronik olmak üzere 2 farklı şekilde gruplanabilir. Akut tonsilitdesık karşılaşılan belirtiler şöyledir:
– Şişmiş ve kırmızı bademcikler,
– Bademciklerin üzerinde sarı veya beyaz renkte zar görünümlü iltihaplıbölgeler,
– Yutma güçlüğü ve yutma sırasında boğazda acı ve ağrı
– Yüksek ateş,(38 derece ve üzeri)
– Öksürük,
– Halsizlik ve yorgunluk,
– Baş ağrısı,
– Boyun ya da çene altında ele gelen, büyümüş, hassas ve ağrılı lenf bezleri,
– Kulak ağrısı,
– Ses kısıklığı,
– Ağız kokusu,
– Bulantı ve kusma,
Tonsilitin sebebi viral ajanlar ise evde istirahat ile hastalık kolaycaatlatılabilir. Evde istirahat sırasında bol sıvı alımı iyileşme sürecinihızlandırır. Hastalık bakteriyel sebepli ise istirahatin yanında antibiyotiktedavisi de uygulanmalıdır.
LRH (LaringofarinGEAL REFLÜ HASTALIĞI)
Reflü, alt özofagus (yemek borusu) sfinkter basıncındaki azalmasonucu asit ve mukustan oluşan mide sıvısının yemek borusundan yukarı kaçmasıile karakterize bir durumdur. Obezite, gebelik, aşırı kafein ve yağ tüketimi,çikolata ve türevleri, baharatlı/acı gıdalar reflüyü kolaylaştıran etmenlerarasındadır. Asit mide içeriğinin boğazda yarattığı mukozal reaksiyonneticesinde boğazda ağrı/yanma, boğazda takılma hissi, ses kısıklığı, kötünefes ve ağız kokusu, diş çürükleri gibi belirtiler ortaya çıkar. Olgularınbüyük kısmında klasik reflü belirtileri olmaksızın sadece boğaz yakınmaları veses değişikliklerinin olması dikkat çekicidir. Bu nedenle LRH bazen “sessizreflü” olarak da adlandırılır.
Reflü hastalığının tedavisi için antiasit tabletler ve proton pompainhibitörleri kullanımı dışındayaşam tarzı değişiklikleri de reflühastalığının semptomlarının azalması için çok önemlidir. Uyumadan 3-4 saatöncesinde özellikle meyve olmak kaydıyla bir şey yememek; alkollü,kafeinli, yağlı yiyecek ve çikolata tüketiminden kaçınmak; öğünlerle birliktesıvı alımını azaltmak; narenciye, domates, çiğ sebze ve meyveleri deneyerekrahatsızlık verme durumuna bakmak ve ona göre tüketmek; çok sıkı korse vekemerler kullanmamak; yatak başını 15-20 cm yükseltmek; fazla kilolardankurtulmak ve sigara kullanımını azaltmak reflü hastalığı semptomlarınıniyileşmesini sağlayacaktır.
ALLERJİK RİNİT
Mevsimsel ve yıl boyunca devam eden olmak üzere 2 ayrı formu mevcuttur. Bahardöneminde polenlerin artmasıyla birlikte mevsimsel alerjik rinit belirtileri deartışa geçerken yıl boyunca devam eden alerjik rinit mevsim geçişleri dışındada semptom oluşturur. Alerji tanım olarak vücudunherhangi bir maddeye karşı vücudunverdiği aşırı bağışıklık cevabı reaksiyonudur.
Alerjik rinitte şu belirtiler görülebilir:
– Boğaz yanması/kuruluğu,
– Boğazda kulaklara vurabilen ağrı ve kaşınma hissi,
– Ses kısıklığı,
– Gözlerde kaşınma ve kızarıklık,
– Gözlerde sulu akıntı,
– Burun tıkanıklığı,
– Su gibi burun akıntısı
Alerjik rinitte tedavi hastanın belirtilerine göre belirlenir. Burun yıkamasetleri ile yıkanarak burun içindeki allerjenlerin sayısının azaltılması vemukozaya temas sürelerinin kısaltılması sağlanabilir. Hastalarda alerjisemptomlarının azaltılması için kortizonlu burun spreyleri ve antihistaminiktedavi uygulanabilir.
Boğaz yanması ve tahriş hissini azaltmak için neleryapabiliriz?
– 1 çay bardağı ılık suya, 1 çay kaşığı sofra tuzu eklenerek hazırlanançözeltiyle günde 3-4 kez gargara yapmak,
– Çok sıcak/çok soğuk besinler tahrişe neden olacağı için yiyecek ve içecekleriılık veya oda ısısında tüketmek,
– Kuru hava boğazda tahrişe neden olacağından havayı nemlendirmek, – Papatya, melisa,ıhlamur gibi bitki çayları içmek,
– Çok acı ve baharatlı besinlerden kaçınmak
Eğer reflü söz konusu ise reflüyü azaltıcı diyet düzenlemelerine ekolarak yatak başlığını 15-20 cm. kaldırmak, sıkı kemer ve korse kullanmaktankaçınmak,kilo vermek gibi önlemler alınabilir.
Boğaz ağrısınasıl geçer? Boğaz ağrısına ne iyi gelir?
Boğaz ağrısı kendini; boğazda yanma,ağrı ve kuruluk olarak gösterebilen bir sağlık problemidir. Toplumda sıkrastlanan, yaygın şikayetlerden birisidir. Yapılan araştırmalar her yıl 13milyona yakın kişinin boğaz ağrısı şikayetiyle sağlık kuruluşlarına gittiğiniortaya çıkarmıştır. Çoğu boğaz ağrısı enfeksiyonlardan veya kuru hava gibiçevresel faktörlerden kaynaklanır. Boğaz ağrısı insan yaşam standardınıdüşürmesine rağmen çoğunlukla kendiliğinden iyileşme eğilimi gösterir.
Faranjitten kaynaklanan ağrılargenellikle ağzın hemen arkasındaki alanı etkiler ve ağrı bu alanda yoğunlaşır.Tonsilit, yani bademciklerin şişmesi ve kızarması ağzın arkasındaki yumuşakdokunun ağrımasına neden olur. Larenjit ise ses tellerinin ağrımasıdır. Boğazağrısından dolayı yutkunmakta veya konuşmakta zorluk çekilir. Ağrının olduğuzamanlarda genellikle boğaza bakıldığında kızarmış olarak gözükür. Bazenbademcikler üzerinde beyaz lekeler veya irinler meydana gelir. Bu beyaz lekeleriltihap olabilir ve bakteriyel bir hastalığın sonucu olabilir.
Bazı durumlarda boğaz ağrısına buruntıkanıklığı, burun akması, hapşırma, öksürük, ateş, titreme, vücut ağrıları,baş ağrısı, iştah kaybı ve zor yutkunma da eşlik eder. Bu durumlardan herbirisi başka bir hastalığı işaret edebilir.
Boğaz ağrısı nedenleri nelerdir?
Boğaz ağrısı enfeksiyonhastalıklarından yaralanmalara kadar birçok şekilde ortaya çıkabilir. Ancakağrıların yüzde doksanlık kısmı virüslerden kaynaklanır. Soğuk algınlığı, grip,tükürük yoluyla bulaşan bir hastalık olan mononükleoz, kızamık, su çiçeği vekabakulak boğaz ağrısı nedenlerinin başlıcalarını oluşturur. Kızamık, su çiçeğive kabakulak çoğunlukla çocuklarda görülmekle birlikte boğaz ağrısı buhastalıklara eşlik eder. Soğuk algınlığı ve grip ise çoğunlukla boğaz ağrısıile birlikte kendini gösterir.
Bunun yanında bakteriyelenfeksiyonlar da boğaz ağrısına neden olabilir. Bakteriyel enfeksiyonlarınneden olduğu boğaz ağrılarında, boğazda pamuksu, beyaz bir görüntüde iltihapgözlemlenebilir.
Herhangi bir maddeye karşıalerjinizin olması o madde ile karşılaşmanız sonrasında bağışıklık sisteminizinbu madde zararsız olsa bile aşırı tepki verdiği durumları tanımlar. Çeşitlibesin maddeleri, bitkiler, toz, polen ve diğer bitkisel maddelere karşı alerjimeydana gelebilir. Ayrıca bağışıklık sistemi polen, çim ve evcil hayvan gibialerji tetikleyicilere tepki gösterdiğinde; burun tıkanıklığı, göz sulanması,hapşırma ve boğaz tahrişi gibi semptomlara neden olan kimyasallar serbestbırakabilir. Bu gibi durumlarda burunda oluşan aşırı mukus boğaz arkasınadamlayabilir.
Postnazal damlama olarak ifadeedilen bu akıntı boğazı tahriş eder ve boğaz ağrısı oluşur. Aşırı üretilmiş mukusungenizin arkasında sinüslerden sürekli damlaması, mevsimsel değişiklikler,çeşitli ilaçlar, baharatlı yiyecekler, septum deviasyonu ve kuru hava gibidurumlarla hastalık tetiklenebilir. Postnazal damlaması olan kişilerde boğazağrısına ek olarak ateşin olmaması, kötü ağız kokusu, sürekli yutkunma ihtiyacıolmaması, gece kötüleşen öksürük ve midede aşırı mukus birikimi sonrası bulantıgibi diğer belirtiler de ortaya çıkabilir.
Kuru havalardan ya da nefes alıpvermeyi ağızdan gerçekleştirilmesinden dolayı zaman zaman ağız kuruyabilir vebu da boğaz kuruluğuna neden olabilir. Böyle durumlarda da boğaz ağrısı birbelirti olarak karşımıza çıkabilir.
Isıtıcıların ve klimaların çalıştığıkış aylarında, kapalı alanlarda çok fazla bulunan insanlarda boğaz kuruluğugözükebilir ve bu da boğaz ağrısına neden olur. Hava kirliliği, sigara ve tütünmamulleri kullanımı da boğaz ağrısının ortaya çıkmasında önemli etkenlerdendir.
Bu nedenlerden bazıları geçmeyen veuzun süreli (kronik) olarak devam eden boğaz ağrısına neden olabilir. Geçmeyenboğaz ağrısı bir grup önemli bulaşıcı hastalık dahil olmak üzere birçok nedenebağlı olarak meydana gelebilir. Alerji, postnazal damlama, ağızdan nefes alıpverme, reflü gibi durumlara ek olarak mononükleoz ve gonore gibi bulaşıcı hastalıklarsırasında da geçmeyen boğaz ağrısı ortaya çıkabilir.
Ağızdan nefes alma özellikle uykusırasında devam eden kronik bir hal aldığında tekrarlayan boğaz ağrısına nedenolabilir. Bu sebeple oluşan boğaz ağrısı sabah ilk uyanıldığında belirgin olup,sıvı tüketimi ile birlikte gerileme eğilimine girebilir. Ağız kuruluğu ve boğazağrısına ek olarak ses kısıklığı, halsizlik, ağız kokusu, sersemlik ve gözçevresinde renk koyulaşması gibi belirtiler ortaya çıkabilir.
Reflü hastalığı, yemek borusununmide ile birleşme bölgesinde besinlerin geçişine izin veren yapıdaki bir sorunsebebiyle mide asidinin geri kaçmasını tanımlayan rahatsızlıktır. Bazen bu mideiçeriğinin yemek borusuna geri dönmesi boğaz ağrısı ile sonuçlanabilir. Reflühastalığına sahip kişilerde geçmeyen boğaz ağrısı dışında, göğüs bölgesindeyanma, ağızda ekşi tat olması ve yutkunma güçlüğü gibi diğer belirtiler demeydana gelebilir.
Mononükleoz hastalığı Epstein Barrvirüsü (EBV) nedeniyle oluşan boğaz ağrısı ve bademcik iltihabı gibi belirtilerile seyreden bir bulaşıcı hastalıktır. Mononükleoz belirtileri 2 aya kadardevam edebilir ve çoğu vakada belirtiler orta düzeyde bir seyir izler ve basittedavi girişimleri ile kontrol altına alınabilir. Genel olarak grip benzeribelirtiler ile seyreden bu hastalıkta koltuk altı ve boyun bölgesindeki lenfbezlerinde büyüme, ateş, baş ağrısı, halsizlik, kas güçsüzlüğü ve geceterlemesi gibi belirtiler meydana gelebilir.
Aktif enfeksiyon sırasındamononükleozise sahip kişilerde geçmeyen boğaz ağrısı bu hastalığa dair önemlibir bulgu olarak karşımıza çıkar.
Geçmeyen boğaz ağrısı nedenleriarasında normalde cinsel yolla bulaşan bir rahatsızlık olmasına rağmen gonorede yer alır. Gonore, neisseria gonorrhoeae adı verilen bir bakteri tarafındanoluşturulur. Bu rahatsızlık genel olarak genital bölgede enfeksiyona neden olsada korunmasız oral ilişki sonrasında boğaz bölgesinde de hastalık meydanagelebilir. Boğazın etkilenmesi sonrasında boğazda geçmeyen ağrı şikayeti ortayaçıkabilir.
Boğaz ağrısına eşlik edebilecek belirtileri nelerdir?
Boğaz ağrısına eşlik eden belirtilerise bu durumun oluşmasındaki nedene bağlı olarak değişkenlik gösterebilir. Bazıkişiler boğaz ağrısını konuşma ve yutkunma sırasında hisseder. Bazı kişilerdeise bademciklerin üzerinde püy adı verilen iltihabi oluşumlar tespitedilebilir. Bu beyaz yama şeklindeki iltihaplanmalar genel olarak bakterilerkaynaklı boğaz enfeksiyonlarda ortaya çıkar.
Boğaz ağrısına eşlik edebilecekbirçok belirti ve bulgu mevcuttur:
- Buruntıkanıklığı
- Burunakıntısı
- Hapşırma
- Öksürme
- Ateş
- Üşüme vetitreme
- Boyunbölgesindeki bezlerde büyüme
- Seskısıklığı
- Vücudunçeşitli bölgelerinde ağrı oluşması
- Baş ağrısı
- Yutkunmagüçlüğü
- İştah kaybı
Boğaz ağrısı teşhisi nasıl konulur?
Boğaz ağrısının çoğunlukla birhaftalık bir süreçte ortadan kalkması gerekir. Sürecin bir haftayı geçtiğidurumlarda bir hekime başvurmanın zamanı gelmiş demektir. Çünkü bir haftalıksüreçte geçmeyen boğaz ağrısı, arkasında yatan ciddi bir hastalığın semptomuolabilir. Boğaz ağrısının teşhisi için ilk olarak fiziki muayene gereklidir.
Doktorlar kulak, burun ve boğazınfiziki muayenesi için ışık kaynağına sahip bir alet kullanırlar. Şişmiş bezleri(lenf düğümleri) kontrol etmek için boynu el ile muayene ederler. Steteskoparacılığıyla nefes alıp vermenin normal olup olmadığı konusunda da dinlemeyaparlar.
Tüm bunların haricinde laboratuvartestleri de yapılabilir. Ağrılı boğazdan örnek almak için pamuklu bir çubuğunboğaz sıvısına sürülmesi yoluyla örnek alınır. Bu örnek laboratuvar ortamındaincelenir. Çoğu laboratuvar birkaç dakika içinde sonuçlanabilecek antijen testiyapar. Ancak daha net bilgi için boğaz kültürü olarak adlandırılan laboratuvartesti de yapılması gerekebilir. Bu testin sonuçlanması 24 saatten 48 saatekadar sürebilir.
Hızlı antijen testleri, a grubustreptokok bakterilerine bağlı ortaya çıkan boğaz ağrısında oldukça etkili birtanı tetkikidir. Bu testin duyarlılığı %70 ile %90 arasında yapılanlaboratuvara göre değişkenlik gösterebilir.
Hızlı antijen testleri adından daanlaşılacağı üzere hızlı bir şekilde sonuç verse de bazı durumlarda kültürtestlerine ihtiyaç duyulur. Kültür testi hızlı antijen testlerine göre dahagüvenilir ve kesin sonuçlar verir. Yine boğazdan alınan sıvı örneğinin farklıbakteriler yönünden de test edilmesi gerekebilir. Böylece semptomun ortayaçıkma nedeni daha net bir şekilde öğrenilir ve tedavi yöntemi buna görebelirlenir.
Boğaz kültürü olarak isimlendirilenbu yöntem bakterilere bağlı oluştuğu şüphelenilen kişilerde temel tanı yöntemiolarak kabul edilir ancak duyarlılığı birçok faktöre bağlı olarak değişkenlikgösterebilir.
Mononükleoz düşünülen boğaz ağrılıhastalarda bağışıklık sistemi tarafından oluşturulan heterofil antikorların kandolaşımında varlığı incelenebilir. Tetkikler sonucu bu hastalığın tespitedildiği kişiler dalak yaralanmasına yatkınlık sebebiyle 6-8 haftalık bir sürezarfı botunca yakın temaslı fiziksel aktivitelerden uzak durmalıdır.
Boğaz ağrısı tedavi yöntemleri nelerdir?
Viral enfeksiyonlardan kaynaklananboğaz ağrıları yaklaşık bir hafta sonra kendiliğinden iyileşir ve tıbbi birmüdahale gerektirmez. Ancak meydana gelen ağrı ve ateşi önlemek amacıyla ağrıkesici ve ateş düşürücüler kullanılabilir. Çocuklarda ise semptomlarıhafifletmek amacıyla, çocuklar için özel olarak dozları belirlenmiş veüretilmiş olan ilaçların kullanılması gerekir.
Yetişkinlerde kullanılan ilaçlarçocuklarda daha ciddi yan etkilere yol açabilir. Boğaz ağrılarında aspirinkullanılması önerilmez. Çünkü karaciğer ve beyinde şişmeye neden olan nadirrastlanan fakat hayati tehlikeye yol açabilecek bir durum olan Reye Sendromuortaya çıkabilir.
Boğaz ağrısının sebebi bakteriyelenfeksiyonlardan kaynaklanıyorsa tedavi yöntemi olarak antibiyotiklerebaşvurulur. Antibiyotikler çok ciddi ilaçlardır ve tedavinin tamamlanmamasıvücudun bakterilere karşı oluşturduğu bağışıklığı zayıflatır. Bu nedenleantibiyotik kullanırken boğaz ağrısı geçmiş olsa dahi doktorun önerdiğiantibiyotik bitene kadar kullanılmalıdır.
İlaçların belirtilen zamanaralıklarında ve belirtilen dozunda alınmaması enfeksiyonun vücudun diğerbölgelerine yayılmasına neden olabilir. Yine antibiyotik tedavisinitamamlamamak çocuklarda romatizmal ateşe veya ciddi böbrek iltihabı riskine yolaçabilir. Antibiyotiğin bir dozunun unutulması durumunda da doktorabaşvurulmasında fayda vardır.
Bakteriyel enfeksiyonlara bağlıortaya çıkan boğaz ağrısı olgularında penisilin grubu antibiyotik ilaçlarhekimler tarafından reçetelendirilebilir. Antibiyotik kullanımının çeşitlinedenlerle atlanması halinde boğazdaki bakteriyel enfeksiyon 1 hafta 10 günsüre ile devam edebilir.
Boğaz ağrısının tedaviye yanıtıaltta yatan nedene göre değişiklik gösterebilir. Altta yatan nedene bağlıolarak ani başlangıçlı (akut) ya da uzun süreli (kronik) bir hal alabilen boğazağrısı virüslere bağlı nedenlerle meydana gelmesi halinde 3-10 gün arasındagerileme eğilimindedir. Bakteriyel kaynaklı enfeksiyonlar ve alerjiye bağlıolarak ortaya çıkan boğaz ağrısı daha uzun süre ile devam edebilir. Hekimlerinbilgisi ve önerisi dahilinde uygulanabilecek çeşitli yöntemler sayesinde boğazağrısı şikayetinin kontrol altına alınmasında katkı sağlanabilir.
Boğaz ağrısı için bireysel tedavi yöntemleri nelerdir?
Boğaz ağrısı için bireysel olarakuygulanabilecek birden çok yöntem vardır. Öncelikli olarak boğazın daima nemlikalması sağlanmalıdır. Bu nedenle sık sık ılık su tüketilmesinde fayda vardır.Boğaz ağrısı yaşayan hastalar fazla konuşmaktan kaçınmalıdırlar. Çünkü fazlakonuşmak boğazı yorar ve daha fazla ağrıya neden olur.
Günlük önerilen düzeyde sıvıtüketimini gerçekleştirmek boğaz ağrısı tedavisinin önemli bir parçasıdır. Sıvıeksikliğinin meydana geldiği dehidrasyon olarak ifade edilen durumlarda vücutyeterince tükrük ve mukus üretimi gerçekleştiremez. Bu durum boğazınkurumasına, şişmesine ve iltihaplanmasına neden olabilir.
Sıvı tüketilirken alkol ve kafeiniçeren içeceklerden kaçınılması gerekir. Çünkü bu içecekler dehidrasyona nedenolarak su kaybına yol açar. Et suyu ve tavuk suyu çorbalar hem içerdiğivitaminler açısından önemlidir hem de ılık olarak tüketildiğinde boğazağrısının hafiflemesinde yardımcı bir rol oynar. Ilık su ile karıştırılmış baliçmek de boğazı yumuşatacak ve ağrıları hafifletecektir.
Ayrıca ballı ılık su içmek boğazağrısı yutkunma zorluğu ne iyi gelir sorusunun da en etkili cevaplarındanbirisidir. Tuzlu su ile gargara yapmak da boğazı rahatlatacaktır. Bir subardağı suya yarım çay kaşığı tuz atılarak hazırlanan karışım ile gargarayapmak ağrıların hafiflemesine yardımcı olur. 6 yaşından büyük çocuklarda dagargara önerilir. Daha küçük çocuklar ise gargara yaptıktan sonra suyu yutmariskine sahip olduklarından önerilmemektedir.
Papatya çayı doğal biryumuşatıcıdır. Uzun yıllardır medikal amaçlarla kullanımına devam edilenpapatya çayı anti-inflamatuar, antioksidan ve damar büzücü etkileri ile boğazağrısının dindirilmesine katkı sağlayabilir.
Sarımsak doğal antibakteriyelözelliklere sahip bir bitkidir. İçerisinde bulunan sülfür bağlı çeşitlimaddeler enfeksiyon hastalıkları ile mücadelede etkili olabilir.
Pastiller boğazın yumuşamasınayardımcı olur ve boğazın nemli kalmasını sağlar. Bu nedenle boğaz ağrılarındakullanılabilir. Ancak 4 yaşından küçük çocuklarda yutma ve aspire etme riskiolduğundan önerilmez. Sigara dumanı gibi tahriş edici etkiye sahip maddelerdenkaçınmak da gereklidir.
Küçük çocuk ve bebeklerde meydanagelen boğaz ağrısı oldukça endişe verici bir durum olabilir ve yetişkinleregöre daha farklı yaklaşımlara gereksinim duyulabilir. Çocuk odalarının nemmiktarının ayarlanması bu yaş grubunda boğaz ağrısı oluşumuna karşıatılabilecek adımların başında gelir. Nemlendirici cihazlar kullanılarak çocukodası havasının nemlendirilmesi bu yaş grubundaki bireylerin boğaz ağrısışikayetinin dindirilmesinde katkı sağlayabilir.
Boğaz ağrısı şikayeti yaşayançocukların yaşlarına uygun olarak günlük yeterli miktarda sıvı tüketmeleri deönemli bir konudur. Özellikle 1 yaşından küçük çocuklara hangi nedenle olursaolsun çeşitli hastalıkları tetikleyebileceği için bal verilmemesi önerilir.
Boğaz ağrısının bitkisel tedavisi var mıdır?
Boğaz ağrısı nasıl geçer sorusununbirçok cevabı vardır. Evde uygulanacak bazı yöntemler etkili olurken bazıbitkisel yöntemler de tedavide kullanılabilir. Elma sirkesi yüzyıllar boyuncakullanılmış, bileşeni asetik asit olan, bakterilerle savaşmaya yardımcıbileşenlere sahiptir. Bir bardak suya bir çorba kaşığı elma sirkesi ve birçorba kaşığı bal ekleyerek içilmesi, elma sirkesinin antibakteriyel özelliğisayesinde boğaz ağrısının hafiflemesine yardımcı olacaktır.
Adaçayı ve ekinezya karışımı ileevde insanların kendi boğaz spreyini yapması mümkündür. 1 çay kaşığı öğütülmüşekinezya ve 1 çay kaşığı öğütülmüş adaçayı yarım bardak kaynamış suda yarımsaat demlenir. Daha sonra karışım süzülerek bir sprey kutusuna alınır. Dahasonra iki saatlik aralıklarla bu spreyi kullanmak boğaz ağrısının tedavi edilmesinidestekleyecektir.
Limon suyu da boğaz ağrısınıntedavisinde oldukça tercih edilen doğal bir içecektir. İçerdiği C vitaminisayesinde soğuk algınlığı ve gribe karşı vücudun savaşmasına yardımcı olurkenyapısında bulunan antioksidanlar mukoza zarını nemli tutarak boğazın kurukalmamasına yardımcı olur. Ayrıca limon suyunu tuz ve bal katarak tüketmeketkisini daha da arttırabilir.
Eğer sizin de boğaz ağrısışikayetiniz varsa, evde uygulanabilecek bu yöntemleri tercih edebilirsiniz.Ancak iyileşmeyen boğaz ağrılarında mutlaka bir sağlık kuruluşunabaşvurmalısınız.
Bahar alerjisi nedir?
Bahar alerjisi, bahar aylarında havadaki polen miktarı ve çeşidinin artmasısonucu başta burunda olmak üzere gözlerde, yüzde ve ciltte görülen bazı alerjikbelirtilere verilen genel bir alerjik hastalık tanısıdır.
Bahar alerjisi neden olur?
Bahar alerjisi, bağışıklık sistemi tarafından polenlerin zararlı gibialgılanarak bunlara karşı antikor üretilmesi neticesinde ortaya çıkmaktadır.Böylelikle polenler veya diğer alerjenler bağışıklık sisteminin hafızasındazararlı olarak kaydedilmektedir. Antikor, bağışıklık sisteminde bir kereüretildikten sonra, vücudun aynı polen veya polen grupları ile herkarşılaşmasında “histamin” adı verilen madde otomatik olarak üretilmekte vealerjik hastalık belirtileri ortaya çıkmaktadır. Duyarlı kişi ne kadar çokalerjen ile karşılaşırsa vücudun buna vereceği tepki yani salgılanan histaminmiktarı da o kadar fazla olmakta ve bahar alerjisi hastalık belirtileri dahaağır ve uzun süreli geçmektedir.
Bahar alerjisi çeşitleri nelerdir?
Bahar mevsimleri süresince atmosferde ve soluduğumuz havada birçok polençeşidi bulunmaktadır. Bahar alerjisinin etkilediği alan ve organa göre değişikbahar alerjisi çeşitleri gözlenmektedir. Başlıcaları; Saman nezlesi (alerjiknezle=alerjik rinit), alerjik astım, alerjik dermatit (deri alerjileri),alerjik konjuktivit, Besin alerjileridir.
Bahar alerji belirtileri ağırlıklı olarak ilkbahar ve sonbahar mevsimiboyunca görülmekle birlikte yıl boyu polen salabilen bazı allerjenler ve polendışı ev tozu akarı ve ev hayvanı epiteli alerjisi nedeniyle alerjik rinit yılboyu da görülebilmektedir. Bu nedenle genel olarak iki gruba ayrılmaktadır.
1.Mevsimsel alerjik Rinit (MAR): Hastadahapşırık, burun tıkanıklığı, burun kaşıntısı ve burun akıntısı özellikle polenmevsiminde görülür. Bu alerji türüne ot, ağaç, çiçek polenleri, küf mantarlarıgibi dış ortam allerjenleri neden olmaktadır.
2.Perennial alerjik Rinit (PAR): Hastada yıl boyualerjik bulgular devam eder. Ev tozu akarları, hamam böcekleri ve evcilhayvanların tüylerinin yanısıra polen grubunda sayılan bazı mantarsporları etken olarak kabul edilmektedir.
Bahar alerjisi belirtileri nelerdir?
Bahar alerjisi belirtilerini en çok burunda gösterir. Burunda görülenalerjik belirtilere ise genel olarak “Saman nezlesi” veya “alerjik rinit yaninezle” denmektedir. Saman nezlesi olan kişilerin başlıca yakınmaları; şeffafrenkli burun akıntısı, burun tıkanması, sık sık ve arka arkaya hapşırmalar,geniz akıntıları, öksürük, bazen sinüzit benzeri baş ağrıları, gözlerdesulantı ve kızartılar ile bazı duyarlı kişilerde görülebilen yaygın ciltkaşıntılarıdır.
Alerji toplumun yaklaşık %10 – %25 ini etkileyen bir hastalıktır. Alerjiile yoğun burun akıntısı, burun tıkanması da olduğundan geceleri burundan rahatnefes alınamaması nedeniyle uyku kalitesinin düşmesine neden olmaktadır. Buruntıkanıklığı aynı zamanda gözaltlarında morluklara da neden olmaktadır. Alerjisiolan kişiler normal kişilere göre daha sık sinüzit, orta kulak enfeksiyonlarıve astım gibi hastalıklarla karşılaşmaktadır.
Alerji testi nasıl yapılır? Hangialerjiler tespit edilebilir?
Bahar alerjisi belirtileri gösteren tüm hastalara alerji testi yapılmasıönerilir. Bu kişilerin alerji deri prick testi yaptırmaları sonucunda büyükoranda alerji olup olmadığı ve neye karşı alerjisi olduğu kolaycaanlaşılabilir. alerji deri prick testi yapılamayan bazı hastalarda ise kandayapılan ”Spesifik IgE alerji testi” ile de alerji tanısı kolayca konulabilir.
Deri üzerinde yapılan prick testleri ile solunum yolu ile alınan alerjenler(polenler, akarlar, küf mantarları, evcil hayvan alerjenleri vb), besinler,ilaçlar, arı venomu nedeniyle oluşan klinik bulguları doğrulamak için yapılır.IgE-aracılı alerjik reaksiyonlara neden olan alerjenlerin belirlenmesinde temeltanı yöntemi olarak kabul edilir. Deri testleri yapıldıktan 15 dakika sonradeğerlendirilir. Pozitif reaksiyonlarda >3 mm üzerinde şişlik meydana gelir.Deri testlerinde pozitif sonuçlar alerjene karşı duyarlılığı gösterir.
Bahar alerjisi için alınabilecekönlemler nelerdir?
Polenler günün değişik saatlerinden farklı oranlarda havada bulunmaktadır.Polen yoğunluğu, hava yağmurlu ise daha az, rüzgarlı ve güneşli ise dahafazladır. Sabah saatlerin de polen yoğunluğu oldukça fazladır. Bu nedenlerlealerjisi olan kişiler rüzgarlı ve güneşli günlerde dışarıda fazla kalmamalı, busüre içinde de gözlük takarak gözler korunmalı ve mümkünse ağzını burnunukapatarak dolaşmalıdır. Polen duyarlı kişiler eve geldiğinde kıyafetlerinibaşka bir odada çıkarmalı ve saçlarda çok polen biriktiğinden tercihensaçlarını ve mümkünse duş alarak tüm vücudundaki polenleri en aza indirmelidir.Özellikle dış ortamdan her kapalı ortama giriş sonrasında en kısa süre içindeağız burun ve yüzü su ile yıkama önerilir. Polen her ne kadar dış ortamda fazlagörülse bile ev içinde de bulunabilmektedir. Polen ile ilgili önlemlerin eviçinde de alınması önerilir. Çamaşırlar ve havlular dışarıda değil, ev içindekurutulmalıdır.
Bahar alerjisi tedavisi var mıdır?
Tüm alerjilerde olduğu gibi polen alerjisinde de en doğru tedavi ve korunmaşekli alerjenden kaçınmadır, ancak bu her zaman sağlanamamakta ve yeterliolmamaktadır. Alerjenden kaçınma yetersiz kaldığı zamanlarda alerjibelirtilerinin şiddetine ve süresine göre ilaç tedavisi gerekmektedir. Herhastanın alerjene verdiği reaksiyon farklı olduğundan ve alerjen yoğunluğugünden güne değişebildiğinden dolayı her hastada farklı farklı tedavileruygulanmaktadır. Burun akıntısı ve tıkanıklığı fazla olan bir hastayaantihistaminik dediğimiz histamin salınımını engelleyen ilaçlar verilmesi dahauygun olacaktır. Tüm bu tedavilere rağmen hastada şiddetli alerji bulgularıdevam ediyorsa, kortizonlu bazı ilaçlarda kullanılabilmektedir. En ideali alerjive İmmünoloji Uzmanları veya Kulak Burun Boğaz Uzmanlarına muayene olarakonların önereceği şekil ve sürece ilaç kullanılmasıdır.
Polenden korunma önlemleri ve alerji ilaçlarına rağmen bazı hastalardaaşırı burun tıkanıklığı görülmekte ve burun konkaları aşırı büyüyüp burundannefes alınamaz hale gelinmektedir. Bu durumda ise konka denilen burun içietleri küçültme operasyonları düşünülebilir. Ayrıca Radyofrekans tedavisi ilekonkalarda küçültme de uygulanabilmektedir.
Alerjide bir diğer tedavi yöntemi de “Aşı tedavisi” yani “İmmunoterapi” dir. Aşı tedavisinin hem tedavi edici hemde koruyucu özelliği vardır. Aşı tedavisinin ortalama süresi 3-5 yıldır. Aşıtedavisi temel olarak alerjik nezle (rinit), alerjik astım ve arı alerjisi olanhastalara uygulanmaktadır. Deri testi ve kan testi ile gösterilen alerjenmaddenin kişide yakınmalara neden olanlara, alerjenden korunma ve ilaçtedavisinden yeterli fayda görmemiş kişilere, kişinin uzun süreli ilaçkullanmak istememesi ve ilaçların yan etkilerini çok görüldüğü kişilere aşıtedavisi uygulanabilir. Tedaviye uyumsuz hastalara, 5 yaşından küçükçocuklara, ağır astımlı hastalara, kanser, bağışıklık sistemi hastalıkları,psikolojik bozukluk, ciddi hipertansiyon ve kalp hastalığı varlığında ise aşıtedavisi önerilmemektedir.
Alternatif bitkisel tedavi yöntemi varmıdır?
Alerjik hastalıkta ilk tedavi yaklaşımı ve kuralı alerjen denen ve alerjikhastalık yapan etkenlerden mutlak uzak kalınmasıdır. Korunmaya rağmen alerjikhastalık belirtisi gösterenlere ilaç tedavileri önerilmektedir. Baharalerjisi için hastalığı tedavi edici bitkisel tedavi yöntemleri tam olarakolmasa bile özellikle alerjik öksürük yakınmalarını gidermek ve alerjik nezlelihastalarda burun yakınmaları azaltmak için bazı bitkisel destekleyici ürünlerkullanılabilir. Bunlar arasında; Ayva çayı, Ekinezya Çayı, Portakal çayı,Kuşburnu çayı, Ballı süt, Pekmez, Ihlamur, Zencefil, Adaçayı ve bazı bitkiselkarışımlı boğaz pastilleri önerilebilir. Ayrıca turunçgiller, meyve ve sebzetüketimini yanı sıra düzenli beslenme ve uyku da vücut bağışıklık sisteminidüzenleyici olarak rol alacaktır.
Bahar alerjisi olan Hamilelerin yapmasıgerekenler nelerdir?
Günlük hayatı olumsuz etkileyen bahar alerjileri, hamilelik sürecinde sıkgörülen problemlerin başında geliyor. Hamilelerin bu dönemde toz ve polenlerdenkendilerini korumak için çeşitli önlemler alması gerekmektedir. Belirtilerinortaya çıkmasındaki en önemli etken alerjik bünyesi olan anne adayınınalerjen madde ile uzun süre karşılaşmasıdır. Özellikle bahar aylarında çiçektozları ve uçuşan polenler, alerji ataklarında artışa neden olabilmektedir.Polenler atmosfere yayılarak; ağız, burun, göz ve akciğerlere kadarulaşmaktadır. Özellikle rüzgarlı havalarda polenler havaya daha çok dağıldığıiçin, anne adaylarının şikayetleri de artmaktadır.
Polen yoğunluğu, hava yağmurlu ise daha az, rüzgarlı ve güneşli ise dahafazladır. Sabah saatlerin de polen yoğunluğu oldukça fazladır. Bu nedenlerlepolen alerjisi olan hamileler rüzgarlı ve güneşli günlerde ve sabah saatlerindedışarıda fazla kalmamalı, bu süre içinde de gözlük takarak gözler korunmalı vemümkünse ağzını burnunu kapatarak dolaşılmalıdır. Polen duyarlı bu kişiler evegeldiğinde kıyafetlerini çıkarmalı ve saçlarda çok polen biriktiğinden tercihensaçlarını ve mümkünse duş alarak tüm vücudundaki polenleri en aza indirmelidir.Özellikle dış ortamdan her kapalı ortama giriş sonrasında en kısa süre içinde ağızburun ve yüzü su ile yıkamaları önerilir. Ev içinde de bir miktar polenbulunması doğaldır. Bu nedenle ev içinde veya kapalı ortamlarda antialerjikhava temizleyicilerin kullanılması önerilir. Çamaşırlar ve havlular dışarıdadeğil, ev içinde kurutulmalıdır. Araba ve ev klimalarının filtreleri düzenliolarak temizlenirse hamile kişilerin yakınmaları daha az olacaktır.
Bademcikşişmesine ne iyi gelir?
Boğazın iki yanında bulunan ve ovalşekilli yumuşak doku kitleleri olan bademcikler, lenfatik sistemin önemliparçalarıdır. Özellikle çocukluk çağında bolca karşılaşılan bademcik şişmesigenellikle enfeksiyon kaynaklıdır. Bademcik enfeksiyonları tonsilit ya dabademcik iltihabı olarak da bilinir. Bu yazıda sizler için bademcik şişmesindeneler yapılması, ne zaman doktora başvurulması ya da evde yapılabilecekuygulamalarla ilgili konular derlenmiştir.
Bademcik nedir?
Bademcik, vücudu hastalık veenfeksiyondan koruyan lenfatik sistemin önemli bir parçasıdır. Ağız yoluylagiren virüs ve bakterilere karşı ilk savunma kapısı bademciklerdir.
Bademcik şişmesinin olası nedenleri nelerdir?
Bademcik şişmesine genelliklevirüsler neden olur. Bademcik şişmesine neden olan en yaygın virüsler aşağıdakigibi sıralanabilir:
- Adenovirüsler:Bu virüsler yaygın olarak bulunup, soğuk algınlığı, boğaz ağrısı ve bronşiteneden olur.
- Epstein-Barrvirüsü (EBV): Epstein-Barr virüsü bazen öpüşme hastalığı olarak adlandırılanmononükleoza neden olur. Enfekte tükürük yoluyla yayılır.
- Herpessimpleks virüsü tip 1 (HSV-1): Dudaklarda uçuk çıkmasına neden olan buvirüs, bademciklerin şişmesine de neden olabilir. Herpes enfeksiyonlarındabademcikler üzerinde çatlaklar ve kabarcıklar gözlenebilir.
- Sitomegalovirüs(CMV, HHV-5): CMV vücuda farklı yollarla girebilen ve herpes ailesine ait birvirüstür. İmmün sistemi zayıflayanlarda ya da hamilelerde yüzeyeçıkabilir.
- Kızamıkvirüsü (rubeola): Kızamık virüsü çok bulaşıcıdır ve mukus ya da tükürük yoluylabulaşır. Çoğu kişi kızamık hastalığına karşı aşılansa da günümüzde aşı karşıtıpropogandalar hastalığın tekrar gözlenmesine neden olmuştur.
Bunun haricinde bademcik şişikliğibirkaç bakteri suşundan da kaynaklanabilir. Şişmiş bademciklerden sorumlu enyaygın bakteri türü Streptococcus pyogenes’tir (grup A streptococcus). Tümbademcik iltihabı vakalarının yaklaşık %15 ila 30’una bakteriler neden olur.
Bademcik şişmesinin diğer belirtileri nelerdir?
Şişmiş bademciklere ekolarak bademcik iltihabı, aşağıdakiler de dahil olmak üzere diğer bazısemptomlarla ortaya çıkabilir:
- boğaz ağrısı
- tahrişolmuş, kırmızı bademcikler
- bademciklerüzerinde beyaz ya da sarı lekeler
- boynunyanlarında ağrı
- yutmagüçlüğü
- ateş
- baş ağrısı
- ağız kokusu
- yorgunluk
Bademcik iltihabı nasıl teşhis edilir?
Hekimler şişik bademciklerin ananedenini belirlemek isterler. Boğazınıza bakmak için ışıklı bir alet kullanarakenfeksiyon varlığını araştırırlar; kulaklarınızda, burnunuzda ve ağzınızdaenfeksiyon olup olmadığını belirlemek isterler.
Bademcik iltihabında istenen tetkikler
Doktorunuz bademcikte bir strepenfeksiyonundan şüpheleniyorsa, strep testi denen hızlı bir antijen testiisteyecektir. Bu testte, boğaza sürülen pamuklu bir çubuk yardımıyla örnekalınır ve alınan bu örnek laboratuvara gönderilir. Test çok hızlı birşekilde yanıt verir. Test negatif olsa bile, doktorunuz yine de bir boğazkültürü isteyebilir. Boğaz kültürünün sonuçlarının çıkması 2-3 gün alabilir.
Bademcik şişmesinde kan testide istenebilir. Kültür sonucunu beklemek istemeyen hekimler bazen hastalığınsebebinin bakteriyel olup olmadığını anlamak için tam kan sayımı gibi testleristeyebilir.
Bademcik enfeksiyonları nasıl tedavi edilir?
Bakteriyel kaynaklı enfeksiyonlardaantibiyotik kullanılması gerekir. Hangi antibiyotiğin, hangi enfeksiyona iyigeldiğini en iyi hekiminiz bilir. Özellikle strep enfeksiyonlarının tedavisiçok önemlidir. Tedavi edilmeyen strep, aşağıdakiler de dahil olmak üzereçeşitli komplikasyonlara neden olabilir:
- menenjit
- zatürre
- romatizmalateş
- orta kulakiltihabı (orta kulak enfeksiyonu)
Günlük yaşantınızı etkileyecek veyaşam kalitenizi düşürecek kadar sık tekrarlanan bademcik enfeksiyonlarında,bademciklerin cerrahi olarak çıkarılması önerilebilir. Bu işleme tonsillektomidenir. Tonsillektomiler, bir zamanlar özellikle çocuklarda uygulanan çokyaygın prosedürler olsa da, günümüzde daha sık olarak strep tonsillit vakaları,uyku apnesi veya solunum problemleri gibi komplikasyonlar için kullanılmaktadır.Bu prosedürün uygulanması genellikle yaklaşık yarım saat sürmektedir.Bademcikler farklı yöntemler ile (neşter, koterizasyon, ultrasonik titreşimyoluyla) çıkarılabilir.
Bademcik şişmesine ne iyi gelir?
“Bademcik şişmesi nasılgeçer?” ya da “Bademcik şişmesine evde ne gibi uygulamalaryapılabilir?”, birçok kişi tarafından merak edilen sorulardır. Hekimebaşvurmadan önce ya da tedaviniz ile birlikte evde yapabileceğiniz uygulamalar,bademciklerinizdeki rahatsızlığın azalmasına destek olabilir. Bunlar şu şekildesıralanabilir:
1. Tuzlu su ile gargara yapmak
Ilık tuzlu su ile gargara yapmak vedurulamak, bademcik iltihabının neden olduğu boğaz ağrısını ve acısınıhafifletmeye yardımcı olabilir. Ayrıca iltihabı azaltabilir, hattaenfeksiyonların tedavisinde yardımcı olabilir. Tuzlu su hazırlarken içerisinekoyduğunu tuz miktarı da önemlidir. İdeal bir tuzlu su gargarası yapmak içinyaklaşık 4 çay kaşığı ılık suya yaklaşık ½ çay kaşığı tuz ekleyin. Tuz eriyenekadar karıştırın. Gargara yapın ve birkaç saniye ağzınızda çalkalayıp tükürün.Normal su ile durulama yapabilirsiniz.
2. Meyan pastilleri
Piyasada birçok pastilbulunmaktadır. Bununla birlikte, hepsinin farklı özelliklerinin bulunmasınedeniyle, aralarında seçim yapmak zordur. Özellikle doğal anti-enflamatuarözelliklere sahip bileşenler veya ağrıyı kendi başına rahatlatabilecekbileşenler içeren pastiller boğaz ağrılarını hafifletirken tedaviye yardımcıolabilir. Meyan içeren pastiller güçlü antienflamatuar faydalara sahiptir.
Boğulma riski nedeniyle küçükçocuklara pastil verilmemelidir. Boğaz spreyi genellikle bu yaştakiçocuklar için çok daha iyi bir seçimdir.
3. Ham bal ile hazırlanmış ılıkçaylar
llık olarak hazırlanan içecekler,bademcik iltihabının neden olduğu yutkunma güçlüğü ve ağrı gibirahatsızlıkların azaltılmasına katkı sağlayabilir. Genellikle çaya eklenen safbal, güçlü antibakteriyel özelliklere sahiptir ve bademcik iltihabına nedenolan enfeksiyonların tedavisinde yardımcı olabilir.
Sıcak yerine, ılık çay tercihedilmeli ve bal eriyene kadar karıştırılmalıdır. Bazı çaylar, bu gibiuygulamaların faydalarını güçlendirebilir. Örneğin, zencefil çayı ya da rezene,iltihap ve rahatsızlığı azaltmaya yardımcı olabilecekgüçlü anti-enflamatuarlar içerir.
4. Buzlu parmak dondurmaları veyabuz parçaları
Bilindiği gibi genel olarakvücudumuzda toplanan iltihabı ya da ödemi azaltmak için soğuk kompresleruygulanır. Bademcik şişmelerinde de özellikle ev tedavilerinin kolay olarakuygulanamadığı çocuk gruplarında dondurma ya da donmuş içecekler iltihap ya daağrının azaltılmasında etkili olabilir.
5. Hava nemlendiricileri
Odanın havası kuru ise veya bademcikiltihabı sonucu ağız kuruluğu yaşanıyorsa, odanın havasını nemlendirmek, boğazağrısını hafifletmeye yardımcı olabilir. Kuru hava, boğazı daha fazla tahrişedebilir ve bu tip aletler havaya nem ekleyerek boğaz ve bademciklerdehissedilen rahatsızlığı hafifletebilir.
Özellikle geceleri uyurken, bademcikiltihabı azalana kadar oda nemli tutulmalıdır. Hava nemlendirici cihazınolmadığı durumlarda sıcak bir banyo yoluyla istenen nem sağlanabilir.
Bademcik şişmesi önlenebilir mi?
Şişmiş bademciklerden sorumluvirüsler ve bakteriler bulaşıcıdır. Bu mikropların yayılmasını önlemek için:
- Hasta olankişilerle fiziksel veya yakın temastan kaçının.
- Ellerinizisık sık yıkayarak mümkün olduğunca mikropsuz tutun.
- Ellerinizigözlerinizden, ağzınızdan ve burnunuzdan uzak tutun.
- Ruj gibikişisel bakım eşyalarını paylaşmaktan kaçının.
- Başkasınıntabağından veya bardağından yemek yemeyin veya içmeyin.
- Hasta olansizseniz, enfeksiyonunuz bittikten sonra diş fırçanızı yenileyin.
- Bağışıklıksisteminizi kuvvetlendirmek için sağlıklı bir diyet tercih edin, kaliteli uykuuyuyun ve düzenli egzersiz yapın.
- Sigaraiçmeyin, tütün kullanmayın, yanınızda içilmesine müsaade etmeyin.
Bademcik şişikliği nedeniyle ne zaman doktoragörünmeli?
Bir veya iki günden fazla sürenbademcik şişmesi durumlarında doktora danışılmalıdır.
Bademcik iltihabı nedir? Bademcik iltihabı tedavisi nasıl olur?
Bademcikler tıp dilinde tonsilolarak adlandırılır. Burun etinin tıbbi adı ”adenoid” tir. Hem bademciklerhem de burun eti boğaz ve burunu kaplayan lenf dokusunun bir parçasıdır. Görevleri,kişileri enfeksiyonlara karşı korumaktır.
Bademcik ve burun etine bağlıbaşlıca bozukluklar enfeksiyonlar ve bu dokuların büyümesidir. Büyümegenellikle tekrarlayan enfeksiyonlar sonucu oluşur. Tonsil ve adenoid büyümesiyaşla birlikte gerileyebilir. Burun etinin büyümesine adenoid vejetasyondenir.
Akut tonsillit nedir?
Bademcik iltihabına tonsillit denir. Bademcikiltihabı, genellikle 2 yaş üstü çocuklarda sık görülür. Ancak erişkinlerde denadir değildir. Hastalık etkeni sıklıkla beta hemolitik streptokoklardır.Ayrıca bazı virüsler boğaz enfeksiyonu da yapabilir.
Hastalık yüksek ateş ile anidenbaşlar. Kusma, baş ağrısı ve halsizlik görülebilir. Boğaz ağrısı ve boğazdakuruluk hissi vardır. Boğaz ve tonsiller şiş ve kırmızı görünür. Bazen bademciklerüzerinde beyaz iltihabi bir tabaka gözlenebilir ve boyundaki lenf bezlerişişebilir.
Bademcik iltihabı tedavisi nasıl yapılır?
Viral bademcik iltihaplarındaantibiotiğe gerek yoktur. Boğazdaki mikrobun tanınması için hızlı antijen testiyada boğaz kültürü yapılır. Ancak iltihap etkeni beta mikrobu ise antibyiotikkullanmak gereklidir.
Kronik tonsillit nedir?
Kronik tonsillit hem 2 yaştan büyükçocuklarda hem de yetişkinlerde görülür. Sık tekrarlayan boğaz ağrısı, yutmagüçlüğü, halsizlik, hafif ateş ve kansızlık başlıca bulgulardır. Boğazdakuruluk ve kaşıntı olur. Eğer geniz eti ile birlikte ise solunum yolunutıkayabilir. Uyku apnesine yol açabilir ve boyunda tekrarlayan lenf bezelerioluşabilir.
Akut tonsillit nedir?
Bademcik iltihabına tonsillit denir. Bademcik iltihabı, genellikle 2 yaşüstü çocuklarda sık görülür. Ancak erişkinlerde de nadir değildir. Hastalıketkeni sıklıkla beta hemolitik streptokoklardır. Ayrıca bazı virüsler boğaz enfeksiyonuda yapabilir.
Hastalık yüksek ateş ile aniden başlar. Kusma, baş ağrısı ve halsizlikgörülebilir. Boğaz ağrısı ve boğazda kuruluk hissi vardır. Boğaz ve tonsillerşiş ve kırmızı görünür. Bazen bademcikler üzerinde beyaz iltihabi bir tabakagözlenebilir ve boyundaki lenf bezleri şişebilir.
Bademcik iltihabı tedavisi nasıl yapılır?
Viral bademcik iltihaplarında antibiotiğe gerek yoktur. Boğazdaki mikrobuntanınması için hızlı antijen testi yada boğaz kültürü yapılır. Ancak iltihapetkeni beta mikrobu ise antibyiotik kullanmak gereklidir.
Kronik tonsillit nedir?
Kronik tonsillit hem 2 yaştan büyük çocuklarda hem de yetişkinlerdegörülür. Sık tekrarlayan boğaz ağrısı, yutma güçlüğü, halsizlik, hafif ateş vekansızlık başlıca bulgulardır. Boğazda kuruluk ve kaşıntı olur. Eğer geniz etiile birlikte ise solunum yolunu tıkayabilir. Uyku apnesine yol açabilir veboyunda tekrarlayan lenf bezeleri oluşabilir.
Kronik tonsillit ve geniz eti büyümelerinde şayet solunum yolu tıkanıyorsaameliyat düşünülebilir.
Ürik asit nedir?
Pürin, sucuk, pastırma, salam,sosis, ördek, sardalye, kabuklu deniz ürünleri, küçük balıklar, kırmızı et,kuru fasulye, buğday, buğday kepeği, baklagiller, mayalı içeceklerin yanı sıraçay ve kahve gibi gün içinde sıklıkla tüketilen içeceklerden de alınır. Buyiyeceklerin tüketilmesiyle ortaya çıkan ve hâli hazırda kanda bulunan pürinin,vücutta parçalanmasıyla ortaya ürik asit çıkar. Yiyecekleri sindirim sistemindesindirilmesi ile ortaya çıkan pürin, aynı zamanda normal hücre yıkımı gibihücresel döngü sonucunda da oluşur. Vücutta farklı bölgelerde bulunan pürin,kana karışarak karaciğere ulaşır ve karaciğer tarafından ürik asitedönüştürülür. Diğer organlar tarafından da az miktarda ürik asit üretilir. Buyüzden ürik asitin üretildiği en önemli organ karaciğer olarak bilinir. Ürikasitin küçük bir bölümü, intersitinal salgılar ile bağırsağa ulaşır ve bağırsakflorası tarafından yıkandıktan sonra dışkı olarak vücut dışına atılır.Ancak ürik asitin en önemli atılım yeri böbreklerdir. Üriner sistem ya da farklıbir deyişle boşaltım sisteminin bir parçası olan böbrekler, dolaşımsistemindeki kanı sürekli olarak süzerek, faydalı maddeleri tekrar dolaşımabırakırken; ürik asit gibi atık maddelerin, idrar yoluyla vücut dışınaatılmasını sağlar. Vücut dışına atılımı gerçekleştirilen üç organikmadde; üre, kreatinin ve ürik asittir. İnsan vücudunda bulunanürik asitin %60 kadarı her gün atılır ve tekrar üretilir. Fakat idrar yoluylaatılamayan ürik asitin vücutta birikmesi, ürik asit yüksekliğine neden olur. Budurum hiperürisemi olarak tanımlanır. Hiperürisemi varlığında, vücuttafazla miktarda bulunan ürik asit, eklemlerde birikerek kristaller oluşturur.İltihaplı eklem hastalığı olarak da bilinen hut hastalığına yol açan budurumda, vücudun farklı yerlerinde dışarıdan çıplak gözle görünür şekildeşişlikler oluşur. Bu sırada kan ve idrardaki asit oranı yükselir ve bu durumpek çok farklı rahatsızlığa neden olur. Ayrıca ürik asit yüksekliğine bağlıolarak, akut ürik asit nefropatisi, nefrolitiazis olarak tanımlanan böbrektaşı hastalığı ve kronik ürat nefropatisi gibi üç önemli böbrek hastalığıoluşabilir. Böbreklerde olan hasarlanma, böbrek yetmezliği gibi hastalıklarınvarlığında ise ürik asitin artış göstermesi kaçınılmazdır. Ürik asit testleri,kandan bakılarak laboratuvar ortamında yapılır. Bu test sayesinde kanda ürikasidin miktarı ölçülerek, böbrek fonksiyonlarının durumu ve hücre yıkımınınmiktarı öğrenilir.
Ürik asit neden yükselir?
Pürin yıkımının sağlıklı bir şekildegerçekleşmemesinin bir neticesi olarak ya da idrar ile birlikte vücut dışınaatılması gereken ürik asitin, vücuttan atılamayarak yükselmesi, ürik asityüksekliğine yol açar. Vücutta yüksek seviyede bulunan ürik asit, eklem içindekristalleşmelere sebep olarak gut hastalığı, böbrek taşı, akut ürik asitnefropatisi, kronik ürat nefropatisi ve romatoid artrit gibieklem inflamasyonuna bağlı rahatsızlıklara neden olur. Ürik asit yüksekliğindeen sık karşılaşılan rahatsızlıklardan biri olan gut hastalığı, eklemlerde ağrı,kızarıklık, ısı artışı ve şişlik gibi belirtilerle ortaya çıkar ve sıklıklaayak başparmağı eklemi etkilenir. Ürik asit yüksekliği, genetik olabileceğigibi diüretik ya da farklı bir deyişle idrar söktürücü ilaçların kullanımınabağlı olarak da görülebilir. Aynı zamanda diyabet, obezite, kalpyetmezliği, pek çok böbrek hastalığı, anemi gibi bazı kanhastalıkları ve alkol tüketimi de ürik asit seviyesinin yükselmesine nedenolur. Hipotiroidi olarak adlandırılan tiroit bezinin az çalışması, bazıkanser türleri ve tedavileri, tümör lizis sendromu (TLS), kortizon gibibağışıklık sistemini baskılayan ilaçlar, psoriasis olarak tanımlanan sedefhastalığı, gebelik zehirlenmesi, şok diyetler ve yetersiz beslenme gibi pek çokfarklı sebep de ürik asitin yükselmesine neden olur. Kan düzeyinde ürik asityükseldiğinde genellikle grip ve nezle benzeri belirtiler görülse de aşağıdasıralanan belirtilerin bir kısmı da oluşabilir:
- Eklemağrıları
- Azalanidrara çıkma isteği
- Nefesdarlığı
- Kol vebacaklarda şişme
- Halsizlik veyorgunluk
- Bilinçbulanıklığı
- Karınbölgesinde yanma hissi
- Böbrek taşı
- Böbrekyetmezliği
- Ürik asitkristalleri
- Guthastalığı
Ürik asit nasıl düşer?
Hekimlerin sıklıkla karşılaştığısorulardan biri de ürik asit nasıl düşer şeklindedir. Ürik asiti dengelemeninen kolay yolu, bol su tüketmektir. Düşük pürin oranına sahip besinler, lifligıdalar, düşük yağ oranına sahip süt ve yoğurt tüketmek, ürik asit seviyesinindüşmesine yardımcıdır. Et ürünlerinin diyetten çıkarılması ve mayalıiçeceklerden uzak durulması da yüksek ürik asitin kontrol altına alınmasınayardımcı olur. Ancak ürik asitin neden yüksek seyrettiğinin araştırılmasıve varsa altında yatan sebebin ortaya çıkarılarak, tedavi edilmesi son dereceönemlidir.
Ürik asit düşüklüğü nedir?
Pürin parçalanması ile ortaya çıkanürik asitin, kan düzeyinde düşük seviyede olması hipoürisemi olarak datanımlanır. Wilson hastalığı gibi pek çok farklı karaciğer hastalığı baştaolmak üzere, böbrek iltihapları, fanconi sendromu, parkinson, diyabet, farklıkanser türleri, multiple skleroz, endokrinolojik bazı hastalıklar vegenetik sebepler, ürik asit seviyesinin düşmesine yol açabilir. Bununlabirlikte, bazı minerallerin eksikliği, pürin açısından fakir diyet uygulanması,yeterince protein alınmaması, düzenli olarak kullanılan bazı ilaçların yan etkisi,alkol kullanımı ve gebelik, ürik asit düşüklüğüne yol açan etkenlerarasındadır. Ürik asit düşüklüğü tek başına belli başlı belirtilere yol açmaz.Ancak ürik asitin düşmesine sebep olan hastalıkların belirtileri ön plandaolduğundan, kişi bu belirtileri ürik asit düşüklüğü ile bağdaştırabilir. Ürikasit düşüklüğünde mutlaka altta yatan sebep araştırılmalı ve odak tespitedildikten sonra tedavi edilmelidir.
Üre nedir?
Besin yoluyla alınan protein, mideve ince bağırsak tarafından sindirilir. Kan yoluyla karaciğere gelen protein,burada parçalanarak amonyağa ya da farklı bir deyişle atık maddeyedönüştürülür. Karaciğerde gerçekleşen üre döngüsü sayesinde ortaya çıkan bu atıkmadde, üreye dönüştürülerek daha az zararlı hâle getirilir. Besinleraracılığıyla insan vücuduna giren proteinin son ürünü olan üre, karaciğerdenkana bırakılır. Kan yoluyla böbreklere ulaşan bu atık yapı böbrekler tarafındansüzülerek, idrar yoluyla vücut dışına atılır. Ancak böbrekler bu işlevi doğrubir şekilde yerine getiremezse vücutta toksik etki oluşturan üre birikimiortaya çıkar. Normalde 100 ml. kanda 50 mg’dan az miktarda üre olması gerekir.Yapılan laboratuvar testlerinde ise normal üre değeri 10 ile 40 mg/dL, BUN(Blood Urea Nitrogen) değeri ise 5 ile 20 mg/dL aralığındadır. Bu değerinaltında var olan üre, ihtiyaç duyulan proteinin, vücut tarafındansindirilemediğine ya da protein bakımından yetersiz beslenildiğine işaret eder.Karaciğerde proteinin parçalanması ile ortaya çıkan atık madde olan ürenin,böbrekler tarafından vücut dışına atılamadığı durumlarda ise üre yüksekliğimeydana gelir. Yüksek üre miktarı ise pek çok rahatsızlığın belirtisi olabilir.Hastalar tarafından sıklıkla sorulan kanda üre nedir sorusu en kısaşekilde, protein sindirimi sonucu ortaya çıkan atık madde olarakyanıtlanabilir. Üre testi, BUN testi olarak da bilinir. Bir laboratuvar testiolan BUN, damar yolundan alınan kandan bakılarak yapılır. Böylece karaciğer veböbreğin fonksiyonlarını doğru bir şekilde yerine getirip getirmediği kontroledilir.
Üre düşüklüğü nedir?
Kan seviyesinde üre düşüklüğü,nadiren rastlanan bir durum olmakla birlikte çoğunlukla düzensiz ve yetersizbeslenme ile ortaya çıkar. Vücudun ihtiyaç duyduğu protein miktarının, alınangıdalarla karşılanamaması sonucu oluşan bu durum, karbonhidrat bakımındanzengin beslenme ile de oluşabilir. Aşırı miktarda su tüketimi, antibiyotikve anabolik steroid türü ilaç kullanımı, yüksek miktarda radyasyona maruzkalmak da üre seviyesinin normal değerlerin altında seyretmesine neden olur.Karaciğer rahatsızlıkları, emilim problemleri, pankreas yetmezliği ve kanseri,diyabet, siroz, tüberküloz, kistik fibroz, ince bağırsakta görülen Crohnhastalığı ve Zollinger Ellison Sendromu (ZES) da üre düşüklüğünü tetikleyenhastalıklar arasında yer alır. Ayrıca pankreasın bir bölümünün ya da tamamınınalınması da üre düşüklüğüne yol açar.
Üre düşüklüğü belirtileri nelerdir?
Nadiren rastlanan üre düşüklüğü,çoğunlukla protein bakımından fakir beslenme ya da aşırı miktarda sutüketiminden kaynaklanır. Karaciğer hastalıklarına bağlı olarak kullanılan bazıilaçlar ve antibiyotik kullanımı üre seviyesinin düşmesine neden olan faktörlerarasındadır. İshal ve kısa bağırsak sendromu da üre düşüklüğüne yol açabilir.Üre düşüklüğü durumunda karşılaşılan semptomlar genellikle ürenin düşmesineneden olan hastalıklarla bağlantılı olsa da çoğunlukla sık tuvalete çıkmak veköpüklü idrar ile karakterizedir.
Üre düşüklüğü tedavisi
Gıdalardan alınan proteinin kanyoluyla karaciğere gelmesinin ardından üre oluşur. Daha sonra böbreklerdesüzülerek idrar yoluyla vücut dışına atılan ürenin düşük olması önemli birproblem gibi gözükmese de altta yatan faktörler mutlaka incelenmelidir. Kandaüre seviyesinin normal değerlerin altına olması nadir rastlanan bir durumdur veçoğunlukla yetersiz beslenmeye bağlı olarak görülür. Üre düşüklüğünün altındayatan sebep yanlış beslenme ve aşırı su tüketimi ise uzman hekim, hastaya uygunbir diyet düzenleyerek üre seviyesinin artmasını hedefler. Ancak altta yatanfarklı bir sebep varsa gerektiğinde multidisipliner bir yaklaşımla, üredüşüklüğüne neden olan rahatsızlık ortadan kaldırılarak üre düşüklüğü önlenir.
Üre yüksekliği nedir?
Proteinin vücutta sindirilmesi sonucuortaya çıkan atık madde olan amonyak, karaciğer tarafından parçalanarak üreyedönüştürülür. Oluşan toplam üre miktarının yaklaşık %10’a kadar olan kısmı teryoluyla atılsa da büyük bir bölümü böbrekler tarafından süzülerek, idraryoluyla vücut dışına atılır. Yapılan kan testi sonucunda ürenin yüksek çıkması,nadiren proteinin ihtiyaç duyulandan daha fazla yıkıma uğradığı anlamına gelsede sıklıkla böbrekler ile ilgili var olan bir rahatsızlığın habercisidir. Kalpve kan dolaşımında var olan problemler, tiroit hormon bozuklukları, sindirimsistemi sorunları, düzensiz ya da yetersiz beslenme, uzun süreli açlık ve aşırıegzersiz gibi sebeplere bağlı olarak görülen kas yıkımı, yapılan BUN testindeürenin yüksek olmasına neden olan sebepler arasındadır. Üre yüksekliği, ateşlihastalıklar ya da enfeksiyon varlığında da artış gösterebilir. Tüm bunlarınyanı sıra dehidrasyon olarak tanımlanan susuzluk ve stres de kandaki üremiktarının yükselmesine neden olan faktörler arasında yer alır. Ürenin normaldeğeri 10 ile 40 mg/dL iken BUN normal değeri 5 ile 20 mg/dL’dir.
Üre yüksekliği belirtileri nelerdir?
Protein metabolizmasının son ürünüolan ürenin, kandaki miktarının normal kabul edilen değerlerin üzerinde olması,başta böbrek hastalıkları olmak üzere pek çok sağlık probleminin habercisiolabilir. Mutlaka kontrol altına alınması gereken üre yüksekliği, vücuttakişinin fark edebileceği pek çok değişime yol açar. Üre yüksekliğibelirtilerinin bazıları aşağıda listelenmiştir:
- Halsizlik ve yorgunluk
- Kaszayıflığı
- Baş ağrısı
- İştahkesilmesi
- Kilo kaybı
- Midebulantısı ve kusma
- Nefesteamonyak kokusu
- Ağızkuruluğu
- Ağızda yanmahissi
- Düzensizuyku
- Solunumdüzensizliği
- Şuurbulanıklığı
- Önlenemeyenhıçkırık
- Anemi
Üre yüksekliği tedavisi
Üre yüksekliği pek çok rahatsızlığayol açabilen önemli bir sağlık problemidir. Kanda üre seviyesinin yüksekolmasının altında yatan nedenler uzman hekim tarafından detaylı olarakdeğerlendirilir. Üre yüksekliğine sebep olan odak saptandıktan sonra, gerektiğindemultidisipliner bir yaklaşım ile bu sebep ortadan kaldırılır. Ancak bazıdurumlarda üre yüksekliğinin sebebi protein bakımından zengin beslenme ya dadehidrasyon olabilir. Bu gibi durumlarda hastaya özel diyet programıoluşturularak üre seviyesi düşürülür.
TSH nedir?
TSH hipofiz besinin ön kısmındakihücrelerden salgılanan glikoprotein yapıda bir hormondur. Tiroit bezindekihücrelerin gelişimini kontrol eder. Aynı zamanda T3-T4 hormonlarının yapım vesalınmasındaki biyokimyasal olaylar için düzenleyici etki yapar. Tiroithastalıklarının tanısı için TSH düzeyi tayini önemlidir.
Hipofizin tiroit bezinin çalışmasınıuyarması gibi hipofizden TSH üretimini kontrol eden, hipotalamus adındabir üst merkez vardır. Hipotalamustan salgılanan TRH (TSH salgılatıcı hormon),hipofize ulaştığında TSH’ın yapımını ve salınmasını uyarır.
TSH düzeyleri, gün içerisindebelirli bir ritim içinde değişiklikler gösterir. Sağlık sorunu bulunmayan birbireyde uyku saatine yakın yükselmeye başlar, sabahın erken saatlerinde TSHdüzeyi maksimum seviyeye ulaşır. İlerleyen saatlerde düşmeye başlayan TSHdüzeyi, öğle vakti minimum seviyeye gelir.
Normal TSH değeri kaçtır?
Kandaki TSH için normal kabul edilendeğerler 0.35-4.5 mU/ml arasındadır. Genç bireylerde üst sınır değeri olan 4.5mU/ml, 2.5 mU/ml değerine düşer. Yaş ilerledikçe TSH düzeyi, insan yapısıgereği yükselmektedir.
TSH yüksekliği ne anlama gelir?
TSH düzeyi yüksek iken kandakitiroit hormon düzeylerinin düşük olması bezin uyarılmasına rağmenfonksiyonlarını yerine getiremediğini gösterir. Hipotiroidi olarak adlandırılanbu durumda bütün vücut etkilenir ve metabolizma yavaşlar. Başlangıç aşamasındabelirgin bir bulgu vermeden ilerleyen hastalık zaman içerisinde, obezite, eklemağrıları, kısırlık ya da kalp hastalıklarına zemin hazırlar. Depresyon vehafızanın zayıflaması gibi nörolojik semptomlara yol açabileceği gibi saçlardazayıflama ve kadınlarda adet dönemlerinde değişikliklere neden olabilir.Çeşitli nedenlerle bu durum ortaya çıkabilir:
• Hashimatotirioditi
• Tiroit cerrahisi
• Radyoaktif iyotveya boyuna radyasyon tedavisi sonrası
• Bazı durumlardahamilelik sonrasında görülen postpartum tiroitit
• Virüslere bağlıhastalıklar sonucu
Uzun süre tanı ve tedavi almayanhipotiroidi hastalarında nadir de olsa hayatı tehdit edici bir durum olanmiksödem tablosu ortaya çıkabilir. Bu tabloda sıvı toplanması özellikle deri,kalp kası ve çizgili kaslarda belirgindir.
TSH yüksekliğinde tedavi nasıldır?
TSH’ın yüksek olduğu hipotiroidi,çok sık karşılaşılan bir durumdur. Belirti ve bulguların varlığı durumunda enyakın sağlık kuruluşuna başvurulması önemlidir. Gerekli tedavi aile hekimleri,iç hastalıkları uzmanları veya endokrinoloji uzmanları tarafından sağlanır.
TSH düzeyinin 10mU/ml ve üzeriolduğu kişilerde mutlaka tedavi gereklidir. Hem TSH düzeylerinin baskılanmasıhem de doğru şekilde fonksiyon gösteremeyen tiroit bezinin vücut için gereklihormonların sağlanması adına hastalara dışarıdan hormon takviyesi sağlanır.
TSH düşüklüğü ne anlama gelir?
Hipofizden salgılanan TSH miktarınınazlığı, tiroit bezinin aşırı fonksiyon göstermesiyle TSH üretimininbaskılanmasına bağlı olarak gerçekleşebilir. Hipertroidi olarak adlandırılan budurumda baskılanmış TSH’a ek olarak yüksek T4 ve T3 düzeyleri vardır. Fazlamiktarda üretilen tiroit hormonlarına bağlı olarak metabolizma hızlanır.
İştahta artış, kalp hızında yükselmeve sinirlilik gibi belirtiler ortaya çıkar. El ve parmaklarda titreme, terlemeartışı, bağırsak hareketlerinde artış ve kas güçsüzlüğü eşlik edebilecek diğerbelirtilerdir. Aynı zamanda aşırı çalışan tiroit bezinin büyümesi ile boyunda guatrolarak adlandırılan şişlik oluşabilir.
Fazla miktarda tiroit hormonusentezlenmesi sonucu TSH düşüklüğüne neden olan durumların en sıkkarşılaşılanları:
• Graves hastalığı
• Tiroit nodülleri
• Fazla miktardaiyot tüketimi
Graves hastalığında kişinin kendibağışıklık sisteminin tiroit bezine saldırması sonucu tiroit bezi çok fazlamiktarda hormon üretir. Ailesel bir hastalıktır. Hipertroidinin en sıknedenidir. Tiroit belirtilerine ek olarak hasta kişilerde çeşitli göz bulgularıda ortaya çıkar. Gözlerde kuruluk, batma hissi, ışıktan rahatsız olmak, çiftgörme ve gözün arkasında basınç hissi, en sık görülen göz yakınmalarıdır.
Tiroit bezinde büyüyen hücregrupları, nodüller oluşturarak vücudun ihtiyacından fazla tiroit hormonu üretmesineneden olur.
Gıdalar ya da çeşitli ilaçlara bağlıolarak iyot alımının arttığı durumlarda tiroit bezi aşırı fonksiyon göstererekhipertiroidiye neden olabilir.
Aşırı miktarda tiroit hormonunun kandolaşımında yer alması sonucu tirotoksikoz olarak adlandırılan klinik ortayaçıkar. Hipertrioidi bulgularının abartılı halidir. Yüksek ateş, anormalderecede hızlı kalp atımları ve bilişsel işlevlerde bozukluklar oluşur. Ölümcülseyredebileceği için hızlı tanı ve tedavisi önemlidir.
TSH düşüklüğü aynı zamanda herhangibir nedenin hipofiz bezinde hasara yol açması sonucu ortaya çıkabilir. Hipofizin harabiyeti sonrası TSH salgılanamaması sonucu tiroit bezininuyarımı gerçekleşmez ve böyle durumlarda hipertiroidi yerine hipotiroidibulguları ortaya çıkar.
TSH düşüklüğü ile seyreden hastalıklarda tedavinasıldır?
Çeşitli hastalıklarla birliktegörülen tiroit hormonlarının aşırı sentezi ile TSH’ın baskılanması durumunda,hangi tedavinin uygulanacağının kararı altta yatan nedenin tespiti ilegerçekleşir.
Tiroit bezinin vücuttaki konumugereğince aşırı büyümesi halinde çevresinde yer alan yemek borusu, soluk borusuve ses telleri gibi yapılara bası yapabilir. Aynı zamanda aşırı büyümüş bir bezkötü bir kozmektik görünüme neden olabilir. Bası semptomları ve kötü kozmetikgörünüme ek olarak, hipertiroidizm ve kanser şüphesi cerrahi tedavi seçimineyönlendiren nedenler arasındadır.
Cerrahi tedavi seçeneğine ekolarak, anti tiroit ilaçlar ve radyoaktif iyot tedavisi temel tedaviyöntemleri arasındadır. Yöntemlerden hangisinin uygulanacağına, hastanınözelliklerine bağlı olarak, başvurduğu sağlık kuruluşunda tedavisiniyönlendiren hekim ile birlikte karar verilmesi gereklidir.
TSH ve tiroit hormonlarınınseviyelerindeki değişiklikler sonucu meydana gelen belirti ve bulgularıvücudunuzda gözlemlemeniz halinde, sağlık kuruluşlarında muayene vekontrollerinizi yaptırmayı ihmal etmeyin.
Tiroid Hastalıkları (Guatr, vb.)
Guatr, tiroid bezinin anormal büyümüşhalidir. Tiroid, boyunda, âdemelmasının hemen altında bulunan kelebek şeklindebir bezdir.
Belirtileri genellikle;
– Tıraş veya makyaj sırasında özellikle belirgin olan, boynun dibindegörünen bir şişlik
– Boğazın sıkıldığı hissi
– Öksürük
– Ses kısıklığı
– Yutma güçlüğü
– Nefes darlığıdır.
Tiroid bezi metabolizmayı düzenlemeye yardımcı iki ana hormon üretir; tiroksin(T-4) ve triiyodotironin (T-3). Tiroit bezinde tiroid hormonunun yapımıazalırsa, beyinde yer alan hipofiz bezinin tiroidi uyarıcı hormonunun (TSH)salgılanması giderek artar ve bu hormon tiroid bezini büyüterek guatr meydanagelmiş olur.
Bir dizi faktör de tiroid bezinin büyümesine neden olabilir. Bunlar;
– İyot eksikliği
– Graves hastalığı
– Hashimoto hastalığı
– Multinodular guatr
– Solitertiroid Nodülleri
– Tiroid kanseri
– Hamilelik
– Enfeksiyon
Guatr, herkeste görülebilir. Doğumsal olabileceği gibi sonradan da ortayaçıkabilir ve 40 yaşından sonra daha yaygın görülür. Risk faktörleri arasında;
– İyot eksikliği
– Kadın olmak
– Yaş
– Aile öyküsü
– Hamilelik ve menopoz
– Bazı ilaçlar
– Radyasyona maruz kalma bulunmaktadır.
Küçük guatrlar estetik ve fiziksel sorunlara neden olmazken büyük guatrlar zornefes alma, yutkunma güçlüğü, ses kısıklığı ve öksürüğe sebep olabilir.
Doktorun boyun muayenesi sırasında büyümüş tiroid bezini elle hissedebileceğigibi bazı tanısal testler de yapılması gerekebilir;
– Hormon Testi
– Antikor testi
– Ultrasonografi
– TiroidScan
– Biyopsi
Guatrın tedavisi, guatrın büyüklüğüne, belirti ve bulgularına, altta yatannedenlere göre değişmektedir. Doktorunuz tarafından aşağıdaki tedavi seçenekleriönerilebilir:
– Gözlem: Guatr küçükse, herhangi bir sorunaneden olmuyorsa ve normal çalışıyorsa doktorunuz herhangi bir müdahale ya dailaç yerine sadece takip önerebilir.
– İlaç Tedavisi: Hipotiroidi varlığındaLevotiroksinletiroid hormonu replasmanı yapılabilir. Tiroid bezi iltihabı içindoktorunuz Aspirin ya da kortikosteroid ilaç önerebilir. Hipertiroididurumunda ise hormon seviyesinin normale dönmesini sağlayan ilaçlargerekebilir.
– Ameliyat: Nefse darlığına veya yutmagüçlüğüne sebep olan büyük bir guatr söz konusuysa ya da hipertiroidiye nedenolan nodüler guatr varsa, ameliyatla tiroid bezinin bir kısmı veya tamamıalınabilir. Ayrıca tiroid kanserlerinin tedavisi kesinlikle cerrahidir.Ameliyatla alınan tiroid bezinin miktarına göre değişmekle birlikte ameliyattansonra Levotiroksin(sentetik tiroid hormonu) kullanılması gerekebilir.
– Radyoaktif İyot: Bazı durumlarda, aşırıaktif tiroid bezi büyümesi için radyoaktif iyot tedavisi kullanılabilir.Radyoaktif iyot ağızdan alınır, kan dolaşımı yoluyla tiroid bezine ulaşır vetiroid hücrelerini tahrip eder. İşlem sonrasında, genellikle yaşam boyuncasentetik tiroid hormonu olan Levotiroksin kullanılması gerekir.
Şekeri ne düşürür evde neler yapılabilir?
Yüksek kan şekeri düzeylerinidüşürmek ve kan glukoz değerlerinin belirli bir aralıkta tutulmasını sağlamak,diyabet tedavisinin temelini oluşturur. Diyabet tedavisinde çeşitli haplar,insülin enjeksiyonları gibi farklı yöntemler mevcuttur. Doktor, hastadadiyabetin derecesini ve hastanın genel durumunu göz önünde bulundurarak; enuygun tedaviyi belirler. Tedavi, diyabetin kontrol altına alınmasında vehastalığa bağlı olarak gelişebilecek komplikasyonların önlenmesinde asıl rolüoynar. Tedaviye ek olarak evde uygulanabilecek bazı basit yöntemler de kan şekerinindüşürülmesinde etkili olabilir.
- EGZERSİZYAPMAK
Düzenli olarak egzersiz yapmak hemideal kilonun korunması hem de vücudun insülin duyarlılığının artması açısındanönem taşır. Özellikle Tip II diyabet hastalarında; vücut hücreleri, kanşekerini düşürücü etkisi olan insülin hormonuna karşı dirençlidir. Bu nedenleinsülin, bu hücrelerde yeterince etki gösteremez. Sonuç olarak glukoz (kanşekeri), kandan insüline dirençli hücrelere geçemez, kan şekeri yükselir.Düzenli spor yapmak ise vücut hücrelerinin, insüline daha çok cevap vermesinisağlar. Ayrıca egzersiz sırasında kullanılan kaslar, enerji kaynağı olarakglukoz tükettiğinden kan şekeri düşer. Kan şekerinin düşmesi, istenen birdurum olmakla birlikte glukoz düzeylerindeki aşırı azalma ciddi problemlereneden olabilir. Bu nedenle egzersiz öncesi ve sonrası kan şekeri takibininyapılması önerilir. Hastanın yaşına ve genel durumuna uygun egzersizleribelirleyebilmek için bir uzmana danışması faydalı olabilir. Genel olarak yüzme,bisiklet binme, tempolu yürüyüş, ağırlık kaldırma gibi aktiviteler; tavsiye edilenegzersizler arasındadır.
- KARBONHİDRATTÜKETİMİNİ KONTROL ALTINDA TUTMAK
Karbonhidratlar, vücutta kullanılantemel enerji kaynağıdır. Doğal veya yapay besinlerde bulunan şeker, nişasta,lif gibi maddeler; karbonhidratları oluşturur. Karbonhidratlar vücuttasindirime uğradığında, başta glukoz olmak üzere çeşitli moleküllere dönüşür.Oluşan glukozun, vücutta kullanılması ve depolanması gibi süreçlerden sorumluolan hormon ise insülindir.
Dengeli bir öğünde, belirli miktardakarbonhidrat tüketilmesi gerekir. Ancak gereğinden fazla karbonhidrat tüketimi,insülin ve kan glukozu arasındaki dengeyi bozar. Kan şekerinin yükselmesineneden olur. Bu nedenle diyabet hastalarının aşırı karbonhidrat tüketimindenkaçınması gerekir. Karbonhidrat içeriği yüksek olan:
- Ekmek,makarna, mısır
- Patates gibinişastalı sebzeler
- Süt
- Dut,böğürtlen haricindeki meyveler
- Şekerli,gazlı, alkollü içecekler
- Tatlı,dondurma, pasta
- Hamur işigibi gıdalar
diyabet hastalarının uzak durmasıgereken besinlerdir.
- LİFLİ BESİNTÜKETMEK
Lifli besinlerin tüketimi,karbonhidrat sindirimi ve şeker emiliminin yavaşlamasına yardımcı olur. Busayede kan şekeri daha yavaş bir şekilde yükselir.
Lifler; çözünebilen ve çözünmeyenolmak üzere iki alt gruba ayrılır. Her iki türün tüketimi de faydalı olmaklabirlikte çözünebilen lif içeren besinler, kan şekeri kontrolünde dahaetkilidir. Çözünebilen lif açısından zengin besinler:
- Brüksellahanası
- Avokado
- Armut
- Brokoli
- İncir
- Şeftali,nektarin, kayısı
- Havuç
- Elma
- Keten tohumu
- Arpa
olarak sayılabilir.
Bu besinlerin beslenme düzeni içerisinde daha çok yer alması, kan şekerinidüzenlemeye yardımcı olur. Liften zengin meyvelerin tüketiminde şeker oranlarıda göz önünde bulundurulmalı ve bu meyveler tüketilecekse küçükporsiyonlar halinde yenmelidir. Günlük alınması gereken lif miktarıkadınlarda ortalama 25 gram iken, erkeklerde 38 gramdır.
- BOL SIVITÜKETMEK
Günlük ihtiyaç duyulan sıvınınyeterince tüketilmesi, kan şekerini sağlıklı bir aralıkta tutmaya yardımcıolur. Sıvı tüketimi, böbreklerden idrar çıkışını artırarak kandaki fazlaşekerin vücuttan atılmasını sağlayabilir. Sıvı tüketiminde dikkat edileceknokta ise şekerli içeceklerden uzak durulması gerektiğidir. Vücudun sıvıihtiyacının; su, soda gibi içeceklerden karşılanması faydalı olacaktır.
- PORSİYONKONTROLÜ YAPMAK
Porsiyon kontrolü, kalori alımınınkısıtlanması ve kilo kontrolü açısından oldukça faydalı bir yöntemdir. İdealkilonun korunması, hem diyabet gelişimini önlemede hem de diyabet hastalarındahastalık kontrolünü sağlamada önemlidir. Ayrıca porsiyonların küçültülmesi,yemek sırasında kan şekeri düzeylerindeki ani yükselişlerin önüne geçer.Porsiyon kontrolü yapmada etkili olabilecek yöntemler:
- Porsiyonlarınölçülmesi, tartılması
- Servistedaha küçük tabakların kullanılması
- Açık büfelerden uzakdurulması
- Ambalajlıürünlerin besin değerleri tablosunun okunarak tüketilmesi
- Yemekgünlüğü tutulması
- Yavaş yemekyenilmesi olarak sayılabilir.
- GLİSEMİKİNDEKSİ DÜŞÜK BESİNLERİ TÜKETMEK
Glisemik indeks, besinlerin kanşekerinde ne ölçüde bir yükselmeye yol açtığını gösteren bir değerdir.Besinler; glisemik indeksi düşük, orta ve yüksek olarak ayrılır. Glisemikindeksi düşük besinler, kan şekerinde az bir artışa neden olurken glisemikindeksi yüksek besinler ise kan şekerini önemli ölçüde artırır. Şekerhastalarının glisemik indeksi düşük besinleri tercih etmesi, kan şekerininistenen düzeylerde tutulmasına yardımcı olur. Glisemik indeksi düşük-ortabesinler:
- Bulgur
- Yoğurt,ayran
- Yulaf
- Baklagiller
- Balık
- Nişastasızsebzeler
- Tam buğdaylımakarna
olarak sıralanabilir.
- KANŞEKERİNİ DÜZENLİ OLARAK TAKİP ETMEK
Diyabet hastalarına, kan şekerininbelirli aralıklarla ölçülmesi önerilir. Özellikle yeni bir ilaca başlamak,beslenme düzeninde değişiklik yapmak gibi durumlarda kan şekeri mutlaka takip edilmelidir.Kan şekerindeki yükselme ve düşüşlerin bir yere not edilmesi de faydalıolacaktır. Bu sayede hasta; yeni ilacın ya da beslenme düzeninin etkisini somutbir şekilde görebilir. Bu değerler ışığında; hangi besinlerin kan şekerini dahaçok yükselttiği, hangi öğün aralığının şeker kontrolünde daha faydalı olduğugibi sorulara yanıt bulabilir. Ayrıca bu değerler doktor kontrolü esnasında dadoktora oldukça faydalı bilgiler sağlar.
- STRESİYÖNETMEK
Stres, kan şekeri ile doğrudanilgili bir durumdur. Stres anında vücutta salgılanan glukagon, kortizol gibihormonlar; kan şekerinde yükselmeye neden olur. Bu nedenle stres düzeyininazaltılması, kan şekeri kontrolüne yardımcı olur. Stresle başa çıkmayıkolaylaştırabilecek pek çok farklı yol bulunur. Kişinin kendine en uygunrahatlama metodunu belirlemesi ve uygulaması, şekerin düşürülmesine katkısağlayabilir.
- KALİTELİUYKU UYUMAK
Kaliteli ve yeterli sürede uykusağlık için oldukça önemlidir. Uyku düzeninin bozulması, kalitesiz uyku, azuyuma gibi durumlarda vücutta pek çok değişim meydana gelir. Bunlar arasında;insülin duyarlılığının azalması, iştahın ve kilo alımının artması gibi durumlaryer alır. Ayrıca yetersiz uyku, vücutta kortizol salınımına yol açarak kanşekerini yükseltebilir. Tüm bu durumların önüne geçmek için yeterli ölçüde geceuykusu uyunmalıdır.
- KİLOKONTROLÜ
İdeal kiloda olmak diyabeti önlemedeoldukça etkilidir. Gittikçe yaygınlaşan diyabete karşı kilo kontrolününsağlanması; hastalıktan korunmada en önemli yöntemlerden biridir. Diyabet tanısıalmış hastalarda da kilo kontrolü, diyabete bağlı olarak gelişebilecek ekrahatsızlıkların önlenmesinde rol oynayabilir. Özellikle bel çevresi; diyabet,kalp hastalığı gibi ciddi rahatsızlıkların önemli bir göstergesidir. Belçevresinin kadınlarda 80 cm, erkeklerde 92 cm’den kalın olması; bu hastalıklaraçısından riskin artmış olduğunu gösterir. Kişinin ideal kilo aralığındakalması, bel çevresinin riskli değerlerin altında olmasına yönelik uygulamalaryapılmalıdır. Bu uygulamalar aynı zamanda kan şekerinin de istenen düzeylerdekalmasına yardımcı olur.
Kan şekerinizi kontrol altındatutmak için size en uygun tedavi yöntemleri, sağlık durumunuza uygun egzersizprogramları ve dengeli öğünler içeren beslenme programları gibi konulardayardım almak için donanımlı bir sağlık merkezine başvurmanız faydalı olacaktır.
Reflü Hastalığı (Gastroözofageal Reflü)
Reflü hastalığı, mide içeriğinin yemek borusuna (özofagus) geri kaçması ilekarakterize bir sindirim sistemi hastalığıdır. Kısa sürmesi ve yemek borusundaönemli bir hasara yol açmaması nedeniyle hastalar tarafından genellikle farkedilmez. Fakat bu durum gün içerisinde sıklıkla tekrar ediyor, uyku arasında dagerçekleşiyorsa daha ciddi bir tablo söz konusudur ve bu patolojik reflü olarakadlandırılır. Bu durumun gelişiminde rol oynayan temel faktör yemek borusu ilemidenin birleştiği bölgedeki kapakçık sistemindeki gevşekliklerdir. Mideiçerisindeki sıvının yüksek asiditeye sahip olması nedeniyle patolojik reflüde,yemek borusunda ülser ve erozyon gibi hasarlar ortaya çıkabilir. Ayrıca göğüsteyanma, yutma güçlüğü ve ağza asitli sıvı gelmesi gibi sorunlar yaygın olarakgörülür. Reflünün tedavi sürecinde kilo kontrolünün sağlanması, gerekli yaşamtarzı değişikliklerinin yapılması, beslenmenin planlanması, ilaç kullanımı vebazı durumlarda da cerrahi girişimler yer alır. Tedavi edilmediği durumlardayemek borusunun alt uç kısmında darlık oluşabilir.
Gastrit
Midenin mukozal dokusunda oluşan inflamasyonlar, gastrit veyamide iltihabı olarak adlandırılır. Akut gastrit ve kronik gastrit olarak daikiye ayrılır. Kronik gastritin en yaygın nedeni “helikobacterpylori” adı verilen bakterinin varlığıdır. Bu bakteri besinler yolu ilevücuda alınarak mideye yerleşen ve burada gastrit adı verilen iltihaplarınoluşumuna yol açar. Aynı zamanda mide ve ince bağırsak ülserleri ile sindirimsistemi kanserlerinin gelişiminde de rol oynadığı bilinmektedir. Hastalığıntedavisinde genellikle mide asitliğinin azaltılmasını sağlayan antiasit ilaçlarkullanılarak yaraların iyileşmesi sağlanır. Gastrit bakteri kaynaklı iseantibiyotik tedavisi de uygulanmalıdır.
Mide ülseri (Gastrik Ülser)
Mide dokusunun çeşitli nedenlerle hasar alması, mide sıvısı ve sindirimsalgıları nedeniyle hasarlı kısımda harabiyet ve yaraların oluşması mideülseri olarak adlandırılır. Aynı durum on iki parmak bağırsağında(duodenum) da oluşabilir, bunlar da duodenal ülser olarak adlandırılır.Hastalığın en yaygın nedeni “helicobacter pylori” bakterisininenfeksiyonu olmakla birlikte bunun haricinde genetik yatkınlık, stres, asitligıdaların aşırı tüketimi, alkol, sigara ve kahve alışkanlığı gibi nedenlerebağlı olarak da gelişebilir. Tedavi edilmediği durumlarda mide dokusunundelinmesine (perforasyon) neden olarak karın boşluğunda sıvı birikimine yolaçabilir. Tedavisinde diyet uygulaması, ilaç kullanımı ve cerrahi girişimleryer alır.
Hazımsızlık (Dispepsi)
Karnın üst bölgesinde şişkinlik, baskı hissi ve ağrı şeklinde kendini bellieden dispepsi, genellikle öğünlerin ardından sürekli olarak hissedilenhazımsızlık hissidir. Tek başına gelişen bir hastalık olmaktan çokgastroözofageal reflü, ülser veya safra kesesi hastalıklarına bağlı olarakgelişen ikincil bir rahatsızlıktır. Bu sorunu yaşayan kişilerde öğün miktarlarıazaltılarak az az sık sık beslenme planının benimsenmesi sağlanmalı, hekimtarafından gerekli görülmesi durumunda ilaç tedavisi uygulanmalıdır.
Kabızlık ve ishal
Kabızlık (konstipasyon), bağırsak hareketlerinin yavaşlayarak haftalıkdışkılama sayısının 3 veya daha altına inmesidir. Bu sorunu yaşayan kişilerdekarın bölgesinde şişkinlik, ağrı ve rahatsızlık hissi oluşur. Yeterli sıvıtüketmemek, lifli besinlere diyette yeterince yer vermemek, yeterli sebze vemeyve tüketmemek, hareketsiz yaşam tarzı gibi faktörler kabızlığın gelişimineyol açabilir. İshal ise kabızlığın tam tersi şekilde günde 2 veyadaha fazla normalden daha yumuşak veya sıvı kıvamda dışkılamaya bağlı olarakgelişir. İshal (diyare), bağırsaklarda gelişen enfeksiyonlara bağlı olarakortaya çıkabileceği gibi beslenme düzeninin bozulması veya sindirim sisteminebağlı hastalıkların belirtisi olarak da ortaya çıkabilir. Temel olarak beslenmedüzeninin sağlanması ve enfeksiyon söz konusu ise buna yönelik tedaviuygulanması ile kabızlık ve ishal sorunları tedavi edilebilir.
Ülseratif kolit ve crohn hastalığı
Crohn hastalığı, ağızdan anüse kadar tüm sindirim sisteminde tutulumgösterebilse de genellikle ince ve kalın bağırsaklarda gelişen iltihabi birhastalıktır. Hayatı tehdit edebilen boyutlara erişebilen bu hastalık ciddi birtedavi süreci gerektirir. Benzer bir hastalık türü olan ülseratif kolit isevücudun kendi kendine saldırması sonucu gelişen otoimmün bir hastalıktır.Vücudun kendi hücrelerine karşı bağışıklık sistemini devreye sokarak savaşmasısonucunda bağırsakta yara oluşumları gözlenir. Her iki hastalıkta da tedavisürecinin temelinde hastalığa yönelik diyet uygulaması yatar. Buna ek olarakilaç kullanımı da söz konusudur.
Kanserler
Sindirim sistemi organlarından herhangi birinde veya birkaçında gelişenkötü huylu tümörler, sindirim sistemi kanserlerini oluşturur. Bunlar arasındaen yaygın olarak görülenler özofagus kanseri, mide kanseri ve kolon kanseridir.Tüm kanser türlerinde olduğu gibi bu vakalarda da erken teşhis hayati önemtaşımaktadır. İlerlemiş kanser vakalarında sindirim sistemi organlarının birbölümünün veya tamamına yakınının alınması, vücudun beslenme mekanizmasınıtamamen bozacağından bu hastalıkların erken dönemde tedavi edilmesi hayati önemarz etmektedir.
Pankreas iltihabı (Pankreatit)
Pankreas inflamasyonu ve buna bağlı olarak pankreasın farklı derecelerdehasara uğraması pankreatit olarak adlandırılır. Akut ve kronik olmak üzere ikifarklı türe sahiptir. Pankreas, önemli sindirim salgılarının üretilmesinisağlayan organımızdır ve pankreasın hasar görmesi besinlerle vücuda alınanögelerin yapı taşlarına ayrılmasını ve dolayısıyla vücudun temelgereksinimlerinin sağlanmasını engeller. Bu nedenle çok büyük öneme sahip olanbu hastalık teşhis edildiği andan itibaren tedavi edilmeye başlanmalıdır.
Hemoroid
Halk dilinde basur olarak da adlandırılan hemoroid, kalın bağırsağınbitiş kısmı olan anüste yer alan damarsal yapılanmaların şişerek büyümesişeklinde gelişen bir sindirim sistemi hastalığıdır. İç ve dış hemoroid olmaküzere ikiye ayrılır. Kanama, ağrı, makatta şişkinlik, ıslaklık hissi, kaşıntıve dışkılamada düzensizlik gibi belirtilerle kendini gösteren bu hastalıkgünlük yaşamı oldukça olumsuz etkiler ve bu nedenle mutlaka tedavi edilmelidir.
Karaciğer hastalıkları
Sindirim sisteminin en önemli organlarından biri olan karaciğerdegelişen en küçük bir hastalık, sindirim sürecini tamamen olumsuz yönde etkiler.Sarılık (Hepatit B ve C), siroz, karaciğerde oluşan kist ve tümörler en yaygıngörülen karaciğer hastalıklarındandır. Tüm bu hastalıklar karaciğerde hasarayol açarak karaciğerin işlevlerini yerine getirememesine neden olur. Bu nedenlekaraciğere ilişkin hastalıkların taraması düzenli olarak yapılmalı ve herhangibir hastalığın teşhis edilmesi durumunda tedavi planı derhal başlatılmalıdır.
Safra kesesi hastalıkları
Safra kesesi hastalıkları oldukça yaygın olarak görülen ve akut problemlereyol açabilen sorunlardır. Safra kesesinde çeşitli nedenlere bağlı olarak oluşantaşlar, kesenin tıkanmasına yol açarak hem safra akımını engeller hem dekesenin iltihaplanmasına yol açar. İltihaplanan safra kesesinin boyutlarıbüyüyerek patlama eğilimine girebilir. Aynı zamanda safra kesesi taşlarıpankreatite de neden olabilir. Bu nedenle ultrason eşliğinde incelenen safrakesesi taşları hekimin önerdiği durumlarda cerrahi operasyonla kese ilebirlikte alınmalıdır. Enfeksiyon söz konusu ise buna yönelik antibiyotiktedavisi uygulanmalıdır.
Sedimantasyon nedir?
Kanın şekilli elemanlarının %99’unuve toplam kan miktarının yaklaşık olarak %40 ile %45’ini oluşturan kırmızı kanhücreleri, RBC ya da eritrositler olarak tanımlanır. Parlak kırmızı renge sahiperitrositler, böbrekler tarafından salınan eritropoietin hormonunun, kemikiliğini uyarması ile kemik iliğinde üretilir. Vücutta yer alan tüm doku veorganlara oksijen sağlayan bu hücrelerin miktarı ağır egzersizler sırasındaartarken sedimantasyon düşüklüğü, çoğunlukla bir sağlık probleminin belirtisideğildir. Vücutta inflamasyon varlığında bazı protein yapıları karaciğer vebağışıklık sistemi hücreleri tarafından üretilir. Kırmızı kan hücreleri ile biraraya gelerek eritrositlerin ağırlaşmasına yol açar. Özellikle iltihaplıromatizmal hastalıklar, kronik enfeksiyonlar, otoimmün hastalıklar ve bazıkanser türlerinde, kırmızı kan hücrelerinin ağırlığında artış olur.Sedimantasyon ise sözlük anlamı olarak çökme ve tortulaşma anlamına gelir.Vücutta enfeksiyon ya da inflamasyon varlığının anlaşılması için yapılan sedimantasyonişlemi, laboratuvar ortamında hastadan alınan kan ile yapılır. Alınan kanlaboratuvar tüpü içinde baş aşağı olarak bekletilir. Yarım saat, iki saat ve 24saat içinde, eritrositlerin ne oranda ve ne hızda çöktüğü araştırılır. Vücuttainflamasyon varlığında ortaya çıkan proteinler, kırmızı kan hücrelerininkümelenerek birbirlerine yapışmasına, dolayısıyla ağırlaşmasına yol açar.Ağrılığı artan eritrositler ise çözelti içinde daha hızlı bir şekilde dibeçöker. Çökme miktarı ve hızı, referans değerlerin dışındaysa, vücuttaenfeksiyon olduğu anlaşılır. Vücutta var olan inflamasyonun miktarına bağlıolarak, kırmızı kan hücrelerinin dibe çökme hızı değişkenlik gösterir.Enfeksiyon varlığı, romatizmal ve bağışıklık sistemi hastalıklarının yanı sırabazı kanser türlerinin varlığında da sedimantasyon düzeyi artar. Ancak buartış, belirli bir hastalığın göstergesi değil, yalnızca vücutta anormal birdurumun varlığı hakkında bilgi verir. Dolayısıyla yapılan testsonucunda sedimantasyon değerinin yüksek olması, mutlaka kötü seyirli birhastalığın var olduğu anlamına gelmez. Sedimantasyon ne demek sorusunaverilebilecek en kısa yanıt, “vücuttaki enfeksiyon varlığını gösterentest” şeklide verilebilir. ESR, eritrosit sedimantasyon hızı,sedimantasyon oranı ve sedim gibi isimlerle de anılan bu test, yalnızcahastalık varlığının araştırılması için değil, aynı zamanda tanısı konmuşhastalığa verilen tedavinin takibi amacıyla da yapılır. Ayrıca bazıkimyasalların sonucu etkileyebildiği bilindiğinden, test öncesinde kullanılanilaç ve tüketilen besinler hekim tarafından sorgulanır.Referans sedimantasyon değeri ya da farklı bir deyişle sedimantasyonhızının normal değerleri aşağıdaki gibidir:
- Yenidoğanlarda: 0 ile 2 mm/h
- Çocuklarda:0 ile 10 mm/h
- 50 yaş altıkadınlarda: 0 ile 20 mm/h
- 50 yaş üstükadınlarda: 0 ile 30 mm/h
- Gebelerde: 4ile 57 mm/h
- 50 yaş altıerkeklerde: 0 ile15 mm/h
- 50 yaş üstüerkeklerde: 0 ile 20 mm/h
Eritrosit sedimantasyon hızınındeğeri yaşa ve cinsiyete göre farklı hesaplanır. Bu yüzden referans aralığıkişinin yaşına göre farklılık gösterir. Kişinin kendi eritrosit sedimantasyonhızını hesaplaması için kadınlarda yaşın üzerine 10 eklenmesinin ardından ikiyebölünmesi; erkeklerde ise direkt olarak yaşın ikiye bölünmesi ile yapılır.
Sedimantasyon yüksekliği nedir?
Tek başına bir tanı aracı olmayansedimantasyon testi, vücutta iltihaplı hastalığın varlığının tespiti ve buhastalığa karşı verilen tedaviye karşı vücuttan alınan tepkinin izlenmesi içinyapılır. Lupus, sedef, ailei akdeniz ateşli hastalığı, ankilozanspondilit, çölvak ve multiple skleroz gibi otoimmünhastalıklar; romatoid artrit, sinüzit, astım ve tüberküloz gibi iltihaplı hastalıklar ve akciğer kanseri gibi bazıkanser türlerinin varlığında sedimantasyon hızı yükselir. Bu yükselişin sebebi,vücudun tepki olarak karaciğer ve bağışıklık sistemi hücreleri tarafındanbazı protein yapılarını oluşturmasıdır. Bu oluşumlar, kırmızı kan hücresi olarakbilinen eritrositler ile birbirine yapışarak kütle ve ağırlıklarının artmasınayol açar. Alyuvarların ağırlıklarının artması, yapılan sedimantasyon testindedaha hızlı bir şekilde dibe çökmelerine yol açar. Bu dibe çöküşün saatteki hızıise var olan inflamasyonun boyutu hakkında bilgi verir. Akut ve kronik olarakgelişebilen bu duruma ek olarak kullanılan östrojen, testosteron, androjeniçerikli ilaçlar, kortizon, doğum kontrol ilaçları ve bazı hipertansiyonilaçları sedimantasyon yüksekliğine yol açar. Tüm bunların yanı sıra yaşlılıkve gebelik gibi koşullar da sedimantasyon oranının artmasına neden olur.İltihaplı herhangi bir hastalığın olmadığı durumlarda ölçülen anormal derecedeyüksek sedimantasyon değeri ise kanserli tümörlerin varlığına işaret edebilir.Sedimantasyon yüksekliği tedavisi amacıyla hekim daha kapsamlı testlere ihtiyaçduyar. Muayene, laboratuvar testleri ve hekimin gerekli gördüğünde yapılmasınıistediği radyolojik görüntülemelerin ardından, sedimantasyon değerinin yüksekolmasının altında yatan hastalık teşhis edilir. Teşhis edilen hastalığı türünegöre tedavi düzenlendikten sonra sedimantasyon değeri, normal değerleregeriler. Ayrıca günlük fiziksel aktivitenin arttırılması, düzenli beslenme veuyku da bağışıklık sisteminin güçlenmesini sağlayarak var olan hastalıklarıniyileşmesi ve dolayısıyla sedimantasyon değerinin düşmesine yardımcıdır.
Sedimantasyon düşüklüğü nedir?
Sedimantasyon düşüklüğü çokbüyük oranda bir sağlık problemi belirtisi olarak görülmez ve genelliklevücutta iltihaplı bir hastalığın aktifliğinin bitmek üzere olduğunungöstergesidir. Sağlıklı kişilerde görülen sedimantasyon düşüklüğü, endervakalarda hastalık belirtisi olarak değerlendirilir. Orak hücrelianemi, hemoglobinopatiler, anizositoz ve diyabet gibi kanyoğunluğunu arttıran hastalıklar ve bazı dolaşım bozuklukları, sedimantasyonundüşmesine yol açabilir. Ancak lösemi ve polisitemia rubra gibihastalıkların varlığında, sahte sedimantasyon düşüklüğü degörülebilir. Antipsikotik ilaçlar ve kortizon kullanımıda sedimantasyon oranında düşüklüğe yol açabilir. Çoğunlukla eklemağrıları, hâlsizlik, yorgunluk, iştah ve kilo kaybı, baş dönmesi, baş ağrısıgibi semptomlarla karakterizedir. Sedimantasyon düşüklüğü tedavisi ise, alttayatan odak rahatsızlığın tedavi edilmesiyle gerçekleşir. Ayrıca, düzenlibeslenme, uyku ve fiziksel aktivite de bağışıklık sistemini güçlendirerek, varolan hastalıkların daha hızlı iyileşmesini sağlar.
Magnezyum (Mg), insan vücudunda hayati önem taşıyan 11 mineraldenbiridir. İnsanda bulunan mineraller arasında, miktaraçısından dördüncü sırada gelir. Kimyasal olarak, alkali toprak metallerisınıfından bir elementtir.
İlk defa 1808 yılında, Sir Humphrey Davy tarafından bulunduğundavücudumuzdaki önemi bilinmemekteydi. Son yirmi yıl içerisinde yapılançalışmalar, magnezyumun hem hücreler arasında, hem de hücre içi iletişimde çokönemli rolleri olduğunu göstermiştir.
Magnezyumun bu kadar önemli olmasının temel nedeni; vücudumuzda bulunan300’den fazla enzimin çalışması için kilit bir role sahip olmasındandır.Vücut, bu önemli elementi, kendi başına üretemediği için dışarıdanbesinler yoluyla alması gerekir.
Ortalama bir yetişkinde yaklaşık 24 gram magnezyum bulunur. Vücudumuzdabulunan magnezyum rezervinin sürekli doldurulması gerekmektedir. Bir başkadeyişle, bu mineralin fonksiyonlarını yerine getirebilmesi için, vücuda sürekliolarak verilmesi gerekir.
Magnezyum nelerde bulunur?
Doğada magnezyum toprakta ve deniz suyunda bulunur. Bitkiler topraktabulunan magnezyumu kullanırlar. Magnezyum, aslında bitki dünyasının demiridirdenebilir. Nasıl ki insan vücudunda demir hemoglobin yapısına giriyorsa,magnezyum da bitkilerde klorofil yapısına girer.
İnsan vücudunda magnezyumun % 60’ı kemik ve dişlerdedir. Kalan % 40’ıyumuşak dokularda (kas) ve ancak % 1’i kanda bulunmaktadır. Magnezyum, beyin vekalpte diğer organlardan daha yoğun olarak bulunur.
Kan tahlilleri, kanda magnezyumun az miktarda bulunmasından dolayımagnezyum eksikliği için bir gösterge değildir.
Magnezyumun faydaları
Magnezyumun metabolizmaya pek çok faydası vardır.
Magnezyum temel işlevini, % 40’ının bulunduğu kan ve kas sistemlerindegösterir. Kasların güçlenmesi, protein sentezi ve enzim sistemi aktivitesinde,hücrelerin büyümesinde ve yenilenmesinde önemli rol oynar.
Magnezyumun temel faydaları şunlardır:
- hormonların (insülin, tiroid hormonları, östrojen, testosteron, DHEA),
- sinir hücreleri arasında iletimin sağlanmasını sağlayan nörotransmitterdenen maddelerin (dopamin, katekolamin, serotonin, GABA),
- mineral ve elektrolitlerin iletilmesinde,
- Hücre zarının elektriksel potansiyelinin değişmesini sağlayarak birçokhormonun, gıdanın ve nörotransmitterlerin alınımının ve salınımınınkontrolünde rol oynar.
Magnezyumun diğer mineraller üzerindeki etkileriyle, hücreniniçerisinde sağladığı faydalar şunlardır:
- Vücuttaki kalsiyum ve potasyumunun işlevini artırır. Örnek vermekgerekirse magnezyum eksikliğinde, magnezyuma bağımlı bir enzim olan Na+-K+-ATPazaktivitesi azalır ve hücrenin potasyum tutma kapasitesi düşer.
- Magnezyum hücrelerimizi alüminyum, nikel, kadmiyum, civa ve kurşundan gibizararlı elementlerden de korur.
- Hücre içerisinde rol oynadığı reaksiyonlar arasında, özellikle enerjimetabolizmasını ilgilendiren fosfat gruplarının ve reaksiyonlarının aktiveedilmesinin yanında, glikoliz, oksidatif fosforilasyon, nükleotidmetabolizması, protein sentezi ve plazma membranlarına bağlanacak moleküllerinseçimi gibi görevler alır.
Magnezyum vücudumuza bağırsaklardan emilerek girer, böbreklerden iseatılır.Magnezyumun emilmesi için D vitamini ve paratiroid hormonunun yeterlidüzeyde olması gerekir.
Magnezyum eksikliğinin belirtileri
Magnezyum eksikliği tıpta hipomagnezemi olarak adlandırılır. Toplumdahipomagnezemi sıklığı hakkında kesin veriler olmamakla beraber hastaneye yatanhastalar üzerinde yapılan taramalarda % 6.9-11 hastada magnezyum seviyesidüşük bulunmuştur.
Hipomagnezemi semptomları kardiyak etkiler, metabolik etkiler ve nörolojiketkiler olarak 3 grupta toplanabilir.
Erken bulgular arasında;
- iştahsızlık,
- bulantı,
- kusma,
- yorgunluk ve
- halsizlik sayılabilir.
Şiddetli magnezyum eksikliğinde
- kas krampları,
- kardiyak aritmiler,
- fibromiyalji,
- uyuşma,
- dikkatte azalma ve
- zihinsel bulanıklık görülebilir.
Açıklanamayan hipokalsemi (kandaki kalsiyum eksikliği) ve hipokalemi(kandaki potasyum eksikliği) vücutta magnezyum eksikliğininde olabileceğini akla getirmelidir.
Magnezyum eksikliği nedenleri
Bulunduğumuz yüzyıl boyunca, magnezyum alımında %50’den fazla bir azalmaolduğu tahmin edilmektedir. Besinlerin işlenmesi, yiyeceklerde bulunanmagnezyumun azalmasına neden olmaktadır. Özellikle uzun süre pişirilensebzelerdeki magnezyum oranı düşer. Bununla birlikte tüm ekosistemde magnezyummiktarının azalmasına neden olan çeşitli faktörler (asit yağmurları, yapaygübre ve tarım ilacı kullanımı vb.) bulunmaktadır. Aynı şekilde içilen sertkuyu sularında bol miktarda magnezyum bulunsa da, insanlar tarafından sonyıllarda tercih edilen yumuşak içimli sular, magnezyum açısından dahafakirdir.
Hem besin zincirinde magnezyum seviyesinin azalması, hem de beslenmealışkanlıklarının değişmesi nedeniyle günümüzde magnezyum eksikliği nadirkarşılaşılan bir durum değildir.
Fazla terleyen, laksatif veya diüretik ilaç kullanan kişilerde magnezyumatılımı daha fazladır. Stres, gebelik emzirme gibi durumlarda ise vücudunmagnezyum gereksinimi artar. Yaşın ilerlemesiyle birlikte magnezyum alımı,özelllikle gastrointestinal hastalıkları olan kişilerde bağırsaklardan emiliminazalması sebebiyle azalır. Vücut bu minerali dışarıdan yeterli miktardaalamazsa kemiklerde depolanmış olan magnezyumu tüketmeye başlar. Magnezyumihtiyacı yaşa ve yaşam tarzına bağlı olarak değişkenlik gösterir.
Bunun haricinde insan vücudundaki birtakım hastalıklar da magnezyumeksikliğine neden olabilmektedir:
Diabetes Mellitus
Tip 1 ve Tip 2 diyabet, magnezyum eksikliğinin en sık rastlanannedenidir. Diyabetli hastaların %25 ila %39’unda hipomagnezemi gözlenmiştir.Serum magnezyum konsantrasyonundaki azalma; açlık kan şekeri, diyabetin süresigibi birtakım faktörlerle ilişkili bulunmuştur.
Alkolizm
Hipomagnezemi, akut ve kronik alkolizmde sık gözlenen bir durumdur. Alkolikbireylerin %30’una kadar hipomagnezemi gözlenebilir. Alkolik bireylerdekimagnezyum azlığının sebebi olarak; yetersiz beslenme, diyare ve kusma ,karaciğer yetersizliği nedeniyle düşük magnezyum emilimi, Dvitamini eksikliği nedeniyle bağırsaklardan magnezyum emilememesi sayılabilir.
Endokrin nedenler
PTH (Paratiroid hormonu) magnezyumun emilimini artırsa da, bu hormonunfazla salındığı durumlarda da magnezyum konsantrasyonu azalma eğilimindedir.Hiperaldosteronizm (böbrek üstü bezlerinden aşırı aldosteronsalgılanması) magnezyum eksikliğine neden olan bir başka endokrinolojiktablodur.
Gastrointestinal nedenler
Crohn hastalığı, ülseratif kolit, çölyak hastalığı, Whipple hastalığıve kısa bağırsak sendromu gibi bağırsak rahatsızlıklarında da magnezyum emilimiazalacağından dolayı hipomagnezemi görülebilir.
Renal nedenler
Magnezyum böbreklerden atıldığı için böbrek geri emilimindeki bazıbozukluklar hipomagnezemi ile sonuçlanabilir.
İlaçlar
Özellikle kemoterapi ilaçları ve bazı antibiyotiklerin, vücuttakimagnezyum miktarı üzerinde negatif etki oluşturduğundan bu ilaçlarıuzun süre kullanan kişilerde magnezyum eksikliği görülebilir.
Magnezyum tedavisi
Kendinde magnezyum eksikliği olduğunu düşünen kişiler, öncelikle bir sağlıkuzmanına danışmalıdır. Magnezyum eksikliği tedavisinde, magnezyum ilaçları yada magnezyum içeren multivitaminler kullanılır. Bununla beraber sağlıklı birdiyetle, doğal yoldan alınan magnezyum da önemlidir. Magnezyum preperatlarıgenelde magnezyum tuzu halinde bulunur. Farklı magnezyum tuzlarının vücuttarafından emiliminde ve kullanımında (biyoyaralanımlarında) farklılıklarvardır. Bu nedenle bir uzmana danışmadan tedaviye başlanmamalıdır.
Magnezyum içeren besinler
Magnezyum vücut tarafından kolaylıkla absorbe edilen bir madde olup,sağlıklı ve doğal bir beslenme ile günlük magnezyum ihtiyacı rahatlıklakarşılanabilir. Besinlerdeki magnezyum miktarının yaklaşık % 40- 60’ı vücuttarafından kolay emilir.
Dünya Sağlık Teşkilatı’nın (WHO) ve Almanya Beslenme Enstitüsü’ne (DGE) göre,insan vücudunun günde ortalama 280-350 mg magnezyuma ihtiyacı vardır.Klorofilin temel maddesi olduğu için rengi koyu yeşil sebzeler, tahıl ürünleri,balık, badem, fındık, fıstık, ceviz, soya fasulyesi, kuşkonmaz, soğan, domates,havuç, kereviz, pırasa, gravyer peyniri, hurma, kara turp, ayçiçeği, kakao,muz, dil balığı ve sert sular magnezyumdan zengindir. Bazı sebzelerde vetahıllarda bulunan oksalat ve fitat, demir için olduğu gibi, magnezyumu dabağlayarak emilmesini güçleştirir.
Lipaz nedir?
Lipaz, pankreastan salgılanansıvının içerisinde yer alır ve bu salgı ince bağırsağa iletilerek sindirimintamamlanmasını sağlar. Sindirim için kullanılan pankreatik lipazın haricindedaha küçük miktarlarda karaciğerde hepatik lipaz, adipoz doku hücrelerindehormona duyarlı lipazlar, kılcal damarların endotel yüzeylerinde lipoproteinlipazlar da yer alır. Pankreasta üretilen protein yapıdaki lipazın kandakiseviyesi, basit bir kan testi ile kolaylıkla ölçülebilir. Normal şartlardakanda az miktarda lipaz enziminin bulunması normaldir. Fakat serum lipazseviyesinin olması gerekenin üzerinde bulunması durumu lipaz yüksekliği olarakadlandırılır ve genellikle akut veya kronik pankreatit gibi herhangi birpankreas hastalığını işaret eder. Bunun sebebi enzimin pankreastan salgılanmasıve pankreasta herhangi bir yara veya inflamasyon bulunması durumunda, salgıbezinden normalin üzerinde lipaz enziminin salgılanmasıdır. Bunun haricindepankreasın yeterli düzeyde çalışıp çalışmadığı veya pankreas hastalıkları ilekarıştırılabilecek diğer hastalıklara yönelik yapılan araştırmalar gibidurumlarda lipaz testi sıklıkla uygulanan kan testleri arasında yer alır.
Lipaz testi nasıl yapılır?
Lipaz testi, kan örneği alınarakbasit bir şekilde yapılabilir. Bunun için koldan veya elin üzerinde bulunanherhangi bir uygun damardan iğne yardımıyla kan alınabilir. Alınan kan örneğiile lipaz haricinde farklı kan parametrelerinin de araştırılması mümkündür.Yapılacak olan lipaz testi herhangi bir ciddi risk arz etmez, fakat tüm kantestlerinde olabileceği gibi hassas kişilerde baş dönmesi, bayılma, tansiyondüşüklüğü gibi komplikasyonlar görülebilir. Özellikle iğneden veya kanaldırmaktan korkan kişilerde bu durumlar çok daha yaygın şekilde gözlenir. Bunaek olarak kan örneğini alan sağlık personelinin tecrübesi ve hastanın damaryapısına göre değişmekle birlikte bazı kan testlerinde kan örneğinin alındığıbölgede şişlik, enfeksiyon, kızarıklık, morarma gibi durumlar da gelişebilir.Bu tarz sorunların minimuma indirilebilmesi açısından işlem tamamlandıktansonra steril bir pamuk kanın alındığı bölgeye 5-10 dakikalık bir süre boyuncabastırılmalıdır.
Lipaz testinin istenmiş olduğuhastalar, testin daha doğru sonuçlar vermesi açısında 8-10 saatlik bir açlıkdurumunda olmalıdır. Bu nedenle testin uygulanması için en doğru zaman kahvaltıöncesindeki sabah saatleridir. Ayrıca kullanılan bazı ilaçlar da test sonucunuetkileyebileceğinden lipaz testi yaptıracak olan hastaların sürekli olarakkullanmakta olduğu ilaçlar konusunda doktoruna bilgi vermesi gerekir.
Lipaz testi hangi durumlarda yapılır?
Lipaz testi tıpta pek çok farklıhastalığa yönelik yapılan araştırmalarda, rutin kontrollerde veya çeşitlisemptomların nedenine yönelik yapılan tetkiklerde başvurulan bir kantestidir. Testin en yaygın olarak kullanıldığı alanlar pankreas iltihabı(pankreatit) veya diğer pankreas hastalıklarının araştırılması, pankreas salgıyollarında herhangi bir tıkanıklığın bulunup bulunmadığının araştırılması,kistik fibrozis gibi pankreası da etkileyen kronik hastalıkların tanı ve takipsüreçlerinde lipaz testi sıklıkla uygulanır. Bunların yanı sıra hekimlertarafından hastalarda görülen semptomların hangi sağlık sorununa bağlı olarakgeliştiğinin araştırılmasına yönelik olarak da lipaz testi, birtakım farklı kantestleri ile birlikte istenebilir. Bunlar çoğunlukla pankreas hastalıklarınıişaret eden semptomlar olmakla birlikte en yaygınları şunlardır:
- Midebulantısı ve kusma
- Şiddetli belve karın ağrısı
- İshal
- Ateş
- İştah kaybıve hızlı verilen kilolar
- Sürekliyorgunluk hissi ve enerji düşüklüğü
Yukarıdaki durumların haricinde 6ayda bir veya yıllık olarak uygulanan rutin kan testlerinde de lipazdüzeylerine bakılabilir. Özellikle pankreas hastalıkları açısından riskgrubunda yer alan, ailesinde pankreas hastalığı öyküsü bulunan bireyler,diyabet hastaları, safra kesesi taşları ve tıkanıklıkları bulunan hastalar,yüksek kolesterol ve trigliserid düzeylerine sahip bireyler ile obezitehastalarında lipaz testi düzenli aralıklarla tekrarlanmalıdır. Test sonucundaherhangi bir yüksekliğe rastlanması durumunda daha ileri tetkikler deuygulanarak durumun nedeni belirlenmeli ve tedavi süreci başlatılmalıdır.
Lipaz testi sonuçları nasıl değerlendirilir?
Pankreas hastalıkları ve birtakımfarklı hastalıklarının teşhisinde veya pankreasın işlevinindeğerlendirilmesinde kullanılan lipaz testi, enzimin birim hacimdeki kanda yeralan miktarının araştırılması şeklinde yapılır. Sağlıklı bireylerde serum lipazseviyesi 10-140 U/L aralığında olmalıdır. Yapılan kan testi sonucunda lipazdüzeyinin bu değerin altında bulunması, pankreas organının işlevini yeterlidüzeyde yerine getiremediğini veya kistik fibrozis gibi kronik bir hastalığınvarlığını işaret ediyor olabilir. Fakat bu gibi durumların belirlenmesindekandaki lipaz seviyesindeki küçük düşüşlerin tek başına yeterli olmadığı,fiziksel muayene ve daha ileri tanı testleri ile tanının desteklenmesigerektiği bilinmelidir. Serum lipaz düzeyinin referans aralıklarının üzerindeolması durumu ise genellikle bir sağlık sorununu işaret eder. Lipaz seviyesininyükselmesinde pankreas hastalıkları, safra kesesi hastalıkları, pankreaskanserleri, bağırsak hastalıkları, bazı mide hastalıkları ile siroz, çölyakgibi pek çok hastalık rol oynayabilir. Bu nedenle lipaz yüksekliği tespitedilen hastalarda daha ileri kan testleri ile radyolojik görüntüleme teknikleriuygulanarak sorunun kaynağına yönelik detaylı incelemeler yapılmalıdır.
Lipaz nasıl düşürülür?
Kandaki lipaz seviyesi yüksek olanhastalarda kan değerlerinin normale döndürülmesi için, enzimdeki yükselmeyeneden olan hastalığa yönelik olarak tedavi uygulanmalıdır. Pankreatit veyakronik hastalıkları bulunan kişilerde bu hastalıklara yönelik olarakuygulanacak olan medikal tedaviye ek olarak birtakım farklı önlemler dealınmalıdır. Obezite sorunu olan kişilerin sağlıklı beslenme alışkanlıkları,diyet ve düzenli egzersiz ile birlikte ideal kilolarına ulaşmaları sağlanmalıdır.Lipaz yüksekliği bulunan hastalar sigara ve alkol kullanımından mutlakakaçınmalıdır. Kolesterol ve trigliserid düzeyleri yüksek olan kişilerde hekimtarafından gerekli görülmesi durumunda kolesterol düşürücü ilaçlarkullanılmalı, buna ek olarak az yağlı bir beslenme programı uygulanmalıdır.Safra kesesinde taş veya tıkanıklık sorunu yaşayan bireyler hekimlerininönermesi durumunda vakit kaybetmeden cerrahi operasyonlarını planlamalıdır.Pankreasta kistleri olan hastalarda ise kistlerin iyi huylu mu yoksa kötü huylumu olduğunun araştırılmasına yönelik biyopsi ve kan tetkikleri uygulanmalı,tedavi ve takip sürecine yanıt vermeyen tümörler uygun cerrahi teknikleryardımıyla çıkarılmalıdır. Bu durumda çıkarılan tümörler patolojik incelemeyegönderilerek kötü huylu olduğunun tespit edilmesi halinde çevre doku veorganlara yayılım gösterip göstermediği konusunda ileri araştırmalar dauygulanmalıdır.
Eğer siz de lipaz seviyenize uzunzamandır baktırmadıysanız ve rutin bir kan testinden geçmek istiyorsanız bir sağlıkkuruluşuna başvurarak hekiminizden size kan testi uygulamasınıisteyebilirsiniz. Yapılacak olan tetkikler sonucunda lipaz yüksekliği,düşüklüğü veya herhangi farklı bir faktöre ilişkin bozukluğun tespit edilmesidurumunda daha ileri tanı testlerinin uygulanması sonucunda olasıhastalıklarınızın erken dönemde tespit edilerek tedavi edilmesinisağlayabilirsiniz. Bu şekilde ileride karşılaşabileceğiniz çok daha ciddiboyutlu sağlık sorunlarının önüne geçerek daha sağlıklı bir yaşamsürebilirsiniz.
LDL kolesterolnedir?
Kolesterol kanda pek çok özeltaşıyıcı molekül (lipoproteinler) ile taşınır. Aslında halk arasında“kötü kolesterol” olarak bilinen kolesterol molekülünün kendisideğil, kanda taşınmasını sağlayan molekülün özelliğidir. Kolesterol vediğer yağlar kanda lipoproteinler denilen moleküller vasıyatasıyla taşınır. Butaşıyıcıların iki türü, HDL (yüksek yoğunluklulipoprotein) ve LDL (düşük yoğunluklu lipoprotein) kalp damar hastalıklarıriskini belirlemek amacıyla kanda rutin olarak ölçülen parametrelerdendir. Halkarasında iyi kolesterol olarak da bilinen taşıyıcı HDL (yüksekyoğunluklu lipoprotein) ve kötü kolesterol olarak bilineni ise LDLdir (düşük yoğunluklu lipoprotein). İyi kolesterol olarak bilinen HDL (yüksekyoğunluklu lipoprotein), kolesterolün doku ve damarlardan karaciğeretaşınmasını sağlar, kötü kolesterol olarak bilinen LDL (düşük yoğunluklulipoprotein) ise dokudaki kolesterolü vücutta ihtiyaç duyulan bölgeleretaşımakla görevlidir.
Yüksek LDL-K niçin tehlikelidir?
LDL-K fizyolojik fonksiyonlarındevamlılığı için sürekli olarak belirli seviyelerde üretilir. Ancak çeşitlisebeplere bağlı olarak kanda miktarı aşırı derecede yükseldiğinde kolesterolmolekülü atardamar çeperinde başka maddelerle birleşir, damar çeperindeki enflamasyonolayına katılarak halk arasında damar sertliği olarak bilinen“aterosklerotik plak” oluşumuna sebep olur. Damar sertliğibirden bire değil, zaman içerisinde yavaş yavaş oluşur. Oluşumunda LDLkolesterolün yanı sıra kalıtım, sigara kullanımı, hipertansiyon, diyabet gibipek çok faktör rol oynar. Damarlarda oluşan plak nedeniyle organlara kanakımı ve dolayısıyla beslenme bozulur. Örneğin koroner damarları (kalbibesleyen damarlar) etkilenmiş ise kalp krizi, beyni besleyen damaretkilenmiş ise inme, böbrek damarlarını tutmuş ise böbrek yetmezliğigelişebilir. LDL kolesterol yüksekliğinin kalp ve damarhastalıklarına zemin hazırladığı, LDL-K değerlerindeki her 10 mg/dL’likartışın kalp krizi riskini yaklaşık %20 oranında arttırdığı bilinmektedir.
LDL-K yüksekliği nasıl teşhis edilir?
Genellikle kan tahlili ile teşhisedilir. Tahlil öncesinde test sonuçlarını etkilememesi için 12 saataçlık gerekir. Su içilmesi test sonucunu etkilemez.
Normal LDL-K değeri ne olmalıdır?
Alınan kan örneği ile LDL-K,HDL-K, total kolesterol ve trigliserid değerlerinin tümü ölçülebilir.Hekiminiz sadece LDL-L değerine değil, tüm kan yağlarınıza ve diğer kanparametrelerinize bakarak durumunuzu değerlendirir. Sağlıklı erişkinlerdekalp ve damar hastalıkları riskinin azaltılması için LDLdüzeyinin 130 mg/dL’nin, total kolesterolün ise 200 mg/dL’nin altındaolması beklenir. Sağlıklı kişilerde LDL kolesterolün 130 mg/dL’den düşükolması normal, 130-159 mg/dL arasında olması sınırda yüksek, 160 mg/dL veüzerinde olması ise yüksek riskli kabul edilmektedir. Koroner arterdaralmasına bağlı göğüs ağrıları olan, koroner damar ameliyatı geçirenveya diyabeti olan kişilerde ise bu değerlerin daha da düşük olması arzuedilir.
LDL-K değeri ne zaman ölçtürülmeli?
Herhangi bir şikayet olmaması halinde20 yaşından itibaren en azından her 5 yılda 1 kere ölçtürülmesiönerilmektedir. Ancak kalp – damar hastalıkları, obezite ve başka hastalıkaçısından risk taşıyorsanız, hekiminizin önereceği periyotlarla kontrolegitmeniz önem taşır. Çocukluk ve ergenlik çağında LDL-K ve diğerkolesterol düzeyleri ölçülmemektedir ancak ailesinde kalp hastalığıolan, diyabetli veya aşırı kilolu çocuklar ve ergenler için önerilebilmektedir.
LDL-K değeri niçin yükselir?
LDL yüksekliğinin pek çok sebebiolabilir. Günümüzde LDL-K yüksekliğine çoğunlukla yaşam tarzı ve yanlışbeslenme alışkanlıkları sebep olmaktadır. Bunun dışında aileselhiperlipidemi (kan yağlarının yüksek olması), diyabet, hipertansiyon (yüksektansiyon), çeşitli böbrek ve karaciğer hastalıkları, pankreas iltihabı(pankreatit), tiroid bezinin yetersizçalışması gibi çeşitli hastalıklar da LDL-K yüksekliğine sebepolabilir. Ailenizde koroner kalp hastalığı, inme veya kolesterole bağlı başkahastalık öykülerinin olması kolesterolünüzün yüksek olma ihtimalini arttırır. Yaşlanmave kadınlarda erken menopoza girme de risk faktörü olarak kabuledilmektedir.
LDL-K’nın yükseldiği nasıl anlaşılır?
Çoğu kişide damarlardaki hasar ileriseviyeye ulaşana kadar hiçbir belirti görülmeyebilir. Kimi zaman da gözçevresinde sarı renkli yağ bezeleri oluşumu, göğüs ağrısı, nefes darlığı,halsizlik, yorgunluk, baş dönmesi gibi belirtilerden biri veyabirkaçı görülebilir. Damarlardaki bozukluk ileri seviyeye ulaşırise etkilenen damarın konumuna göre belirtiler görülebilir; örneğin kalbibesleyen damar etkilenmiş ise göğüs ağrısı, bacaklara giden damaretkilenmiş ise bacak ağrısı oluşabilir.
LDL-K nasıl düşürülür?
Altta yatan olası hastalıklararaştırılmalıdır. Kolesterol yüksekliğine sebep olabilecek böbrek, karaciğerveya tiroid hastalığınız varsa öncelikle bu hastalıkların tedavisi yolunagidilir. Atta yatan başka bir hastalık yoksa, çoğunlukla yaşam tarzıdeğişiklikleri ve (veya) ilaç tedavisi ile LDL-K değeri düşürülebilir.
LDL düzeyini azaltmaya yönelik yaşamtarzı değişiklikleri nelerdir?
- Sigarayıbırakma: Sigara kolesterolün damar yapısını bozar, kolesterolündamar duvarında birikmesini ve plak oluşumunu teşvik eder. Ayrıcasadece sigarayı bırakmak HDL-K değerlerinde %15-20 oranında bir artış sağlar.
- Kilo verme:Vücut ağırlığı olması gerekenden yüksek olanlar diyetlerini düzenleyerek ve güniçerisindeki hareketlerini arttırarak zayıflamalıdır. Kilo alımı kolesterolyükseltici bir faktördür.
- Hayvansalgıdalar yerine sebze, tahıl ve baklagil ağırlıklı bir beslenme düzeni oluşturmakiyi olacaktır.
- Süt vepeynir, yoğurt gibi süt ürünlerinin yarım yağlı veya yağsızolanlarını tercih edebilirsiniz.
- Salam,sucuk, sosis gibi doymuş yağlardan zengin gıdaların tüketimini azaltma yolunagidebilirsiniz.
- Tereyağı, içyağı ve margarin yerine zeytinyağı gibi bitkisel sıvı yağlarla hazırlanmışgıdaları tercih edebilirsiniz.
- Kırmızı etyerine tavuk, hindi veya balık tercih etmek; kırmızı ettüketimini haftada 1-2 porsiyonla sınırlandırmak doğru olabilir.
- Doymuş vetrans yağ içeren fast food ürünlerinden uzak durabilirsiniz.
- Sakatattüketiminden uzak durmak: Karaciğer, böbrek, beyin gibi hayvansal gıdalaryüksek oranda kolesterol içerir.
- Posadanzengin beslenme: Bitkilerin sindirilmeden atılan kısımlarına “posa”denir. Yulaf, çavdar, arpa, pirinç, bulgur, bezelye, fasulye, pırasa,ıspanak, nohut, kuru fasulye gibi posadan zengin gıdaların tüketimikolesterolün düşmesine yardımcı olur.
- Yağ ve şekeriçeren unlu mamuller yerine kepek, çavdar, yulaf içeren ekmekleri tercihedebilirsiniz.
Mutlaka ilaç tedavisi gerekli midir?
Diyet ve yaşam tarzıdeğişikliklerine rağmen LDL kolesterolünüz istenilen düzeye inmez isehekiminiz yaşam tarzı değişikliklerine ek olarak ilaç tedavisi önerebilir.Hekiminizin ilaç tedavisi önermiş olması, yaşam tarzı değişiklikleri ve kiloverme gerekliliğini ortadan kaldırmaz. İlaç kullanımı ve yaşam tarzıdeğişiklikleri sonrası LDL kolesterolünüz normal değerlere inmiş ise hekiminizilaç tedavisini sonlandırabilir. Ancak kalp damar hastalıkları açısından risk grubundayer alıyorsanız, yaşam tarzı değişikliklerinin ömür boyunca sürdürülmesiönerilmektedir. Kalp damar hastalığı ve inme geçirmiş kişilerin ise riski çokdaha yüksek olduğu için yaşam boyu ilaç kullanımı gerekir.
LDH nedir?
Laktat dehidrogenaz (LDH), vücudun hemen her hücre vedokusunda bulunan enzimdir. Bu enzimin temel amacı vücutta bulunan şekerdenenerji elde etmektir. Kalp, karaciğer, akciğer ve kaslarda yüksek miktardabulunan laktat dehidrogenaz enzimi, pek çok hastalığın ve bazı kan hastalıklarınınaraştırılmasında kullanılır. Yukarıda sıralanan organ ve dokularda yüksekmiktarda bulunmasından ötürü özellikle bu organlarda var olan hastalıklarınaraştırılması için klinik uygulamalarda sıklıkla başvurulan bir testtir. LDHenziminde oluşan total aktivite yüksekliği, vücutta oluşan doku hasarlanması yada hücre yıkımının varlığını işaret eder. Bunun sebebi, oluşan hasarlanma ya dayıkım sırasında hücrelerden salınan bol miktardaki LDH enziminin kanakarışmasıdır. Bu durum sağlıklı gebeliklerde, kuvvetli egzersiz sonrası ve pekçok rahatsızlık varlığında oluşarak LDH yüksekliğine sebep olabilir.“LDH ne demek?” sorusuna bu şekilde yanıt verilebilir. Laktatdehidrogenaz enzim yüksekliği, total LDH ya da LDH izoenzimleri olarak ölçülür.Total LDH ölçümü, beş faklı laktat dehidrogenaz enziminin tümünün ölçülmesidir.LDH enzimlerinin farklı moleküler varyasyonları olan LDH-1, 2, 3, 4 ve 5vücudun farklı dokularında yüksek miktarda bulunduğundan ayrı olarakdeğerlendirilmesi önemlidir. Farklı bir deyişle total LDH ölçümü ile hücrehasarlanmasına neden olan rahatsızlık ve bu durumdan etkilenen organ ve dokularanlaşılabilir. Farklı laktat dehidrogenaz enzimleri ve yüksek konsantrasyondabulundukları bölgeler aşağıda listelenmiştir:
- LDH-1 (4H): Kalpve böbreklerde yüksek miktarda bulunur. Bu değerin yüksek çıkması, ilgili bölgelerde hücre hasarına neden olan hastalığın varlığı hakkında bilgi verir.
- LDH-2 (3H1M): Kırmızıkan hücreleri olarak bilinen eritrositlerde yüksek konsantrasyonda bulunur. Budeğerin yüksek çıkması, kan hücrelerinde hasarlanma ya da yıkım varlığınıgösterir.
- LDH-3 (2H2M): Akciğerlerdeyüksek miktarda bulunan moleküler enzimdir. Akciğer dokularında var olanproblemin göstergesidir.
- LDH-4 (1H3M): Böbrekler,lenf düğümleri ve beyaz kan hücreleri (WBC) olarak da bilinen lökositlerdeoluşan yıkım ya da hasarlanmanın göstergesidir.
- LDH-5 (4M): Karaciğerve kas dokularında yüksek miktarda bulunur. Bu değerin yüksek olması, ilgilidokularda hastalık varlığına işaret eder.
LDH yüksekliği ne anlama gelir?
LDH enzim düzeyinin ölçümü, koldanalınan kan örneği ile laboratuvar ortamında yapılır. LDH yüksekliği, test içinbelirlenen referans değerlerin üzerinde sonuç alınması anlamınagelir. Laktat dehidrogenaz değerindeki az miktardaki yükseklik genellikleherhangi bir sağlık problemine işaret etmez. Bu durum, spor ve ağır egzersizlersonrasında oluşabileceği gibi soğuğa maruz kalındığında da oluşabilir. Yapılantotal LDH testinde, farklı LDH izoezimlerinde var olan yükseklik, birhastalığın habercisi olabileceği gibi hücre ve doku hasarlanmasının sonucuolarak da görülebilir. LDH yüksekliği nedenleri ya da farklı bir deyişle, LDHyüksekliğine yol açan bazı rahatsızlıklar aşağıda listelenmiştir:
- Testis velenfoma kanseri gibi bazı kanser türleri
- Beyin damarlarındavar olan problemlere bağlı olarak gelişen inme ve SVO gibirahatsızlıklar
- Ensefalit
- Karaciğerhastalıkları
- Böbrekhastalıkları
- Kalphastalıkları
- Akciğerembolisi
- Kasdistrofisi
- Pankreatit
- Hemolitikanemiler
- Pernisiyözanemi
- Öpücükhastalığı
- Menenjit
- İskemi
- Pnömoni
- Kemikkırıkları
- Kaszedelenmeleri
- Tansiyondüşüklüğü
- Enfeksiyonlar
- Bazı kronikhastalıklar
- Bazı ilaçtürlerinin kullanımı
LDH düşüklüğü ne anlama gelir?
Test sonucunda LDH seviyesininreferans değerlerin altında olması, LDH düşüklüğü olarak tanımlanır. LDHdüşüklüğü yaygın görülen bir durum olmamakla birlikte, tek başına bir sorununvarlığı olarak da kabul edilmez. Aşırı miktarda C vitamini alınması, LDHdüzeyinin düşmesine neden olan faktörler arasındadır. Genetik yatkınlık da LDHdüzeyinin düşük olmasına neden olabilir. Laktat dehidrogenaz düzeyi düşükolanlar, genellikle kendilerini yüksek tempo gerektiren fiziksel aktivitelersırasında yorgun hisseder. Kas tutulması, kramp ve kas ağrısı LDH düşüklüğünebağlı olarak yaygın görülen semptomlardandır.
LDH normal değerleri nedir?
Kanda her zaman bir miktar bulunanlaktat dehidrogenaz, biyokimyasal test ile laboratuvar ortamında, kişininkolundan alınan kan numunesi ile ölçülür. LDH değeri yaşa ve cinsiyete görefarklılık gösterir. LDH referans değerleri ya da farklı bir deyişle normal LDHdeğerleri aşağıdadır:
- 0-1 ay: 225-600U/L
- 1-12 ay: 100-400U/L
- 1-3 yaş: 100-300U/L
- 4-18 yaş: 100-250U/L
- Yetişkin Kadın: 90 ile220 U/L
- Yetişkin Erkek: 90 ile240 U/L
LDH testi niçin yapılır?
Vücudun hemen her hücresinde vedokusunda bulunan laktat dehidrogenaz şekerden enerji elde etmek içinkullanılan bir tür enzimdir. Her zaman kanda bir miktar bulunan LDH, hücrehasarı, yıkımı ya da doku hasarlanması durumunda, kana karışır ve kanda LDH artışınaneden olur. Bu artış, kandan bakılarak yapılan LDH testi sayesinde laboratuvarortamında saptanır. Beş farklı varyasyonu bulunan LDH’nin, her birizoenzimi ayrı ayrı ölçülebilir. Total LDH testi ile yapılan bu ölçüm ilefarklı dokulardaki hastalık ve hasarlanmalar tespit edilebilir. Bununsebebi farklı organlarda, farklı LDH izoenzimlerinin farklı yoğunluklardabulunmasıdır. Örneğin, kalp ve böbreklerde yoğun olarak bulunan LDH-1 düzeyininyükselmesi, bu organlarda var olan bir hastalığı işaret ederken LDH-5,karaciğer ve kas dokularında fazla bulunur. Dolayısıyla LDH-5 düzeyindekiartış, karaciğer ve kas dokularında var olan hastalık ya da hasarlanma ileilişkilendirilir. Akut ya da kronik doku hasarının varlığı ve şiddeti hakkındabilgi edinmek amacıyla yapılan test, bazı durumlarda var olan ilerleyicihastalıkların takibi amacıyla da yapılır. LDH testine genellikle hekimin hücreve doku hasarından şüphelenmesi üzerine ihtiyaç duyulur. Yapılan testinsonuçlarına göre LDH düzeyi, normal değerlerinin üzerindeyse hekim, hangiorganların etkilendiğini araştırmak için ek testler talep edebilir. Hekim bazenkas travmaları ya da yaralanmalarının neden olduğu hasarın takibi için de LDHtesti yapılmasını isteyebilir. LDH yüksekliği pek çok farklı hastalığa bağlıolarak görülürken LDH düşüklüğü, çoğunlukla yüksek miktarda C vitamini alımınabağlı olarak ortaya çıkar.
Kronik yorgunluk sendromu nedir?
Kronik yorgunluk; kişilerin yeterli miktarda dinlenmesine rağmen sürekli olarak kendileriniyorgun hissetmeleri, iş verimliliklerinin düşmesi, isteksizlik ve sosyalhayattan uzaklaşma, mutsuzluk gibi belirtilerle kendini gösteren psikolojik birsorundur. Bazı hastalarda yalnızca hafif yorgunluk ve enerji düşüklüğü şeklindeseyrederken daha ileri düzeylerde kişinin günlük aktivitelerini dahi yapamazhale gelmesi ve bir nevi bakıma muhtaç olması şeklindeki boyutlara kadarulaşabilir. Kronik yorgunluk sendromu genel olarak yoğun bir iş temposuna sahipolan, üst düzey sorumluluk gerektiren işlerde çalışan, stresli bir iş hayatınasahip üst düzey yöneticiler ve uzun, yorucu mesailer yapan çalışanlarda görülenbir durumdur. Sendrom psikolojik bir sorun olarak nitelendirilebilir fakatpsikolojik boyutunun yanı sıra zihinsel ve fiziksel etkileri de söz konusudur.Hastalarda duygusal bitkinlik ve hiçbir aktiviteyi gerçekleştirebilecekenerjiye sahip değilmiş gibi hissetme duygusu beraberinde mide bulantısı, kasağrıları, konsantrasyon eksikliği, unutkanlık gibi sorunları da getirir.Dolayısıyla yaşam kalitesini olumsuz yönde etkilerken okul başarısı, işverimliliği ve sosyal hayatta da negatif etkiler oluşturur.
Kronik yorgunluk sendromu neden olur?
Kronik yorgunluk sendromu, çok sık rastlanan bir sorun olmasına karşılıkhenüz kesin nedeni belirlenebilmiş bir durum değildir. Bu hastalık genellikle30-50 yaş aralığındaki bireyleri etkiler ve kadınlarda görülme sıklığıerkeklere oranla çok daha yüksektir. Sendroma yakalanan bireylerin büyük birçoğunluğunda en az 6 aydır devam eden kas ve eklem ağrıları, sürekli yorgunlukve enerji eksikliği hissi söz konusudur. Her ne kadar kesin nedeni bilinmese dehastalığın gelişim riskini arttıran bazı nedenler söz konusudur. Bunlardan enönemlisi strestir. Sürekli olarak stres altında olan, iş yaşamı çok yoğun olanve kendine yeteri kadar vakit ayıramayan kişilerde psikolojik sorunlarınoluşması ve buna bağlı olarak fiziksel sağlığın da olumsuz etkilenmesi ilekronik yorgunluk ortaya çıkabilmektedir. Aynı zamanda uyku düzeninin olmaması,geceleri aydınlık ortamda uyuma veya sürekli olarak uyanma gibi nedenlere bağlıolarak uyku kalitesinin düşmesi gibi nedenler de sendromun gelişiminde roloynayabilecek faktörler arasındadır. Hastalar sanılanın aksine ne kadardinlenseler de sürekli yorgunluk hissinin üstesinden gelemezler. Bu nedenlesürekli yorgunluk hissi 6 aydan uzun süredir devam eden hastalar psikolojik vefizyoloik destek almak üzere mutlaka sağlık kuruluşlarına başvurmalıdır.
Kronik yorgunluk belirtileri nelerdir?
Kronik yorgunluk belirtileri, kısa dönemli stres ve yorgunluk nedeniyleortaya çıkan sorunlarla benzer olduğundan bunlarla karıştırılabilirniteliktedir. Kendini yorgun ve bitkin hisseden her birey kronik yorgunluksendromuna yakalanmış değildir. Bu sendromun varlığının teşhis edilebilmesiiçin hastalar mutlaka uzman hekimlerin kontrolünden geçmelidir. Hastalığailişkin belirtilerin uzun süredir azalmadan devam ediyor olması ve yorgunluğundinlenmekle azalmaması aynı zamanda bu tükenmişlik hissiyatınınhastada karın ağrısı, mide bulantısı gibi fizyolojik sorunlara daneden olması olması hastalığın varlığına ilişkin olasılığı güçlendirir.Kronik yorgunluk sendromunun yaygın görülen belirtileri ise şunlardır:
- Sürekli bitkinlik ve uyku hali
- Kas ve eklem ağrıları
- Boğaz ağrısı
- Karın ağrısı
- Enerji kaybı
- Mide bulantısı ve kusma
- Unutkanlık ve bilişsel performansta düşüş
- Uyku düzeninde ve kalitesinde bozukluklar
- Bağışıklık sisteminin güçsüzleşmesi
- Bağırsak düzeninde bozukluklar
- İş yaşamına ve sosyal hayata karşı olumsuz tutumlar
- Sürekli huzursuzluk
- Depresyon
Kronik yorgunluk sendromu teşhisi nasıl konulur?
Kronik yorgunluk, yukarıda belirtilmiş olan semptomlarla sağlıkkuruluşlarına başvuran hastalarda yapılacak olan muayeneler ve tanı testlerisonucunda kolaylıkla teşhis edilebilir. Hastalığın belirtileri birçokpsikolojik hastalıkla paralel olduğundan dolayı hastanın öyküsünün detaylı birşekilde alınması gerekir. Aynı zamanda kişideki yorgunluk ve benzeribelirtilerin altta yatan farklı bir hastalıktan kaynaklı olup olmadığının tamolarak anlaşılabilmesi için ilgili kan tahlilleri ve görüntüleme teknikleri ileincelemeler yapılmalıdır. Belirtilerin oluşumunda rolü olan farklı birhastalığın teşhis edilmemesi, kronik yorgunluk hissinin uzun bir süredir devamediyor ve dinlenmeye rağmen azalmıyor olması gibi durumlar bir psikiyatriuzmanı ve psikologlar tarafından yapılacak olan muayene ile bir aradadeğerlendirilerek tanı koyulmalıdır. Kronik yorgunluk sendromu teşhisi almışkişilerde tedavi sürecinin ne şekilde planlanacağına hastalığın şiddeti, günlükyaşam ve iş hayatı üzerindeki etkileri gibi faktörler de göz önündebulundurulur. Psikiyatrist, psikolog ve diğer tıbbi birimlerde yer alanuzmanlar tarafından oluşturulan multidisipliner ekipler, tüm bunlaragöre teşhis ve tedavi yöntemi belirlenir.
Kronik yorgunluk tedavisi nasıl yapılır?
Kronik yorgunluk sendromunun kesin bir tedavisi yoktur. Tedavi planıgenellikle kişiye ve hastanın yaşadığı sorunların şiddetine göre belirlenir.Sendromla başa çıkabilmek üzerinde en etkili olan yöntemler düzenli olarakegzersiz yapmak, stres ile mücadele ve sorunları çözebilme kabiliyeti konusundahastaların kendilerini geliştirmeleri ve yoğun iş temposunun hafifletilmesigibi önlemlerdir. Hastalığın günlük hayatı çok ciddi boyutlardaetkilememesi, kişinin günlük aktivitelerini yerine getirebilmesi durumunda ilaçkullanımına gerek olmayabilir. Fakat sendromu çok şiddetli bir şekilde yaşayan,buna bağlı olarak işini kaybetme riski ile karşı karşıya kalan veya sosyalyaşamından tamamen uzaklaşmış, depresyon sürecindeki hastalarda antidepresanilaçların kullanımı gerekebilir. Aynı zamanda hekim tarafından gerekligörüldüğü durumlarda bağışıklık sisteminin güçlendirilmesi, kas ve eklemağrılarının azaltılması ve uyku düzeninin sağlanmasına yönelik ilaç tedavileriile davranışçı psikolojik terapiler ile tedaviler de uygulanabilmektedir.
Psikolojik tedavi sürecinde hastalara olumsuz duyguların olumlu yöndedeğiştirilmesi, stres etkenlerinin tanınması ve bunlarla mücadele edilmesi gibikonularda bilgi verilerek bilişsel tedavi uygulanabilir. Sendroma yakalananbireylerin yapmaktan hoşlandığı aktivitelere ve hobilerine daha fazla zamanayırması, düzenli bir egzersiz planı belirleyerek buna uyum sağlaması dahastalığın ortadan kaldırılabilmesi üzerinde oldukça etkilidir. Sürekliyorgunluk hissine bağlı olarak tüm gün kendini yatağa bağlı hisseden hastalardadinlenmeye ayrılan sürenin yavaş yavaş azaltılması, yapmaya enerji bulunamayanve zevk vermeyen işlerin küçük parçalara ayırarak yapılmaya çalışılması olumsuzduyguları ortadan kaldırabilmek adına atılabilecek önemli adımlardır. Aynızamanda iş yaşamındaki olumsuzlukları gidermek adına hastalar çalışmaortamlarını yeniden düzenlemeli, iş yerinde sosyal ilişkilerini güçlendirmeyeyönelik davranışlarda bulunmalı ve iş yükünü azaltıcı önlemler almaya gayretetmelidir.
Kansızlık nedir?
Kansızlık ya da anemi nedir sorusunun cevabı: Kanda yeterince sağlıklıkırmızı kan hücresi veya hemoglobin olmadığında ortaya çıkan bir durumdurşeklinde verilebilir. Hemoglobin, kırmızı kan hücrelerinde bulunan, oksijenintaşınmasında sorumlu moleküldür. Vücutta çok az sayıda veya anormal yapıdakırmızı kan hücresi varsa veya hemoglobinlerin yapısı anormal veya miktarıdüşükse anemi belirtileri ortaya çıkar. Yorgunluk, halsizlik gibi kansızlıkbelirtileri, vücut dokularına yeterince oksijen götürülememesi sonucundagelişir.
Kansızlık neden olur?
Vücudun hayatta kalabilmesi için kırmızı kan hücrelerine ihtiyacı vardır.Kırmızı kan hücrelerinin yapısında demir molekülleri içeren ve kompleks birprotein olan hemoglobin bulunur. Hemoglobin molekülleri, akciğerlerden vücudungeri kalan kısmına oksijen taşır. Anemi, kanda yeterince kırmızı kan hücresibulunmadığında ortaya çıkar. Bazı hastalıklar ve durumlar kırmızı kanhücrelerinin sayısında azalmaya neden olabilir. Birçok anemi türü vardır ve tekbir nedeni yoktur. Kesin nedeni tam olarak belirlemek bazen zor olabilir. Pekikansızlık neden olur? Kansızlık nedenleri şu şekilde sıralanabilir:
- Vücutta yeterince kırmızı kan hücresi üretilememesi
- Kanama nedeniyle kırmızı kan hücrelerinin kaybında artma
- Kırmızı kan hücrelerinin vücutta normalden daha kısa sürede yok edilmesi
Farklı anemi tiplerinin farklı nedenleri vardır. Anemi tiplerine bağlınedenlerden bazıları şunları içerir:
- Demir eksikliği anemisi: Demir eksikliğianemisi en yaygın görülen anemi türüdür. Demir eksikliği anemisi vücuttagörülen demir kıtlığından kaynaklanır. Kemik iliğinin kırmızı kan hücrelerininihtiyaç duyduğu hemoglobini yapabilmesi için demire ihtiyacıvardır. Yeterli demir olmadan kırmızı kan hücrelerinin üretimi için gerekenhemoglobin üretilemez. Bu tip anemi, demir takviyesi almayan birçok hamilekadında ortaya çıkar. Ayrıca, ağır adet kanamaları, mide ülseri ve kanser demireksikliği anemisine neden olabilir.
- Vitamin eksikliğine bağlı anemi: Demirin yanısıra, vücudun yeterince sağlıklı kırmızı kan hücresi üretmek için folat ve B12vitaminine ihtiyacı vardır. Bu vitaminlerin eksik alındığı bir diyet, kırmızıkan hücresi üretiminin azalmasına neden olabilir. Ayrıca, yeterli miktarda B12alan bazı insanlarda vitaminin bağırsaklarda emilmesi konusunda sıkıntı vardır.Bu emilim bozukluğu, pernisiyöz anemi olarak da bilinen B12 vitamin eksikliğianemisine yol açabilir.
- Kronik hastalık anemisi: Kanser, HIV / AIDS,romatoid artrit, böbrek hastalığı, crohn hastalığı gibi bazı iltihabihastalıklar, kırmızı kan hücrelerinin üretimini engelleyebilir.
- Aplastik anemi: Aplastik anemi nadirgörülen ancak hayatı tehdit eden bir kansızlık türüdür. Vücut yeterince kırmızıkan hücresi üretmediğinde ortaya çıkar. Aplastik aneminin nedenleri arasındaenfeksiyonlar, bazı ilaçlar, otoimmün hastalıklar ve toksik kimyasallara maruzkalma sayılabilir.
- Kemik iliği hastalığına bağlı anemiler: Lösemi vemiyelofibroz gibi çeşitli hastalıklar kemik iliğinde kan hücresi oluşumunuetkileyerek kansızlığa neden olabilir. Bu tip kanserlerin ve kanser benzeribozuklukların etkileri, hafif olabileceği gibi hayatı tehdit edici de olabilir.
- Hemolitik anemiler: Hemolitik anemiler, kırmızı kanhücrelerinin yıkımı üretiminden daha hızlı olduğunda ortaya çıkar. Bazı kanhastalıkları kırmızı kan hücresi yıkımını arttırır. Hemolitik anemi kalıtsalolarak ebeveynlerden miras alınabilir veya sonradan ortaya çıkabilir.
- Orak hücre anemisi: Orak hücreli anemi kalıtsal birhemolitik anemi türüdür. Kırmızı kan hücrelerinin anormal orak şeklindeoluşmasıyla sonuçlanan hatalı bir hemoglobin formundan kaynaklanır. Bu anormalşekilli kan hücreleri vaktinden önce ölür. Bu da kırmızı kan hücrelerininkronik yetersizliğine neden olur.
- Kronik kurşun zehirlenmesine bağlı anemi
Kansızlık belirtisi nelerdir?
Kansızlık belirtileri aneminin tipine, ciddiyetine ve kanama, mide ülser,adet problemleri veya kanser gibi altta yatan sağlık problemlerine göre değişiklikgösterir. Altta yatan sorunların spesifik belirtileri genellikle kansızlığabağlı belirtilerden önce fark edilebilir. Vücut aynı zamanda kansızlığa bağlıerken belirtileri telafi etme konusunda olağanüstü bir yeteneğe sahiptir.Kansızlık hafifse veya uzun bir süre içerisinde yavaş bir şekilde gelişirse,herhangi bir semptom fark edilmeyebilir. Birçok anemi tipinde ortak olansemptomlar şunları içerir:
- Kolay yorulma ve enerji kaybı
- Özellikle egzersizle olan alışılmadık derecede hızlı ya da düzensiz kalpatışı
- Nefes darlığı
- Göğüs ağrısı
- Baş ağrısı
- Baş dönmesi
- Ciltte solukluk
- Bacaklarda kramplar
- Uykusuzluk
Bazı anemi formlarının spesifik semptomları olabilir. Bu belirtiler şuşekilde sıralanabilir:
- Demir eksikliği anemisi: Kağıt, buz veya toprakgibi garip maddeleri yeme isteği, kaşık tırnak olarak adlandırılan tırnaklarınyukarı doğru eğriliği, ağız köşelerinde çatlaklar
- B12 Vitamini eksikliği: Ellerde veya ayaklardakarıncalanma ve uyuşukluk, dokunma duyusu kaybı, sendeleyerek yürüme ya dayürümede güçlük, kollarda ve bacaklarda sertlik, sakarlık, bunama
- Kronik kurşun zehirlenmesine bağlı kansızlık: Diş etlerindemavi-siyah çizgi, karın ağrısı, kabızlık, kusma
- Hemolitik anemi (Kronik kırmızı kan hücresi yıkımınınneden olduğu anemi): Sarılık (cilt ve gözlerde sararma), kahverengi veyakırmızı renkli idrar, bacaklarda yaralar, bebeklik döneminde gelişimselgerilik, safra taşı oluşumuna bağlı belirtiler
- Orak hücre anemisi: Yorgunluk, enfeksiyonlaraduyarlılık, çocuklarda büyüme ve gelişmede gecikme, özellikle eklemlerde, karınbölgesinde ve uzuvlarda şiddetli ağrı atakları
- Aplastik anemi: ateş, sıkenfeksiyonlar ve deri döküntüleri
- Folik asit eksikliği anemisi: sinirlilik, ishal vepürüzsüz bir dil
Kansızlığa ne iyi gelir?
Anemi bağışıklık sistemini zayıflatma eğilimindedir ve bu nedenle kişienfeksiyonlara ve inflamatuar hastalıklara daha yatkın olabilir. Yeterli Cvitamini dozu bağışıklık sistemini güçlendirir ve aynı zamanda demirinemiliminde yardımcı olur. C vitamini ihtiyacını karşılamak için portakalyemek ya da her gün bir bardak limon suyu içmek iyi olur.
Ispanak, kereviz, hardal yeşili ve brokoli gibi yeşil sebzelerde bulunanyüksek miktarda klorofil iyi bir demir kaynağıdır. Ispanakları çiğ olaraktüketmekten ziyade pişirilmesi daha doğrudur. Çünkü çiğ ıspanağın içeriğindekioksalik asit vücutta demir emilimini engelleyebilir. Taze pancar veya nar suyu,harika kan yapıcı ve kan temizleyi olarak işlev görür. Pancar folik asitbakımından da zengindir. Susam tohumu, özellikle de siyah susam tohumu demiralımını arttırmanın iyi bir yoludur.
Kansızlık tedavisi nasıl yapılır?
Kansızlık tedavisinde kullanılan çeşitli yöntemler vardır. Hepsinde kırmızıkan hücresi sayısının artırılması hedeflenir. Böylece kanın taşıdığı oksijenmiktarı arttırılır. Tedavi aneminin tipine ve nedenine bağlı olarakplanlanır.
- Demir eksikliği anemisi: Demirtakviyeleri veya diyet değişiklikleri. Demir eksikliği kan kaybındankaynaklanıyorsa kanama bulunmalı ve durmalıdır.
- B12 eksikliğine bağlı anemi: Tedavi diyettakviyeleri ve B12 enjeksiyonlarını içerir.
- Talasemi: Tedavi folik asit takviyesi, dalağınçıkarılması ve bazen kan nakli ve kemik iliği naklini içerir.
- Kronik hastalık anemisi: Bu anemi tipi, kronikaltta yatan ciddi bir durumla ilişkili olabilir. Spesifik bir tedavisi yokturve odak, altta yatan durumdur.
- Aplastik anemi: Hastaya kan nakli veyakemik iliği nakli yapılır.
- Orak hücreli anemi: Tedavide, oksijendesteği, ağrı kesici ilaçlar ve damar içi sıvı takviyesi yapılır. Bazenantibiyotik tedavisi, folik asit takviyeleri ve kan nakli gerekli olabilir.
- Hemolitik anemiler: Hastalar kırmızı kanhücresi yıkımını daha kötü hale getirecek ilaçlardan uzak durmalıdır. Hastayakırmızı kan hücrelerine saldıran, bağışıklık sistemini baskılayıcı ilaçlarverilir ve enfeksiyonlar tedavi edilir.
İştahsızlık nedir?
Klinik olarak iştahsızlık ya da farklı bir deyişle iştah azlığı, günlükyiyecek alım miktarındaki azalma ile karakterizedir. Hemen herkesin hayatınınbir döneminde yaşadığı iştahsızlık, çoğunlukla soğuk algınlığı, mide vesindirim problemleri, bağırsak ve karaciğer hastalıkları gibi faktörlere bağlıolarak görülebilir. Beslenme bozukluklarından biri olan iştah kaybı, pek çokhastalığa bağlı olabileceği gibi fizyolojik ya da psikolojik nedenlerden dolayıda oluşabilir. Kişinin günlük alması gereken kalori miktarından daha az kaloriile beslenmesi, iştahsızlık olarak tanımlanırken bu durum kişinin kendisinidaha yorgun, bitkin ve keyifsiz hissetmesine yol açar. Ayrıca vücudun ihtiyacıolan vitamin ve minerallerin beslenme yoluyla yeterince alınamamasına bağlı olarakbağışıklık sistemi zayıflar ve dolayısıyla kişi, kolayca pek çok farklıhastalığa yakalanabilir. Bebek ve çocuklarda, yetişkinlere kıyasla çok daha sıkgörülen iştahsızlık, huzursuz aile ya da okul ortamı gibi psikolojiknedenlerden olabilir. Çocuklarda iştahsızlık nedenleri arasında boğaz ağrısı,idrar yolu enfeksiyonu, alerji gibi rahatsızlıklar da gösterilebilir.Bebeklerde iştahsızlık ise 8 ve 9. aydan başlayarak 2 yaşına ya da okuldönemine kadar devam edebilir. Bu durum genellikle diş çıkarma, sütten ekgıdaya geçiş gibi nedenlerden oluşur. Ayrıca demir eksikliği anemisi ve çinkoeksikliği de bebek ve çocuklarda görülen iştahsızlığın sebepleri arasında yeralır.
Yetişkinlerde iştahsızlık nedenleri nelerdir?
Yetişkinlerde iştahsızlığın büyük bölümü, fizyolojik nedenlerdenkaynaklanır. Kronik enfeksiyon varlığı, malabsorbsiyon olarak tanımlananemilim bozuklukları, gastroözofajiyal reflü, kistik fibroz, konjenitalkalp hastalıkları ve nörolojik rahatsızlıklar kişinin iştahının kapanmasınaneden olan organik ya da farklı bir deyişle fizyolojik nedenler arasında yeralır. Vücudun hormonal dengesini düzenleyen endokrin sisteme bağlı bozukluklar,iştahsızlık ile direkt ilişkili olabilir. Mideden salgılanan ve iştah arttırıcıetkisi bulunan ghrelin hormon seviyesinin farklı sebeplerden dolayı azsalgılanması, iştahsızlığa yol açabilir. Tıpta disfaji olaraktanımlanan yutma güçlüğü de ağrıya neden olduğundan hem yetişkinlerde hem deçocuklarda iştah kaybına neden olur. Tiroit bezinin yeterince tiroit hormonuüretememesi olarak tanımlanabilen hipotiroidi varlığında da iştahsızlıkyaygın olarak görülür. Bulantı ve kusmaya neden olan migren ataklarısırasında da kişi beslenmek istemeyebilir. Tüm kanser türlerinde de iştahsızlıkgörülebilir. Radyasyon ve kemoterapi alımına bağlı kusma, yemeklerin tat vekokularının değişmesi gibi şikayetler de iştahsızlığa yol açabilir. Diyabet, tedavi ile kontrol altına alınmadığında beslenme bozukluğuna yol açanbir diğer etkendir. Huzursuz bağırsak sendromu kaynaklı olarak ishal, kabızlık ve şişkinlik de kişinin beslenme düzenini olumsuzetkileyebilir. Stres varlığında vücut kortizol hormonu salınımını arttırırve bu durum iştahın kapanmasına neden olur. Yaşlılık da iştahsızlığı tetikleyenetkenlerden biridir. Sindirim sisteminin yavaşlaması, koku ve tat almaduyularının zayıflaması nedeniyle kişi daha az acıkır. Ayrıca kullanılan bazıilaçların yan etkileri de iştahın kapanmasına yol açabilir.
Gebelikte iştahsızlık neden olur?
Hamilelikte iştahsızlık, gebeliğin ilk üç aylık dönemi olan birincitrimesterda yaygın olarak görülür. Anne adayının vücudunda oluşan hormonal vefiziksel değişimlere bağlı olarak iştahın kapanması, son derece normaldir.Ayrıca bu dönemde görülen ve gebelik belirtileri arasında yer alan kabızlık,mide bulantısı ve kusma da iştah kaybına yol açabilir. Gebelikte iştahsızlığınönlenmesi için aşırı yağlı gıda tüketiminden uzak durmak, ara öğün sayısınıartırmak ve kısa süreli yürüyüş gibi egzersizler önerilebilir. Hamilelikteiştah kaybı ilk üç ayın sona ermesiyle birlikte ortadan kalkar.
Bebeklerde iştahsızlık sebepleri nelerdir?
Bebeklerde iştahsızlık, bebeğin gelişimini etkileyecek boyutta olabileceğigibi yalnızca ailenin kuruntusu da olabilir. Bu tip vakalarda hekim, anneden 3gün boyunca bebeğine ne yedirdiğini düzenli olarak not etmesini ister. Eğerçocuk gerçekten iştahsız ve yetersiz besleniyorsa gerekli tedbirler alınır.Bebeklerde iştah kaybı çoğunlukla anne sütünden ek gıdaya geçiş sırasındagörülür. Yeni tat ve kıvamlara alışmakta zorlanan bebek, anne sütünü, püreşeklindeki yeni gıdalara tercih edebilir. Diş çıkarmak da iştahsızlığa nedenolan temel etkenlerden biridir. Ayrıca bir yaşından sonra büyümenin nispetenyavaşlaması, beslenme gereksiniminin azalmasına yol açabilir. Ayrıca demireksikliği bebeklerde iştahsızlık yapabilir. İdrar yolu, bağırsak, üst solunumyolu ve gribal enfeksiyonlar da iştahsızlığa yol açabilir. 3 haftadan uzun süreile bebeğin yetersiz beslenmesi tüberküloz, reflü, böbrek, kalp vekaraciğer hastalıklarından da kaynaklanabilir.
Çocuklarda iştahsızlık neden olur?
Çocukluk döneminde iştahsızlık, çoğunlukla idrar yolu enfeksiyonundan vekulak, burun, boğaz ağrılarına bağlı olarak görülür. Yutma güçlüğüne neden olanhastalıklar çocuğun, beslenmeyi reddetmesine yol açar. Gastroözofageal reflügibi sindirim sistemi problemleri de çocuklarda iştahsızlığa yol açan etkenlerarasındadır. Çinko eksikliği belirtilerinden biri olan iştahsızlık, çocuklararasında sıklıkla rastlanılan bir durumdur. Çinko, çocuk gelişiminde önemli biryer tuttuğundan iştahsızlık şikayeti ile hekime başvuran çocuklarda serum çinkodüzeyleri kontrol edilir. Fiziksel hastalıkların haricinde psikolojik etkenlerde çocuklarda iştah kapanmasına neden olabilir. Çocuğun, aile ortamında ya dasosyal çevresinde var olan problemler çocuğun aşırı seçici davranmasına yolaçabilir. Çocuğun beslenmeyi reddetmesi, anneye tepki ve öfke göstergesindenolabileceği gibi kendisini bir birey olarak aileye ispatlama çabasından da kaynaklanabilir.Baskıcı bir yaklaşım ile çocuk reddettiği hâlde bir parça daha vermek, ağzınıaçmaya zorlamak, acıktığında değil de ebeveynin belirlediği saatte beslenmeyezorlamak, dikkatini video izletmek gibi yöntemlerde dağıtarak beslemek gibiyöntemler, aile tarafından uygulanan ve çocuklarda iştahsızlığa yol açan yaygınnedenler arasındadır. Çocuklarda iştahsızlık ile istemediği gıdaları yememedurumu birbirine karıştırılmamalıdır. Ayrıca öğün saatlerinden önce meyve,kraker gibi atıştırmalıkların yanı sıra süt, meyve suyu ve gazlı içeceklerin detüketilmemesi gerekir. Çocuklara erişkin porsiyonu vermek, aileler tarafındansıklıkla yapılan yanlışlardan bir diğeridir. Gıda, ödül ya da ceza olarakkullanılmamalıdır.
Her yaştan bireyde, soğuk algınlığı, grip ve nezle gibirahatsızlıklarda iştahsızlık görülmesi son derece olağan bir durumdur.Hastalığa tepki olarak çok daha hızlı çalışan bağışıklık sistemi, vücuttakienerjinin büyük bölümüne ihtiyaç duyar. Bu tip hastalıklarda fazla beslenmekbağışıklık sisteminin yavaşlamasına yol açacağından bağışıklık sistemi, sitokinolarak tanımlanan protein ve peptidleri bloke ederek kişinin daha az beslenmeihtiyacı duymasına yol açar. Hastalık döneminde az miktarda fakat besleyicideğeri yüksek gıdalarla beslenmek çok daha doğrudur.
İshaller (Diyare)
İshal veya diyare dışkının sık olaraksulu veya yumuşak çıkması durumudur.
İshalin Nedenleri
C vitamini veya magnezyumun fazla miktarda alınmasından kaynaklanabilir. İnsanve hayvan sağlığı açısından en önemli sebepler infeksiyöz hastalıklardır.İshalle beraber karın ağrısı, bulantı ve kusma da görülebilir. İshalin bazıözellikleri başka durumlarda da görülebildiği için ishalin tıbbî tanımı günde200 gramdan fazla dışkı üretimini içerir.
İshal, kalın bağırsağın yeterince sıvıemmemesinden meydana gelir. Normalde, hem sindirim sürecinin bir parçasıolarak, hem de sıvı içmekten dolayı, yemek bol miktarda suyla karışıktır.Dolayısıyla kalın bağırsağa varmadan önce sindirilmiş yemek esas olarak sıvıdurumdadır. Kalın bağırsak suyu emerek kalan malzemeyi yarı katı bir halegetirir. Kalın bağırsak zarar görmüş veya yangılıysa su emilmesi engellenir vesulu dışkı meydana gelir.
İshalin en sıkça görülen nedeni viralenfeksiyon veya bakteriyel toksinlerdir. Sağlıklı yaşam şartlarında ve bol gıdave su olduğunda ishalli olmak dışında sağlıklı olan bir kişi viral birenfeksiyondan birkaç günde, en fazla bir haftada kurtulur. Buna karşınhastalıklı veya kötü beslenen kişilerde ishal ciddî su kaybına yol açabilir vetedavi olunmadığı takdirde hayati tehlike oluşturabilir.
İshal ayrıca daha ciddi hastalıklarınbir belirtisi olabilir; örneğin dizanteri, kolera, botulizm veya Crohnhastalığı gibi kronik bir duruma işaret edebilir. Apandisit hastalarındagenelde ishal olmasa da apandis patlamasının sık görülen bir belirtisidir.Radyasyon hastalığının da bir sonucudur.
Laktoz toleranssız olanlarda beslenme ishal nedeni olabilir.
İshalin Tedavisi
Hastanın kaybetmiş olduğu suyun yerini alacak miktarda su alması, tercihen sudagerekli tuz ve bazı besinleri de sağlamış olmak için suda elektrolitlerinbulundurulmasıdır. Çoğu kişi için bundan başka bir tedavi gerekli değildir.
HDL kolesterolnedir?
Günlük hayatımızda en çokduyduklarımız şunlardır;
- HDL (yüksekyoğunluklu lipoprotein): Kolesterolün doku ve damarlardan karaciğeretaşınmasını sağlar.
- LDL (düşükyoğunluklu lipoprotein): Karaciğerde sentezlenen kolesterolü dokulara vekan damarlarına taşır.
- VLDL (çokdüşük yoğunluklu lipoprotein): Karaciğerde bulunan lipid gruplarının yağdokusuna ve kaslara taşınmasında görev alır.
- Şilomikronlar:Kolesterol ve lipidlerin bağırsaktan karaciğere taşınmasını sağlar.
- Trigliserid iseyağların (lipidlerin) vücutta depolandıkları formdur.
HDL-K (yüksek yoğunluklulipoprotein) kolesterolü doku ve damarlardan karaciğeretaşıyarak kanda yüksek miktarda kolesterol bulunmasını engeller,kolesterolün kanda yüksek miktarda bulunması kan damarlarına zararverir. HDL-K fazla kolesterolü kandan uzaklaştırdığı için halk arasındaiyi kolesterol olarak adlandırılır. Kanda fizyolojik faaliyetler içingerekenden fazla miktarda kolesterol biriktiğinde, kolesterolmolekülü atardamar çeperinde başka maddelerle birleşir ve zamaniçerisinde halk arasında damar sertliği olarak bilinen“aterosklerotik plak” oluşumuna sebep olur. Damarçeperinde oluşan plak, damarların esnekliğini bozar ve damarlarıdaraltarak organların beslenmesini engeller. Örneğin böbrek damarlarıetkilenmiş ise böbrek yetmezliği, bacak damarı etkilenmiş ise uzuv kayıpları,göz etkilenmiş ise görüş kaybı olabilir. Bu durum kalp ve beyin gibihayati organları etkilediğinde ise kalp damar hastalıkları ve inme riski artar.
Normal HDL-K değeri ne olmalıdır?
Hekiminiz sadece HDLkolesterol değerine değil, tüm kan yağlarınıza ve diğer kanparametrelerinize bakarak durumunuzu değerlendirir. Sağlıklı erişkinlerdekalp ve damar hastalıkları riskinin azaltılması için HDL düzeyininkadınlarda 40 mg/dL, erkeklerde ise 50 mg/dL’nin üzerinde olmalıdır. SadeceHDL-K nın yüksek olması tek başına anlamlı değildir. LDLdüzeyinin 130 mg/dL’nin, total kolesterolün ise 200 mg/dL’nin altındaolması beklenir. Kalp damar hastalığı geçirmiş olan kişilerde LDL-K düzeyinin100 mg/dL’nin altında, HDL-K düzeyinin ise daha da yüksek olması arzuedilir. Yapılan araştırmalar LDL-K düzeyindeki her 10 mg/dL’likartışın kalp krizi riskini yaklaşık %20 oranında arttırdığını, HDL-Kdüzeyindeki her 1 mg/dl’lik artışın ise kalp damar hastalığı gelişmeriskini %2-3 oranında azalttığını göstermiştir.
HDL-Kolesterolün düşük olduğu nasıl anlaşılır?
Genellikle kan tahlili ile teşhisedilir. Tahlil öncesinde test sonuçlarını etkilememesi için 8-12 saataçlık gerekir. Su içilmesi test sonucunu etkilemez. Kan örneğiile HDL-K, LDL-K, total kolesterol ve trigliserid değerlerinin tümüölçülür.
HDL-K ne zaman ölçtürülmeli?
HDL-K ve diğer kan yağları (LDL-K,totol kolesterol ve trigliserid) herhangi bir şikayet olmaması halinde 20 yaşındanitibaren her 5 yılda en az 1 kere ölçtürülmelidir. Çocukluk veergenlik çağında kolesterol düzeyleri ölçülmemektedir ancakailesinde kalp hastalığı olan, diyabetli veya aşırı kilolu çocuklar ve ergenleriçin ölçüm önerilmektedir. Kalp damar hastalıkları, diyabetve obezite riski taşıyorsanız hekiminizin önereceği periyotlarlakontrole gitmeniz önem taşır.
HDL-K niçin düşer ve nasıl yükseltilir?
HDL kolesterolün düşük çıkmasınasıklıkla LDL kolesterolün yüksek çıkması eşlik eder. Aileselhiperlipidemi (kan yağlarının yüksek olması), diyabet, hipertansiyon (yüksektansiyon), çeşitli böbrek ve karaciğer hastalıkları, pankreas iltihabı(pankreatit), tiroid bezinin yetersizçalışması gibi çeşitli hastalıklar da LDL-K yüksekliğine sebepolabilir. Ayrıca toplumumuzda genel olarak HDL kolesterol seviyesinin düşükolduğu bilinmektedir.
Yukarıda söz edilen hastalıklarharicinde yaşlanma, sigara kullanımı, yanlış beslenme alışkanlığı ve fazlakilolar HDL kolesterolün düşmesine neden olur. Yaşam tarzında yapılabilecekbazı değişiklikler ile HDL kolesterolü yükseltmek mümkündür.
Sigara: Sadece sigarayıbırakarak HDL-K değerlerinde %15-20 oranında bir artış sağlanabilir.
Fazla kilolar: Vücut yağ oranının fazlaolması HDL kolesterolün düşmesine ve LDL kolesterolün yükselmesine sebep olur.Sağlıklı beslenme düzenine geçilip kilo verilmesi HDL kolesterolünyükselmesine katkı sağlar.
Hareketsiz yaşam tarzı: Sağlıklı yetişkinlerde gündeortalama 30-40 dakika orta derecede egzersiz yapılması HDL kolesteroldeğerlerinde yükselme sağlar.
Omega-3: Fizyolojik faaliyetler içingerekli olan bir yağ asididir. Vücudumuzda üretilmez, dışarıdan gıdalarlaalınması gerekmektedir. Balık yağı kullanımıyla HDL kolesterol değerlerinde birkısım artış sağlandığı bilinmektedir.
HDL kolesterolün yükseltilmesi için ilaç tedavisiuygulanır mı?
Doğrudan HDL kolesterolü yükseltmekiçin ilaç tedavisi uygulanmaz. LDL kolestrolün egzersiz ve yaşam tarzıdeğişiklikleri ile düşürülemediği durumlarda, LDL-K ve trigliserid düzeylerinindüşürülmesi amacıyla ilaç tedavisi önerilir. Tedavi LDL kolesterolüdüşürürken, HDL kolesterolün yükselmesine de katkı sağlar.
HDL kolesterolü yükseltmek için nasıl bir beslenmedüzeni oluşturulmalı?
Günlük toplam kalorinin %30’uyağlardan alınmalıdır. Bu miktar erkek için günde ortalama 55-70gr, kadın için 50-60 gr yağ alımına karşılık gelir. Genel bir kural olarakhayvansal gıdalar yerine sebze, tahıl ve baklagillerce zengin bir beslenmedüzeni kurulmalıdır. Süt ve peynir, yoğurt gibi süt ürünlerinin yarımyağlı veya yağsız olanlarının tercih edilmesi, salam, sucuk, sosis gibi doymuşyağlar bakımından zengin gıdaların tüketiminin azaltılması; tereyağı,iç yağı veya margarin gibi katı yağlar yerine zeytinyağı gibi bitkisel sıvıyağlarla hazırlanmış gıdaların tercih edilmesi önerilir. Kırmızı ettüketiminin haftada 1-2 porsiyonla sınırlandırılması, kırmızı etin yağiçeriği düşük kısımlarının seçilmesi; karaciğer, böbrek, beyin gibikolesterol içeriği yüksek gıdaların tüketilmemesi gerekir. Hatta kırmızıet yerine yerine tavuk, hindi veya balık tercih etmek daha çokfayda sağlayacaktır. Yağ ve şeker içeren unlu mamuller yerine kepek, çavdar,yulaf içeren ürünler temel alınmalıdır.
Gıdaların içeriği kadar pişirilmetarzı da önem taşır, kızartma yerine ızgara, haşlama, kendi yağındapişirme tercih edilebilir. Doymuş ve trans yağ içeren fast foodürünlerinden uzak durulmalıdır. Kızarmış patates, cipsler, çikolata,gofret, kurabiye, bisküvi, kek gibi ürünlerin trans yağ içeriği yüksektir.Kısaca özetlemek gerekirse doymuş yağlar ve trans yağlar HDL kolesterolündüşmesine, LDL kolesterolün yükselmesine neden olurlar. Beslenme konusundadikkat edilmesi gereken bir diğer konu da posadan zenginbeslenmedir. Bitkilerin sindirilmeden atılan kısımlarına “posa”denir. Yulaf, çavdar, arpa, pirinç, bulgur, bezelye, fasulye,pırasa, ıspanak, nohut, kuru fasulye gibi posadan zengin gıdalarıntüketimi kolesterolün düşmesine yardımcı olur.
Şeker hastalığı nedir?
Diyabet veya şeker hastalığı kandakişeker miktarının insülin hormonunca düzenlenme mekanizmalarının bozulmasısonucu, kan şekerinin kontrolsüz olarak artış göstermesi ve bununla ilişkiliolarak dokularda hasar meydana gelmesi durumudur. Altta yatan, insülinhormonunun üretimi ve salgılanması ile ilgili mekanizmaların bozulma sebebinegöre tiplere ayrılır. Buna göre insülin üretimi doğrudan vücuttaki oto-immünreaksiyonlar nedeniyle sekteye uğrarsa Tip 1 diyabetten; içinde genetik miras,beslenme düzeni, vücut ağırlığı ve egzersiz yapmanın da yer aldığı faktörlernedeniyle insülin çalışması bozulursa da Tip 2 diyabetten bahsedilir.
Toplumda Tip 1 diyabetin görülmesıklığı %5 olarak hesaplanırken; Tip 2 diyabet her 100 insandan 9’unda tespitedilmektedir. Dünya genelinde şeker hastalığı; körlük, böbrek yetmezliği, kalpkrizi, inme ve bacak ampütasyonlarının en önemli sebeplerindendir. Dünya SağlıkÖrgütü verilerine göre 2016 yılında 1,6 milyon insan, doğrudan şeker hastalığınedeniyle hayatını kaybetmiştir.
Gizli şeker nedir?
Şeker hastalığının ortaya çıkışmekanizmaları ani bir şekilde gelişme göstermez. Genetik olarak şekerhastalığına yatkın olan kişilerde (ailede şeker hastası birinci derece yakınıolan kişiler gibi) kötü beslenme alışkanlıkları, sedanter (hareketsiz, azegzersiz yapılan) yaşam tarzı, ciddi kilo artışı veya ek başka kronikhastalıkların varlığı durumunda vücuttaki kan şekeri dengesini sağlayan insülinhormonunun çalışması bozulmaya başlar. Buna göre, sağlıklı insanlarda kanşekerinin normal değerlerde kalmasına yeterli olacak miktardaki insülinhormonu, bahsedilen durumların varlığında kan şekerini olması gereken değeraralığına döndüremez. Buna insülin direnci adı verilir.
İnsülin direnci gelişmeyebaşladığında vücut yeterli etkinlik gösteremeyen insülinin etkisinigüçlendirmek için daha çok insülin hormonu üretmeye başlar. Bu doğrultuda,kanda tespit edilen insülin miktarı artış gösterir. Bu süreçte vücut belirlioranda kan şekerini düzenli tutmaya devam edebilir. Ancak bahsedilen olumsuzalışkanlık ve davranışlar devam ettiği takdirde vücudun insülin üretimkapasitesi azalmaya başlar ve yeterli insülin üretemez. Sonuçta kan şekeritekrar yükselmeye başlar. İşte halk arasında “gizli şeker” olarak ifade edilen,bu sürece prediyabet adı verilir. İnsülin miktarı belirli bir seviyenin altınagelip kan şekeri de aşırı yükseldiğinde şeker hastalığından bahsedilir.
Burada dikkat edilmesi gereken noktaşudur ki; gizli şeker durumunda yukarıda ifade edilen olumsuz faktörlerinortadan kaldırılırsa, mekanizmalarda oluşan bozukluklar geriye döndürülebilir.Gizli şeker tespit edilen bir kişide, doğru hayat tarzı değişiklikleri vetedaviyle şeker hastalığının gelişimi önlenebilir.
Gizli şekerin sebepleri nelerdir?
Belirli risk faktörlerine sahipkişilerde gizli şeker ortaya çıkma olasılığı daha yüksektir. Bu doğrultuda,gizli şekere neden olabilen etmenler şu şekilde özetlenebilir:
- Fazla kiloluolmak veya obezite
- Aktivitesiz(sedanter) yaşam tarzı
- Yüksek kanbasıncı
- Yüksek kankolesterolü
- Birinciderece aile yakınında Tip 2 diyabet tanısı varlığı
- Doğumağırlığı 4000 gramın üstünde bebek dünyaya getirme
Gizli şeker hangi belirtilere neden olur?
Kişide prediyabet ya da gizlişeker varlığında genellikle belirli bir şikayet veya bulgu tespit edilmez.Yapılan araştırmalara göre prediyabeti olan kişilerin ancak %10’unda belirlişikayetlerin varlığına rastlanılmıştır. Bu nedenle, gizli şeker tanısı sıklıklafarklı sağlık sorunları nedeniyle yapılan kan tetkikleri sırasında tesadüfentespit edilir.
Bununla beraber kan şekerinin düzeyive ne kadar süre ile yüksek miktarda seyrettiğine bağlı olarak şeker hastalığıhenüz gelişmeden bazı belirti veya bulgular ortaya çıkabilir. Bunlar şu şekildesıralanabilir:
- Vücutağırlığının artması ve obezite
- Sık açlıkhissetme veya çok yemek yeme ihtiyacı
- Yüksek kanbasıncı
- Kankolesterolünün artması
- Halsizlik,yorgunluk ve konsantrasyonda azalma
- Ciltte renkdeğişikliği (kıvrım bölgelerinde cildin koyulaşması – akantozis nigrikans)
Gizli şeker tanısı nasıl konur?
Şeker hastalığı tanısı genelanlamıyla açlık ve/veya tokluk kan şekeri düzeyinin ölçülmesi, üç aylık kanşekeri de adı verilen HbA1c değerinin belirlenmesi ve şeker hastalığına bağlıorgan veya doku hasarının varlığının sorgulanmasına göre konur. Sağlık birinsanda açlık kan şekeri düzeyi 70-100 mg/dl arasında hesaplanır. Bu doğrultudaşeker hastalığı tanısı şu durumlarda konabilir.
- Açlık kanşekerinin 125 mg/dl üstünde olması
- Tokluk kanşekerinin 200 mg/dl üstünde olması
- HbA1cdeğerinin 6,5 mg/dl üstünde olması
- Göz, böbrek,sinir hücreleri gibi çeşitli dokularda şeker hastalığına bağlı hasarın varlığı
Bu bilgiler doğrultusunda bir kişideölçülen açlık kan şekeri 100 – 124 mg/dl aralığında ölçülürse, bozulmuş açlık kanşekerinden bahsedilir ve bu kişide açlık durumunda kan şekerinindüzenlenmesinde bozukluk olduğu söylenebilir. Yine bir kişide tokluk kan şekeri140 – 199 mg/dl aralığında saptanırsa bozulmuş glukoz toleransından bahsedilirki, bu durumda da toklukta insülinin kan şekerini düşürme fonksiyonundaazalmadan söz edilebilir. Başka bir tetkik olarak, HbA1c değeri 5,5 – 6,4aralığında tespit edilen kişilerde de üç ay boyunca kan şekerinin yüksekseyrettiği ve prediyabet olduğu söylenebilir.
Bu anlamda kişide bozulmuş açlıkşekeri veya glukoz toleransı tespit edilirse prediyabet yani gizlişeker tanısı konur. Bu kişilerde yüksek şeker hastalığı riski vardır;ancak bu risk uygun tedavi ve önlemlerle ortadan kaldırılabilir. Bununbirlikte, şeker hastalığı geliştiği takdirde bu geri dönüşümden bahsedilemez.Tüm bunlar dikkate alındığında, gizli şekerin çok ciddiye alınması önemlidir vemutlaka uygun tedaviye başlanarak gerekli önlemler alınmalıdır.
Gizli şeker tedavisinde neler yapılır?
Gizli şekerin düzeltilmesindehedeflenen insülinin normal fonksiyonuna geri dönmesini sağlamaktır. Bunayönelik olarak, insülin direncinin meydana gelmesinde etkili olan faktörlerinortadan kaldırılması amaçlanır. Bu doğrultuda alınabilecek önlemler şu şekildesıralanabilir:
- Sağlıklı vedengeli beslenme alışkanlığı kazanılmalıdır. Gereksiz ve çok miktardakarbonhidrat ağırlıklı gıdaların tüketiminden kaçınılmalıdır.
- Sedanteryaşama son verilmeli, düzenli spor ve egzersiz yapılmalıdır. Günlük aktiviteninartışı hedeflenmelidir. Bu doğrultuda, araçla seyahat yerine yürümek veyabisiklete binmek tercih edilebilir; asansör yerine merdivenlerle üst katlaraçıkılabilir.
- Vücudunideal kiloya gelmesi sağlanmalıdır. Bu anlamda vücut kitle indeksinin 18 – 25aralığına gelmesi hedeflenmelidir. Bu anlamda, diyetisyenler eşliğinde uygunperhiz programlarına başlanarak egzersiz planlanabilir.
- Sigara vealkol tüketimine son verilmelidir.
Bu önlemlerin dışında uzman birhekimin değerlendirmesi sonucu gerekli görüldüğü takdirde kişiye ağızdanantidiyabetik ilaçların reçete edilmesi de söz konusu olabilir. Bubağlamda en sık tercih edilen ilaç, hastalardaki insülin direncini önemliölçüde azaltarak, hem kan şekeri düzeyinde önemli iyileştirmeler yapan, hem dekilo vermeye yardımcı olan metformindir.
Eğer kan tetkikleriniz sonucundagizli şeker tespit edilmişse, uzman bir hekim tarafından değerlendirilmek üzereen yakın sağlık kuruluşuna başvurabilirsiniz. Sağlıklı günler dileğiyle.
Ferritin nedir?
Farklı besin kaynaklarından alınandemir, insan metabolizmasında önemli bir yere sahiptir. Kanda en fazla sayıdabulunan hücre türü olan eritrositler ya da farklı bir deyişle kırmızı kanhücreleri, doku ve organlar için hayati bir öneme sahip olan oksijenintaşınmasından sorumludur. Alyuvarlar olarak da bilinen bu hücrelerin, dokularayeterince oksijen sağlayabilmesi ise vücutta yer alan demir miktarına bağlıdır.Ferritin ise vücutta bulunan demirden farklı olarak, var olan demiri depolayanve salınımını kontrol eden bir tür protein kompleksidir. Ferritin proteini,vücut hücrelerinde ve özellikle hepatosit olarak bilinen ve karaciğerinyaklaşık olarak %75’ini oluşturan hücrelerde, kemik iliğinde ve bağışıklıksistemi hücrelerinde bulunur. Besinler aracılığıyla alınan demirindepolanmasından ve gerekli olduğunda salınmasından sorumlu olan ferritin,vücudun demir deposu olarak da tanımlanabilir. Ferritin ne demek sorusunaverilebilecek en doğru yanıt budur. Vücutta yer alan demir miktarınınölçümü de ferritin testi ile yapılır. Ferritin düşüklüğü, vücutta bulunan demirdeposu seviyesinin düşüklüğünü gösterirken, ferritin yüksekliği ise demirinaşırı miktarda depolandığına işaret eder. Normal ferritin değeri, yaşa vecinsiyete göre farklılık gösterse de genel olarak erkeklerde 20-500 ml/ng,kadınlarda ise 20-200 ml/ng’dir. Kadınlarda bu değerin düşük olmasının sebebi,her ay düzenli olarak görülen âdet kanamalarıdır. Pek çok farklı sebeptendolayı oluşabilen ferritin eksikliği, hekimin önerdiği tedavi yöntemleri ilekolayca giderilebilir.
Ferritin düşüklüğü nedir?
Ferritin kaç olursa tehlikelidir veferritin nasıl yükselir sorularını yanıtlamadan önce ferritin düşüklüğünedir bunu iyi anlamak gerekir. Demirin depolanmasından ve salınımından sorumluolan ferritin protein miktarının, normal değerlerin altında olması vücutta yeralan demir depolarının boş olduğunu gösterir. Halk arasında kansızlıkolarak da bilinen demir eksikliği, ferritin eksikliğinin doğal birsonucudur. Kırmızı kan hücrelerinin, akciğerden aldığı oksijeni dokularaulaştırmasında önemli bir yere sahip olan demirin vücutta az olması, alyuvarüretimini olumsuz etkiler. Buna bağlı olarak demir eksikliği anemisi ortayaçıkar.
Ferritin düşüklüğü neden olur?
Kanda, ferritin miktarının normaldeğerlerin altında olması ya da farklı bir deyişle ferritin düşüklüğü, sıklıklaaşırı çay, kahve tüketimine ve düzensiz beslenmeye bağlı olarak görülür. Ayrıcaâdet, gebelik, emzirme dönemleri ve düzensiz beslenmeye bağlı olarak dademir alımının kısıtlanması da ferritin düşüklüğüne yol açar. Ferritindüşüklüğünün diğer sebepleri şöyle sıralanabilir:
- Sık sıkdoğum yapmak
- Düşük
- Kürtaj
- Erken doğum
- Aşırıpişirilmiş et
- İşlenmiş etürünlerinin sıklıkla tüketilmesi
- C vitaminieksikliği
- Mide vebağırsak problemleri
- Kronik hastalıklar
- Kan kaybı
- Gastrointestinalsistemde görülen kanser, polip ve divertikül varlığı
Ferritin düşüklüğü belirtileri nelerdir?
Vücuttaki demir seviyesinindüşmesine paralel olarak ferritin seviyesi de düşer. Kırmızı kan hücrelerindebulunan ve oksijenin taşınmasından sorumlu olan hemoglobin molekülünün üretimiiçin gerekli olan demirin, vücutta yeterli miktarda bulunmaması sonucundakırmızı kan hücrelerinin doku ve organlara taşıdığı oksijen miktarı azalır.Buna bağlı olarak yeterince oksijenlenemeyen doku ve organların işleyişibozulur ve bu durum, bazı rahatsızlıklara yol açar. Ferritin düşüklüğü az ya daorta miktarda ise herhangi bir belirti göstermeyebilir. Ancak normal değerlerinaltında olan ferritin miktarı aşağıdaki belirtilere yol açar:
- Halsizlik veyorgunluk
- Uyuşukluk
- Sabahlarızor kalkma
- Anksiyete
- İştahsızlık
- Toprak vekireç yeme isteği
- Baş dönmesi
- Baş ağrısı
- Kulakçınlaması
- Üşüme hissi
- Unutkanlık
- Sinirlilik
- Konsantrasyonbozukluğu
- Kaşıntı
- Saçdökülmesi
- Ciltrenginde solgunluk
- Ciltkuruluğu
- Tırnaklarınkolay kırılması
- Tırnaklardaçizgili görünüm
- Nefesdarlığı
- Bacak ağrısı
- Cinselisteksizlik
- El ve ayakparmaklarında uyuşukluk
- Huzursuzbacak sendromu
Ferritin düşüklüğü tedavisi
Yapılan laboratuvar tetkiki ile farkedilen ferritin düşüklüğü, demir eksikliği ve demir depolarının seviyesinindüşük olduğunu gösterir. Vücutta bulunan mevcut demir miktarının ölçülmesi içinyapılan ferritin testinin sonucunda ferritin düşüklüğü saptanması, olası sağlıkproblemlerinin habercisidir. Bu yüzden öncelikle demir depolarının boşolmasının altında yatan sebep araştırılır. Kanamaya neden olan ülser gibiinflamasyona yol açan hastalıklar ya da yoğun âdet kanamalarının kontrol altınaalınması, demir eksikliğinin hızla giderilmesini sağlar. Ancak ferritindüşüklüğü herhangi bir hastalıktan kaynaklanmıyorsa hekimin önerileridoğrultusunda, şurup, damla, kapsül gibi farklı formlarda olan oral demirtakviyesi ya da direkt olarak damardan demir alınması olarak tanımlanan,intravenöz demir kullanımı gerekebilir. Bazı durumlarda sadece ek demirtakviyesi yeterli olmayacağından, hekim kişinin diyet uygulamasınıisteyebilir. Bu diyet genellikle C ve B12 vitamini bakımından zengin beslenme, mayalıekmek tüketimi, kuru baklagil, yumurta, tavuk, balık, kırmızı et,yeşillik, susam, pekmez, üzüm, fındık, fıstık, kayısı ve duttüketiminin artırılması yönündedir.
Ferritin yüksekliği nedir?
Ferritin değerinin yüksek olması,vücutta olması gerekenden daha fazla demir mineralinin depolandığınıgösterir. Vücuttan doğal yollarla atılamayan demir, çoğunlukla kantransfüzyonu sonrasında artış gösterir. Demir toksisitesine bağlı olarak ciddiorgan fonksiyon bozukluklarına ve kalp ve damar sorunlarına yol açabilenferritin yüksekliği, dikkat edilmesi gereken bir rahatsızlıktır.
Ferritin yüksekliği neden olur?
Ferritin yüksekliği genellikleiltihaplı hastalıklara, kronik hastalıklara, aşırı alkol tüketimine bağlıolarak görülen karaciğer rahatsızlıklarına ve kalıtsal ya da sonradan edinilmişdemir metabolizması bozukluğu olarak tanımlanan hemokromatoz gibi hastalıklarabağlı olarak görülür. Tip 2 diyabet, hipertiroidi, lösemi ve hepatitC ferritin yüksekliğine neden olan diğer rahatsızlıklardır.
Ferritin yüksekliği belirtileri nelerdir?
Ferritin yüksekliği belirtilerindenbazıları şu şekilde sıralanır:
- Cinselisteksizlik
- Çarpıntı
- Hâlsizlik veyorgunluk
- Karınve göğüs ağrısı
- Eklem ağrısı
- Ciltrenginde koyulaşma
- Kilo kaybı
Ferritin yüksekliği tedavisi
Öncelikle, kişinin vücudunda demirmiktarının normal değerlerin üzerinde olmasının altında yatan sebepleraraştırılır. Ferritin seviyesinin yüksek olmasına neden olan herhangi birhastalığın olmaması durumunda hekim, ilaçla vücuttaki demir seviyesinindüşmesini sağlayabilir. Bazı durumlarda yalnızca beslenme alışkanlıklarınındeğiştirilmesi, ferritin seviyesinin düşmesi için yeterlidir. Bu durumda hekim,belirli bir süre ile kahve, yeşil çay, kalsiyum açısından zengin besinlertüketilmesini; çinko, magnezyum gibi minerallerin alınmasını önerebilir. Ayrıcakan bağışı da vücutta depolanan demirin azalmasını sağlayan bir diğeryöntemdir.
Diyabet (Şeker Hastalığı) HakkındaBilgiler
Diyabetli hasta sayısı özellikle gelişmekte olan ülkelerde gittikçeartmaktadır. Uluslararası Diyabet Federasyonu’nun (IDF) verilerine göre dünyada200 milyona yakın diyabetli kişi yaşamaktadır. Bu sayı 2025 yılında 336 milyonaulaşacaktır. Son yıllarda yapılan çalışmalarda ülkemizde 2.850.000 diyabetliolduğu ve yaklaşık 2.650.000 kişinin de ileriki yıllarda diyabetli olacağıortaya çıkmıştır.
Kaç Tip DiyabetVardır?
- Tip 1 Diyabet
- GebelikDiyabeti
- Tip 2Diyabet
- Özel Diyabet formları olmak üzere 4farklı tip diyabet mevcuttur.
Tip 1 ve Tip 2 Diyabetin Başlıca Farkları Nelerdir?
Çocuklarda ve ilk gençlik yıllarındaortaya çıkan Tip 1 Diyabette, bağışıklık sistemindeki bozukluklar nedeniylepankreasta insülin yapan hücreler tahrip olur. Vücutta yeterli insülinyapılamadığından bu hastalar, dışarıdan insülin alamazsa diyabet koması(ketoasidoz) gelişir ve yaşamları tehlikeye girebilir. Bu hastalar zayıftır,hastalık belirtileri kısa süre içinde başlar ve gelişir. Bu diyabet tipinin tümdiyabetlilere oranı % 5-10’dur.
Halen en sık görülen orta yaş ve üstündeki kişilerde ortaya çıkan Tip 2Diyabette ise, kişilerin pankreasında insülin yapılmaktadır ama insülininperiferik doku ve adale, yağ, karaciğer ve damarlardaki etkileri çoğunluklayetersiz kalmaktadır. Çünkü şişmanlık ve hareketsizlik nedeniyle insülininetkilerine karşı vücutta direnç oluşmaktadır. Sinsi başlayan ve bu nedenle geçfark edilen bu tip diyabette kalıtımın rolü önemlidir. Başlangıçta sadece yaşamtarzı düzenlenerek dengeli ve sağlıklı beslenme ile fiziksel aktiviteninartırılması ve kilo fazlası olanların zayıflatılması ile hastalık kontrolaltına alınabilir. Genellikle birkaç yıl sonra şeker düşürücü haplara ihtiyaçduyulur. Hastalığın doğal süreci, bazen de tedaviye uyumsuzluk nedeniylezamanla geçici veya kalıcı sürelerle insülin kullanmak gerekebilir. Ortalamaolarak 15 yıllık bir diyabetli yaşam süreci sonunda, diyabetli hastaların üçtebiri sürekli insülin kullanma aşamasına gelir.
Tip 2 Diyabet İçin En Çok Risk Altında Bulunanlar Kimlerdir? BuKişilerde Nasıl Bir Yol İzlenmelidir?
- Özellikle kilo fazlası olan 45 yaş üstübireylerde, açlık kan glukozu ile diyabet aranmalı, normal (açlık glukoz düzeyi100 mg/dl’nin altında) ise 3 yılda bir tekrar edilmelidir.
- Kilolu bireyler, aşağıdaki riskgruplarından en az birine mensup ise, diyabetin araştırılmasına daha gençyaşlarda başlanmalı ve daha sık tekrar edilmelidir.
- Diyabetlilerin 1. Derece yakınları(anne, baba, kardeş veya çocukları),
- Diyabet sıklığı yüksek etnik gruplaramensup olan kişiler,
- Doğumda normalden iri (4 kg’ın üzerinde)bebek dünyaya getiren veya gebelik diyabeti geçirmiş kadınlar,
- Yüksek tansiyonlu bireyler,
- Kan yağları (kolesterol ve trigliseriddüzeyleri) yüksek bulunan hastalar,
- Gizli diyabeti saptanmış bireyler,
- Yumurtalık kisti (polikistik overhastalığı) bulunan kadınlar,
- İnsulin direnci ile ilgili başka klinikhastalığı olanlar,
- Kalp – damar hastalıkları olan kişiler,
- Şizofreni hastaları.
Bu kişilerde 30’lu yaşlardan itibaren diyabet taraması yapılması, açlık kanglukoz düzeyi normal olsa bile, hekim öngördüğünde OGTT (şeker yükleme testi)yaptırmalarında yarar vardır.
Diyabet Kişide Nelere Yol Açıyor?
Diyabet, yaşam boyu süren, bilgi eksikliği ve/veya yetersiz tedaviye bağlıgörme kaybı, böbrek yetersizliği, koroner kalp hastalığı, ayak yaraları gibiistenmeyen sonuçları olan bir hastalıktır. Bireylerin ve ailelerininyaşamlarını maddi ve manevi olarak etkiler ve mutlaka kontrol altınaalınmalıdır. Ancak kan şekeri, kan basıncı ve kan yağları kontrol altındaolan bireylerde, kilo fazlası yok ise ve düzenli aralıklarla kontrolleryapılıyorsa, bu sayılan komplikasyonların hiçbiri gelişmeyecektir.
Diyabet Kontrol Etmenin Yolu
- Eğitim (diyabetle ilgili tedavinintemelidir),
- Sağlıklı beslenme,
- Evde kan şekeri izlemi,
- HbA1c (A1C) ölçümü (geçmiş son 3 ayınşeker ortalaması),
- Egzersiz,
- İlaçlar.
Öneriler
- Doktorunuza hangi tip diyabetinizolduğunu sorunuz.
- Beslenme listeniz sadece size özgüdür.Başkasının listesi size uygun olmayabilir. Size uygun beslenme programınızı diyetisyeninizedanışarak alınız.
- Kan şekerlerinizi doktor ya dahemşirenizin önerdiği şekilde kontrol ediniz.
- 3 ayda bir (sorununuz olmasa da) doktorkontrolüne geliniz. HbA1C‘nize 3 ayda bir baktırınız.
- İlaçlarınızı doktorunuzun önerdiğişekilde ve doz atlamadan kullanınız.
- İnsülininizi doktorunuzun önerdiğidozda, hemşirenizin gösterdiği uygulamaya göre ve zamanında yapınız.
Hipoglisemi (Şeker Düşüklüğü) Oluş Nedenleri:
- Gereğinden fazla insülin veya ilaçalmanız,
- İnsülin veya ilaçtan sonra yemeğinizigeciktirmeniz,
- Yemeniz gereken öğünü atlamanız,
- Yemekte gerektiğinden az karbonhidratlıbesin (tahıl ürünleri, süt ürünleri, meyve) almanız,
- Normalden fazla egzersiz yapmanız,
- İnsülin kullanıyorsanız, insülinenjeksiyonu yaptığınız uzvu egzersizde kullanmanız (örneğin kola insülinyapıldıktan hemen sonra yüzmek),
- Başka bir hastalık döneminde olmanız.
Hipoglisemi Durumunda Yapılması Gerekenler
- Hemen şekerinizi ölçün.
- Kan şekeriniz 70 mg/dl’nin altında isehemen şekerli sıvılar alın (1 bardak meyve suyu veya 4 adet kesme şekerli suvb).
- 10 dakika sonra şekeriniz hala düşükse 4adet kesme şeker daha alın.
- Buna rağmen hala şekerinizyükselmediyse, vakit kaybetmeden en yakın sağlık kuruluşuna gidiniz.
- Şeker aldıktan sonra kan şekeridüzeyiniz 80 mg/dl’nin üstünde ise ve ana yemek için öğün zamanınız yakın isehemen yemek yiyiniz veya yemeğe yarım saatten fazla bir süre varsa bir ara öğünalınız.
- Her hipoglisemi düzeldikten sonra budurumun nedenlerini araştırınız ve doktorunuza danışarak gerekli önlemlerialınız.
İnsülin Kullanımında Dikkat Edilecekler
- Yemek yiyemeyecek durumda iseniz(iştahsızlık, bulantı, kusma varsa) insülin uygulamadan önce doktorunuzadanışınız.
- Günde iki kez insülin yapıyorsanızarasının 12 saat olmasına dikkat ediniz.
- Hipoglisemi (şekerin düşmesi) riskiaçısından yanınızda 4-5 adet kesme şeker veya 1 küçük kutu meyve suyubulundurunuz.
- İnsülin kaleminizi buzdolabına koymanızagerek yoktur ama diğer açılmamış insülin kartuşlarını buzdolabının kapakkısmında saklayınız.
- Kullandığınız insülinin ismini mutlakaöğrenip sadece doktor kontrolü ile farklı insülin kullanınız.
- İnsülinlerinizin dozlarını kendinizdeğiştirmeyiniz ve her gün aynı saatlerde uygulamaya dikkat ediniz.
- İğne uçlarını en fazla 2 kez kullanınız.
- Her kullanımdan önce insülin kaleminizinhavasını çıkarınız.
- İnsülin yaptıktan sonra ana ve araöğünlerinizi atlamayınız.
- İnsülinlerin son kullanma tarihlerinimutlaka kontrol ediniz.
- Son kullanma tarihi geçmiş veya donmuşinsülinleri kullanmayınız.
İlaç Kullanımında Dikkat Edilecekler
- İlaçlarınızı doktorunuzun önerdiğişekilde kullanınız.
- Aç karnına aldığınız ilaçtan sonrayemeğinizi atlamayınız.
- Kan şekerinin düşük veya yüksek olmasıdurumunda, kendiniz doz değişikliği yapmayınız, doktorunuza danışınız.
- İlaçların son kullanma tarihlerinimutlaka kontrol ediniz.
- Başkasının kullandığı ilaçları kendinizeuygulamayınız.
Diyabet Ve Seyahat
- Seyahat öncesi sağlık kontrolünüzü veyaptırmanız gereken aşıları mutlaka yaptırınız.
- Diyabet kimliğinizi yanınızda bulundurunuz.
- İlaç, insülin, insülin kalemi, kanşekeri ölçüm aleti ve striplerinizin yedeklerini yanınıza alınız.
- Seyahatinizi sıcak bir ülkeyeyapacaksanız insülinleri soğutucu içinde saklayınız.
- İnsülin bulundurduğunuz çantanızı bagajakoymayınız.
- Kendi arabanız ile seyahat edecekseniziki saatte bir durmanız ve kısa bir egzersiz uygulamanız gerekir.
- Tatil boyunca kullanabileceğiniz rahatbir ayakkabıyı yanınızda bulundurunuz.
- Güneşin altında veya çok soğukta uzunsüre durmayınız.
CRP (C-reaktif protein) karaciğerde üretilen bir proteindir.Vücudumuz enfeksiyon, tümör, travma gibi durumlara karşı karmaşık bir yanıtverir. Serum CRP konsantrasyonunun artması, vücut ısısının yükselmesi veakyuvar sayısının artması yanıtın bir parçasıdır. Bu fizyolojikyanıt enfeksiyona veya enflamasyona sebep olan etkeni ortadankaldırmaya, doku hasarını azaltmaya ve vücudun tamir mekanizmasını hareketegeçirmeye yöneliktir. Sağlıklı kişilerdeserum CRP (C-reaktif protein) konsantrasyonları çokdüşüktür. Burada bahsettiğimiz yanıtın başlamasıyla birlikte serumkonsantrasyonu hızlıca yükselerek 24 saat içerisinde 1000 kata kadar artabilir.CRP artışına sebep olan etken ortadan kalktığında serumdaki CRP miktarı18-20 saat içerisinde düşerek tekrar normal seviyelere iner. Kalp damarhastalıkları başta olmak üzere enflamatuvar ve enfeksiyöz hastalıklarınteşhisinde ve tedaviye verilen yanıtın izlenmesinde CRP testi bir parametreolarak kullanılmaktadır.
CRP (C-reaktif protein) değeri nasılölçülür?
Laboratuvarda kan örneğinizalınarak, kan serumunuzdaki CRP konsantrasyonu ölçülür. CRPtesti açlık ve tokluk durumundan etkilenmez. Gün içerisinde değerlerindedeğişim olmaz, herhangi bir zamanda yapılabilir. Ancak beraberindeyapılması muhtemel olan testlerin bazıları açlık gerektirdiği içintercihen açken ölçülür.
CRP (C-reaktifprotein) niçin ölçülür?
Enfeksiyon, herhangi bir iltihabi(enflamasyon) hastalık, tümör oluşumu veya tümör metastazı, kalpkrizi ve inme riski gibi durumların teşhisini netleştirmek içinhekiminiz tarafından ölçülmesi istenebilir. Ayrıca bu hastalıklara karşı tedavigörüyorsanız tedaviye ne ölçüde yanıt alındığını anlamak için deölçüm istenebilir.
HS-CRP testi nedir? Niçin yapılır?
Son yıllarda yapılan çalışmalardakalp damar hastalıklarının, damar çeperinin bozulup halk arasında damarsertliği olarak bilinen “aterosklerotik plak” oluşumuna bağlı olduğugösterilmiştir. Damar çeperinin bozulmasında ve plak oluşumuyladamarın daralmasında enflamatuvar mekanizmaların rol oynadığıdüşünülmektedir. CRP’nin (C-reaktif protein) sağlıklı damarlardandeğil plak oluşumunun şekillendiği (aterosklerotik) damarlardan izoleedilmiş olması CRP ölçümünü, kalp damar hastalıklarının tespiti açısındanönemli bir parametre haline getirmiştir.
CRP seviyesinin yükselmesi kalpkrizi riskinin artmasına neden olan (kalp atardamarlarındaki) iltihaplanmayaişaret eder. Kalp krizi sonrası dönemde, CRP yüksekliği söz olabilir. Kalphastalıkları veya diğer enflamatuvar (iltihabi) hastalıklaraçından toplum genelinden daha yüksek bir risk taşıyorsanız hekiminiz CRP(C-reaktif protein) testi yerine duyarlılığı daha yüksek olan hs-CRP(yüksek duyarlılıklı CRP) testi de isteyebilir.
Amerikan Kalp Birliği(American Heart Association,AHA), CRP’nin kardiyovasküler risk saptanmasında kullanılmasınıönermektedir. Risk sınıflaması şu şekildedir. Hs-CRP;
- <1 mg/Lise düşük risk
- 1-3mg/L iseorta risk
- >3 mg/Lise kalp hastalıkları açısından yüksek riskli olarakdeğerlendirilmektedir.
CRP’nin normal değeri nedir?
Yeni doğanlarda düşüktür ancakbirkaç gün sonra yükselerek erişkin değerlerine ulaşır. Sağlıklı bireylerdeserum CRP düzeyi ortalaması 1.0 mg/L’dir. Yaşlanma ilebirlikte CRP’nin ortalama değeri 2.0 mg/L’yeçıkabilir. Sağlıklı bireylerin %90’ında CRP düzeyi 3.0 mg/L’ninaltındadır. 3 mg/L üzerindeki CRP değerlerinin normalolmadığı, belirgin hastalık tablosu olmasa bile altta yatan bir hastalıkolduğu düşünülür. Bazı laboratuvarlar CRPkonsantrasyonunu mg/dL cinsinden verir. Bu durumda sonuç mg/L’nin1/10’u olacak şekilde değerlendirilebilir.
CRP (C-reaktif protein) değeri hangihastalıklarda artar?
- Enfeksiyonlar
- Kalp krizi
- İnme
- Menenjit
- Enflamatuvar (yangısal)hastalıklar: Crohn hastalığı, enflamatuvar bağırsak hastalığı(IBH), Ailesel Akdeniz Ateşi, Kawasakihastalığı, romatoid artrit (eklem romatizması), sistemiklupus eritematozus (SLE)
- Akut Pankreatit
- Travma,yanık ve kırıklar
- Organ vedoku hasarları
- Cerrahigirişimler sonrası
- Kanser
Bu durumlar haricinde gebelikte deaz miktarda yükselme görülebilir. Menopoz sonrası hormon replasman tedavisialan kadınlarda CRP artışı gözlenmiştir. Sigara içenlerde ve obezite varlığındadaha yüksek değerler söz konusu olabilir.
Kanda CRP (C-reaktif protein) artışı ne anlamagelir?
Sağlıklı kişilerde plazma CRP değeriçok düşüktür. CRP değerininyükselmesi vücutta enflamasyon veya enfeksiyon olduğuna,inme veya kalp krizi riskine, yakın zamanda geçirilmiş bir kalpkrizine, doku ölümüne veya tümör olabileceğine işaret eder. Ayrıcahekimizine CRP atışına sebep olan hastalığınızın gidişatı hakkında fikir verir.Hastalık teşhisi açısından spesifik bir bulgu değildir yani sadeceC-reaktif protein değerinin yükselmiş olmasına bakılarak tanı konulamaz. Tanıkonulabilmesi için fiziksel muayene de dahil olmak üzere diğer muayeneyöntemleri ve tetkiklerden elde edilen bulgular birlikte değerlendirilir.
CRP (C-reaktif protein) artışı hissedilir mi?
CRP değerindeki artış doğrudanhissedilmez ancak CRP enflamasyon ve enfeksiyon varlığında artar.Enflamasyona özgü vücut ısısının yükselmesi, lokal ısı artışı, ağrı,kızarıklık, şişlik veya halsizlik, yorgunluk gibi belirtilerhissedilebilir.
CRP (C-reaktif protein) düşüşü ne anlamagelir?
CRP’ nin (C-reaktif protein) kanplazmasındaki normal değeri 1.0 mg/L’nin altındadır. Yani çok düşük miktardabulunur. Değeriniz ne kadar düşük ise kalp damar hastalıkları veyaenflamatuvar (iltihabi) hastalıklar açısından riskiniz o kadar düşüktür.Önceden belirli bir hastalığınız varsa ve o hastalığa yönelik almış olduğunuztedavi sonrasında değeriniz düşmüş ise tedaviye iyi yanıt verdiğinizigösterir. Örneğin şiddetli bakteriyel bir enfeksiyona bağlı olarak CRPdeğeriniz yükselmiş ise ve antibiyotik tedavisi sonrası CRPdeğeriniz düşmüş ise bu durum enfeksiyonun ortadan kalktığı anlamınagelir.
CRP (C-reaktif protein) değeri nasıl düşürülür?
CRP (C-reaktif protein) yukarıdasözü edilen hastalıklar açısından bir belirteçtir. CRP değerinin düşmesiiçin altta yatan hastalığın teşhis edilmesi ve tedavi planlaması yapılmasıgerekir. Altta yatan hastalık tedavi edildiğinde CRP değeri de tedaviye yanıtolarak düşer. Doğrudan CRP değerini düşürmeye yönelik bir ilaç tedavisiyoktur.
Belirgin hastalık halleri dışındayaşam alışkanlıklarında değişiklik yaparak kalp damar hastalıkları ve diyabetriskini azaltmak mümkündür. Kalp damar hastalıkları ve diyabet CRP değerininyükselmesine neden olur. Bu hastalıklara önlem olarak yaşam alışkalıklarımızdadeğişiklik yaptığımızda dolaylı olarak CRP değerinin düşmesini desağlayabiliriz. Bu tedbirler sadece CRP ile ilgili değil aynı zaman genelanlamda sağlığı korumaya yönelik tedbirlerdir.
Örnek vermek gerekirse;
- Fazlakilolardan kurtulmak
- Sigarayıbırakmak ve sigara dumanına maruz kalmamak
- Alkoltüketiminde aşırıya kaçmamak
- Yüksekkalorili gıdalardan ve doymuş yağlardan kaçınmak
- Tereyağı, içyağı ve margarin yerine zeytin yağı gibi bitkisel sıvı yağlarla hazırlanmışgıdaları tercih etmek
- Süt ve peynir,yoğurt gibi süt ürünlerinin yarım yağlı veya yağsız olanlarını tercih etme
- Hayvansalgıdalar yerine sebze, tahıl ve baklagil ağırlıklı bir beslenme düzenioluşturmak
- Posadanzengin beslenmek: Bitkilerin sindirilmeden atılan kısımlarına “posa”denir. Yulaf, çavdar, arpa, pirinç, bulgur, bezelye, fasulye, pırasa,ıspanak, nohut, kuru fasulye gibi posadan zengin gıdaların tüketimikolesterolün düşmesine de yardımcı olur.
- Kırmızı ettüketimini haftada 1-2 porsiyon ile sınırlandırmak, kırmızı et yerine tavukveya balık eti tercih etmek
- Omega-3’tenzengin beslenmeye çalışmak
- Düzenliegzersiz yapmak
- İşlenmişgıdalardan uzak durmak
- Yüksekoranda trans yağ içeren hazır gıdalardan uzak durmak (kek, bisküvi, gofret,cips vs)
- Gıdalarınpişirilme şekli de uzun dönemde iltihabi yanıtı tetikleyebilir. Kızartmave kömür ateşinde pişirme yerine ızgara, haşlama veya fırında pişirmeönerilmektedir.
Kalp damar hastalıkları açısındanrisk taşıyorsanız; hipertansiyon, diyabet gibi kronik hastalıklarınız varise, kanser tedavisi görüyorsanız, rutin kontrollerinizi aksatmamanız, doktortakibinden çıkmamanız büyük önem taşımaktadır.
Bağışıklık sistemi nedir?
Bağışıklık sistemini güçlendirenbesinler konusunda bilgi sahibi olmadan önce bağışıklık sistemini yakındantanımak gerekir. Bağışıklık sistemi organlardan, hücrelerden,dokulardan ve proteinlerden oluşur. Tüm bu bileşenler, enfeksiyon veyahastalığa neden olan virüsler, bakteriler ve yabancı cisimler olan patojenlerlesavaşan bedensel süreçleri gerçekleştirir.
Bağışıklık sistemi bir patojenle temasettiğinde, bağışıklık tepkisini tetikler. Bağışıklık sistemi,patojenler üzerindeki antijenlere yapışan ve onları öldüren antikorları serbestbırakır. Belirli yiyecekleri diyete dahil etmek, bir kişinin bağışıklıktepkisini güçlendirebilir.
Bağışıklık sistemi nasıl güçlenir?
Bağışıklık sistemi bütün diğer vücutsistemleri ile koordineli çalıştığından sadece beslenmeye değil, bütünsağlık önerilerine ve hijyene dikkat edilmesi önemlidir. Aşağıdaki yaşam tarzıstratejileri bir kişinin bağışıklık sistemini daha güçlü hale getirebilir:
- Sigaraiçmemek,
- Düzenliegzersiz yapmak,
- Sağlıklıkiloyu korumak,
- Alkoldenkaçınmak veya aşırıya kaçmamak,
- Yeterinceuyumak,
- Stresi enaza indirmek,
- Doğru elyıkama ve ağız hijyeni uygulamak.
Bağışıklık sistemini güçlendirmek için hangi gıdalartüketilmeli?
Dengeli bir diyet, sağlıklı kalmaktahayati bir rol oynar. Aşağıdaki gıdalar bağışıklık sistemini güçlendirmeyeyardımcı olabilir:
YABAN MERSİNİ
Yaban mersini, bir kişininbağışıklık sistemini güçlendirmeye yardımcı olabilecek antioksidan özellikleresahip olan antosiyanin adı verilen bir flavonoid türü içerir. 2016 yılındayapılan bir çalışmada, flavonoidlerin solunum yolunun bağışıklık savunma sistemindeönemli bir rol oynadığı belirlenmiştir. Araştırmacılar, flavonoidler açısındanzengin yiyecekler yiyenlerin, üst solunum yolu enfeksiyonu veya soğuk algınlığıalma olasılığının sahip olmayanlardan daha az olduğunu bulmuşlardır.
Bir başka çalışmada ise kurutulmuşyaban mersininin de flavonoidler açısından zengin olduğugösterilmiştir. Taze yaban mersinini bazı gurme marketlerde her mevsimbulabileceğiniz gibi kurutulmuş yaban mersinini hemen hemen bütün marketlerdebulabilir, atıştırmalık ya da salatalara ekleyerek tüketebilirsiniz. Bununharicinde, yaban mersinini kek veya kurabiye gibi tatlılara ekleyip çocuklarıntüketmesini sağlayabilirsiniz.
BİTTER ÇİKOLATA
Bitter çikolata, lezzetinin yanısıra vücuda yararı olan teobromin isimli maddeleri içerir. Teobrominler,antioksidandır ve antioksidanlar vücudu serbest radikal denen zararlıatıklardan korur. Serbest radikaller vücudun hücrelerine zarar verebilir veçeşitli hastalıkların oluşmasına katkıda bulunabilir. Potansiyel faydalarınarağmen, bitter çikolata kalori ve doymuş yağ bakımından yüksektir, bu nedenleşekersiz bitter çikolata tercih edip az miktarda tüketilmelidir.
ZERDEÇAL
Zerdeçal, birçok insanın yemekpişirmede kullandığı, sarı rengiyle bilinen bir baharattır. 2017 yapılan birincelemeye gör; zerdeçal, içerdiği kurkumin ile antioksidan veantienflamatuar etkilere sahiptir. Bu nedenle, zerdeçal tüketmek bir kişinin bağışıklıkcevabını artırabilir. Zerdeçal tüketirken kurkumin etkinliğini artırmak içinkarabiber ve zeytinyağı da kullanmak gerekir. Zerdeçalın içeriğindeki kurkumin,bazı bitkisel destek ürünlerinde de kullanılır.
BROKOLİ
Brokoli, önemli bir C vitaminikaynağıdır. Ayrıca, sülforafan gibi güçlü antioksidanlar içerir. Bu nedenlerdendolayı, bağışıklık sistemi sağlığını desteklemek için düzenli olarak yemeklistesine eklemek faydalı olacaktır. Brokoli haşlanarak salata şeklindetüketilebileceği gibi çorba olarak da tüketilebilir. Hazırlayacağınız brokoliçorbasının içerisine krema eklemek, çocukların brokoliye has kokusundanrahatsız olmasını engelleyebilir.
TATLI PATATESLER
Patates ülkemizde bolca yetişen veçok tüketilen bir sebze olsa da, tatlı patates hala çok olarakyaygınlaşmamıştır. Özellikle gurme marketlerden alınabilen 1 orta boy tatlıpatates, yaklaşık 100 kalori içermesine rağmen, kişinin A vitamini ihtiyacının%120’sini ve günlük C vitamini ihtiyacının %30’unu karşılar. Tatlıpatates ne kadar turuncu olursa o kadar beta karoten içerir. Betakarotenler ayrıca cildin sağlıklı olmasına yardımcı olur ve ultraviyole (UV)ışınlarından kaynaklanan cilt hasarına karşı koruma sağlayabilir.
ISPANAK
Ispanak, flavonoidler,karotenoidler, C vitamini, E vitamini dahil olmak üzere birçok temel besin veantioksidan içerdiğinden bağışıklık sistemi güçlendirme için tercih edilebilir.Bunun haricinde ıspanak içerdiği besinlerle hücre bölünmesine ve DNA onarımınayardımcı olur.
ZENCEFİL
Zencefil çeşitli yemeklerde baharatolarak tüketilebilir, ayrıca tatlılarda kullanılabilir ya da çay olarakiçilebilir. Yapılan çalışmalar zencefilin hastalıkları önlemeye yardımcı olanantienflamatuar ve antioksidatif özelliklere sahip olduğunu göstermektedir.Bununla beraber, zencefil üzerinde yapılan çalışmalar halen kısıtlıdır vehastalıkları etkili bir şekilde önleyip önleyemeyeceğini doğrulamak için dahafazla araştırma gereklidir.
SARIMSAK
Sarımsak, soğuk algınlığı ve diğerhastalıkların önlenmesi için eskiden beri yaygın olarak kullanılır. Birderleme çalışmasında, allisin içeren sarımsak takviyeleri almanın soğukalgınlığı riskini azaltıp azaltmadığı incelenmiştir. Yapılan araştırmada birgrup hiçbir etkisi olmayan plaseboları kullanırken diğer grup sarımsaktakviyeleri almıştır. Çalışmalar sonucunda plasebo alan katılımcıgrubunda sarımsak takviyeleri alan gruptan iki kat daha fazla soğukalgınlığı gözlenmiştir. Ancak araştırmacılar, sarımsağın soğuk algınlığınıönlemeye yardımcı olup olamayacağını belirlemek için daha fazla araştırmanın gerekliolduğunu belirtmektedir. Yine de sarımsak lezzetli olması nedeniyle yemeklerekolayca eklenebilecek bir besindir.
YEŞİL ÇAY
Yeşil çay sadece az miktarda kafeiniçerir, bu nedenle siyah çay veya kahveye alternatif olarak tüketilebilir.Yaban mersini gibi yeşil çay da, soğuk algınlığı riskini azaltabilenflavonoidler içerir. Dahası yeşil çay içmek, kan lipitlerini olumlu yöndeetkiler, iyi kolesterolü artırır ve kötü kolesterolü, trigliseritleri ve toplamkolesterolü azaltır.
KEFİR
Kefir, sağlık için yararlı olancanlı bakteri kültürlerini içeren fermente bir içecektir. 2017 yılında yapılanbir araştırmada, düzenli kefir tüketiminin bakteriyle savaşma, enflamasyonuazaltma, antioksidan aktivitenin arttırılması gibi durumlara yardımcıolabileceğini göstermektedir. Bu araştırmaların büyük kısmı hayvanlarüzerinde ya da laboratuvarda hücre kültürleri üzerinde gerçekleştirilse degünümüzde probiyotiklerin bağırsak sağlığını ve dolayısıyla bağışıklıksistemini etkilediğine dair teoriler giderek artmaktadır.
AY ÇEKİRDEĞİ
Ay çekirdekleri zengin E vitaminikaynaklarıdır. E vitamini diğer antioksidanlar gibi serbest radikallerlesavaşarak bağışıklık fonksiyonunu iyileştirir. Ay çekirdeğini atıştırmalıkolarak tüketebileceğiniz gibi salatalara veya kahvaltılık gevreklereekleyebilirsiniz. Ay çekirdeğini fazla tüketmek kilo alımına neden olabileceğiiçin miktar konusunda dikkatli olunmalıdır.
BADEM
Badem de ay çekirdeği gibi bolmiktarda E vitamini içerir. Ayrıca manganez, magnezyum ve lif açısından dazengindir. Küçük bir avuç veya dörtte bir bardak badem, bağışıklık sisteminefayda sağlayabilecek sağlıklı bir atıştırmalıktır.
PORTAKAL VE ASİTLİ MEYVELER
Portakal, mandalina, greyfurt, kivigibi asitli meyveler iyi C vitamini kaynaklarıdır. C vitaminin soğuk algınlığıgibi solunum yolu hastalıklarıyla nasıl mücadele ettiğinin mekanizması hala tamolarak belli değildir. Bununla beraber, soğuk algınlıklarında vücuttaki Cvitamini miktarının büyük ölçüde azaldığı gözlendiği için C vitaminin buvirüslerle savaşmada önemli bir rolü olduğu düşünülmektedir. Sonuç olarakC vitamini yaygın soğuk algınlığı semptomlarının süresini azaltabilir ve insanbağışıklık sisteminin işlevini geliştirebilir.
KIRMIZI DOLMALIK BİBER
Meyve şekeri tüketmemeye özengösterenler çin kırmızı biber, alternatif C vitamini kaynağıdır. Siz desofranıza kırmızı biberle hazırlanmış bir salata dahil ederek C vitaminialımını artırabilirsiniz
B12 vitamini nedir?
Suda çözünebilen bir vitamin olan B12 vücutta az miktardada olsa depolanabilir. İçeriğindeki kobalt minerali nedeniyle kobalamin olarakda bilinen vitamin, sağlıklı bir insanın karaciğerinde yaklaşık 2 mg ve diğervücut bölgelerinde 2 miligram olmak üzere toplamda 4 mg kadar depolanır.Depolanma miktarı düşük olduğundan dolayı günlük olarak alınması önerilen B12vitamini, hayvansal kaynaklı gıdalarda bulunur. İnsan vücudunda kalın bağırsakve ince bağırsakta az miktarda sentezlenebilen vitamin, yüksek ısıya maruzkaldığında fonksiyonunu yitirir. B12 vücut içinde birçok mekanizmadagörevlidir:
- Kandaki kırmızı hücrelerin üretimi, DNA ve myelin sentezinde folik asit ileçalışır.
- Sinir hücrelerinin etrafını saran myelin kılıflarının sentezinde görev alanB12 vitamini elektriksel sinyal iletiminin hızını arttırır.
- Amino asitlerin ve vücut tarafından sentezlenen B12 vitaminin geri emiliminderol alır. Çinko ve magnezyum gibi minerallerin fonksiyonlarında etkilidir.
B12 vitamini eksikliği belirtileri nelerdir?
- B12 eksikliği kansızlığa neden olabilir.Pernisiyöz anemi olarak tanımlanan kansızlığa bağlı olarak çarpıntı, eforkapasitesinde azalma, çabuk yorulma ve halsizlik, konsantrasyon bozuklukları vegöz kararması gelişebilir.
- Dilde kızarıklık ve yanma hissi, ağız içinde yaralar ve bacaklarda gecekasılmaları ile ishal görülebilir.
- Ayaklarda, bacaklarda, kollarda ve ellerde karıncalanma ve uyuşma hissi vezihinsel fonksiyonlarda bozulmalar gözlenir.
- Özellikle yaşlılarda hafıza kaybı, unutkanlık gibi rahatsızlıklara nedenolabilir. Yaş ile B12 emiliminde ve vücut tarafında depolanmasında azalmalargözlenir. 65 yaş üstü bireylerde B12 eksikliği depresyon oluşumunda etkili roloynar.
- B12 eksikliği yeni hücrelerin sentezlenmesini engeller ve metabolizmanınyavaşlamasına neden olur.
B12 vitamini nelerde bulunur?
Normal sağlıklı bir insanda kandaki B12 miktarı 150 pg/ml civarındadır. Bumiktar 80 pg/ml altına düştüğünde B12 yetersizliğinden söz edilebilir.Besinlerle günlük olarak 2.4mcg miktarında B12 vitamini alınması önerilir. B12eksikliği genel olarak emilim bozuklukları, yetersiz ve dengesiz beslenme,omeprazol, glifor, metmorfin gibi ilaçların kullanımı ve mide ameliyatlarısonrasında görülür. Yetersizlik durumunda B12 açısından zengin gıdalarıntüketilmesi önerilir. B12 vitamini sadece hayvansal kaynaklı besinlerdebulunur.
- Karaciğer, dalak gibi sakatatlar
- Midye, istiridye, karides gibi kabuklu deniz ürünleri
- Alabalık, ringa, uskumru ve ton balığı
- Süt, yoğurt, peynir
- Yumurta B12 vitaminin en zengin kaynakları arasında yer alır.
B12 vitamini eksikliği tedavisi
B12 yetersizliği tedavisinde yetersizliğin nedeni tespitedilmelidir. Yetersizliğin nedeni eğer diyet ile alınan B12 eksikliği iseörneğin vegan beslenenlerde bu durum çok yaygındır. B12 vitamin hapı yada dil altı tabletleri önerilir. Ancak hastada B12 vitaminin emiliminebağlı olarak gelişen yetersizlik söz konusu ise tablet ya da hap kullanmanıntedaviye herhangi bir katkısı yoktur. Emilim problemlerine bağlı olarak gelişenyetersizlik durumunda iğne ile vitamin B12 takviyesi yapılmalıdır. 1000 mcg yada 500 mcg tabletler şeklinde üretilen B12 hapları günlük B12 gereksiniminifazlasıyla karşılar. Haftada 2 kez 1000 mcg tablet kullanılması eksikliğinönlenmesi için yeterlidir.
Aspartat Aminotransferaz nedir?
Vücudun en büyük iç organı karaciğertarafından üretilen bir enzim olan Aspartat Aminotransferaz, rutin olarakher zaman kan dolaşımında bir miktar bulunur. Serum glutamik oksaloasetik transaminaz(SGOT) olarak da bilinen Aspartat Aminotransferaz testi (AST),karaciğer hasarının saptanması ve pek çok karaciğer hastalığının tanısı içinkullanılan biyokimyasal bir laboratuvar testidir. Kol damarından alınan kanörneği ile yapılan test için önceden bir hazırlık yapılması gerekmez. Tekbaşına klinik bir anlam içermeyen AST, Alanin Aminotransferaz (ALT) testiile birlikte yapılır ve değerlendirilir. Her iki testin oranı olarak bilinenAST/ALT oranı ile hesaplanan test sonucu, özellikle karaciğer hasarlanmasınındeğerlendirilmesinde ve karaciğer hastalıklarının nedenlerinin saptanmasındakullanılır. Aspartat Aminotransferaz testi, sıklıkla karaciğer hastalığınasahip kişilerin tedaviye verdiği yanıtın ölçülmesi ve bazı durumlarda kullanılantoksisite potansiyeli olan ilaçların, karaciğerde oluşturduğu etkiningözlemlenmesi için de uygulanır. Normalde kanda düşük seviyede seyreden ASTdüzeyinin çok fazla artması, çoğunlukla enfeksiyon varlığına ve akut hepatitebağlı olarak görülür. Bazı durumlarda kalp ve iskelet kaslarını olumsuzetkileyen hastalıkların varlığı, nörolojik kas hastalıkları, akut pankreatit,kas hasarlanmaları ve ağır egzersizlere bağlı olarak da AST düzeyinde artışgörülebilir. AST düzeyinin düşüklüğü normal kabul edilse de, referans değerininaltında bulunan AST seviyesi, B6 vitamini eksikliği, gebelik, bazı böbrekhastalıkları ve üre yüksekliği gibi nedenlere bağlanabilir.
Aspartat aminotransferaz (AST) testi ne zaman yapılır?
Kandaki AspartatAminotransferaz seviyesi, enzimin bulunduğu karaciğer, kalp, beyin, böbrek vekas gibi dokuların zarar görmesi ile birlikte daha fazla salgılanmayabaşlayarak artar. Hastanın hâlsizlik, yorgunluk, güçsüz hissetme, bulantı,kusma, kaşıntı, karın ağrısı, iştahsızlık, kilo kaybı, sarılık gibi şikayetlerininyanı sıra koyu renkli idrar ve açık renkli dışkı varlığında da karaciğerfonksiyonlarının değerlendirilmesi için AST testi yapılır. Önceden karaciğerhastalığı tanısı almış bireylerin, tedavi süreçlerinin değerlendirilmesi içinde düzenli aralıklarla SGOT olarak da bilinen AST testi uygulanır. Tümbunlara ek olarak, aşırı alkol tüketen kişilere, diyabet hastalarına,farklı hepatit virüslerine maruz kalmış kişilere, ailesinde karaciğer hastalığıbulunanlara ve karaciğer için toksisite potansiyeli olan ilaçları kullanankişilere de Aspartat Aminotransferaz testi yapılır. Çoğunlukla farklı birkaraciğer testi olan ALT ile birlikte uygulanan AST testi, bu iki testinsonuçlarının birbiri ile oranlanması ile anlam kazanır. Örneğin, AST düzeyininyüksek fakat ALT seviyesinin normal olması karaciğere değil, kalp ya da kashastalıklarına bağlı olarak görülür. Bu yüzden AST düzeyinin doğru bir şekildeyorumlanabilmesi için her iki test sonucunun birlikte değerlendirilmesigerekir. Aspartat Aminotransferaz yüksekliği ya da düşüklüğü pek çokfarklı sebepten dolayı oluşabilir.
AST yüksekliği ne anlama gelir?
Referans aralığı ya da farklı birdeyişle AST testi normal değerleri, kadınlarda 15 ile 42 IU/L iken erkeklerde15 ile 20 IU/L düzeyindedir. Yapılan laboratuvar testinde kandüzeyindeki Aspartat Aminotransferaz seviyesinin yüksek olması,karaciğer hasarlanması ve hastalıkları başta olmak üzere, her zaman AST enzimibulunan kalp, beyin, böbrek ve kaslarda olası hasarlanmanın işareti olabilir.Bazı durumlarda karaciğere aşırı yük bindiğini gösteren AST yüksekliği kişinin,aşırı toksin etkilere maruz kaldığının da göstergesi olabilir. Hücre içienzimlerden biri olan AST’nin başta karaciğer olmak üzere diğer bazı dokulardaolması, hücre zedelenmesine yol açan bir sorunun göstergesidir. Her ne kadardiğer karaciğer testleri ile birlikte yapılması ve değerlendirilmesi gereksede Aspartat Aminotransferaz testi sonuçlarının, referans aralığın üstündeolması pek çok farklı rahatsızlığın göstergesi olabilir. Karaciğer kasneri,hepatit virüslerinin varlığı olarak tanımlanabilen kronik hepatit, siroz vesafra kanallarındaki tıkanıklıklar AST yüksekliğine neden olanrahatsızlıklardır. Travmalar, karaciğer yağlanması, kateterizasyon veanjiyoplasti, nöromüsküler hastalıklar, aşırı sıcak, güneş çarpması vakalarındada AST yüksekliği gözlenebilir. Kalp ameliyatlarından ya da kalp krizigeçirilmesinden kısa süre sonra da AST düzeyi bir miktar yükselir. Ayrıca yoğunegzersiz, gebelik, ameliyat, yanık, geçirilen nöbetler ve ciddi kasyaralanmalarının yanı sıra sepsis olarak bilinen kan zehirlenmesi,hemolitik anemiler, mide ve bağırsak kanamaları, organyetmezlikleri, çölyak hastalığı, kalp ya da iskelet kaslarında var olaninflamatuar hastalıklar, obezite, Wilson hastalığı gibi pek çoksebep de AST seviyesinde yükselmeye neden olur. Ancak kandaki ASTseviyesinin normal değerlerin çok üzerinde olması, akut hepatit, karaciğerhasarlanması, virüslere bağlı enfeksiyonlar ve iskemi gibi rahatsızlıkları düşündürür.
AST düşüklüğü ne anlama gelir?
Vücutta bulunan besleyici maddelerinişlenmesinde ve yağların sindirilmesinde önemli bir yere sahip olan karaciğer,karnın sağ üst köşesinde bulunur. Kanın pıhtılaşması için önemli proteinlerinüretiminin yanı sıra, toksik maddelerin parçalanmasını ve vücuttan atılmasınısağlayan karaciğerin, bu görevlerini sağlıklı bir şekilde yerine getirdiğindenemin olmak için bazı laboratuvar testleri uygulanır. Bu testlerden biri olanAspartat Aminotransferaz (AST) testi, kandan bakılarak laboratuvar ortamındayapılır. AST düşüklüğünün sebepleri arasında, bazı böbrek hastalıkları, üreyüksekliği, diyaliz, diyabetik ketoasidoz olarak tanımlanan şeker koması,gebelik ve B6 vitamin eksikliği sayılabilir. Ayrıca ileri derecede beslenme bozukluğugörülen kişilerde de AST düşüklüğü görülebilir.
AST normal değeri nedir?
Koldan alınan kan ile yapılanbiyokimyasal bir test olan Aspartat Aminotransferaz testinin referansaralığı, cinsiyete göre farklılık gösterir. AST normal değeri kadınlarda 15-42IU/L iken erkeklerde 15-50 IU/L’dir. Eğer sizin de hâlsizlik, yorgunluk, güçsüzhissetme, bulantı, kusma, kaşıntı, karın ağrısı, iştahsızlık, kilo kaybı,sarılık gibi şikayetleriniz varsa AST testi için en yakın sağlık kuruluşunabaşvurmanız önerilir. Sağlıklı bir yaşam için düzenli olarak kontrolleriniziyaptırmayı unutmayın.
Antikor nedir?
Antikor (antibody) veyaimmünglobulin; doğada bulunan maddelerin veya canlılara ait hücrelerin üzerindebulunan ve vücudumuz tarafından tanınan antijen ismindeki biyolojik maddeleritanıyıp bağlanabilen karmaşık moleküllerdir. Buna göre, her bir antikorkendisiyle uyumlu bir antijene sahiptir ve sadece onu tanıyabilir. Başka birdeyişle, her bir antijene karşı ayrı ayrı antikor üretilir. Bu anlamda,vücudumuz doğada bulunan hemen her biyolojik maddeye karşı antikor üretebilmekapasitesine sahiptir.
Antikor üretimi oldukça karmaşık birsüreçtir. Çok çeşitli bağışlık hücreleri ve düzenleme mekanizmalarının kontrolüaltında gerçekleşir. Buna göre, bağışlık sistemimiz bebeklikten itibarengelişme süreci boyunca, vücuttaki tüm antijenleri öğrenir ve bunlara karşıbağışıklık yanıtı geliştirmez. Bunların dışında vücuda giren yabancı birmolekül ise hemen bağışlık sisteminin ön hattında yer alan makrofaj isimlihücreleri harekete geçirir. Antijenler, makrofajlar tarafından özel bir şekildeişlenen bu moleküllerden ayrıştırılır ve lenfositlere sunulur. Lenfositlerise antijene uyumlu olan bir antikor üretimini başlatarak vücuttaki yabancımoleküllerin antikorlarla bağlanmasını ve atılmasını temin eder.
Vücudumuzda tespit edilen 5 farklıantikor çeşidi bulunur. Bunlar immünglobulin (Ig) olarak isimlendirilir veşekil ile fonksiyon bakımında ayrılır. Sırasıyla IgG, IgA, IgM, IgD ve IgEolarak isimlendirilir.
- IgG kanda vedokularda en fazla miktarda bulunan; anne sütüne ve anne karnındaki bebeğegeçebilen; hastalıklara karşı kalıcı bağışıklığı sağlayan antikor çeşididir.Aşı sonrası kanda yükselmesi beklenen antikor çeşidi IgG’dir. Aynı şekildeserum tedavisinde verilen antikordur.
- IgAözellikle solunum yolları ile ağız ve sindirim sisteminin duvarlarındabirikerek; dışarısı ile doğrudan temaslı bu dokularda zararlı etmenlerin vücudagirmesini önler.
- IgM; zararlıetmenle ilk karşılaşma durumunda hızlıca üretilerek bağışıklık yanıtınınoluşmasını sağlayan antikordur.
- IgD; antikorüretimiyle görevli B lenfositlerin temel bileşenlerindendir.
- IgE; parazitenfeksiyonlarına özel olarak üretilir. Bunun yanında, alerji yanıtınınoluşmasından sorumlu temel antikor IgE’dir.
Antikor ne işe yarar?
Vücudumuz doğal ve kazanılmış olmaküzere iki farklı bağışlılık sisteminden oluşur. Doğal bağışıklıkelemanları; vücuda zarar verebilecek etmenlere karşı genel bir yanıt oluştururve benzer etmenlerle karşılaşıldığında aynı yanıtlarla karşılık verir. Bununlabirlikte, kazanılmış bağışıklığın elemanları yabancı etmenlere karşı ayrıntılıanaliz yaparak bir bağışıklık hafızası oluşturur. Bu sayede, benzer etmenleryeniden vücuda girdiğinde; kazanılmış bağışıklık önceden bildiği etmene dahaetkili ve güçlü bir yanıt vererek vücudu korur. İşte antikorlar, kazanılmışbağışıklığı oluşturan faktörlerden biridir.
Kazanılmış bağışıklık sayesindekişiler bazı hastalıklara sadece bir kez yakalanabilir veya belirlihastalıklarda geçici süre dayanıklılık kazanır. Benzer şekilde bu sistemsayesinde çeşitli hastalıklara karşı aşı geliştirilebilir. Zira; antikorüretimi sayesinde, zararlı etmenlerin ikinci kez vücuda girmesi durumundaetmenler antikorlar tarafından imha edilir. Aşı geliştirme çalışmalarının nihaiamacı da; zayıflatılmış mikroorganizmaların veya etmenlerin antijenlersayesinde, hastalık oluşturmadan vücutta antikor üretimini tetiklemektir.
Antikorların vücutta üstlendiğigörevler şu şekilde özetlenebilir:
- Antikorlaryardımıyla vücuttaki bağışıklık hücreleri, zararlı maddelere kolaylıklabağlanarak onları imha edebilir veya uzaklaştırabilir.
- Antikorlarantijenleri çepeçevre sararak zararlı maddelerin veya mikroorganizmaların etkigöstermesine mani olur.
- Komplemansistemi gibi bağışıklık sisteminin hücre dışı elemanları antikorlar sayesindemikroorganizmaların üzerine yapışarak öldürülmelerini sağlar.
- IgA gibiözel antikor türevleri; ağız, mide-bağırsak duvarları, solunum yolları gibidokularda yerleşerek zararlı etkenlerin daha vücuda girmeden tutulmasını veatılmasını sağlar.
- Gebelikteannenin ürettiği antikorlar; plasenta yoluyla bebeğin dolaşım sisteminegeçerek; henüz bebekte gelişmeyen bağışıklık sistemi yerine hastalıklara karşıbebeği korur.
- Gebeliktekinebenzer şekilde, doğum sonrası anne sütü ile beslenen bebekler; anne sütünegeçen koruyucu antikorlar sayesinde; emzirme dönemi boyunca hastalıklara karşıkorunur.
Hastalıklar ve Antikor İlişkisi
Antikorlar bağışıklık sistemininhastalıklarla mücadele etmesinde önemli silahlarından biridir. Özellikle viral,bakteriyel ve paraziter enfeksiyonlarla mücadelede vücudun etkili bir şekilde,mikroorganizmalardan temizlenebilmesi doğru ve yeterli antikor cevabınabağlıdır. Buna paralel olarak, bağışıklık sisteminin antikor üretiminietkileyen çeşitli yetmezlik ve hastalıklarında; yeterli antikor üretilemediğiiçin hastalıklara yatkınlık meydana gelir. Aynı şekilde, HIV enfeksiyonunun sonevresi kabul edilen AIDS hastalığında da, antikor üretimi ciddi oranda bozulurve bu durum fırsatçı enfeksiyonların gelişimine zemin hazırlar.
Bunların yanında, antikor üretimininkendisi de doğrudan hastalık meydana getirebilir. Çeşitli koşullarda, vücudunyabancı maddelere karşı ürettiği antikorlar; antijenik benzerlik nedeniylevücudun kendi antijenlerine bağlanabilir ve bu durum hastalık meydanagetirebilir. Örneğin, boğaz enfeksiyonuna neden olan bazı bakterilerinantijenlerine karşı gelişen antikorlar, kalp hücrelerine veya böbrekhücrelerine bağlanabildiğinden; kişilerde boğaz enfeksiyonundan birkaç haftasonra kalp problemleri veya böbrek sorunları oluşabilir.
Bir diğer sorun ise; vücudunsağlıklı gelişimi esnasında; vücudun kendi antijenlerini öğrenmekle yükümlübağışıklık sisteminin, bu fonksiyonunu icra etmede problem yaşamasıdır. Bunagöre, bazı hücreler vücudun kendi antijenlerini tehdit olarak algılayabilir vevücudun kendisine antikor üretebilir. Otoimmün hastalık olarak da bilinen budurumda, vücut kendisiyle savaş halindedir. Özellikle günümüzde sıklığı giderekartan eklem romatizması, Tip 1 diyabet, multipl skleroz, iltihaplı bağırsakhastalıkları gibi sağlık sorunları bu şekilde ortaya çıkar.
Bazı hastalıklar nedeniyle isebağışıklık sistemi çok miktarda ve rastgele antikor üretiminde bulunur. Bununsonucu olarak, fazla antikor yükü böbrek tarafından dışarı atılmaya çalışılır.Nihayetinde, böbrek yollarında tıkanma ve protein kaybı sonucunda vücuttaböbrek hastalıkları ortaya çıkabilir.
Antikorlar nerelerde kullanılır?
Antikorların vücutta icra ettiğigörevlerinin yanında tıpta çeşitli kullanım alanları bulunur. Bunlar şu şekildeözetlenebilir:
- Tanıamacıyla çeşitli hastalıkların kan tetkiklerinde antikorlardan faydalanılır.Antikorlar deney tüplerine yerleştirilerek kandaki özel maddelerin izolasyonunave tespitine yardımcı olur. Kan tetkiklerinin önemli bir kısmı bu yollayapılır.
- Benzerşekilde çeşitli hastalıklarda vücutta yükselen antikor çeşitleri ve miktarı kantetkikleri vasıtasıyla ölçülerek hastalık tanı ve takibi yapılır. Bununiçerisinde; hepatit tanısı ve takibi; enfeksiyonlar; çölyak, eklem romatizmasıveya lupus gibi otoimmün hastalıklar; bazı kanserlerin tiplendirilmesi vetakibi yer alır.
- Vücuttakiantikor yanıtına göre hastalığın hala aktif olup olmadığı, geçirilipgeçirilmediği veya bağışıklık yanıtının tamamlanıp tamamlanmadığı tespitedilebilir. Etkenle önceden karşılaşıldığı da yine bu serolojik testlerleanlaşılabilir.
- Oluşanantikor miktarına bağlı olarak vücuttaki bağışıklık yanıtının gücü ve etkisihakkında bilgi elde edilebilir. Buna göre yüksek titrede antikor yanıtıalındığında, vücudun etkene karşı güçlü bağışıklık yanıtı oluşturduğu anlaşılır.
- Vücuttaoluşan antikorlar özel yöntemlerle izole edilerek serum tedavisindekullanılabilir. Buna göre, özellikle enfeksiyon hastalıklarında, kişilerinürettiği antikorlar saflaştırılır ve başka hastaların kanlarına serum yoluylaverilerek hastalığın tedavisine çalışılır.
- Son yıllardakullanılan başka bir tedavi yöntemi monoklonal antikorlardır. Bu antikorlar,spesifik bir antijene yönelik olarak saflaştırılan biyolojik temelli ilaçlarolup çeşitli alerjik, romatolojik, otoimmün veya kanser gibi özel hastalıklarıntedavisinde kullanılır.
Anti HCV nedir?
Hastalığın son evrelerine kadarvücutta sessiz bir şekilde bulunan Hepatit C virüsü, özellikle akut hepatitdöneminde belirti göstermez. Asemptomatik olarak adlandırılan bu durumdavücutta yer alan Hepatit C virüsünün, yapılan testler ile saptanması dahiyaklaşık 4 ile 6 hafta kadar zaman alır. Son evrelerde görülen belirtiler isehâlsizlik, yorgunluk, dispepsi olarak tanımlanan karın üst bölgesinde yer alanşişlik ve ağrı şeklindedir. Hepatit C virüsü, vücuda bulaştıktan sonra savunmamekanizması virüse karşı bir direnç göstererek antikor üretiminebaşlar. Anti HCV ise Hepatit C virüsü bulaşmış kişinin vücudunda yer alanve savunma mekanizmasının, Hepatit C virüsüne karşı geliştirdiği antikorlaraverilen isimdir. Bu durumun saptanması da kan alınarak laboratuvar ortamındayapılan Anti HCV testi ile mümkündür. Anti HCV testinin pozitif olması, kişininvirüs tarafından enfekte olduğunu gösterir. Ancak pozitiflikten emin olmak içintestin birkaç kez tekrarlanması gerekir. Bunun sebebi HCV pozitif sonuç alanhastaların yaklaşık olarak %30’u, test tekrarlandığında HCV negatif sonuçalmasıdır. Bazı durumlarda, test 3-4 hafta sonra tekrarlandığında yine aynı düzeydepozitiflik görülebilir. Bu durumda interferansa bağlı olarak yalancıpozitiflikten bahsedilebilir. Doğrulama için gerekli görüldüğünde RIBA testiyapılır. Eğer bu testte pozitif gelirse HCV RNA miktarının saptanmasındakullanılan PCR testi uygulanır. Anti HCV testi ile tanısı konan Hepatit Cvirüsünü ortadan kaldıracak ilaç ya da önleyici aşı bulunmasa da bu konudaçalışmalar tüm hızıyla devam etmekte ve pek çok yeni ilaç da tedaviprotokollerine eklenmektedir. Tedavide amaç yüksek enzim seviyesi olarakbilinen transaminaz seviyesinin düşürülmesi, karaciğer dokusunda HCV RNA’nınyok olması, karaciğerde oluşan bozulmanın tamamen iyileşmesi, bulaşıcılığınazalması ve eğer varsa semptomların giderilmesidir.
Anti HCV pozitif ne anlama gelir?
Dünya Sağlı Örgütü’ne göreTürkiye’de yaklaşık olarak %1,5 oranında görülen Hepatit C bir RNAvirüsüdür. Kişinin karaciğerini hedef alan, tedavi edilmediğinde hayatisonuçlara neden olabilen virüs, %1 ile %2 oranında kansere yol açar. Hepatit Cvirüsü bulaştığında karaciğerde yapısal değişiklikler yaparak siroz hastalığınaneden olur. Ancak siroz gelişimi 5 ile 50 yıl gibi geniş bir zaman dilimindegerçekleşebilir. Son evrelerine kadar belirti göstermeyen hastalık, çoğunluklakişinin farklı nedenlerle incelendiği ya da kan bağışında bulunduğu sıradaöğrenilir. Bu yüzden şüpheli bir kan teması sonrasında mutlaka Anti HCV testiyaptırılmalıdır. Anti HCV Pozitif değeri, kişinin vücudunda Hepatit C virüsünekarşı antikor varlığını ya da farklı bir deyişle Hepatit C virüsünün kişiyebulaştığını gösterir. 0.9 IU/mL olan sınır değerin üzerindeki tüm değerler HCVpozitifliğini işaret eder. Ancak yalancı pozitifliğe karşı test birkaç keztekrar edilir. Hiç Hepatit C virüsünden enfekte olmamış kişilerde dahi zamanzaman görülebilen HCV pozitifliğinin netleştirilmesi için HCV RNA miktarınınsaptanmasında kullanılan PCR testi uygulanır. Yapılan testler sonrasında AntiHCV pozitif sonuç alınması kişinin Hepatit C hastası olduğunu; virüsün etkisizbir şekilde kişide bulunduğunu ya da Hepatit C hastalığını atlattığınıgösterebilir. Ancak HCV pozitifliği, hastalığın hangi evrede olduğu ya da aktifolup olmadığı konusunda bilgi vermez. Bu bilgi için HCV RNA testiuygulanmalıdır. Bu test sonucunda da Hepatit C pozitifliği alınması durumunda kişi,tedavi için hekimi ile birebir olarak görüşmelidir. Hekim, çoğunluklahastalığın evresine bağlı olarak farklı tedavi yöntemleri uygular. Erkendönemde tanısı konan ve tedavisi başlanan hastaların yaklaşık olarak %85’iiyileşme gösterir. Düzenli olarak kontrol edilmesi gereken Hepatit Chastalarının alkol tüketmesi ve bitkisel ilaç kullanması kesinlikle önerilmez.Herhangi bir medikal ilaç kullanımından önce de mutlaka hekimedanışılmalıdır.
Anti HCV negatif ne anlama gelir?
Cinsel ilişki, kan teması, iğnebatması gibi şüpheli durumlarda vücutta Hepatit C virüsüne bağlı olarak AntiHCV antikorlarının üretilip üretilmediğinin anlaşılması için mutlaka AntiHCV testi yaptırılmalıdır. Sıklıkla sorulan Anti HCV ne demek sorusunaverilebilecek bir diğer yanıt da budur. Şüpheli durumlarda ya da farklı testlersırasında yapılan Anti HCV testinin negatif sonuçlanması, kişinin Hepatit Cvirüsü tarafından enfekte olmadığını gösterir. Ancak testin negatif çıkması,kişiye Hepatit C virüsünün bulaşmadığının göstergesi de değildir. Bazıdurumlarda kişi enfekte olsa dahi vücudu henüz Anti HCV antikoru üretmediğiiçin test, negatif olarak sonuçlanabilir. Bu yüzden şüphe duyulan temaslardansonraki 3. aydan itibaren test yapılmalıdır. Yüksek şüphe varlığında ve hekim uygungördüğünde ise test, 6 ay sonra tekrar edilmelidir.
Anti HCV sonucu
Hepatit C, hafif seyirli olabileceğigibi yaşam boyu süren ve pek çok farklı hastalığa yol açan bir tür RNAvirüsüdür. Birden fazla kez kullanılan iğne, ortak kullanılan jilet, diş fırçasıgibi aletlere kan bulaşması sonucu kişiden kişiye bulaşabilen Hepatit C,taşıyıcı anneden bebeğe ya da cinsel ilişki sonucu da kişiye bulaşabilir. Butür riskli durumlarla karşılaşılması durumunda mutlaka Anti HCV testiyaptırılmalıdır. Anti HCV testinin pozitif olması, kişinin vücudunun Hepatit Cvirüsüne karşı antikor ürettiği ya da farklı bir deyişle kişiye Hepatit Cvirüsünün bulaştığını gösterir. Anti HCV testinin negatif olması ise kişiyehepatit C virüsünün bulaşmadığı ya da bulaşmış olsa bile vücudun henüz antikorüretmediğini gösterir. Bu yüzden Anti HCV sonucunun netleştirilmesi için testbir süre sonra tekrarlanır. Emin olunamayan bazı durumlarda ise hekim gerekligördüğünde kişinin RIBA ve PCR testlerini yaptırmasını isteyebilir.
Amilaz nedir?Amilaz değeri neden yükselir?
Amilaz nedir?
Bir kan testi yaptıran ve bakılandeğerlerin arasında amilaz adlı parametreyi gören hastaların birçoğu, amilaz nedemek sorusunun yanıtını aramaktadır. Bir sindirim enzimi olan amilaz, karbonhidratlarındaha küçük parçalara ayrıştırılmasını sağlayarak sindiriminde önemli birbasamağın tamamlanmasını sağlar. Enzimin büyük bir çoğunluğu mide ile omurganınarasında yer alan pankreastan salgılanırken daha az miktarlarda üretilen alfaamilaz adlı bir formu da tükürük bezleri tarafından salgılanarak tükürüksıvısının içerisinde ağız boşluğuna bırakılır. Bu da karbonhidratlarınsindiriminin ağızda başlamasının nedenidir. Rutin kan testlerinde vücuttakienzim salgılarının normal şekilde çalışıp çalışmadığının kontrol edilmesi veyapankreası etkileyen herhangi bir hastalığın varlığının araştırılması gibiamaçlarla amilaz testi yapılabilir. Amilaz idrar testi ve kan testi ilearaştırılabilir, fakat genellikle farklı kan değerleri ile birlikte istendiğindenkan testi şeklinde uygulanır. Kandaki amilaz seviyesini etkileyebilen birçokfarklı sağlık sorunu mevcuttur. Bu gibi bir durumdan şüphelenilmesi veyapankreasın işlevinin araştırılmak istendiği durumlarda hekimler tarafındantalep edilen amilaz testi sonucunun, normal değerlerin dışında olmasıhalinde soruna neden olan kaynağın araştırılması için daha ileri tanıtestlerinin uygulanması gerekir.
Amilaz testi nasıl yapılır?
Amilaz testi basit bir kan testininiçerisinde farklı enzim ve kan parametreleri ile bir arada incelenerekdeğerlendirilebilir. Bu testin yapılacağı kişiler genellikle kan testiöncesinde dikkat edilmesi gereken noktalar konusunda hekimleri tarafındanbilgilendirilir. Kullanılan bazı ilaçlar kan testlerinden elde edileceksonuçları etkileyebildiğinden test öncesinde kullandıkları ilaçlar konusundadoktorlarına mutlaka bilgi vermelidir. Testten önceki süreçte belirli bir süreboyunca (8-10 saat) açlık gerekebilir. Aynı zamanda test öncesinde alkolkullanımından da kaçınılmalıdır. Bu konularda hekimleri tarafındanbilgilendirilen hastalardan sağlık kuruluşlarının kan alma bölümlerinde kolveya el üzerindeki uygun bir damardan bir iğne yardımıyla kan örneği alınır velaboratuvara gönderilir. Sonuçlar genellikle aynı gün içinde veya en geç ertesigün çıkar. Basit bir kan testi olan amilaz testi önemli bir riske sahipdeğildir. Fakat tüm kan testlerinde olabileceği gibi tansiyon düşüklüğü,bayılma, kanın alındığı bölgede şişlik, morarma ve ağrı hissi gibi sorunlaroluşabilir. Bunların önlenebilmesi için kan örneğinin alınmasının ardındanhastalar belirli bir süre oturarak dinlendirilmelidir. Kanın alındığıbölgeye 5-10 dakikalık bir süre boyunca sürekli olarak sterilpamuk bastırılmalıdır.
Amilaz testi hangi durumlarda yapılır?
Kandaki amilaz enzimi seviyeleriniaraştırmaya yönelik yapılan kan testleri, genellikle hekimler tarafındanbelirli bir hastalığın araştırılması için veya rutin kontroller esnasındaistenir. Büyük bir kısmı pankreas tarafından üretilen amilaz enzimi, pankreastaherhangi bir nedene bağlı olarak gelişen hasarlar veya hastalıklar nedeniyleartıp azalabilir. Enzimin kandaki miktarı normal aralıkların altında isepankreasın yeterli düzeyde çalışmadığı öngörülebilmekle birlikte bu kesin tanıiçin yeterli değildir. Dolayısıyla böyle bir sonuçla karşılaşılması durumundadaha ileri tanı testlerinin uygulanması gereklidir. Amilaz seviyesinin yüksekolması ise pankreasta oluşabilecek akut ve kronik pankreatitler, iyi veya kötühuylu tümörler ve tıkanıklıklardan kaynaklı olabilir. Buna ek olarak amilazseviyesinin yükselmesi bazı durumlarda doğrudan bir pankreas hastalığı ileilgili olmayıp pankreası etkileyebilecek farklı bir hastalığa bağlı olarak daortaya çıkabilir. Akciğer kanseri, yumurtalık kanseri, safra kesesihastalıkları, sindirim sistemi hastalıkları, böbrek hastalıkları ve tükürükbezi hastalıkları yüksek amilaz düzeylerine sebep oluşturan bazıhastalıklardır. Tüm bu durumlar kan testinden elde edilen sonuçların hekimtarafından değerlendirildikten sonra detaylı muayene ve görüntülemetekniklerinin incelenmesiyle birlikte tanının koyulması aşamasında göz önündebulundurulur. Enzim seviyesinde değişikliklere neden olan sorunun belirlenmesiile tedavi sürecine vakit kaybedilmeden başlanmalıdır.
Amilaz testi sonuçları nasıl değerlendirilir?
Amilaz enzimi çoğunlukla sindirimsalgıları içerisinde bulunmakla birlikte kanda da belirli bir miktarda yeralır. Yapılan kan testlerinde amilaz enzimine ilişkin normal kabul edilen değeraralıkları laboratuvardan laboratuvara, yapılan test yöntemine veya kişiye görefarklılık gösterebilir. Fakat enzim için yaklaşık olarak normal değer aralığı19-86 U/L olarak belirtilebilir. Enzim seviyesinin bu değerlerin altında olmasıamilaz düşüklüğü, üzerinde olması ise amilaz yüksekliği olarak değerlendirilir.Sınırda yükseklik olarak tanımlanabilen birkaç puanlık değişiklikler genelliklefazla bir önem arz etmez. Vücudun olağan seyri ve geçirilen basitenfeksiyonlarla ilişkilendirilebilir. Fakat amilazın çok düşük olması pankreashasarı, pankreas kanseri, böbrek ve karaciğer hastalıkları, gebelikte görülenpreeklampsi hastalığı ile kistik fibrozis gibi hastalıkları işaretedebilmektedir. Yüksek amilaz enzimi düzeyleri en yaygın olarak pankreatitolarak da bilinen pankreas iltihabını düşündürür. Özellikle akut pankreatitvakalarında serum amilaz değeri üst sınıra oranla 4 ile 6 kat daha yüksekolabilir. Bunun haricinde amilaz yüksekliği nedenleri arasında sayılabilecekbazı durumlar şunlardır:
- Pankreas,akciğer ve yumurtalık kanserleri
- Safrakesesindeki tıkanıklık ve taş oluşumları
- Gastroenterit
- Peptik ülser
- Dış gebelik(ektopik gebelik)
- Safrakanalları, pankreas veya bağırsaklarda oluşan tıkanıklıklar
- Tükürük bezitümörleri
- Kabakulak vetükürük bezlerini etkileyen benzeri hastalıklar
- Diyabetikketoasidoz
Amilaz düşüklüğü ve yüksekliği nasıl tedavi edilir?
Amilaz enziminde düşüklüğe oranlayükseklik daha yaygın olarak görülen bir sorundur. Bu gibi durumlarda öncelikliolarak enzimdeki düşüş veya yükselmeye neden olabilecek yukarıda belirtilenolası nedenlerden hangisinin sorunun temelinde yattığına ilişkin ileri tanıtetkikleri yapılmalıdır. Tanıyı destekleyici daha farklı kan testlerinin yanısıra ultrasonografi, manyetik rezonans (MR), bilgisayarlı tomografi (BT) gibigörüntüleme tekniklerinden de yararlanılarak hastalığın teşhisi net olarakkonulduktan sonra tedavi sürecine derhal başlanmalıdır. Altta yatan hastalığayönelik uygulanan tedaviler sonucunda amilaz enziminin kandaki düzeyleri denormale dönebilir. Özellikle pankreatit vakalarında hastalığa yönelik erkendönemde başlatılan tedaviler ile pankreas hasarları önlenerek ileridekarşılaşılabilecek ciddi sorunlar önlenebilmektedir.
Amilaz enzimi pankreas hastalıklarıbaşta olmak üzere birçok hastalığın tanı ve tedavi sürecinde araştırılan birkan parametresidir. Eğer siz de amilaz enzimini de içeren bir rutin kantestinden geçmek istiyorsanız bir sağlık kuruluşuna başvurarak hekiminize kantesti yaptırmak istediğinizi belirtebilirsiniz. Yapılan testler sonucundaamilaz enzimi veya farklı bir kan değerinizde bozukluk olduğunun tespitedilmesi durumunda ciddi komplikasyonlar gelişmeden tedavi sürecinizi bir anönce başlatabilirsiniz.
ALT nedir
Karaciğer fonksiyon testlerininuygulandığı birçok birey, ALT ve AST nedir sorusunun yanıtını araştırır. Alaninaminotransferaz (ALT); bir enzim türü olup esas olarak karaciğerde, azmiktarlarda ise böbrek ve diğer organlarda bulunur. Aynı zamanda serum glutamikpiruvik transaminaz (SGPT) olarak da adlandırılır. Besinlerle birlikte vücudaalınarak sindirime uğradıktan sonra karaciğere ulaşan besin ögelerinin enerjiyeçevrilmesinde görev yapar. Normal şartlarda bu enzim karaciğer hücrelerininiçerisinde yer alır, kan dolaşımında ise ölen karaciğer hücrelerinden kaynaklıolarak eser miktarda bulunur. Kandaki ALT seviyesinin normalin üzerinde olması,karaciğer harabiyetinin güçlü bir göstergesidir. Karaciğerde oluşabilecekharabiyetler birçok hastalıktan kaynaklı olabilmektedir. Tedavi sürecininplanlanması ve karaciğer yetmezliği tablosu gelişmeden harabiyetin önlenmesiaçısından ALT ve diğer karaciğer enzimlerinin yüksekliği tespit edildiktensonra daha ileri tanı testleri yapılmalıdır. Enzimin kandaki düzeyi ne kadaryüksekse harabiyetin o kadar ciddi boyutta olduğu söylenebilir. Basityükselmeler sağlıksız, dengesiz ve aşırı yağlı beslenme, karaciğer yağlanmasıgibi durumlardan kaynaklı olarak ortaya çıkabilir. Fakat daha ileri boyuttakiyükselmelere yönelik olarak bir an önce tedavi süreci başlatılmalıdır.
ALT testi oldukça basit olarakuygulanabilen yalnızca kan alımı gerektiren bir işlemdir. Kan testi içinönceden özel bir hazırlık yapılması gerekmez, fakat doktorunuzun ALT ve diğerkaraciğer fonksiyon testlerinin yanında kan şekeri ve hemogram gibi farklıtestler de istemesi ihtimaline karşılık sabah aç karnına gidilmesi daha sağlıklıolacaktır.
ALT testi hangi durumlarda yapılır?
ALT testi; AST, LDH gibi diğerkaraciğer fonksiyon testi belirteçleri lie birlikte karaciğer hastalıklarındanşüphelenildiği durumlarda veya rutin sağlık taramaları sırasında hekimlertarafından istenen testler arasında yer alır. Karaciğer hastalıkları veyahasarı için şüphe uyandırabilecek aşağıdaki durumlar, ALT testininyapılmasındaki en önemli nedenler arasında yer alır:
- Karın vemide bölgesinde şişlik ve ağrı hissiyatı
- Midebulantısı ve kusma
- Sarılık olarakda bilinen gözlerin beyaz kısmı ile cilt yüzeyindeki sararma durumu
- Hızlı kilokaybı
- Sürekliyorgunluk hissi
- Ciltyüzeyinde nedensiz kaşıntılar
- Koyu renkliidrar
- Açık renklidışkı
Yukarıdaki faktörlerin yanı sırasürekli olarak alkol kullanma alışkanlığı bulunan kişilerde karaciğerharabiyeti riskinin daha yüksek olması nedeniyle ALT testleri daha sıkuygulanır. Ayrıca ailesinde karaciğer hastalığı öyküsü bulunan, daha öncedenherhangi bir hepatit virüsüne bağlı enfeksiyon geçirmiş olan, karaciğerdehasara sebep olma ihtimali bulunan ilaçları kullanan kişilerde düzenli olarakALT ve diğer karaciğer enzimlerinin kandaki seviyeleri kontrol edilmelidir.
ALT yüksekliği ve düşüklüğü neden olur?
Sağlıklı erkek bireylerde kandakiALT seviyesi 10-40 U/L, kadınlarda ise 7-35 U/L aralığında olmalıdır. ALTdüzeyinin bu değerlerin altında bulunmasının genellikle tıbbi açıdan bir anlamıve tehlikesi bulunmamaktadır. Dolayısıyla rutin bir kan testinin sonucunda ALTseviyesinin düşük olduğunu gören ve ALT neden düşer diye merak eden kişilerinendişe etmesine gerek yoktur. Fakat bu değerlerin üzerinde tespit edilenALT’nin nedenine yönelik olarak daha ileri tanı testleri uygulanmalıdır. ALTneden yükselir sorusunun yanıtına gelinecek olursa, karaciğerde harabiyete vedolayısıyla da ALT seviyelerinin yükselmesine neden olabilecek en yaygınsorunlar ve risk faktörleri şunlardır:
- Karaciğeryağlanması
- Sürekliolarak kullanılan ağır ilaçlar veya bilinçsiz ilaç kullanımı
- Aşırı alkolkullanımı
- Obezite
- Diyabethastalığı
- Kolesterolilaçları
- Kalpyetmezliği
- Hepatit A, B ve Cenfeksiyonları
- Siroz
Yukarıdaki sorunların haricindeailesinde karaciğer hastalığı öyküsü bulunan kişilerin karaciğer hastalıklarınayakalanma riski diğer bireylere oranla daha yüksektir. Bu nedenle bu bireylerdüzenli olarak karaciğer fonksiyon testlerini yaptırmaya özen göstermelidir.Aynı zamanda karaciğer hastalıklarından korunabilmek adına tüm bireyler hepatitaşılarını zamanında yaptırmalıdır.
ALT yüksekliği durumunda ne yapılmalıdır?
ALT genellikle bir dizi karaciğerfonksiyon testi uygulamasının bir parçası olarak yapılır. Bu testlerde farklıprotein ve enzimlerin kandaki düzeyleri ölçülerek karaciğerin yeterli düzeydeçalışıp çalışmadığı ile karaciğer hasarının olup olmadığı araştırılır. Yüksekolarak tespit edilen ALT seviyeleri genellikle karaciğer enfeksiyonu,hepatosteatoz (karaciğer yağlanması), siroz, hepatit, karaciğer kistleri vekanserleri ile buna benzer hastalıkları işaret eder. Bu durumda karaciğerradyolojik görüntüleme teknikleri ile incelenmeli, fiziksel muayene yapılmalıve daha ileri düzey kan testleri uygulanmalıdır. Altta yatan hastalığın tanısınet bir şekilde konulduktan sonra karaciğerdeki hasar oluşumunun bir an önceönlenebilmesi için tedavi süreci başlatılmalıdır. Karaciğerde herhangi birenfeksiyonun tespit edilmesi durumunda antibiyotik ve antiviral ilaç tedavileriderhal başlatılmalıdır. Karaciğerde tümör tespit edilmesi durumunda butümörlerin boyutu da göz önünde bulundurularak hekimin önerdiği durumlardabiyopsi alınarak tümörün kanserleşme eğiliminde olup olmadığı araştırılmalı,gerekli görüldüğü takdirde cerrahi operasyonlar yardımıyla tümörçıkartılmalıdır. Patolojik incelemeye gönderilen tümörün kötü huylu olduğununtespit edilmesi durumunda çevre doku ve organlara yayılım gösterip göstermediğiaraştırılarak gerekli durumlarda onkolojik tedavi başlatılmalıdır. Karaciğerinen büyük düşmanlarından biri alkol olduğundan alkol kullanımı söz konusuise bu alışkanlık bir an önce bırakılmalıdır.
Karaciğer hastalıklarınıntedavisinde ve dolayısıyla ALT seviyesinin düşürülmesinde oldukça etkili olanbir diğer faktör de dengeli beslenmedir. Tüm karaciğer hastalıklarında vekaraciğer yağlanması durumunda sağlıklı besinler ile oluşturulmuş az yağlı birbeslenme planı uygulanmalıdır. Folik asit alımına gereken özen gösterilmelidir.Karaciğer dostu olan enginar, lahana, ıspanak, yeşil yapraklı tüm sebzeler,kuşkonmaz, pancar gibi besinlerden mevsime uygun olanlar düzenli olaraktüketilmelidir. Karaciğer enzimleri yüksek olan bireylerin ilaç kullanımıkonusunda da çok dikkatli olmaları gerekir. İlaçların metabolize edilmesi vevücuttan uzaklaştırılmasında görev yapan karaciğerin zarar görmemesi açısındanALT ve diğer enzimleri yüksek olan hastalar sağlık kuruluşlarınabaşvurduklarında hekimlerine bu durumu bildirmeli ve karaciğere zararvermeyecek ilaçların reçetelenmesini istemelidir. Düzenli egzersiz isekaraciğer sağlığının korunması ve iyileştirilmesi üzerinde etkili olan birdiğer faktördür. ALT seviyesini düşürmek ve karaciğer sağlığını korumak isteyenbireyler kendilerine bir egzersiz planı oluşturarak buna uyum sağlamalı, sporuyaşamın bir parçası haline getirmelidir.
Eğer siz de herhangi bir karaciğerhastalığına sahipseniz veya son 6 ayda rutin karaciğer fonksiyon testleriniziyaptırmadıysanız hemen bir sağlık kuruluşuna başvurarak muayene olabilir,doktorunuzdan ALT ve diğer karaciğer fonksiyon testlerini size uygulamasınıisteyebilirsiniz. Karaciğer enzimlerinizde bir yükseklik tespit edilmesidurumunda hastalığınıza yönelik detaylı tetkiklerinizi yaptırarakkaraciğerinizde hasar oluşumunu önleyebilir, aynı zamanda erken dönemde tedavisürecinizi başlatarak ileride karşılaşabileceğiniz daha ciddi sağlık sorunlarınınönüne geçebilirsiniz.
Ağız kuruluğu neden olur?
- İlaç tedavisi ve özelliklede çoklu ilaç kullanımı ağız kuruluğunun enönemli nedenleri arasındadır. Alerji önlemek için kullanılan antihistamikler,ağrı kesiciler, burun açıcı ilaçlar, diüretik ilaçlar, tansiyon ve depresyon ilaçlarıağız kuruluğuna neden olabilir.
- AİDS, hodgkin, diyabet ve Parkinson hastalıklarının semptomları arasındaağız kuruluğu yer alır.
- Kanserin tedavisinde kullanılan radyasyon terapisi ve kemoterapi tedavisihastanın tükürük bezlerine zarar verir. Bu tedaviler sonucunda kalıcı ya dageçici ağız kuruluğu oluşabilir.
- Sjögren sendromu gibi romatizmal hastalıklar, tükürük bezi hastalıklarıAnoreksiya Nervoza ve Tip1 diyabet gibi hastalıklar da ağız kuruluğuna nedenolabilir.
- Ağızdan solunum gerektiren enfeksiyon hastalıkları ve hormonaldeğişiklikler (menopoz, andropoz, hamilelik vb.) ile baş ve boyun iritasyonugibi rahatsızlıklar ağız kuruması nedenleri arasındadır.
Ağız kuruluğu belirtileri nelerdir?
Ağız içinde tükürük azalmasına bağlı olarak diş çürüklerinde artışgözlenir. Ayrıca ağız mukozasında enfeksiyonlar gelişebilir. Bunlara ekolarak en yaygın görülen ağız kuruluğu belirtileri:
- Nefesin kötü kokması
- Boğazda kuruluk hissi
- Susamada artış
- Ağızda yapışkanlık hissi
- Yutkunmada ve konuşmada güçlük
- Takma diş kullananlarda dişi takmada zorlanma
- Ağızda metalik tat gibi anormal tat hissi
- Ağızda yanma sendromu olarak da bilinen dil ağrısı
Ağız kuruluğu tanısı
Ağız kuruluğunun tanısında hastanın ekmek, bisküvi gibi kuruyiyecekleri içecek kullanmadan yutup yutamadığı ve hastanın konuşurken zorlanıpzorlanmadığı değerlendirilir. Diş hekimi tarafından hastanın tükürük akış oranıhesaplanır. Tükürük akış oranının ölçülmesi için hastaya bir parça parafinverilerek çiğnemesi istenir. Hastanın ürettiği tükürük miktarıdeğerlendirilerek ağız kuruluğu tanısı koyulabilir. Normalde ağız içindekitükürük salgısı miktarı 5 mililitrenin üzerindedir. Tükürüğün akış hızı ise 5dakikada 2.5 mililitrenin üzerindedir. Eğer hastanın tükürük miktarı ve akışhızı bu değerlerin altında ise ağız kuruluğundan söz edilebilir.
Ağız kuruluğu tedavisi
Ağız kuruluğunun tedavisi hastalığın nedenine göre yapılır.Altta yatan nedenin tedavisine ek olarak tükürük bezlerini çalıştıran ilaçlarkullanılabilir. Ksilitol içeren sakızların yemek ya da hafif yiyeceklerdensonra çiğnenmesi tükürük akış oranını artırıcı etki gösterir. Kişinin çiğnemekabiliyetinde sorunlar varsa ksilitollu tablet ya da pastiller önerilir. Ağızkuruluğu semptomlarını önlemede en etkili yollardan biri tükürük substratlarıdır.Düzenli olarak kullanılan bu substratlar eczanelerde hazırlanabildiği gibiticari olarak da satılır. Antimikrobiyel ajanlar, sebze veya zeytinyağı içerentükürük jelleri ve yağ içeren nazal sprey ve damlalarda ağız kuruluğununtedavisinde kullanılır.
Boğaz kuruluğuna ne iyi gelir?
Boğaz kurluğunu önlemek için ağız hijyenine dikkat edilmesi gerekir. Hergün düzenli olarak dişler fırçalanmalı ve diş arasındaki boşluklar diş ipiyletemizlenmelidir. Florürlü diş macunları, florür içeren ağız çalkalama suları veflorür içeren tablet ya da sakız kullanımı da boğaz kuruluğuna iyi gelebilir.Özellikle takma diş kullananların ağız hijyenine çok daha fazla dikkat etmesigerekir. Diş protezinin altında herhangi bir enfeksiyon söz konusu ise takmadişler ağızda tutulmamalı ve gece kuru ve ağzı hava alan bir kap içinealınmalıdır. Bol su içilmesi ve içilen sıvıların şekersiz olmasına dikkatedilmesi boğaz kuruluğunun önlenmesine yardımcı olur. Alkol, sigara, şekerliyiyecekler ve alkollü içeceklerden uzak durulması ve sakız çiğnemealışkanlığının kazanılması da boğaz kuruluğunun önlenmesinde etkili olabilir.
Travmatik El Yaralanmaları
El yaralanmaları, genellikle işkazaları, ev ve trafik kazaları sonrasında oluşmaktadır. El yaralanmalarıkesici bir cisim ile oluşabileceği gibi ezilme ya da parçalanma şeklinde demeydana gelebilir. Elektrik, asit ya da sıcak yanığı da elde yaralanmaya nedenolabilir. Çoğu yaralanmada bir çok travma şekli birlikte yer almaktadır.Yaralanma sonrası elde sadece bir ezilme ya da cilt kesisi oluşabileceği gibi,çeşitli kırıklar, damar, sinir ya da tendon kesileri, doku kayıpları ya daparmak kopması gibi uzuv kayıpları oluşabilir.
Travmatik el yaralanmaları acil servisolgularının %10’unu, tüm yaralanmaların ise %6,6-28,6’sını oluşturur. Bu türyaralanmalar erkeklerde daha sık görülür. Sinir yaralanmalarında erkek oranı%71-85 arasında iken metakarp ve parmak kırıklarında %38-62 oranındadır ve yaşortalaması 28-32 arasındadır. Kadınlarda daha az oranda görülen buyaralanmalarda yaş ortalaması erkeklerden daha fazladır (ortalama 36 yaş).Yaralanmalar öncelikli olarak endüstriyel işlerde (%50’sinden fazlası), ev işlerinde,trafik kazalarında, spor aktivitelerinde olur.
El yaralanmalarında deri örtüsü, eklem,kas, tendon, kemik, damar ve sinir gibi yapıların hasarı sonucu elfonksiyonları olumsuz yönde etkilenir. Onarılmış dokuların iyileşme süresi,tespit şekli ve rehabilitasyon yöntemleri birbirinden farklıdır. Bu nedenletedavinin bir uyum içinde ve diğer dokulara zarar vermeyecek şekildedüzenlenmesi gerekir.
Total Eklem Protezi (Kalça, diz, diğer)
Total Eklem Protezi; kireçlenme, enfeksiyonlar, romatizmalhastalıklar, travma ya da doğuştan yapısal bozukluklar nedeniyle, eklemlerinkıkırdak yüzlerinde oluşan bozulmalar zamanla ilerleyerek ciddi ağrılara vehareket kısıtlılığına neden olabilir. Bu durum hastaların yaşam kaliteleriniazaltabilir ve kronik bir mutsuzluğa dönüşebilir.
İlaçlar, eklem içi enjeksiyonlar ve fizik tedavi yöntemleri ile ağrıkontrolünün sağlanamadığı ve hareket kısıtlılığının giderilemediği durumlarda,günlük yaşam aktiviteleri ileri derecede kısıtlanmış ve eklem kıkırdağındaileri harabiyet olan hastalarda total eklem portezi en uygun tedaviseçeneğidir. Total eklem protezi, bozuk eklem yüzeyinin yapay materyallerledeğiştirilerek ekleme tekrar fonksiyon ile stabilite kazandırılmasını ve mevcutağrıların ortadan kaldırılmasını amaçlamaktadır. Tüm dünyada olduğu gibiülkemizde de son yıllarda total eklem protezi uygulamaları giderek artanoranlarda yapılmaktadır.
En çok uygulan eklemler diz ve kalçaprotezleridir. Bununla beraber omuz, dirsek, el parmakları, ayak ve el bileğiprotezi uygulamaları yapılabilmektedir.
Total eklem protezleri genellikle iki eklem yüzü parçası ve bir adet aramateryalden oluşur. Buzulmuş olan eklem yüzleri çıkartılarak yerleştirilenmetal kısımlar kemiğe sıkıştırılarak ya da kemik çimentosu ile tespit edilir.
İyi yapılmış bir protez uygulaması ile,hastalar açısından yüz güldürücü sonuçlar elde edilmektedir. Protez uygulamasıöncesi hastaların detaylı olarak bilgilendirilmesi, ameliyatın başarısıaçısından çok önemlidir.
Ameliyat Sonrası Süreç
Hem kalça hem de diz protezi ameliyatları genel anestezi ya da bölgeselanestezi (Spinal ve/veya epidural) kullanılarak yapılabilir. Bu seçim hasta vedoktorunun ortaklaşa kararına bağlıdır. Genellikle protez ameliyatı sonrası ilk48 saat içinde hasta ayağa kaldırılarak yürütülmeye başlanır. Yük verme süresikalça protezlerinde görülen bazı özel durumlarda 3 – 6 hafta kadar uzayabilir.Hastanede kalış süresi 3-6 gün arasındadır.
Kalça protezlerinden sonra bir bacağındiğerini çaprazlayacağı bacak bacak üstüne atma ya da alaturka tuvalet gibi alçakyerlere oturma hareketleri tercih edilmemelidir.
Modern protezlerinin çoğu MR uyumlu metallerden imal edilmektedir. Bu nedenleameliyat sahası dıışındaki bölgelere MR çekilmesinde bir sorun yaşanmaz. Metaldedektörlerinden geçerken oluşabilecek sinyallere karşı da ameliyat olduğunuzuve kullanılan protezi açıklayan bir belge almanız uygun olacaktır.
Topuk dikeni nedir?
Topuk dikeni, topuk kemiğinde gelişen sivri uçlu kemik büyümeleridir.Kalkaneus olarak adlandırılan topuk kemiğinin altında kalsiyum birikintilerininoluşturduğu yapılardır. Röntgen filminde, topuk dikeni 1 – 1,5 cm kadar çıkıntışekilde görülebilir. Röntgende görünür kanıt olmadığında durum bazen“topuk dikeni sendromu” olarak isimlendirilebilir.
Topuk dikeni altta yatan bir sağlık sorununa bağlı olarak gelişebileceğigibi bağımsız olarak da görülebilir. Topuğun önünde ayak kemerinin hemenaltında ya da topuğun arkasında bulunabilir. Topuğun arkasında gelişen topukdikeni sıklıkla aşil tendonunun iltihaplanması ile ilişkilendirilir. Aşiltendiniti olarak bilinen bu iltihabi durumda ayağın ön kısmına basınçuygulanması hassasiyet ve topuk ağrısında artışa neden olur. Topuğun önkısmında görülen topuk dikeni ise sıklıkla plantar fasiit ile ilişkilidir.Plantar fasiit, ayağın altından geçen ve topuk kemiğini ayak parmaklarınabağlayarak plantar fasya adı verilen fibröz bağ dokusunun ağrılı biriltihabıdır.
Topuk dikeni neden olur?
Topuk mahmuzları, topuk kemiğinin alt kısmında birkaç ayboyunca kalsiyum birikmesi meydana gelince oluşur.
Yumuşak doku tendonları, kaslar veya plantar fasyanın kronik olarakgerilmesi ve tekrar tekrar yırtılması sonucu oluşan lokal iltihabi süreç,kalsiyum birikmesinin yaygın bir nedenidir. Plantar fasya topuk kemiğini ayakparmaklarına bağlayan bağ dokusu şerididir. Topuk dikeni, özellikle uzun koşuve atlama yapan sporcular arasında yaygındır.
Topuk dikeni için risk faktörleri şunları içerir:
- Topuk kemiğine, bağlara ve topuk yakınındaki sinirlere aşırı stresuygulayan yürüyüş anormallikleri
- Özellikle sert yüzeylerde tempolu yürüyüş veya koşu
- Uyumsuz veya kötü giyilmiş ayakkabılar, özellikle uygun kemer desteğiolmayanlar
- Aşırı kilo ve obezite
Plantar fasiit ile ilişkili diğer risk faktörleri şunlardır:
- İlerleyen yaş, plantar fasyanın esnekliğini azaltır ve topuğu koruyan yağyastığını incelterek riskte artışa neden olur.
- Kadınlarda daha sıktır.
- Topuğa darbe almak ya da ayak burkulması gibi nedenlerle ayakta yumuşakdoku hasarı topuk dikenine yol açabilir.
- Şeker hastalığı
- Günün çoğunu ayakta geçirmek
- Sık sık ve kısa süreli, aşırı fiziksel aktiviteler yapmak
- Düz tabanlık veya yüksek ayak kemerine sahip olmak
Topuk dikenine neden olabilecek bazı tıbbi durumlar da vardır. Bu durumlarşunları kapsar:
- Reaktif artrit (Reiter hastalığı)
- Ankilozan spondilit
- Diffüz idiopatik iskelet hiperostozu
- Plantar fasiit
- Aşil tendiniti
Topuk dikeni belirtileri nelerdir?
Topuk dikeni sıklıkla herhangi bir belirti vermez. En sık görülenşikâyetler aralıklı veya kronik ağrıdır. Özellikle topuk dikeninin oluşumnoktasında iltihaplanma meydana gelirse özellikle yürürken ya da koşarken ağrıgörülebilir. Genel olarak, ağrının nedeni topuk dikeni değil, bununla ilişkiliolan yumuşak doku yaralanmasıdır.
Birçok insan, topuk dikeni ve plantar fasiitte görülen ağrıları sabah ilkayağa kalktıklarında ayak tabanlarına bıçak saplanması veya iğne batmasışeklinde tarif eder. Ağrı daha sonra rahatsız edici bir acıya dönüşür.Genellikle uzun süre oturduktan sonra ayağa kalkıldığında keskin ağrı geridöner. Topuk dikeninde görülen diğer belirtiler şunları içerebilir:
- Topuk önünde inflamasyon ve şişlik
- Etkilenen bölgede ve çevresinde ısı artışı
- Topuk altında küçük, çıplak gözle görülebilen kemik benzeri çıkıntı
- Çıplak ayakla yürümeyi zorlaştıran topuk altındaki hassasiyet
Topuk dikeni nasıl anlaşılır?
Topuk dikeni olduğu düşünülen belirti ve şikâyetlerle sahip bireylerdetanı için ayak röntgeni çekilebilir. Kemik çıkıntının röntgen filmindegörülmesi, topuk dikeni varlığından emin olmanın tek yoludur. Bazı insanlardahiçbir belirti görülmediği için, topuk dikeni sadece başka bir nedenden dolayıröntgen çekilmesiyle keşfedilir.
Topuk dikeni tedavisi nasıl yapılır?
Topuk dikeni tedavisinde amaç ayağa binen basıncı azaltmak, ağrı veiltihabı kontrol altına almak, doku iyileşmesini teşvik etmek ve yumuşakdokuların esnekliğini artırmaktır. Topuk dikeni için yapılan tedaviler şunlarıiçerebilir:
- İstirahat. Bol miktarda istirahat ayağauygulanan baskıyı azaltarak etkilenen bölgedeki iltihabi durum ve ilişkili ağrıve şişliğin azaltılmasına yardımcı olabilir.
- Buz tatbiki. Buz tatbiki iltihabı baskılayarak ağrıve şişliği azaltmaya yardımcı olabilir.
- Ortez kullanımı. Bu amaçla kullanılanhalka şeklindeki tabanlıklar topuktaki baskıyı almak için ayakkabının içineyerleştirilerek kullanılır.
- Gece ateli ve alçıları
- Germe egzersizleri
- Fizik tedavi
- Darbe emici spor ayakkabı giymek. Ayaktaki yumuşakdokulara uygulanan basıncı hafifletmeye ve ağrıyı azaltmaya yardımcı olabilir.
- Antienflamatuar ilaçlar. İltihabi sürecibaskılayarak şişliği azaltmaya yardımcı olur.
- Ekstrakorporeal şok dalgası tedavisi (ESWT). Yüksek enerjilises dalgaları ilgili bölgeye yönlendirilerek plantar fasyadaki hasarıniyileşmesi teşvik edilir.
- Proloterapi. Hasarlı yumuşak dokuya dekstroz gibitahriş edici bir ajan enjekte edilerek iyileşme süreci uyarılır.
- PRP. Kişinin kendi kanından elde edilen doğalbir madde topuk bölgesine enjekte edilir. Bu uygulama doku iyileşmesinihızlandırır.
- Akupunktur. Vücudun belirli bölgelerine batırılansteril iğneler ya da lazer ışınları vücudun iyileşme ve tamir mekanizmalarınıuyarır.
- Steroid enjeksiyonları. Etkilenen bölgedekişişliği ve ağrıları azaltır. Antienflamatuar ilaçların yeterli olmamasıdurumunda kullanılan daha güçlü ilaçlardır.
- Ameliyat. Nadir durumlarda, topuk dikeniniçıkarmak için ameliyat gerekebilir. Çoğu olguda diğer tedavileryeterlidir ve ameliyata gerek kalmaz.
Topuk dikeni iltihaplı bir artrit türü nedeniyle gelişmişse, altta yatandurumun tedavisi ile şikâyetler gerileyebilir.
Topuk dikeni ilacı
Topuk dikeni için geliştirilmiş özel bir ilaç yoktur. Tedavide kullanılanilaçlar iltihabi süreci baskılayarak ve doku iyileşmesini hızlandırarakşikâyetleri kontrol altına almaya yardım eder. Bu amaçla kullanılan ilaçlarşunları içerir:
- Ağrı kesici ve iltihapgiderici ilaçlar: İbuprofen, naproxen gibi ilaçlar doktor kontrolündeağız yoluyla alınabilir.
- Krem, merhem vejeller: İltihap giderici ve ağrı kesici krem, jel ya da merhemler faydalı olabilir.
- Steroidenjeksiyonları: Diğer tedaviler ile yaramazsa ameliyat düşünülmeden önce hasta bölgeyesteroid enjeksiyonları denenir.
Topuk dikeni ameliyatı
Hastaların %90’ından fazlası cerrahi olmayan tedavilerle iyileşir. Diğertedaviler 9 ila 12 aylık sürenin sonunda şikâyetleri tedavi edemezse, ağrıyıhafifletmek ve hareket kabiliyetini iyileştirmek için ameliyat gerekebilir.Cerrahi teknikler şunları içerir:
- Plantar fasyasının serbest bırakılması
- Topuk dikeninin çıkarılması
Ameliyat için uygun adayları belirlemek için ameliyat öncesi muayene vetestler yapılır. Ameliyat sonrası ise istirahat, buz tatbiki, ayağınyükseltilmesi gibi doktorun talimatlarına uyulması gerekir. Bazı durumlarda,hastaların ameliyat sonrası bandaj, atel, atma, cerrahi ayakkabı, koltukdeğneği veya baston kullanması gerekebilir. Topuk dikeni ameliyatının olasıkomplikasyonları arasında sinir ağrısı, tekrarlayan topuk ağrısı, alada kalıcıuyuşukluk, enfeksiyon ve skar adı verilen sert yara izi bulunur. Ek olarak,plantar fasya serbestleştirilme işlemi sonrası ayak krampları, stres kırıklarıve tendinit riski vardır.
Topuk dikeni egzersizleri
Topuk dikeni ayak ve baldırdaki kas ve bağların kısa olması nedeniylekronik gerilmeye maruz kalmalarının bir sonucudur. Bu nedenle bölgede bulunanyumuşak dokuların uzaması ve esnemesine yardımcı olacak egzersizlerşikâyetlerin azaltılmasında etkilidir. Bu nedenle topuk dikeni tedavisineyardımcı olması için düzenli olarak ayak ve baldır germe egzersizleriyapılabilir. Bu amaçla yapılabilecek bazı egzersizler şunlardır:
- Plantar fasya ve baldırların gerilmesi: Ayak tabanı yere paralelolacak şekilde ayak parmakları ile bir basamak ya da bankın üzerinde durulur.Boşlukta kalan ayak topuğu gerginlik hissedene kadar aşağı indirilir. Bupozisyonda birkaç saniye bekleyip topuk tekrar yukarı kaldırılır. Bu hareketbirkaç kez tekrarlanır.
- Plantar fasya ve baldırların gerilmesi: Bacaklar önde uzanmış olarakyere veya yatağa oturulur. Ayak parmakları etrafına havlu sarılır ve havlununuçlarından gerginlik hissedene kadar kendine doğru çekilir.
- Plantar fasyasının gerilmesi: Bir sandalyeye oturulur ve ilgili baldırdiğer bacak üstüne çapraz şekilde yerleştirilir. Ardından ayağın parmaklarıaynı taraftaki elle tutulur kendine doğru çekilir. Oldukça etkili biregzersizdir.
- Baldır kaslarının gerilmesi: Bir duvar veya direğe yaslanılır. Birbacak arkada bırakılarak vücut yükü diğer bacağa verilir. Ardından, arkabacakta bir gerilme hissedene kadar öne doğru eğilinir.
Topuk dikeni nasıl geçer?
Topuk dikeni tedavisi için uygulanabilen çeşitli doğal tedavi seçeneklerivardır. Bunlardan bazıları şu şekilde sıralanabilir:
- Epsom tuzu banyosu. Epsom tuzu magnezyum sülfat içerenve doğal olarak oluşan şifalı bir tuzdur. Topuk dikeni için suya biraz Epsomtuzu serpilir ve ayaklar içine daldırılır. Ayaklar suyun içindeyken topuklarahafifçe masaj yapılabilir.
- Esansiyel yağlarla masaj. Biberiye veya lavantagibi saf esansiyel yağlar antiinflamatuar özelliklerinden dolayı ağrıyıazaltabilir.
- Elma sirkesi. Elma sirkesinin kemikten fazla kalsiyumuçıkardığı ve rahatlama sağladığı bilinir. Birkaç damla elma sirkesi içeren ılıksuya ayaklar batırılır ya da birkaç dakika boyunca topuk etrafına sirke ileıslatılmış havlu sarılır.
- Karbonat. Yarım çay kaşığı karbonat ile 1 çaykaşığı su karıştırarak bir macun hazırlanır ve topuğa masaj yaparak uygulanır.
Skolyoz
Sağlıklı bir omurgaya arkadanbakıldığında tüm omurlar aynı doğrultuda görülür. Herhangi bir nedenle budizilimin bozulmasına ve anormal bir eğriliğin ortaya çıkmasına skolyoz adıverilir. Ülkemizde 12–14 yaş arası çocuklarda yapılan taramalarda omurgaeğriliklerinin % 2 oranında görüldüğü saptanmıştır.
Nasıl Fark Edilir?
Skolyozun erken dönemlerinde genellikle bir yakınma yoktur. Bu nedenle tanıgenellikle tesadüfen konulur. Genellikle ilk bulgu görüntü bozukluğudur. Kötüduruş şekli, bir omuzun diğerinden yukarıda durması, bir tarafta belirginleşenkürek kemiği çıkıntısı, elbiselerin tam olarak vücuda oturmaması (kızlarda etekya da elbise çizgilerinin asimetrik olması) çoğu zaman aile veya öğretmenleritarafından fark edilir.
Skolyozun saptanmasında en kolay yollardan biri öne eğilme muayenesidir.Dizlerini bükmeden her iki eli ile yere değmeye çalışan öne eğilmiş çocuktakaburga çıkıntısı, kalça veya belde asimetri olması skolyozu aklagetirmelidir.
Kime Başvurmalıyım?
Skolyozdan kuşkulandığınızda tanı ve tedavisi için ortopedi ve fizik tedavirehabilitasyon kliniklerine başvurabilirsiniz.
Skolyozun NedenleriNelerdir?
Skolyozun pek çok nedeni vardır, ancak %80 hastada skolyoza neden olan birsağlık sorunu saptanamaz. %20 hastada ise yapısal bir kemik sorunu, sinirsistemi, kas hastalıkları saptanabilir veya yapısal bir bozukluk olmadığı haldeskolyoz, duruş bozuklukları, omurga kırıkları, tümörler, bacak boyueşitsizlikleri nedeniyle oluşmuş olabilir.
Skolyoz TedaviEdilebilir mi?
Skolyoz tedavisinde amaç kozmetik olarak düzgün, dengeli ve ağrısız bir omurgayapısı sağlamak ve oluşabilecek ek sorunları önlemektir. Erken tanı, eğriliğindaha küçükken saptanması ve gerekli önlemlerin alınması ile ilerlemenin önünegeçilmesini sağlar. Tanı ve tedavide her hasta bireysel olarakdeğerlendirilmelidir. Yani her hastanın tedavisi kendine özgüdür.
Skolyozun seyri hastadan hastaya değişkenlik göstermektedir. Skolyozilerleyebilir, aynı derecede kalabilir veya düzelebilir. Tedaviyi belirleyenana faktörlerden biri, bu sürecin öngörülmesidir. Genel olarak kız cinsiyet,skolyozun küçük yaşta ortaya çıkması, iskelet olgunlaşmasının derecesi, çifteğrilikler, eğrilik açısının fazla olması, hastalığın ilerleyebileceğikonusunda uyarıcı olabilir. Bu hastalar daha yakın izlenip, daha yoğun tedavialırlar. Dolayısı ile skolyozlu bir çocuk düzenli aralıklarla konunun uzmanıbir hekim tarafından kontrol edilmelidir.
Skolyoz TedavisindeEgzersiz ve Korsenin Yeri
Egzersiz skolyoz tedavisinde duruşun düzeltilmesinde, esnekliğin artırılmasındave psikolojik olarak hastanın hastalığa olan uyumunu artırmada etkinolmaktadır. Buna karşın tek başına egzersiz yapmak yeterli olmayabilir. Genelolarak cerrahi tedavi gerektirecek kadar olmayan eğriliğin tedavisinde,egzersiz programı ile korseleme birlikte kullanılmaktadır. Korseleme ihtiyacıhastadan hastaya değişiklik göstermektedir. Eğriliğin açısı, ilerleme düzeyi,çocuğun gelişim evresine göre korseleme kararı verilmektedir. Yine, eğriliğinolduğu bölgeye göre farklı korse çeşitleri kullanılabilir.
Skolyoz CerrahiTedavisi
Korse ile ilerlemesi durdurulamayan eğriliklerde, eğriliğin 40 derece üzerindeolması durumunda eğrilik ameliyat ile düzeltilmelidir. Çocuğun yaşı, iskeletsisteminin olgunlaşma derecesi, gelişebilecek komplikasyonların önlenmesigerekliliği ameliyat kararı verilirken dikkate alınmaktadır.
Yetişkenlerde Skolyoz
Skolyoz yalnızca çocuklarda değil erişkinlerde de gözlenebilir. Bunların çoğuçocukluk çağında fark edilmemiş ve erişkin çağa taşınan skolyozlardır. Elliliyaşlardan sonra ise omurgadaki yıpranma nedeni ile skolyoz görülebilmektedir.Çocukluk skolyozundan farklı olarak bu hastalarda en sık yakınma ağrıdır. Ağrıgenellikle ağrı kesici ve fizik tedavi yöntemleri ile tedavi edilir. İskeletbüyümesi durduğu için korseleme nadiren uygulanır. Bu tedavilere dirençliolgularda cerrahi tedavi gerekebilir.
Osteomalazi nedir?
Osteomalazi genellikle Dvitamini eksikliğine bağlı olarak ortaya çıkan kemik yumuşaması hastalığıdır.Normal şartlarda kemik dokusu sürekli olarak devam eden yapım ve yıkımfaaliyetleri ile bir döngü içerisinde yaşamını devam ettiren aktif ve canlıhücrelerden oluşur. Kemik dokusu ağırlıklı olarak kalsiyum ve fosforminerallerinden oluşan bir kabuk dokusu (korteks) ve daha yumuşak bir doku olanmatris olarak da bilinen kollajen liflerinin oluşturduğu bir iç ağdan meydanagelir. Kemiğin oluşumu sırasında içerisinde bulunan lifler minerallerlekaplanır ve kemiğin gücü bu dokuları kaplayan mineral miktarına bağlıdır.Mineral miktarı azaldıkça kemik yumuşamaya ve güçsüzleşmeye başlar. Osteomalazihastalarında kemiklerde bulunan mineralize olamamış kollajen lifleri nedeniylekemikler yumuşar ve buna bağlı olarak bükülebilir, çatlayabilir, şiddetliağrılara neden olabilir. Çocuk ve genç erişkinlerde büyüme sırasındaosteomalazi söz konusu olduğunda özellikle ağırlığa maruz kalan bacakkemiklerinde eğilme ve çarpıklık sorunu ortaya çıkabilir. Yaşlılarda ise kırıkve çatlakların oluşumu yaygındır.
Osteomalazi belirtileri nelerdir?
Osteomalazi erken dönemlerdeherhangi bir belirti vermez. Bu dönemde kemiklerdeki hafif yumuşama eğrilik,bükülme, kırılma, çatlama ve bunlara bağlı ağrı oluşumuna yol açmadığındanyalnızca röntgen incelemesi veya farklı tıbbi görüntüleme teknikleri ve tanıtestleri ile tespit edilebilir. Fakat osteomalazi ilerleyerek şiddetiniarttırdıkça kemik ağrıları ve kas zayıflığı sorunları ortaya çıkmaya başlar.Özellikle bel, pelvis, bacaklar, kalça ve kaburga kemiklerinde donuk ağrılarmeydana gelir. Gece saatlerinde veya kemikler üzerine baskı yapıldığındaağrıların şiddeti daha da artabilir. Azalan kas tonusuna bağlı olarak kısasüreli yürüyüşler dahi osteomalazi hastaları için çok yorucu olabilmektedir.Bunların haricinde en yaygın görülen osteomalazi belirtileri şunlardır:
- Kemiklerin kolayca kırılması veçatlaması
- Sürekli yorgunluk hissi
- Kemik ağrıları
- Oturma, yürüme ve merdiven çıkmagibi eylemleri yapmakta zorluk çekme
- Kol ve bacak kaslarınıngüçsüzleşmesi
Bunların haricinde kanda çok düşükmiktarda kalsiyum mineralinin bulunmasına bağlı olarak osteomalazili hastalardakalpte ritm bozukluğu (aritmi), ağız çevresi ile kol ve bacaklarda uyuşukluk,el ve ayaklarda spazmlar (kramp) görülebilmektedir. Bu belirtilerin tamamıciddi kalsiyum ve D vitamini yetersizliğini işaret etmekte olup belirtilerdenherhangi biri veya birkaçını yaşayan tüm bireylerin derhal bir sağlıkkuruluşuna başvurması gerekmektedir.
Osteomalazi tedavisi nasıldır?
Osteomalazi hastalığındasemptomlar çok belirgin olmadığından hastalığın teşhisi genelliklegecikmektedir. Bu durum tedavide başarı oranının düşmesine ve kemiklerde geridönüştürülemez hasarların ortaya çıkmasına neden olur. Teşhisin gecikmesininönlenebilmesi için herhangi bir nedene bağlı olarak sürekli kapalı ortamdayaşayan veya güneşli gün sayısının yetersiz olduğu coğrafi bölgelerde bulunanbireylerde düzenli olarak vitamin ve mineral düzeyleri araştırılmalıdır. Yineaynı şekilde orta yaş döneminden itibaren kemik taramaları düzenli olarakyapılmalıdır. Erken evrede tespit edilen osteomalazi olgularında genelliklekalsiyum, fosfor ve D vitamini takviyeleri tedavi için yeterlidir. Butakviyeler yardımıyla semptomların birçoğunda en geç birkaç ay içerisindeiyileşme elde edilir. Verilen vitamin ve mineral takviyeleri enjeksiyon veyaoral ilaçlar şeklinde olabilir. Mide ve bağırsak operasyonları veya sindirimsistemi hastalıklarına bağlı olarak vitamin ve mineral emiliminde bozukluklarsöz konusu olan hastalarda vitamin destekleri genellikle damardan (intravenöz)yolla verilir. Buna ek olarak diyetisyen tarafından hastaya özgü olarakhazırlanmış ve vitamin ve mineral gereksinimlerini tam olarak karşılayansağlıklı ve dengeli bir beslenme programı uygulanmalıdır. Ciddi osteomalazivakalarında kemiklerde oluşan çatlak, kırık ve yapısal bozulmaların onarımıiçin bazı durumlarda cerrahi operasyonlara başvurulması gerekebilir. Ayrıcadişlerde oluşan sağlık sorunlarının tedavisi için de diş hekimliğiuygulamalarından yararlanılmalıdır.
Eğer siz de D vitaminieksikliğine sorunu yaşıyorsanız, osteomalazi ve diğer kemik ve eklemhastalıklarına yakalanmamak adına sağlıklı ve dengeli beslenmeye özengöstermeli, hekiminizin gerekli görmesi halinde D vitamini takviyelerikullanmalısınız. Osteomalazi belirtileri yaşıyorsanız ve osteomalazi ne demek,nasıl tedavi edilir gibi soruların yanıtlarını arıyorsanız derhal bir sağlıkkuruluşuna başvurarak gerekli kontrollerden geçip tetkiklerinizi yaptıraraktedavi sürecinize başlayabilir, daha sağlıklı bir yaşam sürebilirsiniz.
Omuz Ekleminde Kireçlenme
Omuz eklemi artrozu ya da halk arasındayaygın kullanılan adıyla omuz eklemi kireçlenmesi, eklem yüzeyini kaplayankıkırdağın aşınmasından kaynaklanan ilerleyici bir hastalıktır. Hastalığınortaya çıkmasına neden olan ek bir hastalık (geçirilmiş omuz eklemienfeksiyonu, romatizmal hastalıklar, humerus başı avasküler nekrozu, kronikrotator kılıf yırtığı, hemofili) ya da geçirilmiş bir travma olabileceği gibi,hiçbir ek hastalık olmaksızın kendiliğinden de ortaya çıkabilmektedir.
OmuzKireçlenmesi Sebepleri Nelerdir?
Osteoartrit gelişmesinde rol oynayanbirçok etken vardır. Genellikle bu etkenlerden birkaçı birlikte bulunurlar.Ancak en sık görülen sebepler, eklemin aşırı yük altında kalması ile geçirilmişeklem yaralanmalarıdır. Yaş, genetik faktörler, mesleki zorlanmalar, geçirilmişeklem operasyonları, travmalar, duruş bozuklukları, eklemlerin kötükullanılması osteoartrit gelişimine katkıda bulunan en önemli faktörlerdir.Hiçbir sebep olmaksızın da osteoartrit başlayabilir. Hastalığın ortayaçıkmasında rol oynayan faktörler şunlardır:
- Yaş
- Cinsiyet
- Şişmanlık
- Eklem Yaralanmaları
- Kalıtım
- Mesleki Zorlanmalar
Omuz KireçlenmesininTedavi Yöntemi
Tedavi, hastalığın evresi ve şiddetinegöre uygun şekilde planlanır. Erken dönem hastalarda eklemlerin içini temizleme(debridman) amaçlı artroskopik işlemler uygulanır. Eklemlerde çarpılma, şekilbozukluğu olanlar, basit kemik ameliyatları ile düzeltilir.
Omuz çıkması nedir?
Kol kemiği, gövdenin omuz kısmındabulunan bardak benzeri bir soketin içerisine yerleşerek omuz ekleminioluşturur. Birçok yöne hareket edebilen mobil bir eklem olması nedeniyleyapılan ters hareketler, kaza ve benzeri durumlarda omuz çıkmasıyla yaygınolarak karşılaşılır. Vücudun en hareketli eklemi olması nedeniyle çıkıklarayatkın olan omuz ekleminde en yaygın görülen çıkık türü, antero olarak daadlandırılan ön çıkıklardır. Çıkan omuz yerine yerleştirildikten sonraiyileşme süresi yaklaşık olarak 12-16 hafta aralığındadır. En yaygın olarakgörülen omuz çıkması sebebi, omzun yana doğru açılmış ve dışarıya dönük olarakzorlanmasıdır. İleri yaşta, kemik ve eklem hastalığı olan bireylerde çıkıklarıniyileşmesi oldukça uzun sürebilir. Aynı zamanda omuz çıkması durumunda yapılanbilinçsiz müdahaleler sonucunda da eklemde kalıcı nitelikte hasarlaroluşabilir.
Omuz çıkması nedir?
Kol kemiği, gövdenin omuzkısmında bulunan bardak benzeri bir soketin içerisine yerleşerek omuz ekleminioluşturur. Birçok yöne hareket edebilen mobil bir eklem olması nedeniyleyapılan ters hareketler, kaza ve benzeri durumlarda omuz çıkmasıyla yaygınolarak karşılaşılır. Vücudun en hareketli eklemi olması nedeniyle çıkıklarayatkın olan omuz ekleminde en yaygın görülen çıkık türü, antero olarak daadlandırılan ön çıkıklardır. Çıkan omuz yerine yerleştirildikten sonraiyileşme süresi yaklaşık olarak 12-16 hafta aralığındadır. En yaygın olarakgörülen omuz çıkması sebebi, omzun yana doğru açılmış ve dışarıya dönük olarakzorlanmasıdır. İleri yaşta, kemik ve eklem hastalığı olan bireylerde çıkıklarıniyileşmesi oldukça uzun sürebilir. Aynı zamanda omuz çıkması durumunda yapılanbilinçsiz müdahaleler sonucunda da eklemde kalıcı nitelikte hasarlaroluşabilir.
Omuz çıkması teşhisi nasıl konulur?
Omuz çıkmasını işareteden öykü ve belirtilerle acil servislere başvuran hastalarda ilk müdahaleyapılmadan önce mutlaka röntgen incelemesi yapılmalıdır. Röntgen çekildiktensonra omuz çıkması tam olarak teşhis edildikten sonra çıkığın yönübelirlenebilir ve kırık olup olmadığı tespit edilebilir. Omuz eklemi hekimtarafından kolay bir şekilde yerine yerleştirilebilir. Bu işlemin ardındanhastada şiddetli ağrı söz konusu ise buna yönelik tedavi uygulamaları dayapıldıktan sonra manyetik rezonans (MR) incelemesi yapılarak omuz bölgesidetaylı bir şekilde incelenmelidir. Kemikte, yumuşak dokularda, bağ vetendonlarda herhangi bir yaralanma olup olmadığı bu şekilde görülebilir. Omuzekleminde veya çevresindeki sinirler ile kan damarlarında omuzdaki çıkığa bağlıolarak hasar oluşabilir. Bu tür durumlarda erken müdahale ve tedaviuygulamaları ile eklemde kalıcı herhangi bir hasarın oluşması önlenebilir.
Omuzçıkması tedavi yöntemleri nelerdir?
Omuz çıkıklarındaredüksiyon adlı yöntemle çıkan eklem yavaşça yerine oturtulduktan sonra tıbbigörüntüleme yöntemleri yardımıyla omuz bölgesi değerlendirilir. Kemiklerdekırıklar söz konusu ise bunların tedavisi için bazı durumlarda cerrahioperasyonlar ve ortopedik bakım gerekli olabilir. Redüksiyon işlemi sonrasındakemiğin olması gereken açıda olup olmadığı da teyit edilebilir. Bazı kişilerdeomuz çıkması sonucunda bağlar, tendonlar ve eklem çevresindeki dokulardayırtılmalar oluşabilir. Bu tür doku hasarlarının onarımlarıiçin de cerrahi operasyonlara başvurulması gerekebilir. Dokuhasarlarının söz konusu olduğu hastalarda buna ilişkin cerrahi tedaviuygulamaları, omuz çıkmasının tekrarlamasını önlemeye de yardımcı olur.Omuzdaki dokuların onarımı için yapılan cerrahi gereksinimler, genel anestezi altındayapılır. Genellikle küçük kesiler açılarak ucunda ışık ve kamera bulunan incebir tüp kullanılarak operasyon gerçekleştirilir. Az sayıda operasyonda iseözellikle de tekrarlayıcı çıkık ihtimali söz konusu ise açık operasyon tercihedilir ve kemikler istenilen şekilde hareket ettirilir. Dokular aşırı miktardagelişmiş fakat yırtılmamışsa güçlendirme egzersizleri yapılarakameliyatsız tedavi sağlanabilir.
Omuz yerineyerleştirildikten sonra birkaç gün boyunca askıda kalması gerekebilir. Ağrınınhafifletilmesi için ağrı kesici ilaçlardan yararlanılabilir. Genellikle belirlibir süre sonraya kontrol randevusu verilir ve bu muayenede omuz eklemi yenidenkontrol edilir. Belirli olgularda fizik tedavi uygulamaları gerekligörülebilir. Tedavi sonrasında omuz çıkmasının tamamen düzelerek eski formunadönmesi 12 ile 14 hafta kadar sürer. Çoğu fiziksel aktivite, tedaviden2 hafta sonra yapılabilir hale gelir. Fakat ağır kaldırma ve sporaktivitelerine başlamak için 6 hafta ile 3 ay arasında bir süre beklenmelidir. Busüreler hakkında gerekli bilgi tedaviyi gerçekleştiren hekim tarafındanverilir. Bedensel olarak çalışan kişilerin işlerine dönmesi 4 haftayıbulabilir. Çıkıkla birlikte kemiklerinde kırık da tespit edilmiş olanhastalarda tüm bu süreler uzayabilir ve askı kullanma süresi 6 haftayaçıkabilir.
Eğer siz de omuz çıkmasıbelirtileri yaşıyorsanız veya tekrarlayan omuz çıkığı probleminiz varsa birsağlık kuruluşuna başvurarak gerekli muayene ve tanı testlerinizi yaptırabilir,sağlığınızı koruyabilirsiniz.
Halk arasında kamburluk olarak da bilinen kifoz, omurganınanormal bir şekilde öne eğilip, sırtın olması gerektiğinden daha fazlakavislenmesi durumudur. Hafif kifozlar genellikle kişide çok az probleme nedenolurken şiddetli kifozlar, ayakta durmaktan, nefes alma güçlüğüne kadar çeşitliproblemlere sebebiyet verebilir. Bu yazıda sizler için “Kifoz nedir?Çeşitleri nelerdir? Nasıl teşhis ve tedavi edilir?” gibi konularadeğinilmiştir.
Kifoz nedir?
Kifozu tam olarak anlayabilmek içinomurganın şekli hakkında bilgi sahibi olmak yararlı olacaktır. Omurga üçbölümden oluşur. Yandan bakıldığında, bu bölümler üç doğal eğri oluşturacakşekilde sıralanmıştır. Boyun (servikal omurga) ve alt sırtın (lomber omurga)“c şeklindeki” eğrilerine lordoz denir. Göğsün (torasik omurga)“ters c şeklindeki” eğrisine kifoz denir. Omurganın bu doğal eğriliğidenge için önemlidir ve insanın dik durmasına yardımcı olur. Eğrilerdenherhangi biri çok büyük veya çok küçük olursa, dik durmak zorlaşır ve duruşanormal görünür.
Torasik omurganın 20 ila 45 derecearasında doğal bir açıya sahip olması gerekirken, postural veya yapısalanormallikler yüzünden, normal aralığın dışında bir eğrilik oluşabilir.Normalden daha büyük (50 dereceden fazla) bir eğrilik için tıbbi terim aslında “hiperkifoz”olarak adlandırılsa da, “kifoz” terimi genellikle doktorlartarafından torasik omurgadaki aşırı eğriliğin çok kavisli bir üst sırtoluşturması durumuna atıfta bulunmak için kullanılır.
Kifoz her yaştan hastayıetkileyebilir. Ancak bu durum, hızlı kemik büyümesi olan ergenlik dönemindedaha yaygındır.
Kifozun şiddeti değişebilir. Genelolarak, eğri ne kadar büyükse, durum o kadar ciddi olur. Daha hafif eğrilerhafif sırt ağrısına neden olabilir veya hiçbir belirti göstermeyebilir. Dahaşiddetli eğriler ise önemli omurga deformitesine neden olabilir ve hastanınsırtında görünür bir kamburluğa sebebiyet verir.
Kifoz türleri nelerdir?
Birçok kifoz türü vesebebi vardır. Çocukları ve ergenleri en çok etkileyen üç kifoz aşağıdakigibi sıralanabilir.
- Postüral kifoz
- Scheuermann kifozu
- Doğuştan (Konjenital)kifoz
POSTÜRAL KİFOZ
En yaygın kifoz türü olanpostüral kifoz, genellikle ergenlik döneminde belirgin hale gelir. Klinikolarak kötü postür veya kambur durma olarak fark edilir. Ancak omurganın ciddiyapısal anormallikleri çok fazla gözlenmez. Postüral kifozun neden olduğueğrilik, tipik olarak yuvarlak ve pürüzsüzdür. Ayrıca eğrilik genellikle“dik durması” istendiğinde, hasta tarafından düzeltilebilir. Kızlardapostüral kifoz erkeklerden daha yaygındır. Nadiren ağrılıdır ve eğriilerlemediği için yetişkin yaşamında sorunlara yol açmayabilir.
SCHEUERMANN KİFOZU
Scheuermann kifozu,durumu ilk tanımlayan Danimarkalı radyoloğun adını almıştır. Postüral kifozgibi, Scheuermann’ın kifozu da genellikle gençlik yıllarında belirginleşir.Bununla birlikte; Scheuermann kifozu özellikle zayıf hastalarda,postural kifozdan önemli ölçüde daha şiddetli bir deformiteye neden olabilir.Scheuermann kifozuna omurgadaki yapısal bir anormallik neden olur. Scheuermannkifozu olan bir hastada, yandan bir röntgen, birkaç ardışıkomurun, normal dikdörtgen şekil yerine daha üçgen bir şekle sahip olduğunugösterecektir. Scheuermann kifozunun neden olduğu eğrilik genellikle keskin veaçılıdır. Postüral kifozlu bir hastanın aksine, Scheuermann kifozlu bir hasta,dik durarak eğriyi düzeltemez.
Scheuermann kifozugenellikle torasik omurgayı etkiler. Ancak bazen lomber (alt) omurgadagelişir. Durum erkeklerde kızlardan daha yaygındır ve büyüme tamamlandığındailerlemesi durur. Scheuermann kifozu bazen ağrılı olabilir. Ağrı varsa,genellikle eğrinin en yüksek kısmında veya “tepe noktasında”hissedilir. Sırtın alt kısmında da ağrı hissedilebilir. Aktivite, uzun süreayakta durma veya oturma gibi eylemler ağrıyı daha da kötüleştirebilir.
KONJENİTAL KİFOZ
Bu tip kifoz doğumdamevcuttur. Bebek, rahimdeyken omurga normal şekilde gelişmediğinde ortayaçıkar. Kemikler olması gerektiği gibi oluşmayabilir veya birkaç omur birbirinekaynaşmış olabilir. Konjenital kifoz tipik olarak çocuğun yaşı ilerledikçekötüleşir.
Doğuştan kifozluhastalar, eğriliğin ilerlemesini durdurmak için genellikle çok genç yaştacerrahi girişime ihtiyaç duyar. Çoğu zaman, bu hastaların kalp ve böbreklergibi vücudun diğer kısımlarını etkileyen ek doğum kusurları vardır.
Kifoz semptomlarınelerdir?
Kifozun belirti vesemptomları, eğriliğin nedenine ve ciddiyetine bağlı olarak değişir. Bunlaraşağıdaki gibi sıralanabilir:
- Yuvarlak omuzlar
- Arkada görünür bir kambur
- Hafif sırt ağrısı
- Yorgunluk
- Omurga sertliği
- Sıkı diz kirişleri(uyluğun arkasındaki kaslar)
Nadiren, zamanlailerleyen kamburluk şunlara yol açabilir:
- Bacaklarda zayıflık,uyuşma veya karıncalanma
- Duyu kaybı
- Nefes darlığı veya diğersolunum güçlükleri
Yukarıda bahsedilen kifoztipleri hariç anormal eğiriliğe aşağıdakiler de neden olabilir:
- Kırıklar: Kırık veyaezilmiş omurlar (kompresyon kırıkları) omurganın eğriliğine neden olabilir.Hafif kompresyon kırıkları genellikle göze çarpan belirti veya semptomlarüretmez.
- Osteoporoz: Özellikleyaşlılıkla gözlenen kemik yoğunluğunun azalması durumudur. Özelliklezayıflamış omurlar kompresyon kırıklarıyla sonuçlanırsa, omurga eğriliğineneden olabilir. Osteoporoz en çok yaşlı kadınlarda ve uzun süre kortikosteroidalmış kişilerde görülür.
- Disk dejenerasyonu:Yumuşak, dairesel diskler, omurlar arasında yastık görevi görür. Yaşla birliktebu diskler kurur ve küçülür, bu da genellikle kifozu kötüleştirir.
- Sendromlar: Çocuklardakifoz, Ehlers-Danlos sendromu ve Marfan sendromu gibi belirli sendromlarla dailişkilendirilebilir.
- Kanser ve kansertedavileri: Omurgadaki kanser, kemoterapi ve radyasyon tedavileri gibietmenler, omurları zayıflatabilir ve onları kompresyon kırıklarına dahayatkın hale getirebilir.
Kifoz nasıl teşhisedilir?
Doktor Muayenesi
Okulda skolyoz taramasıyapılıncaya kadar hafif kifoz genellikle fark edilmez. Hastanın sırtındakideğişiklikler fark edilecek kadar belirginse, bu genellikle hem ebeveynler hemde çocuk için oldukça rahatsız edicidir. Çocuğun sırtının kozmetik görünümüyleilgili endişeler, genellikle aileyi tıbbi yardım aramaya iten şeydir.
Fiziksel Muayene
Doktor tıbbi öykü alır vebireyin genel sağlığı ve semptomları hakkında sorular sorarak başlar. Dahasonra, herhangi bir hassasiyet alanı olup olmadığını belirlemek için omurgayabastırarak sırtı inceler. Daha şiddetli kifoz vakalarında, sırtın üst kısmınınyuvarlatılması veya bir kambur açıkça görülebilir. Ancak daha hafif vakalardadurumun teşhis edilmesi daha zor olabilir.
Muayene sırasında, doktorhastanın her iki ayağı bitişik, dizleri düz ve kolları serbest şekilde önedoğru eğilmesini ister. “Adem’in öne eğilme testi” olarakadlandırılan bu test, doktorun omurganın eğimini daha iyi görmesini ve herhangibir omurga deformitesini gözlemlemesini sağlar.
Doktorunuz ayrıcahastadan eğriyi düzeltip düzeltmediğini görmek için uzanmasınıisteyebilir. Bu durum, eğrinin esnek olduğunun ve postural kifozuntemsilcisi olabileceğinin bir işaretidir.
Testler
- Röntgen: Doktorgerekli gördüğü takdirde, omurlarda değişiklik veya başka herhangi bir kemikanormalliği olup olmadığını belirlemek için farklı açılardan röntgenisteyebilir. X ışınları ayrıca kifotik eğrinin derecesini ölçmeye yardımcıolacaktır. 50 dereceden daha büyük bir eğri anormal kabul edilir.
- Pulmoner fonksiyontestleri: Kifoz çok şiddetliyse, doktor solunum fonksiyon testleri isteyebilir.Bu testler, göğüs boşluğunun azalması nedeniyle hastanın nefes almasınınkısıtlanıp kısıtlanmadığını belirlemeye yardımcı olacaktır.
- Diğertestler: Doğuştan kifozlu hastalarda, ilerleyen kamburluk, vücudun altkısmında ağrı, karıncalanma, uyuşma veya güçsüzlük dahil olmak üzere omuriliksıkışması semptomlarına yol açabilir. Hasta bu semptomlardan herhangi birini yaşıyorsa,doktor nörolojik testler veya manyetik rezonans görüntüleme (MRI) taramasıisteyebilir.
Kifoz tedavisi nasılolur?
Tedavinin amacı eğriliğinilerlemesini durdurmak ve deformiteyi önlemektir. Doktor kifoz tedavisinibelirlerken aşağıdakiler dahil birkaç şeyi dikkate alacaktır:
- Hastanın yaşı ve genelsağlığı
- Kalan büyüme yıllarınınsayısı
- Kifoz türü
- Eğrinin şiddeti
CERRAHİ OLMAYAN TEDAVİ
Postural kifozluhastalarda cerrahi olmayan tedavi önerilir. Ayrıca, 75 dereceden az eğrileriolan Scheuermann kifozlu hastalara da bu tedavi seçenekleri önerilir.
Cerrahi olmayan tedavişunları içerebilir:
- Gözlem: Doktor,sorunun daha kötüye gitmediğinden emin olmak için eğriliği izlemeyiönerebilir. Özellikle kifoz, bir çocuk hastada gözlendiğinde tamamen büyüyene kadarperiyodik ziyaretler ve röntgenler istenebilir. Eğri kötüleşmedikçe veya ağrılıhale gelmedikçe başka bir tedaviye gerek olmayabilir.
- FizikTedavi: Spesifik kifoz egzersizleri, karın ve sırttaki kaslarıgüçlendirerek, sırt ağrısını hafifletmeye ve duruşu iyileştirmeye yardımcıolabilir
- Steroid olmayanantiinflamatuar ilaçlar (NSAID’ler): Aspirin, ibuprofen ve naproksen dahilolmak üzere NSAID’ler sırt ağrısını hafifletmeye yardımcı olabilir.
- Destek: Halenbüyümekte olan Scheuermann kifozu olan hastalar için kifoz korsesiönerilebilir. Spesifik korse tipi ve takılması gereken günlük saat sayısı,eğrinin ciddiyetine bağlı olacaktır. Eğrilik iyileştikçe doktor korseyi düzenliolarak ayarlar. Tipik olarak, çocuk iskelet olgunluğuna erişene ve büyümesitamamlanana kadar korseler takılır.
CERRAHİ TEDAVİ
Doğuştan kifozlu hastalariçin genellikle ameliyat önerilir. Ayrıca aşağıdaki durumlar için deameliyat önerilebilir:
- 75 dereceden fazlaeğrileri olan Scheuermann kifozlu hastalar
- Cerrahi olmayan tedaviile düzelmeyen şiddetli bel ağrısı olan hastalar
Spinal füzyon, kifozutedavi etmek için en yaygın olarak kullanılan cerrahi prosedürdür.
Spinal füzyonunhedefleri:
- Eğriliğin derecesiniazaltmak
- Daha fazla ilerlemesiniengellemek
- Zaman içindeki gelişimisürdürebilmek
- Varsa, önemli sırtağrısını hafifletmek
AMELİYAT PROSEDÜRÜ
Spinal füzyon, esasen bir“kaynak” işlemidir. Temel fikir, etkilenen omurları tek ve sağlam birkemiğe dönüşecek şekilde birleştirmektir. Omurgayı kaynaştırmak eğriliğinderecesini azaltır ve etkilenen omurlar arasındaki hareketi ortadan kaldırdığıiçin sırt ağrısını da hafifletebilir.
Prosedür sırasında,eğriyi oluşturan omurlar önce omurganın yuvarlaklığını azaltmak için yenidenhizalanır. Kemik grefti adı verilen küçük kemik parçaları daha sonra kaynaşacakomurlar arasındaki boşluklara yerleştirilir. Zamanla kemikler birlikte büyür.Bu tıpkı kırık bir kemiğin iyileşmesine benzer.
Kemik greftiyerleştirilmeden önce, doktor füzyon oranını artırmak ve omurgayı daha dastabilize etmek için tipik olarak metal vidalar, plakalar ve çubuklarkullanacaktır.
Omurganın tam olarak nekadar kaynaştığı hastanın eğrisinin boyutuna bağlıdır. Sadece eğri omurlarbirbirine kaynaşmıştır. Omurgadaki diğer kemikler hala hareket edebilir vebükülme, düzleştirme ve döndürmeye yardımcı olabilir.
Kemik Kanseri Nedir?
Kemik kanseri iskelet sistemindegelişip burada doku tahribatı yapan kötü huylu tümörlerdir. Kemik ya da eklemkıkırdağında başlayan kanserlere primer kemik kanseri denir. “Primer kemikkanseri” terimi, vücudun başka bir yerinde başlayan ve kemiğe yayılan(metastaz) kanserleri kapsamaz. Bu tür kanserler, kemiğe metastaz yapmış memekanseri gibi başladığı organ ya da dokuya göre adlandırılır. Bunlara ayrıcasekonder kemik kanseri de denir. Bununla birlikte kemik kanseri denildiğindesadece primer kemik kanserlerinin kastedildiği akıldan çıkarılmamalıdır. Kemikkanseri için olağan tedavi yöntemi cerrahidir. Erken tanı ve tedaviyi takibensıklıkla olumlu sonuçlar elde edilebilir.
Kemik Kanseri Neden Olur?
Çoğu durumda, bir kişininneden kemik kanseri geliştirdiği bilinmez. Bununla birlikte kemik kanseririskinde artışa neden olan bazı faktörler vardır. Bu faktörlerden bazıları şuşekilde sıralanabilir:
- Başka bir nedenle dahaönceden radyoterapi almış olmak
- Kemik yenilenmedöngüsünde bozukluk ile karakterize bir hastalık olan kemiğin paget hastalığınasahip bireyler
- Li-Fraumeni sendromu adıverilen nadir bir genetik rahatsızlığı olan kişiler – bu hastalarda normaldekanserli hücrelerin büyümesini baskılayan bir gende mutasyon vardır.
- Çocukluğundaretinoblastom adı verilen göz kanserine yakalanan kişilerin kemik kanserigeliştirme olasılığı daha yüksektir. Bunun nedeni aynı kalıtsal hatalı geninher iki durumdan da sorumlu olması olabilir.
- Araştırmalarla, göbekfıtığı ile doğan bebeklerin Ewing sarkomu türünde kemik kanseri geliştirmeolasılığının 3 kat daha fazla olduğu bulunmuştur.
Kemik Kanseri BelirtileriNelerdir?
Ne yazık ki kemiğin kötü huylutümörleri genellikle geç keşfedilir çünkü semptomlar sıklıklabelirsizdir. Kemik kanseri ağrı ve şişlik ile karakterizedir. Her ikibelirtinin de spor yaralanması, kemik iltihabı gibi çok sayıda başka nedeniolabilir. Çoğu zaman, çocukları bacak veya kol ağrısından şikâyet edenebeveynler öncelikle bunun büyüme ve gelişmeye bağlı olduğunu düşünürler. Ancakbüyümeye bağlı gelişen ağrılar genellikle sadece geceleri görülürken, kötühuylu kemik tümörlerinin semptomları devamlı olarak artar ve gün boyunca devameder. Bu sebeple gün içerisinde sürekli kemik ağrısı çeken bireyler derhal birdoktora görünmelidir. Kemik kanseri belirtileri arasında enyaygın görülenleri şu şekilde sıralanabilir:
- Zamanla kötüleşen ve geceleri dedevam eden sürekli kemik ağrısı
- Etkilenen bölge çevresinde şişme,kızarıklık ve hassasiyete neden olan iltihap
- Etkilenen kemik ekleme yakınsaharekette kısıtlılık
- Kemiklerde normalden daha kolaykırılmalara yol açan zayıflama
- Kemik üzerinde belirgin bir yumru
- Yorgunluk
- İstemsiz kilo kaybı
Kemik KanseriTürleri
Kemik kanserleri, kanserin başladığıhücre tipine göre alt tiplere ayrılır. En yaygın kemik kanseri türlerişunlardır:
- Osteosarkom: Osteosarkom en yaygın rastlanan kemik kanseritürüdür. Osteoblast olarak da adlandırılan kemik hücrelerinden köken alır. Bugrup tümörlerde kanserli hücreler kemik dokusu üretir. Çoğunlukla çocuklarda vegenç yetişkinlerde, bacak veya kol kemiklerinde ortaya çıkar. Nadirdurumlarda, osteosarkomlar kemik dışındaki başka dokularda da görülebilir.Bunlara ekstraskeletal osteosarkomlar denir. Aşırı kemik büyümesi ilekarakterize bir hastalık olan kemiğin paget hastalığına sahip olanlardaosteosarkom riski artmıştır.
- Kondrosarkom: Kemik kanserinin ikinci en yaygın şeklidir. Butümörler eklem kıkırdağında başlayıp kemiğe sıçrar. Kondrosarkomda kanserlihücreler kıkırdak dokusu üretir. Genellikle orta yaşlı ve yaşlı erişkinlerdeleğen kemiği, bacaklar veya kollarda görülür.
- Ewing sarkom: Bu grup tümörler en yaygın olarak çocukların vegenç yetişkinlerin leğen, bacak veya kol kemiklerinde ortaya çıkar. Kemikdışında ayrıca yağ, kas veya kan damarları gibi yumuşak dokularda dagelişebilir.
Kemik İliğiKanseri Nedir?
Kemiğin ortasında bulunan süngerimsiyapıya kemik iliği denir. Kemik iliğinde ortaya çıkan kanserler, iskeletsisteminde kemik ağrısı, kemiklerde kolay kırılma gibi kemik kanserleriylebenzer belirtilere yol açar. En sık görülen kemik iliği kanseri türü olanmultipl miyelom bir veya daha fazla kemik lezyonuna yol açabilen bir kankanseri türüdür.
Kanser KemiğeSıçrarsa Ne Kadar Yaşar?
Farklı organlarda gelişen kansertürleri kemiğe sıçrayarak sekonder kemik kanserine neden olabilir. Sekonderkemik kanserleri prostat kanseri, böbrek kanseri gibi başladığı organa göreisimlendirilir. Kemiğe en çok yayılan kanser türleri meme, akciğer, prostat veböbrek kanseridir. Peki, hastalar kanser kemiğe sıçrarsa ne kadar yaşar? Busorunun cevabı kemiğe metastaz yapan kanserin türüne bağlıdır. Örneğin memekanseri kemiğe sıçramışsa ortalama yaşam süresi 1,5 – 2 yıl kadardır. Buhastaların yaklaşık sadece %5 ila 10’u 5 yıldan fazla yaşar.
Kemik KanseriTedavisi Nasıl Yapılır?
Kemik kanserinde tercih edilentedavi tipi çeşitli faktörlere bağlıdır. Bu faktörler şunlardır:
- Kemik kanseri türü
- Kanserin vücuttaki yeri
- Kanserin ne kadar agresif olduğu
- Yayılıp yayılmadığı
Kemik kanseri tedavisindetercih edilen yöntemler şunları içerir:
- Cerrahitedavi: Cerrahi tedavi ile kanser ve onuçevreleyen kemik dokusunun çıkarılması amaçlanır. Kemik kanseri için tercihedilen en yaygın tedavi şeklidir. Tam bir tedavi için cerrahi yolla kanserlihücrelerin tamamen çıkarılması gerekir. Kanser dokusunun bir kısmıçıkarılamazsa kitle büyümeye ve nihayetinde yayılmaya devam edebilir. Budurumda radyoterapi gibi ek tedaviler gerekli olabilir. Ekstremite koruyucucerrahi veya ekstremite kurtarma cerrahisi, uzvun kesilmesine gerek kalmadancerrahi müdahalenin yapılması anlamına gelir. Bununla birlikte, işlemden sonrakişinin ilgili kol ya da bacağını tekrar kullanabilmesi için rekonstrüktifcerrahiye (düzeltme ameliyatı) ihtiyacı olabilir. Bu amaçla, çıkarılan kemiğinyerini doldurmak için vücudun başka bir kısmından alınan kemik veya yapay birkemik kullanılabilir. Fakat bazı olgularda ekstremite koruyucu cerrahi ilekanserli dokuyu tamamen çıkarmak mümkün olmaz. Bu durumda kanserli uzvunkesilmesi gerekebilir. Bununla birlikte cerrahi yöntemler geliştikçe bu durumlagiderek daha nadir karşılaşılmaktadır.
- Radyoterapi: Radyoterapi birçok kanser türünün tedavisinde yaygınolarak kullanılır. Bu yöntemde yüksek enerjili X-ışınları ile kanser hücrelerihedeflenir. Radyoterapi, cerrahiye ek olarak verilebileceği gibi, cerrahigereksinimi olmayan hastalara tek başına da verilebilir. Ewing sarkomununstandart tedavisidir. Diğer kemik kanserlerinde ise kombinasyon tedavisininparçası olarak verilir. Kombinasyon tedavisi, başka bir tedavi türüne ek olarakradyoterapi verilmesidir. Bu yöntemin bazı durumlarda daha etkili sonuçlarıolabilir.
- Kemoterapi: Kanser hücrelerini yok etmek için güçlü ilaçlarınkullanılmasını içerir. Eving sarkomu olan veya yeni bir osteosarkom tanısı alanhastalara genellikle kemoterapi tedavisi verilir. Ayrıca kemoterapi veradyoterapi birlikte de tercih edilebilir.
- İmmunoterapi: İmmunoterapi, kanser hücrelerinin büyümesineneden olan bir molekülü hedef alan ve onunla etkileşime girerek etki gösterenilaçların kullanıldığı tedavi şeklidir. Osteosarkomlu hastalarda kullanılabilenbir yöntemdir ve hastaya diğer tedavi seçeneklerine ek olarak verilebilir.
Kemik iltihabı nedir?
Kemiklerde meydana gelen enfeksiyonkaynaklı iltihaplanmalar osteomiyelit olarak adlandırılır.Kemiklerin enfeksiyona yol açan mikroorganizmalara maruz kalması; kemikbölgesindeki yaralanma ve ameliyatların ardından doğrudan kemiğin içindeolabileceği gibi vücudun farklı bir yerinden kan yoluyla iletimi şeklinde demeydana gelebilir. Kemiklerde enfeksiyon oluşumunu kolaylaştıran bazı faktörlersöz konusudur. Diyabet (şeker hastalığı), böbrek hastalıkları gibi bazı kronikhastalıklara sahip olan bireyler osteomiyelite yakalanma konusunda sağlıklıbireylere oranla çok daha büyük bir risk taşımaktadır. Her yaştan bireyi etkileyebilenkemik iltihabı, çocuklarda en sık kol ve bacak gibi uzun kemiklerde,yetişkinlerde ise en sık kalça, omuz ve ayak kemiklerinde oluşur. Geçmişte uzunyıllar boyunca tedavi edilemez olduğu düşünülen bu hastalık, günümüzde gelişentıbbi teknoloji ve farmakolojinin sunduğu imkanlar yardımıyla başarılı birşekilde tedavi edilebilmektedir. Hastalığın erken dönemde tespit edilerektedavi sürecinin bir an önce başlatılması, hastalığın ilerleyişinin ve dahaciddi boyutlara ulaşmasının önlenebilmesi açısından oldukça önemlidir. Bunedenle hastalığın semptomlarını taşıyan bireylerin mutlaka tıbbi yardım almasıgerekmektedir.
Kemik iltihabı belirtileri nelerdir?
Kemik iltihabı her zamanbelirti vermeyebilir. Bazı durumlarda hastalık herhangi bir belirtiye nedenolmadan sinsi bir şekilde ilerleyebilmektedir. Böyle durumlarda hastalıkgenellikle daha ciddi boyutlara ulaştığında belirti vermeye başlarveya farklı bir nedene yönelik olarak yapılan tıbbi araştırmalardatesadüfen tespit edilir. Belirti vermesi durumunda kemik iltihabının yol açtığısemptomlar çoğu kişide hemen hemen aynı seyreder ve en yaygınbelirtiler şunlardır:
- Enfeksiyon bölgesindekızarıklık, şişlik ve ısınma
- Kemik ağrısı, kemiğinbulunduğu bölgeye baskı yapıldığında artan ağrı
- Ateş
- Titreme
- İltihaplı kemiğinbulunduğu organın kullanımında güçlük çekme ve hareket kısıtlılığı
- Yorgunluk ve halsizlik
Kemik iltihabının ilk veen belirgin semptomu ağrıdır. Kemiğin bulunduğu bölgede baskıyla ortaya çıkanveya kemiğin yer aldığı organın kullanımı sırasında hissedilen ağrılar kemikiltihabını düşündürür. Bu nedenle herhangi bir zorlama veya hareketsizliktenkaynaklı olarak ortaya çıkmış olmayan, birkaç hafta içerisinde kendiliğindeniyileşmeyip sürekli olarak devam eden kemik ve eklem ağrıları hafife alınmamalı,derhal bir sağlık kuruluşuna başvurularak muayeneden geçilmelidir.
Kemik iltihabı tedavisi nasıl yapılır?
Kemik iltihabı teşhisialan hastalarda hastalığın ilerleyerek daha ciddi boyutlara ulaşmasınıönleyebilmek adına tedavi süreci bir an önce başlatılmalıdır. Tedavinin içeriğihastalığın şiddetine göre değişkenlik gösterir. Hafif şiddetteki kemikiltihaplarında yalnızca antibiyotik tedavisi uygulanabilir. Belirli birseviyeye ulaşmış osteomiyelit olgularında ise en yaygın tedavi yöntemi enfekteolmuş ölü kemik dokularının cerrahi operasyonlar yardımıyla çıkarılması,ardından hastanede intravenöz yolla yapılan antibiyotik uygulamalarıdır.Osteomiyelit ameliyatı olarak da bilinen cerrahi operasyonlarda enfekte olmuşkemik bölgesi açılarak enfeksiyona bağlı olarak birikmiş olan iltihap vesıvılar boşaltılır. Ardından enfekte olmuş kemik bölgeleri çıkarılır. Bu işlemebağlı olarak kalan boş alanlar vücudun farklı bölgelerinden alınan dokularyardımıyla doldurulabilir. Operasyon sonrası süreçte de antibiyotikuygulamalarına devam edilir. Kullanılması gereken antibiyotik türününbelirlenebilmesi için hastalıklı bölgeden alınan biyopsiler laboratuvaragönderilerek incelenir ve iltihaba yol açan ajan belirlenir. Bu ajanı etkileyenantibiyotik türünün kullanımı en etkili sonucun alınabilmesini sağlar.Antibiyotik uygulaması genellikle hastane gözetiminde intravenöz yolla yapılır.
Kemik iltihabı tedaviedilmediği ve çok fazla ilerlediği durumlarda kemiğin bulunduğu organın cerrahioperasyonla ampute edilmesini (kesilmesini) gerektirecek boyutlara kadarulaşabilmektedir. Bu nedenle kemiklerde oluşan ağrı, kızarıklık ve şişliklerhafife alınmamalı ve derhal bir sağlık kuruluşuna başvurulmalıdır. Eğersiz de osteomiyelit semptomları taşıyorsanız; bir sağlık kuruluşunabaşvurup detaylı bir muayeneden geçerek herhangi bir hastalığın bulunupbulunmadığını öğrenebilirsiniz. Osteomiyelit teşhisi almanız halinde tedavisürecinize bir an önce başlayarak ileride karşılaşabileceğiniz daha ciddisorunları oluşmadan önleyebilirsiniz.
Kas Yırtılması Nedir?
Kaslar liflerden oluşur ve tüm iskelet sisteminin yapısında bulunarakhareket etmeyi sağlar. Herhangi bir nedenden dolayı kasların çok fazlazorlanması liflerin kopmasına yani kas yırtılmasına yol açar. Bu kopmalarsonucunda liflerde kanamalar meydana gelir. Kas yırtılması olan bölgede hareketkısıtlılığı yaşanması çoğunlukla söz konusu değildir. Ancak bu bölgede şişlikoluşur ve şiddetli ağrılar buna eşlik eder. Liflerin kopması sebebiyle kaslardazedelenmeler oluşur ancak kaslar oldukça fazla kanlanan bir dokuya sahipolduğundan iyileşmesi hızlıdır. İnsan vücudu evrimleşirken her kas yapılanharekete yetecek kadar esneme kabiliyetine erişmiştir. Kasların bu esnemehareketleri esnasında olması gerekenden fazla zorlanması lif kopmalarına yolaçacaktır. Kas yırtılması, halk arasında kas çekmesi olarak bilinir. Genelolarak sporcularda görülmesiyle birlikte ağır kaldırma, düşme, herhangi birkası zorlama, travmalar veya kazalar sonucunda da görülme ihtimali yüksektir.Her gün egzersiz yapan bireylerde egzersiz süresinin uzatılması kasyırtılmasını ortaya çıkarabilir. Buna engel olabilmek amacıyla egzersizlerdenönce, açma ve germe hareketleri yaparak kaslar ısıtılabilir. Isınan kaslarınesneme payı artacağından lif kopmalarının önüne geçilebilir. Sporculararasından basketbol, tenis, voleybol, yüzme, hentbol ve tenis ileilgilenenlerde kas yırtılmaları daha çok görülür. Vücut geliştirme ve haltergibi sporlarla uğraşanlarda ise daha şiddetli kas yırtılmaları görülebilir.
Kas yırtılması belirtileri nelerdir?
Kas yırtılması belirtileri birçok insanda aynı seyirde devam eder veçoğunlukla aynıdır. Yalnızca yırtılmanın şiddetine bağlı olarak bazı belirtilerdaha şiddetli olabilir. En yaygın belirtiler arasında aşağıdakiler yer alır:
- Yırtılan kasın ağrıması ve kastaki hassasiyet. Özellikle yoğunaktivitelerden dolayı yırtılan kasın zorlanması ağrıları ve hassasiyetiarttırır. Ancak aktivitenin ardından dinlenme ağrı ve hassasiyetin azalmasınayardımcı olur.
- Kas yırtılması meydana gelen bölgede şişlik veya renk değişikliği oluşur.Aynı zamanda her ikisinin görülme ihtimali de vardır.
- Çok basit bir hareket yaparken bile kasa kramp girmesi veya spazm durumu.
- Kas gücünde azalma meydana gelir veya çok şiddetli yırtılmalarda kasfonksiyonunun tamamen kaybedilmesi durumu da söz konusudur.
- Yırtılmanın meydana geldiği kas dokusunda oluşan bir boşluk veya ezik gibikusurlar.
Tüm bu semptomlar lif kopmasını işaret eder ve ciddiye alınmasında faydavardır. Çünkü genelde kas yırtılmaları hayati bir tehlike taşımadığı içininsanlar arasında pek ciddiye alınmaz. Fakat ileri düzey kas yırtılmalarıfonksiyon kayıplarına yol açabilir. Bu da yırtılmanın gerçekleştiği kasın birdaha kullanılamaması anlamına gelir. Böyle bir durumun ortaya çıkmasıinsanların yaşam kalitesini düşürür. Bunun olmaması için kasyırtılmalarının ciddiye alınması gerekir.
Kas yırtılması nedenleri nelerdir?
Kas yırtılmaları aniden ve beklenmedik bir anda ortaya çıkar. Yırtılmalarspor veya egzersiz esnasında olabileceği gibi merdiven çıkarken veya herhangibir günlük aktivite esnasında da olabilir. Bunun yanında bir kaza veya travmasonucu da kas yırtılması görülebilir. Halk arasında yalnızca yoğun sporaktiviteleriyle uğraşan insanlarda kas yırtılmaları görülebileceği gibi yanlışbir algı vardır. Ancak günümüzde birçok insanın sürekli oturarak çalıştığı gözönüne alındığında çok basit bir eylemde bile kas yırtılmaları oluşabilir. Birotobüse, minibüse veya taksiye yetişmek için ani bir adım kas yırtılmasınaneden olabilir. Merdiven çıkmak veya merdiven inmek esnasında bir adımıkaçırarak tökezlemek aynı şekilde kas yırtılmasının oluşması için yeterliolabilir. Bu nedenle her yaştan ve cinsiyetten insan risk grubundadır.Isınmadan ani hareketler yapılmaya çalışıldığında kas yırtılmalarınınoluşması kaçınılmazdır. Özellikle soğuk havalarda kasların ısınması dahazor olacağından kış günlerinde kas yırtılmaları daha çok meydana gelir.
Kas yırtılması hastalık çeşitleri nelerdir?
Kas yırtılmaları teşhis ve tedavisinin daha kolay yapılabilmesi için üçfarklı türde değerlendirilir. Yırtılmanın şiddetine bağlı olarak birinciderece, ikinci derece ve üçüncü derece kas yırtılması olarak hastalık üçeayrılır. Birden fazla kasın çok fazla gerilmesinden dolayı oluşan yırtılmalarbirinci derece kas yırtılmaları olarak adlandırılır. Bu tür kas yırtılmalarıhafif olarak gerilmelerden dolayı ortaya çıkar ve ağrıya neden olur. Ancakkasın iyileşmemesi veya yeniden işlevini yerine getirememesi durumu söz konusudeğildir. İkinci derece yırtılmalarda ise birinci derece yırtılmalarlakıyaslandığında çok daha fazla lifin kopması meydana gelmiştir. Kopmalara bağlıolarak daha fazla ağrı görülmekle birlikte şişme ve morarma da gözlenir.Kasın tamamen kopmasına neden olabilecek gerilmeler sonucunda iseüçüncü derece kas yırtılmaları meydana gelir. Kas yapısı ikiye ayrılır vekopmanın yaşandığı sırada hafif bir patlama sesi meydana gelebilir. Bu tür kopmalarsonrasında kas tamamen işlevini yitirir. Çok yoğun ağrılar, şişlikler ve renkdeğişimleri oluşur.
Kas yırtılması tanısı nasıl konulur?
Doktora gidildiğinde hastaya ne tür bir aktivite anında böyle bir durumunoluştuğuna dair sorular sorulur. Ortaya çıkan belirtilerin şiddeti, kas gücününne derecede kaybedildiği veya hareket kısıtlılığının ne aşamada olduğuna dairsorular da hastaya sorulur. Ateş, kilo kaybı, bacak uyuşması, idrarveya mesane sorunları ya da daha ciddi bir tıbbi sorunun olup olmadığıhakkında da hastadan bilgi alınır. Belirtiler ve geçmiş yaşantılar hakkındayeteri kadar tıbbi bilginin alınmasının ardından fiziki muayene yapılır. Fizikimuayene sırasında kas hassasiyeti, spazmlar, kramplar, güçsüzlük ve azalan kashareketlerinin saptanması için gerekli müdahalelerde bulunulur. Muayenesonrasında ortaya çıkan belirtiler hafif veya orta şiddette ise bunun dışındabaşka bir teste ve muayeneye ihtiyaç duyulmaz. Ancak muayene sonucu hastalığınşiddeti konusunda doktorda şüpheler bırakmış ise MR veya röntgen gibitekniklerden faydalanılabilir. Bu teknikler sonucunda kasın yapısı görüntülenirve yırtılmanın şiddeti tespit edilir. Hastada sırt ağrıları mevcutsa idraryolu enfeksiyonu veya omurilikle ilgili sorunların olabileceği düşünülerek ektestler istenebilir. Test sonuçlarına göre hasta doğru ve etkin tedavi içindoktor tarafından yönlendirilir.
Kas yırtılması tedavi yöntemleri nelerdir?
Kas yırtılması tedavisi çoğu hastada ortak seyreder. Birinci veya ikinciderece kas yırtılmalarında spor veya egzersiz faaliyetlerine bir süre araverilir. Kası yoracak tüm aktivitelerden kaçınmak elzemdir. Kas yırtılmasınınmeydana geldiği bölgeye vakit kaybetmeden buz uygulamak gerekir. Bu kasyırtılmasının devam ettiği birkaç gün 2-3 saat aralıklarla uygulanmalıdır. Buzkompresi bölgenin şişmesini engeller ve kasın daha çabuk iyileşmesine destektebulunur. Yaralanma esnasında kasın elastik bir bandajla sarılaraksıkıştırılması da etkili bir yöntemdir. Bu yöntem de yine şişmenin oluşumunuengeller. Ancak kan akışının engellenebileceği unutulmadan çok fazlasıkmamaya da özen gösterilmelidir. Eğer ağrı artıyor ve şişlik sarmayarağmen devam ediyorsa elastik bandajın çıkarılması gerekir. Çünkü bu yöntemyanlış uygulandığından işe yaramadığı anlamına gelir. Özellikle geceleriuyumadan önce veya gün içinde yatarak dinlenildiği sırada kas yırtılması olanbölgeyi kalp seviyesinden yüksekte tutmakta fayda vardır. Örnek olarakbacaklarda gerçekleşen kas yırtılmalarında uzanma esnasında ayakaltına yastıkkonulabilir. Ağrı olduğu durumlarda doktor tarafından uygun ağrı kesici hastayareçete edilir. Üçüncü derece yırtıklarda ise düzenli olarak fizyoterapistegitmek gerekir. Kas yırtılmasının oluştuğu bölge bir süre hareketettirilmemelidir. Durumun ciddiyetine göre cerrahi müdahale de önerilebilir.
Karpal Tünel Sendromu bir ya da her iki elin ilk üç parmağını tutanilerleyici özellik gösteren hastalıktır. El bileğinin ortasında bulunan ve ilk3 parmağa dağılan medyan sinirin bası altında kalması sonucu ağrı, uyuşukluk vegüçsüzlükle kendini gösterir.
Karpal tünel sendromu hangi sıklıkta ve yaşlardagörülür?
Genellikle 40 – 50 yaş arası kadınlarda daha sık görülür.
Karpal tünel sendromu nedenleri
Bilek kanalı yapısal olarak dar olan kişiler klinik belirtilerin ortayaçıkmasına yatkın olan kişilerdir. Şişmanlar, alkol alanlarda, şeker hastalığıve damarsal hastalıklarında normal durumlardan daha sık görülebilir. Karpaltünel sendromuna kanal içindeki basınç artışı neden olmaktadır. Bu basınç elinpozisyonuna bağlıdır. El, el bileği çevresinde oluşan kırıklardan sonra kronikbası ortaya çıkabilir. Kiriş kılıflarının enfeksiyonu veya kalınlaşması kanaldamekanik daralmaya neden olur. Sınır kılıfının tümörleri, avuç içienfeksiyonları medyan sinir bası belirtileri ortaya çıkarır. İş yerindeki mekaniknedenler vakaların çoğunda etkin rol oynamaktadır. Belli hareketlerin sıkolarak tekrar edilmesinin karpal tünel sendromu ile ilişkisi mevcuttur.Marangozlar, tenis oynayanlar, elleriyle sıklıkla bulaşık yıkayanlar, şoförlerve benzeri şekilde el bileğini tekrarlayan hareketlerle meşgul olanlar dahayatkındırlar En sık olarak erkeklerde kasaplık mesleği ile uğraşanlardagörülmektedir. Kadınlarda hamilelik sırasında görülür. Bu durum geçicidir.Doğumu müteakiben birkaç hafta içerisinde normale döner. Ayrıca hipotiroidiolan kişilerde de rastlanabilir. Karpal Tünel Sendromu’nun meydana gelmesindebazı başka hastalıklarında rolü vardır. Romotoid artirit, üremi, amiloidoz,damar anomalileri, Tendonitis bunlardan birkaçıdır.
Karpal tünel sendromu belirtileri
Hastalar gece uykuya daldıktan birkaç saat kadar sonra tüm elde şişme hissive uyuşma karıncalanma hissi ile uyanırlar. Parmaklar sertleşmiştir, hastaellerini şişmiş ve gerilmiş hisseder; fakat gerçekte objektif bir değişiklikgözlenmez. Hastalar ellerini sallar ve ovarlar, çoğunlukla yataktan kalkarlarve kısa süre sonra rahatlarlar. Bazen bir gece içinde birçok kez tekrarlayanuyuşmalar olur ve hastalarda ciddi uyku bozukluğuna yol açar. Nadir olmayarakeldeki uyuşmalar on kol omuz ve boyuna kadar çıkar. Ellerin çok kullanıldığıişlerde ev hanımlarda çok çamaşır yıkamadan ve temizlik işlerinden sonraşikâyet artar. İlerleyen dönemde kuvvet kaybı ve avuç kaslarında erime ortayaçıkar
Karpal tünel sendromu tanısı nasıl konur?
El bileğine refleks çekici ile vurulduğunda, hasta el parmaklarındaelektrik çarpması yani şok benzeri bir yanıt alınır. Bu Tinel bulgusu olarakbilinir. EMG testi ile büyük oranda kesin tanı konulabilir. Elektrofizyolojikve klinik bulgular iyi bir şekilde değerlendirildiğinde diğer tetkiklerin pekanlamı kalmaz fakat bazı özel vakalarda manyetik rezonans görüntüleme faydalıolabilir.
Karpal tünel sendromu tedavisi
KONSERVATİF TEDAVİ
İleri duyusal ve hiçbir motor bozukluğu olmayan hastalarda bileği nötralpozisyonda tutan fakat parmakların serbestleşmesine imkân veren gece istirahatbileklikleri çok faydalı olduğunu görüyoruz.
Karpal kanala hidrokortizon enjeksiyonu sonrasında uzun süre şikâyetlerortadan kalkar. Ağızdan düşük doz kortizon tedavisinin iyi sonuçlar verdiğibildirilmiş olsa da bu tedavinin daha sonraki sonuçlarından bahsedilmemiştir.
CERRAHİ TEDAVİ
İlaç tedavisi ile şikâyetleri geçmeyen hastalara daha fazla zamangeçirmeden yani sinir harabiyeti daha fazla artmadan cerrahi tedaviyealınmalıdır. Cerrahi olarak sinir üzerindeki bası ortadan kalktığında sinirüzerindeki harabiyette daha fazla ilerlemeden duracaktır Bu cerrahi müdahaleiçin hastanın hastanede yatması gerekmez. Ayaktan gelen bir hastada lokalanestezi ile o bölge uyuşturulur.
Kalça ağrısı nedir?
Kalça eklemleri, sürekli olarakyapılan yoğun hareketlere ve aşırıya kaçmayan yıpranma, aşınma gibi durumlarakarşı dayanıklı olan güçlü bir yapıya sahiptir. Aynı zamanda uyluk kemiğinin(femur) leğen kemiği (pelvis) ile birleştiği vücudun en çok hareket edeneklemidir. Yuvarlak başlı uyluk kemiği ile bu kemiğin yerleşeceği bir soketesahip olan leğen kemiği, harekete imkan tanıyacak şekilde uyum içerisindedir.Leğen kemiğinin soket kısmını bir kıkırdak dokusu kaplar. Yürümek, koşmak gibiaktiviteler esnasında kıkırdaktan oluşan bu yastık, eklemleri sürtünmeye karşıkorur. Dayanıklı yapısına rağmen kalça eklemindeki bu kıkırdak dokusu yapılanzorlayıcı hareketler, düşme, yaralanma veya ilerleyen yaş gibi nedenlerle yıpranabilir.Aynı zamanda kalça ekleminde düşme ya da kemik erimesi gibi nedenlere bağlıolarak kırıklar da oluşabilir. Bu durumlar kalça ağrısının en yaygın nedenleriolup kalçasında ağrı sorunu olan kişilerin öncelikli olarak bir hekime başvurupsoruna yol açan etkeni öğrenmesi gereklidir.
Kalça ağrısı her zaman ciddi birsorunu işaret etmez. Bazı durumlarda uzun süre boyunca sabit şekilde oturmayaveya yapılan ters bir harekete bağlı olarak da kalça kemiği ağrısı ortayaçıkabilir. Bu nedenle ağrıların birçoğu herhangi bir tedavi gerektirmeksizinbirkaç gün içinde kendiliğinden iyileşir. Fakat ağrı çok şiddetli ise veyabirkaç hafta içerisinde iyileşmiyorsa, bir hekime başvurularak detaylı muayeneve radyolojik incelemeden geçilmelidir. Kalçada ağrıyı oluşturan aşağıdakidurumlarda ise herhangi bir iyileşme süresi beklenmeden derhal bir sağlıkkuruluşuna başvurulması gerekir:
- Düşme ve kalça yaralanmaları
- Kalçadaki ağrının gün geçtikçekötüleşmesi
- Yürürken, merdiven çıkarken,eğilirken ve benzeri durumlarda ağrı nedeniyle öne eğilme zorunluluğu hissetmek
- Ağrıya yüksek ateşin eşlik etmesi
- Sürekli rahatsızlık hissi
- Ani kilo kaybı
Kalça ağrısı belirtileri nelerdir?
Kalça ağrısı, adından da anlaşılacağı gibi kalça eklemlerindehareket esnasında veya hareketsiz halde iken ağrı hissedilmesi durumudur. Ağrı,kalçanın tek bir tarafında bulunabileceği gibi bazı durumlarda her iki eklemdede hissedilebilmektedir. İyileşmeyen kalça ağrıları ile sağlık kuruluşlarınabaşvuran bireylerde hastanın ağrıyı tarif etmesi ile hekim tarafından olasınedenlere ilişkin tespitler yapılabilir. Bazı durumlarda ise belde fıtıkoluşumu veya leğen kemiğindeki sorunlar gibi kalça eklemi haricinde farklı birdurum nedeniyle oluşan ağrılar da kalça ağrısı olarak algılanabilir. Bu nedenlekalçasında ağrı sorunu bulunan kişiler, mutlaka radyolojik görüntülemedengeçirilmelidir. Bu sayede sorunun nereden kaynaklandığı tam olarak tespitedilebilir.
Kalça ağrısı neden olur?
Kalça ağrısı olgularına bakıldığındabirçoğunun yapılan ters bir hareket veya egzersiz esnasında eklemin fazlazorlanması gibi basit nedenlere bağlı olarak geliştiği görülür. Bu gibidurumlarda ağrıyı oluşturan etken genellikle kas tendonlarındaki gerginlik veyakalçadaki yumuşak dokularda meydana gelen iltihaplanmalardır. Ağrının 2haftalık süreç boyunca iyileşmemesi ise, altta yatan daha ciddi bir problemiişaret eder. Ekleme ilişkin sorunlardan kaynaklı olarak hissedilen ağrılar bazıdurumlarda kasık, dizler veya üst bacaklara da yansıyabilir. Bazı durumlardaise diz veya bel bölgesinde var olan sorunlardan kaynaklı olarak kalçada ağrıhissedilmesi de söz konusu olabilmektedir. Bunların haricinde kalçada ağrıoluşumunun yaygın nedenleri şu şekilde sıralanabilir:
- Düşme veya kalçanın yaralanması
- Artrit (Romatoid artrit,osteoartrit, psoriatik artrit, juvenil idiopatik artrit, septik artrit vb.)
- Kalçada kırık ve çıkıklar
- Eklem iltihabı (bursit)
- Burkulma
- Kasık fıtığı
- Kalça labral gözyaşı durumu (kalçaeklemi kıkırdağında yırtılma)
- Tendon iltihabı (tendinit)
- Siyatik
- Kemiklere yayılım göstermiş ilerimetastatik kanser vakaları
- Legg-Calve-Perthes hastalığı
- Kemik iltihabı (osteomiyelit)
- Osteoporoz (kemik erimesi)
- Sinovit (eklem zarı iltihabı)
Kalçaağrısı tedavisi nasıl yapılır?
Kalça ağrılarında tedavisürecinin ne şekilde planlanacağı, ağrıya neden olan soruna göre belirlenir.Kalça ağrısı nasıl geçer sorusu bu sorunu yaşayan kişiler tarafından merakedilen bir konu olsa da öncelikli olarak altta yatan sorunun belirlenmesigerekir. Şikayete yol açan ağrıların hafifletilmesi ve ortadan kaldırılmasıiçin genellikle parasetamol, non-steroid antiinflamatuar ilaçlar (naproksen,ibuprofen vb.) ve bifosfonatlar gibi ağrı kesici ilaçlar önerilir. Bunun yanısıra istirahat ve iyileşmeye yardımcı egzersizlerin uygulanması da tedavininbir parçasıdır. Kemik erimesinden kaynaklanan kalça ağrılarında zayıflayan veyahasar gören kemiklerin onarımını desteklemek amacıyla kalsiyum ve D vitaminitakviyelerinden yararlanılabilir. Daha uzun süreli tedavi gerektiren durumlardafizik tedavi ve rehabilitasyon uygulamalarından destek alınmasıgerekebilmektedir. Bazı durumlarda ise steroid enjeksiyonlarının yapılması,ağrıyı oluşturan kemik ve eklem hastalığının tedavi edilmesi amacıyla tercihedilir. Kemik ve eklemlerdeki fiziksel deformasyonların onarılması,kendiliğinden iyileşmeyen kırık ve çatlakların tedavisi ve daha pek çok durumdahekim önerisiyle cerrahi operasyonlar da tedavi sürecine dahil edilebilir.
Siz de kalçanızdasebebini bilmediğiniz bir ağrı sorunu yaşıyorsanız ve özellikle de ağrılarınız15 günden daha uzun bir süredir devam ediyor ise derhal bir sağlık kuruluşunabaşvurmanızda fayda vardır. Kalça ekleminizde veya diğer kemik veeklemlerinizdeki olası hastalıkların erken dönemde tespit edilmesini sağlayaraktedavi sürecinize bir an önce başlayabilir, ileride karşılaşabileceğiniz dahaciddi sorunlara karşı önleminizi alabilirsiniz.
Halluks valgus nedir?
Ayağın birçok nedenden dolayışeklinin bozulabileceği bilinmektedir ancak halluks valgus hastalığı enyaygın görülen ayak şekil bozukluğu hastalığıdır. Bu şekil bozukluğu ayak başparmağının (halluks) lateral (yana doğru) sapması olarak tanımlanır. Ayak başparmağının sapması öncelikle yana doğru gerçekleşse de ilerleyensafhalarda ayak baş parmağının ucu ve tırnak da ön düzlemde yana doğru döner.Eklemin şeklinin bozulmasıyla birlikte yavaş yavaş iltihap oluşumu gözlenir veoluşan iltihap ayağın ayakkabıya doğru şişmesine yol açar. Bu şişliğiniçerisinde iltihap olduğundan oldukça ağrılı olabilir. Bunun yanında ayak başparmağı ucu da yana saparak diğer parmağın üstüne çıkabilir. Bu da diğereklemlerde de ağrı oluşmasına yol açar. Bazı genetik sebeplerden dolayı ayağınhafif taraklı olması halluks valgus hastalığını işaret etmez. Ayağıtaraklı olan bireyler hayatlarının geri kalanında daha geniş ayakkabılarseçerek çoğunlukla halluks valgus hastalığından korunurlar. Yalnızcaşekilden dolayı bu durumdan rahatsız olan hastalarda halluks valgustedavisi uygulanması önerilmez. Ayrıca halluks valgusun ortaya çıktığı belirlibir yaş aralığı olmadığından her yaştan bireyde görülme olasılığı vardır.
Halluks valgus nedenleri nelerdir?
Halluks valgusungelişiminde rol oynayan birçok neden olabilir. Sürekli ayakta çalışmakve uygun olmayan ayakkabılar kullanmak bu nedenler arasında yer alır.Sivri ve dar ayakkabılar kemik yapısını bozabileceğinden halluks valgus ortayaçıkabilir. Genetik olarak ayak hastalıklarına yatkınlık olabilir. Bu daailesinde halluks valgus hastalığı bulunan bireylerin risk altında olduğuanlamına gelir. Düztaban hastalığı olanlar da halluks valgusa daha yatkındır.Ayak eklemlerinin olması gerekenden daha sık olması da baş parmak şekilbozukluklarına yol açar. Ayrıca yapılan araştırmalar halluks valgushastalığının kadınlarda on kat daha sık görüldüğünü ortaya çıkarmıştır. Bununnedeninin kadınların ayakkabı tercihleri olduğu savunulmaktadır. Ergenlikyıllarında ve sonrasında giyilen sık ve rahatsız ayakkabıların, bu dönemdeortaya çıkmasa bile ilerleyen yaşlardan halluks valgusun ortaya çıkmasınıtetikler. Anormal kas eklemlerinin de az da olsa bu hastalığa etkisi olduğusöylenebilir. Bunun yanında halluks valgusun kalça ve dizeklemleri bozukluklarından dolayı da ortaya çıkabildiği görülmüştür.
Halluks valgus tedavi yöntemleri nelerdir?
Hastalığın tedavisindebirçok yöntem kullanılır. Tabii ki bu tedavi yönteminin belirleyici unsuruhastalığın boyutudur. Halluks valgusun safhalarına göre tedavi yöntemleriçeşitlendirilebilir. Uygulanacak tedavi yöntemi ortapedi cerrahı tarafındanbelirlenir. Henüz hastalığın başlangıcında iken gece ateli bir tedavi yöntemiolarak uygulanabilir. Bu tedavide ayak baş parmağının şeklini koruması içindestekleyici bir atel kullanılır. Bu atel ayak baş parmağının olması gerektiğigibi hareket etmesine yardımcı olarak eklemlerin sağlıklı kalmasını sağlar.Bunun yanında halluks valgus ayakkabıları da hastalığın ilerlememesi içindoktor tarafından önerilebilir. Bu ayakkabılar ayak ile ayakkabı arasındakisürtünmeyi engelleyerek eklemin daha fazla iltihaplanmasının ve şeklininbozulmasının önüne geçer. Bu da hastalığın ağrısının daha az hissedilmesinisağlar. Ayrıca halluks valgus ayakkabısı ayak tabanını da destekleyeceğinden,ayağın doğal yapısında kalmasını sağlar ve hastalığın ilerlemesini durdurur.İleri düzey olgularda ise halluks valgus ameliyatı gerekebilir. Hastalığınbilinen 100’den fazla cerrahi tedavisi bulunmaktadır. Hastanın ayak başparmağının durumuna göre farklı cerrahi tedaviler uygulanabilir. Cerrahiyöntemde ayağın normal yapısına ulaştırılması amaçlanır. Ayak baş parmağışişliğin görüldüğü kısımdan veya baş parmağın üzerinden düzeltilebilir.Eklemler ve baş parmak olması gerektiği gibi düzeltilerek müdahale edilir.Tedavinin akabinde eski hayat alışkanlıkları terk edilerek hastalığınnüksetmesinin önüne geçilmeye çalışılır.
Eğer siz de ayağınızdaşişlikten, şekil bozukluğundan ve ağrılardan şikayet ediyor ve bu hastalığasahip olabileceğinizi düşünüyorsanız bir sağlık kuruluşuna başvurarakmuayeneden geçebilirsiniz. Yapılacak muayene ve tanı testleri sonucundahastalığın teşhisini almanız halinde tedavi sürecinize bir an önce başlayarakhastalığın ilerleyişini önleyebilir, ayağınızdaki şekil bozukluklarınıngiderilmesini sağlayabilirsiniz.
El Cerrahisi
Ellerimiz fiziksel işlevinin yanı sıravücut diliyle iletişimimizde de son derece etkili rol oynayan, çok sayıdakompleks dokunun bir arada ve büyük uyum içinde çalıştığı bir organdır.Elimizin kompleks yapısı nedeniyle hastalıkları ve yaralanmalarında bu özelyapıya uygun olarak değerlendirilmesi gerekir. Basit olarak kabul edilen pekçok el sorununun uygun olmayan tedavileri kişinin yaşam kalitesini etkileyecekciddi sonuçlara neden olabilir.
El cerrahisi nedir, uğraşı alanları nelerdir?
El cerrahisi, II. Dünya Savaşıyıllarında karşılaşılan el yaralanmalarında, kırık kemikleri, sinir, tendon vedamarları içeren yumuşak doku yaralanmalarının onarımları için farklıbranşlardan ayrı uzmanların çağrılması yerine tüm bu konularda eğitim görmüşbir branş varlığının ideal olacağı fikri ile doğmuştur. El cerrahisi; el vebuna bağlı olarak el bileği, ön kol, dirsek ve kol fonksiyonlarını olumsuzolarak etkileyen; kesici veya künt travmaları, doğumsal anomalileri, aşırıkullanım, enfeksiyon, artrit gibi problemleri tedavi eden uzmanlık dalıdır.
Travmalar dışında en sık karşılaşılan başlıca problemler iseşunlardır:
1. Karpal tünelsendromu
Elde sık görülen sağlık problemlerinden biridir. Baş parmak ve yanındaki üçparmağın duyusunu veren; başparmak fonksiyonlarını sağlayan “median” sinirinietkileyen bir sorundur. Median sinirinin el bileğinde, parmakları hareketettiren tendonlar ile birlikte içinden geçtiği “Karpal Tünel”de baskıyauğraması sonucu “Karpal Tünel Sendromu” gelişir. Parmaklarda uyuşma, güç kaybıve ön koldan omuza kadar yayılan ağrılar ile kendini gösterir. Genelliklegeceleri uykudan uyandıran uyuşma ve ağrılar, zaman zaman gün içinde degörülebilir. Bu dönemde gerekli önlemler alınmazsa sinirde kalıcı hasar meydanagelir. Sonrasında el fonksiyonları ile duyusunun yeniden tam onarılması mümkünolmaz. Tedavi olarak başlangıçta tıbbi tedavi ve gece atelleri kullanılır.Yeterli iyileşme sağlanmazsa cerrahi olarak karpal tünel gevşetilmesiuygulanır. Sinir üzerindeki baskı böylece ortadan kaldırılır.
2. Tetik parmak (Trigger finger)
Baş parmak dahil her parmakta görülebilir. Parmakları hareket ettirenkirişlerin yüzeyleri çok düzgün kılıflar ile çevrilidir. Bu kirişler çeşitlitünellerden geçerler. Tetik parmak probleminde kılıfların girişi daralır,kirişler kalınlaşır ve kendilerini saran kılıflara sığamazlar. Sonuçta buproblem, avuç içinde hassasiyet ile başlar, parmaklar büküldüğünde takılmalarave hatta kilitlenmelere yol açabilir. Uzun süren takılmalarda parmakhareketlerinde kısıtlılık ve hareket kaybı ile sonuçlanabilir.
3. DeQuervain Tendiniti
Başparmağı yukarı doğru kaldıran kirişlerin içinden geçtikleri kılıflarınasıkışması sonucu gelişir. Kirişlerdeki yangı, elin hareketlerine bağlı olarak hassasiyetve şişmeye neden olur. Tıbbi tedavi genellikle yeterli olsa da tedaviyedirençli durumlarda cerrahi müdahale gerekebilir.
4. Ganglion Kistler
El ve el bileğinde, kiriş kılıflarının inflamasyonunun neden olduğu, eklemsıvısıyla dolu kistik oluşumlara sık olarak rastlanır. El ve el bileğinin hemenher bölgesinde görülebilir. Ancak genellikle el bileği sırtında ve tendonkılıfları boyunca yerleşirler. “Ganglion kistler” aniden oluşabileceği gibibirkaç ay veya yıl içinde yavaş yavaş da gelişebilir. Zaman içerisinde büyüyüpküçülebilir, hatta tamamen kaybolabilirler. Nadiren ağrılı olan bu kitlelerkötü huylu değildir. Çoğunlukla hiçbir neden olmaksızın gelişirler.Şikayetlerin derecesine bağlı olarak tıbbi veya cerrahi tedavi uygulanır.
5. Dupuytrens Hastalığı
Avuç içi ve cilt altı dokusunun kalınlaşmasıyla, parmaklara kadar uzananbantlar oluşur. Bu bantlar avuç içinde bir çekilme yaratır. Orta yaşlarda,herhangi bir sebep olmaksızın gelişebilir. Tedavisi cerrahi olarak bu dokununçıkarılmasıdır. Tedavinin sonucu, hastalığın seyrine bağlı olarak değişse deözellikle cerrahi girişim sonrası uygulanan el terapisi ilefonksiyonlarda belirgin gelişme sağlanmaktadır.
6. Tenisçi – Golfçü dirseği
Dirseğimizin iç ve dış kenarında bulunan kemik çıkıntılarına yapışan kaslarınyapışma bölgelerindeki inflamasyonlardır. Tenis, golf gibi sporları yapanlarınyanı sıra, endüstriyel alanda çalışanlarda da bu tip iltihaplanmalargörülebilir.
Düztabanlık (Pes Planus)
Halk arasında bilinen adıyla düztabanlıkayağın normalde olması gereken iç uzun kavsinin kaybolarak topuğun dışa doğrukayması ile karakterize bir ayak deformitesidir. Düztabanlık denildiğindegenellikle akla çocuk ayağı gelir, fakat düztabanlık sadece doğuştan olan birdurum değildir. ‘Erişkin tipi’ denilen, çocukken ayakları normal olan birinde30’lu yaşlardan itibaren gelişen bir deformasyon da söz konusu olabilir. Bununnedeni romatolojik hastalıklar olabileceği gibi, altta yatan hiçbir hastalıkolmaksızın da, aşırı kilo ve/veya aşırı uygunsuz kullanım sonucunda dagelişebilmektedir.
Erişkin düztabanlığın temel nedeni, ayakiç kısmındaki kavsin tam tepe noktasındaki kemiğe yapışan “tibialis posterior”adındaki tendonun (yaş, aşırı kullanım, kilo, romatolojik hastalık vb.nedenlerle) dejenere olması ve artık işlev göremez hale gelmesidir. Bu tendonadeta bir çadırın direği gibi ayak kavsini destekler ve bu iyi çalışmadığındaçadırın çökmesi gibi ayak kavsi de çökmeye başlar.
Çocuklarda Düztabanlık
Her insan doğduğunda düztabandır. Budüztabanlık durumu 5 yaşına gelene kadar devam eder. 5 yaşına gelene kadar ayaktabanının iç tarafındaki kavis görülmez çünkü bu kavsi oluşturan dokular 5yaşından itibaren belirginleşip kuvvetlenirler. Bazı çocuklarda bu durum 8-10yaşına kadar bile sürebilir. 5 yaşına kadar her çocuğun ayak tabanı kalın biryağlı doku ile kaplıdır. Kısaca çocuklarda 5 yaşına kadar görülen düztabanlıkhali tamamen fizyolojik, yani normal bir durumdur.
Nasıl tedavi edilmelidir?
Her şeyden önce ayak konusunda tecrübelibir ortopediste başvurulmalıdır. Tedavi düztabanlığın derecesine göre yapılır.İlk, başlangıç evresinde tabanlıklar kullanılabilir. Tabanlık düztabanlığıgidermez ancak ağrıları giderebilir, ilerlemeyi azaltabilir. Kullanılantabanlık kişiye özel olmalıdır. Ne yazık ki başlangıç evresinde hastalarındoktora başvurması, başvursa da doğru tanı konulması çok nadiren gerçekleşir.Bu evre geçip ayakta deformite oluşmaya başladıktan sonra ise tabanlığın pek faydasıolmaz. Ağrısı olan ve başlangıç evresini geçmiş düztabanlar ameliyatladüzeltilmelidir. Ameliyat eğer zamanında yapılırsa eklemleri sabitlemedendüztabanlığı düzeltmek mümkündür, fakat gecikilen durumlarda tek çare eklemlerisabitleyerek (dondurarak) düzeltme yapmaktır. Düztabanlık ameliyatı hastalaradaha kaliteli bir hayat sağlar.
Düşük ayak belirtileri nelerdir?
Hastalar genellikle “yürürkenyalpalıyorum, ayağımı attıra attıra yürüyorum, yürürken ayağım takılıyor, sıksık düşüyorum” gibi şikayetlerle başvururlar. Ayak bileği tam olarakoynatılamadığı için adımlama ve topuğun yere değmesi sorunludur. Parmaklaryerde sürünür. Yürüme ancak kalça ya da diz ekleminin aşırı hareketi sonucugerçekleştirilebilir. Dolayısıyla zamanla bu eklemlere ve diğer sağlam ayağadaha fazla yük bineceğinden postür yani duruş bozuklukları ve diğer sağlamtarafta ağrılar ortaya çıkar. Etkilenen ayakta kas kütlesinin azalmasına bağlıküçülme ve bacak kısalığı izlenebilir.
Düşük ayak nedenleri nelerdir?
Düşük ayak sendromununnedenleri başlıca şu başlıklar altında toplanabilir:
- Peroneal sinirin direkthasarı
- Kas ve iskelet sistemibozuklukları
- Beyin ve spinal kordhastalıkları
Peroneal Sinir Hasarı: Fibulanın baş veya gövde kırıklarında peroneal sinirinsıkışmasıyla, diz ekleminin hasarlanmasında, diz ve kırık ameliyatlarındansonra cerrahi yaralanmalarda peroneal sinirin direkt hasarına bağlı olarakdüşük ayak görülebilir.
Beyin ve Spinal KordHasarı: Bu durumlarda hasar direkt peronealsinirde değil, santral sinir sisteminin daha üst seviyelerindeki bir problemdenkaynaklanmaktadır. İnme geçiren hastalarda tek başına düşük ayak nadirolmakla birlikte görülebilir. Onun haricinde Multiple Skleroz ya da SerebralPalsi gibi hastalıklarda da düşük ayak sendromuna sıklıkla rastlanır. Genetikbir bozukluk olan ve periferik kaslarda ilerleyici sinir ve kas zayıflıklarınıngörüldüğü Charcot Marie Tooth Hastalığı’nda izlenebilir.
Sinirhasarı sıklıkla bel fıtığı olarak bilinen lomber disk hernisine bağlıolarak gelişir. Özellikle L4-L5 arası yani 4. ve 5. bel omurgası arasındakifıtıklarda bu mesafeden çıkan sinirler siyatik sinir ve bacağın arkasında bacakboyunca ilerleyerek peroneal siniri oluşturur. Dolayısıyla tedavi edilmeyen belfıtığı hastalarında düşük ayak görülebilir. Düşük ayak, ani ağrıyla birliktehalk arasında patlamış fıtık olarak tanımlanan ekstrüde disk hernisinin ilkbelirtisi olabilir. İdrar kaçırma, bacaklarda hissedilir şekildegüçsüzlük ve ani düşük ayak birlikteliği acil müdahale gerektiren CaudaEquina Sendromu’nun göstergesi olabilir. Bunların haricinde beyin ya da omurgatümörlerinde de görülebilir.
Kas ve İskelet SistemiBozuklukları: Musküler Distrofi,Amyotrofik Lateral Skleroz ( ALS) gibi uzun süreli, yavaş ilerleyen sinirlerdedemyelinizayon ve kaslarda ileleyici zayıflıkla seyreden hastalıklarda düşükayak görülebilir. Polio virüsünin sinirlere yerleşmesi sonucu gelişençocuk felci hastalığında da sıklıkla görülen bir tutulum bölgesidir.
Düşük ayak tedavi yöntemleri nelerdir?
Tedavi öncelikli olarak sebebeyönelik olarak planlanmaktadır. Ani gelişen düşük ayak olgularında, acilcerrahi müdahalelerle bu durum geri döndürülebilir. Özellikle bel fıtığınabağlı Cauda Equina Sendromu’nda ilk 48 saat içerinde uygulanacak acil cerrahinintüm belirtileri geri çevirdiği bildirilmiştir. Şiddetli ağrıyla birlikte aniidrar kaçırma ve ayağınızda kuvvet kaybı gelişirse ilk 48 hatta daha da kısaolacak şekilde 24 saatin tedavide çok kritik olduğunu aklınızdançıkarmayınız ve vakit kaybetmeden bir Beyin ve Sinir Cerrahisi Uzmanı’nabaşvurunuz.
Acil cerrahiyle geri döndürülemeyenirreversible düşük ayak sendromunun tedavisi 4 ana başlık altındatoplanabilir.
- Atel vesplintler
- Fiziksel terapi
- Sinir terapisi
- Cerrahi tedavi
Atel ve splintler düşük ayağı tedavietmese bile ayak bileğini normal pozisyonda tutarak yürümeyi kolaylaştırmaktave diğer eklemlerin bozulmasını engellemektedir. Parmakların yere sürtünmesinide engellediği için düşük ayağa bağlı gelişen ve daha büyük problemlere sebep olabilecekdüşmeleri de engellemektedir.
Ayağa dorsifleksiyon yaptırankaslara uygulacak fiziksel terapi çalışmayan kasları kuvvetlendirir. Geridöndürülemez hasar gelişmiş olgularda bacaktaki diğer kasları kuvvetlendirmekgelişebilecek diğer diz, kalça ve iskelet sistemi problemleriniengelleyebilir.
Fonksiyonel elektrik stimülasyonu(FES) cihazıyla peroneal sinirin geçtiği hat boyunca yapılan süreklielektrik stimülasyonlarıyla sinirin uyarımı sağlanabilir. Hastalarınkendilerinin de rahatlıkla uygulayabileceği bu cihaz daha rahat ve yardımsızyürümeyi sağlayabilir. FES cihazı kalp pili takılı hastalarda, aktif kanserhastalarında, hamilelerde ve kontrol altına alınamayan epilepsi atakları olanhastalarda kullanılamaz.
Diz Protezi
Diz protezi, kıkırdağın aşındığı veyadiğer hastalıklara bağlı diz ekleminin bozulduğu durumlarda uygulanan düzelticibir ameliyat türüdür. Kıkırdağın bozulmuş olan kısımları, altındakikemiğin bir kısmı da içine alınarak çıkarılır, diz ekleminin normal eksenisağlanarak çeşitli metallerden oluşan protez ekleme yerleştirilir. Protez ikimetal parçadan ve aralarında yer alan bir plastik parçadan oluşur. Böylecenormal diz eklem hareketlerini taklit eden metal bir eklem elde edilir.
Diz protezi kimlereuygulanabilir?
Diz protezinin temel gerekliliğiağrıdır. Genellikle ağrı nedeniyle hastalarda günlük işlevlerde kısıtlılık, dizhareketlerinde azalma, yürüme ve merdiven inip çıkma sırasında zorluklar ortayaçıkar. Öncelikle ağrının nedeni araştırılır ve ameliyat dışı tedavilerle ağrıve işlev kısıtlılığı giderilmeye çalışılır.Tüm yöntemler denendikten sonrayanıt alınamıyorsa protez ameliyatı gerekebilir.
Diz eklem kıkırdağının bozulduğu, sebebibilinmeyen osteoartrit (kireçlenme) durumlarında, yine kıkırdak aşınmasına yolaçan eklem içi kırıklar, şekil bozukluklarına bağlı diz eklem eksenininbozulmasına neden olan hastalıklar, romatoid artrit gibi hastalıklar, kemikölümü (osteonekroz) ve diz ekleminde diğer tedavilerle sonuç alınamayan vesüreğen ağrıya yol açan hastalıklarda yapılabilir.
Diz protezi için kilove yaş önemli midir?
Diz protezi zorunlu haller dışında gençhastalara uygulanmamaktadır. Genç hastalardaki diz problemlerinde eklemive kıkırdağını koruyucu diğer yöntemler tercih edilir. 60 yaş üzerindeise diz protezi daha sık kullanılır. Eski yıllarda protez teknolojisihenüz günümüzdeki kadar gelişmemişken, protezin ömrünün yeterince uzun olmamasınedeniyle daha genç yaş grubunda tercih edilmemekteydi. Ancak günümüzteknolojisi insan vücuduyla daha uyumlu, daha dayanıklı, daha uzun ömürlü vedaha fazla harekete olanak tanıyan protezler ürettiği için artık 50’liyaşlardan itibaren gerektiği durumlarda protez kullanılabilmektedir.
Çok ileri yaşlarda da diz protezihastanın ağrısı, günlük hayattaki işlev kaybı ve beklentileri göz önünealınarak yapılabilir. Ancak yaş ilerledikçe ortaya çıkan ek sistemikhastalıklar (şeker hastalığı, kalp yetersizliği, koroner damar hastalıkları,akciğer ve böbrek hastalıkları) ameliyatın risklerini arttırmaktadır. Bunedenle diz protezi ameliyatına karar verildikten sonra hasta detaylıtetkiklerle taramadan (check-up) geçirilerek ek sorunlar belirlenir ve eğer buek sorunlar ameliyat riskini çok ciddi biçimde arttırıyorsa ameliyatın artı veeksileri yeniden gözden geçirilerek karar verilir.
Kilolu hastalarda da yine ek sorunların(şeker, yüksek tansiyon, kalp hastalıkları) daha fazla görülmesi nedeniyle riskoluşturabilir. Ancak kilolu hastaların diz problemi nedeniyle hareketlerininçok azalması nedeniyle kilo vermeleri zor olduğu gibi, genellikle daha fazlakilo alınmasına da sebep olabilir. Bu nedenle riskler gözden geçirildiktensonra eğer ameliyat olması çok ciddi risk oluşturmuyorsa, kilosu çok da olsadiz protezi yapılarak hastanın ağrısız hareket yeteneğinin arttırılması sağlanmasıhastanın yararına olacaktır.
Diz protezininriskleri nelerdir?
Biraz önce değinildiği gibi dizprotezine aday olan hastalarda yaşla birlikte eşlik eden hastalıklar anestezive cerrahi için riskler oluşturabilir. Diz protezi ameliyatının oluşturduğuriskler ise enfeksiyon (iltihaplanma), toplardamarlarda pıhtı oluşumu veproteze ait mekanik sorunlardır.
Enfeksiyon, iyi ameliyathanekoşullarında ve koruyucu antibiyotik kullanımıyla oldukça düşük oranlardagörülen bir sorundur. Bunun için hastanın vücudunun başka bir yerindeenfeksiyon olmadığından emin olunur, varsa tedavisi yapıldıktan sonra ameliyatplanlanır. Tüm hastalarda ameliyatın hemen öncesinde koruyucu antibiyotikverilerek ameliyat sonrası 1 gün devam ettirilir. Ameliyathane koşulları ve ameliyatekibinin enfeksiyona karşı önlemler alması sağlanır. Tüm bu önlemlere karşıngerek ameliyat sırasında, gerekse sonrasında hastanın vücudunun başka biryerinden mikropların diz eklemine gelerek protezde enfeksiyona yol açmaolasılığı az da olsa vardır.
Toplardamarlarda pıhtı oluşumu özelliklepıhtılaşmaya eğilime yol açan bozuklukları olan hastalarda ve uzun sürelihareketsizlikte görülebilen bir sorundur. Tüm hastalarda ameliyat sonrası 2-4hafta süreyle pıhtılaşmaya engel olan ilaçlar verilerek bu sorundankorunulmaktadır. Ayrıca ameliyattan sonra hızla hastanın hareket etmesi veyürümesi sağlanarak bu sorundan kaçınılmaya çalışılır. Tüm önlemlere karşınbacak toplardamarlarında pıhtı oluşumu ve bu pıhtıdan kopan parçalarınözellikle akciğer damarlarını tıkayarak solunum problemine yol açması az daolsa görülebilen bir sorundur.
Proteze bağlı mekanik sorunlar (protezinçıkması, aşınma, gevşeme) günümüzde daha nadir görülen sorunlardandır.
Bunların dışında yara iyileşmesisorunları, diz hareketlerinin beklendiğinden az olması, herşeyin normalbulunmasına karşın ağrı olması nadiren görülebilen diğer sorunlardandır.
Ameliyat öncesi vesonrası işlemler nelerdir ?
Ameliyat kararı verildikten sonrahastaneye yatış işlemi yapılarak anestezi hazırlıkları yapılır. Ek hastalıklar,kullanılan ilaçlar ve hasta için önemli olduğu düşülen konular hakkındadoktorlara mutlaka bilgi verilmelidir. Kumadin, plavix gibi pıhtılaşmayıönleyici ilaçlar kullanılıyorsa özel bir hazırlık gerektirdiğinden hastaneyeyatmadan önce doktorlar bilgilendirilmelidir.
Genel muayene, kan tetkikleri, kalpelektrokardiyogramı, akciğer grafisi, ameliyat sırasında ve sonrasındagerekecek kan nakli için hazırlıklar yapılır ve anestezi doktorlarının gerekduyması halinde diğer bölümlerden (kardiyoloji, göğüs hastalıkları, dahiliyevs.) konsültasyonlar istenerek hastayı değerlendirmeleri istenir. Tüm buişlemler 1-2 gün, bazı özel durumlarda ve ek gereksinimlerde daha uzunsürebilmektedir.
Hazırlıklar tamamlandıktan sonraameliyat gününden önceki gece saat 12?den sonra hiçbirşey yiyip içilmez veameliyat sabahına aç olarak hazırlanılır. Mutlaka alınması gereken ilaçlar çokaz suyla ameliyat sabahı alınabilir. Ameliyat genellikle bel bölgesindenyapılan iğne ile (epidural-spinal), bazen de genel anestezi ile yapılmaktadır.Anestezi şekline anestezi doktoru karar verir. Anestezi şekli ne olursa olsunağrı hiç duyulmamaktadır. Ayrıca belden anestezi yapılan hastalara uyku haliverilen ilaçlar yapılarak ameliyathane ortamından kaynaklanan rahatsızlık hissiortadan kaldırılmaktadır. Ameliyat genellikle bir saat civarında sürer, ancakameliyathaneden hastanın odasına gelişi, tüm hazırlıklar ve ameliyat sonrasıhastanın tüm hayati bulguları normal olana kadar ameliyathanede takipedildiğinden, birkaç saat sürebilir. Epidural anestezi yapıldığında genelliklehastanın ameliyat sonrası ağrısını kendisinin de düğme aracılığıyla kontroledebildiği bir sistem kurulmaktadır. Bunun dışında da ameliyata bağlı ağrılarilaçlarla giderilir. Ameliyattan sonra pıhtılaşmayı önlemek amacıyla varisçorabı giydirilmektedir.
Ameliyattan sonraki gün hastanın geneldurumu, kan değerleri, tansiyon nabız gibi bulguları normal olduğunda yürüteç(walker) yardımıyla ayağa kaldırılıarak yürütülür. Yürürken ameliyatlı bacağınatam yük vermesi sağlanır. Birkaç kez ayağa kalktıktan sonra hasta, istediğizaman yürüteçle ayağa kalkıp dolaşabilir, tuvalete oturabilir, yemeğinikoltukta oturarak yiyebilir.
Hastaya diz eklem hareketleriniarttırıcı ve kasları güçlendirici egzersizler gösterilerek gün içinde tekraretmesi sağlanır. Genellikle ek fizik tedaviye gerek yoktur.
Ameliyat sonrası 1 gün antibiyotiktedavisi sürdürülür. Pıhtılaşmayı önleyici ilaçlar ise tıbbi engeller olmadığıtaktirde 2-4 hafta süreyle evde devam ettirilir.
Taburcu olduktan sonraneler yapılmalıdır?
Herhangi bir sorun olmadığı taktirdehasta ameliyat sonrası 3. gün taburcu edilir. Evde yürüteçle yürümeye,egzersizleri yapmaya devam eder ve yazılan ilaçlarını kullanır. Yara pansumanı3 günde bir sadece iyotlu ilaçlar (betadin-baticon) kullanılarak steril gazlıbezlerle kapatılarak yapılır. Dikişler alınana kadar yara bölgesine sudeğdirilmemelidir. Aksi söylenmedikçe ameliyattan 21 gün sonra dikişler alınır,varis çorapları çıkarılır. Ameliyattan itibaren 6 hafta sonra ise hastaneyegelinerek muayene, röntgen ve gerekirse kan tetkikleriyle kontrolleri yapılır.Daha sonra ise 3., 6. aylarda ve 1. yıl sonunda tekrar kontrole çağırılır.
Normal kontroller dışında şiddetli ağrı,ateş, yara yerinde akıntı, kötü koku, fazla kızarıklık, bacakta fazla şişlik,nefes alamama gibi durumlarda hemen doktora başvurulmalıdır.
Diz Ekleminde Kireçlenme ( DizOsteoartriti )
Diz kireçlenmesi, diz eklemi vekıkırdağındaki aşınma sonucu oluşur ve en sık görülen eklem kireçlenmesidir.Kireçlenmelerde kıkırdakla beraber menüsküslerde yırtıklar ve kemikçıkıntıların oluşumu da genellikle birlikte olur. Kireçlenen dizde ağrı başlar,zaman içinde eklem hareketleri kısıtlanır ve kireçlenme ilerledikçe bacaklareğrilmeye başlar.
Diz KireçlenmesiBelirtileri
Eklemlerde ağrı ve tutukluk, hastalığınilk belirtisidir. Hastalık bazen hiçbir belirti vermeden ilerleyebilir, bazende belirtiler olmasına rağmen röntgen filmleri normal olabilir. Hastalıkilerledikçe eklem hareketleri kısıtlanır, yürümek ve merdiven inip çıkmakzorlaşır. Bazen topallama olabilir. Eklemin düzeni bozulur, bacaklardaeğilmeler olabilir.
Hastalarda en sık karşılaşılanyakınmalar eklem ağrısı, takılma, sabah tutukluğu, zaman zaman dizde şişme veyol yürüme mesafesinde kısalmadır. Yakınmaların süresi genellikle uzun yıllarayayılmakla birlikte ağrı şiddetinde ani artışlar gözlenebilir.
Tedaviseçenekleri:
- Kilo verilmeli
- Egzersiz-yürüyüş: Dizleri zorlamayacak, ağrı oluşturmayacak kadaryapılan yürüyüş, bisiklet kullanmak gibi egzersizler faydalıdır.
- Ağrı kesici ilaçlar: Bu ilaçlar hekime danışılıp alınmalı ve özelliklemide şikâyetleri gibi yan etkileri oldukları unutulmamalıdır.
- Kaplıcalar: Özellikle yüksek tansiyon hastalığı ve kalpdamar sistemi hastalıkları olmayan hastalar kaplıca tedavilerinden faydagörebilir. Ancak bu uygulamalardan önce tıbbi kontrolden geçilmelidir.
- Glukozamin vekondroitin preparatları: Özellikle sonyıllarda kullanımları artmıştır. Kıkırdak kaybını azalttıkları ve kısmen deolsa onarım sağladıkları bilinmektedir.
- Eklem içi sıvıenjeksiyonları: Bu preparatların da kullanımı sonyıllarda artmıştır. Doğal eklem sıvısına benzerdirler. Sıvı enjeksiyonu dauygun hastalarda iyi sonuçlar vermektedir. Ancak etkileri geçicidir. Yaklaşık9-12 ay sürer.
- Eklem içi kortizonuygulamaları: Ağrıyı kontrol ettikleri için 2-3 kez uygulanabilir. Ameliyata kadar hastada rahatlama sağlarlar. 3 defadanfazlası önerilmemektedir.
- Cerrahi tedaviler: Artroskopik tedaviler ve diz proteziuygulamaları yapılmaktadır.
Fazla ilerlememiş olgularda artroskopik tedaviler iyi sonuçlar verebilir ancakbu hastalık ilerleyen bir süreç olduğu için bir süre sonra şikâyetlertekrarlayabilir.
Buerger hastalığı nedir?
Buerger hastalığı, kol ve bacaklardaki atardamarlarda ve toplardamarlardagörülen nadir bir hastalıktır. Bilimsel olarak tromboangiitis obliteransolarak da adlandırılan Buerger hastalığında kandamarları iltihaplanır, şişer ve kan pıhtılarının oluşumu nedeniyledamar tıkanıklıkları gelişir. Bu durum bir süre sonra cilt dokularına zararverir, yok eder ve ilerleyen zamanlarda enfeksiyon ile kangrene kadar ilerleyebilenciddi komplikasyonlara yol açar. Buerger hastalığı öncelikli olarak ellerde veayaklarda ortaya çıkar. Daha sonra kollara, bacaklara hatta daha genişalanlara yayılabilir. Yapılan araştırmalar bu hastalığa sahip olan hastalarıntümünün tütün ürünleri kullandığını ortaya koymuştur. Bu nedenle hastalığınönlenebilmesinin veya tedavi edilebilmesinin en önemli ön koşulu tütünürünlerinin kullanımını bırakmaktır. Hasta bireylerin tütün kullanmaya devametmeleri halinde bir uzvun veya tamamının amputasyonu gerekli olabilir.Amputasyon yapılmadığı durumlarda hastalık daha geniş alanlara yayılarak çokdaha ciddi durumlara yol açabilir. Sonuç olarak daha büyük çaplı amputasyonlarıgerekli kılabilir ve hatta yaşamı tehdit edebilir. Hastalık tüm yaş veyaırk gruplarını etkiler. Bunun yanında 40-45 yaş arası Asyalı veya Orta Doğuluerkeklerde görülme olasılığı diğer yaş gruplarına ve coğrafi bölgelereoranla daha yüksektir.
Buerger hastalığı belirtileri nelerdir?
Buerger hastalığının hemen hemen tüm hastalarda ortak olarak görülenkarakteristik belirtileri mevcuttur. Genellikle hastalığın ilk belirtisiel ve ayaklardan kollara ve bacaklara yayılan ağrılardır. Başlardadaha hafif olan ağrı hastalığın ilerlemesiyle birlikte şiddetlenir. Ağrılaryürürken topallamaya neden olabilir ve dinlenirken yoğunluğu daha çokhissedilir. Hastaların stresli zamanlarında veya üşüdüklerinde ise ağrıdayanılmaz bir hal alabilir. Tüm bunların yanında el ve ayaklarda birtakımdeğişiklikler de meydana gelir. Bu değişiklikler;
- Cildin soluk, kırmızı veya mavi renkte görünmesi,
- Cildin incelmesi veya parlaklaşması,
- Saçların seyrekleşmesi veya dökülmesi,
- Ellerde veya ayaklarda üşüme, uyuşma ve karıncalanma olarak görülür.
El ve ayaklardaki belirtilerin yanında el ve ayak parmaklarında ağrılı veaçık yaralar oluşabilir. Parmaklar üşüdüğünde solgunlaşır ve derinin hemenaltındaki damarlarda şişlikler meydana gelir. Bu durum çoğunlukla kandamarındaki bir pıhtıya işaret eder. Kan damarlarında ciddi sorunlara yol açanBuerger hastalığı güç ve kuvvet kaybına da yol açar. Hasta bireyler zamanlaeklemlerini istedikleri gibi hareket ettiremezler ve hareket kısıtı ortayaçıkar. Ortaya çıkan bu kısıtın sebebi de kan akışının artık eklemlerdeazalmasıdır. Bu aşamadan sonra acil tedavi gerekir ve tedavinin geciktirilmesi amputasyonayol açabilir.
Buerger hastalığı hastalığı nedenleri nelerdir?
Hastalığın kesin nedeni bilinmemekle birlikte tütün kullanımının Buergerhastalığını tetiklediği bilinmektedir. Ancak bilimsel olarak tütünün hangikomplikasyonlardan dolayı buna neden olduğu bilinmemektedir. En yaygın görüş,tütün içindeki kimyasalların kan damarlarının iç yüzeyini tahriş ederekşişmelerine neden olması ile iltihaplanma ve pıhtılara yol açmasıdır. Bazıuzmanlar ise hastalığa genetik bir yatkınlığın neden olabileceğinidüşünmektedirler. Hastalığın, vücudun bağışıklık sisteminin yanlışlıklasağlıklı dokulara saldırarak otoimmün tepkilerden dolayı kaynaklandığı görüşüde yaygındır. Sigara kullanmanın yanında puro, çiğneme tütün ve nargile deolmak üzere pasif içicilik de hastalığı tetikleyebilir. Günde yarım pakettenfazla sigara kullananlarda risk oranı daha yüksektir. Sigara içmenin yaygınolduğu Akdeniz, Orta Doğu ve Asya bölgelerinde Buerger hastalığı yoğun olarakgörülür. Ayrıca kronik diş eti hastalıkları ve iltihaplanmaları bu hastalık ileilişkilendirilir. Ancak kesin nedeni henüz belli değildir. Ayrıca kadınlaraoranla erkeklerde Buerger hastalığı daha fazla görülür. Bu erkeklerinkadınlardan daha çok sigara kullanmasına bağlanabilir.
Buerger hastalığı tanısı nasıl konulur?
Buerger hastalığını doğrudan teşhis edecek spesifik bir test henüzbulunamamıştır. Genel olarak doktorlar diğer olasılıkları ortadan kaldırmak vebu hastalığı teşhis etmek amacıyla birtakım testlere başvurur. Bu testlerin enyaygınları arasında kan testleri vardır. Belirli maddelerin kandakimiktarlarına bakılarak Buerger hastalığı ile benzer belirtiler gösterendiğer hastalıklar ekarte edilir. Skleroderma ve lupus gibi otoimmünhastalıklar, kan pıhtılaşması sorunları ve diyabet gibi hastalıklarındışlanması kan testleri ile mümkündür. Kan testleri dışında “AllenTesti” olarak adlandırılan ve kan akışının kontrolü için kullanılan basitbir dizi test yapılır. Doktor bunu uygularken hastanın yumruğunu sıkmasınıister ve ele kan akışını sağlayan damarlara baskı uygular. Daha sonra hastanınyumruğu açılır ve doktor, atardamar ile diğer damarlar üzerindeki basıncıkaldırır. El renginin ne kadar sürede normale döndüğü Buerger hastalığıkonusunda fikir verebilir. Anjiyogram, arterlerin durumunu görmekte doktorayardımcı olur. Anjiyogramın MRI veya BT ile birlikte kullanılması, damarlarınüç boyutlu bir görüntüsün elde edilmesini sağlar. Bunun dışında atardamariçerisine bir kateter yerleştirilerek de damarların görüntüsü elde edilebilir.Damarların görüntüsünün incelenmesiyle herhangi bir arter tıkanıklığı veyaanormallik kolaylıkla tespit edilebilir. Buerger hastalığı her zaman bütünuzuvlara aynı anda yayılmaz. Ancak bu testler hastalığın erken evrelerde teşhisedilmesinde faydalıdır. Erken evrelerde teşhis edilebilen hastalığıntedavisinin başarılı olmasının oranı daha yüksektir.
Buerger hastalığı tedavi yöntemleri nelerdir?
Sigara ve tütün ürünlerini bırakmak Buerger hastalığının ilerlemesininönüne geçer. Direkt olarak bir tedavi yöntemi değildir ancak hastalığınınilerlemesinin yavaşlatılması uygulanacak tedavilerin daha başarılı olmasınısağlar. Günde içilebilecek birkaç sigara bile hastalığın ilerlemesine nedenolur. Bunun dışında hastalığın tedavisi için farklı birkaç yaklaşım dahamevcuttur. Kan damarlarının genişlemesini, kan akışının iyileştirilmesini vekan pıhtılarının ortadan kaldırılmasını sağlayacak ilaçların kullanımıönerilir. Kollarda ve bacaklarda kan akışını arttırmak için aralıklı olarakkollar ve bacaklar sıkıştırılabilir. Eğer enfeksiyon çok yayılmış ve eklemlerekan akışı durmuşsa ampütasyon veya koşullara göre sinir ameliyatı dauygulanabilir. Ampütasyonun yapılmadığı durumlarda ağrılar dayanılmaz olabilirve kangren diğer bölgelere yayılabilir. Bu da ilerleyen safhalarda daha büyükuzuvların kaybına yol açar. Kan damarlarının büyümesini sağlayan ve yeni yenikullanılan ilaçlar da hastalığın tedavisinde kullanılmaya başlanmıştır. Yapılanaraştırmalar Buerger hastalığı olan bazı bireylerde bu ilaçların faydalıolduğunu göstermiştir. Ayrıca kan damarlarına takılan ince bir kateter ile kanakışının yeniden sağlanması denenebilir. Bununla birlikte, endovasküler tedaviadı verilen bir prosedür uygulanabilir. Ancak her iki tedavide geçmişte çokfazla olumlu sonuç vermediğinden tercih edilmemektedir.
Buerger hastalığının en iyi tedavisi önleyici olarak tütün ürünlerininkullanımının bırakılmasıdır.
Boyun düzleşmesi nedir?
Omurgayı oluşturan 33 omurun yedisi boyun bölgesinde bulunur. Omurgasağlıklı bir insanda düz değil kıvrımlı bir yapıdadır. Bel ve boyunbölgesindeki omurlar hafif oyuklar, sırt ve kalça bölgesindeki omurlar isetümsekler oluşturacak şekilde sıralanmıştır. Bu oyuklara tıp dilinde lordoz,çıkıntılara ise kifoz denir. Örneğin, bir insanın beli olması gerekenden dahaçukur olursa lordoz, sırtı ise daha çıkıntılı olursa kifoz olarak adlandırılır.Servikal lordoz boyunun normal kıvrımını ifade eden bir terimdir. Servikallordoz düzleşmesinde bu hafif “C” şeklinde olan kıvrım düzleşir, hatta dahaileri vakalarda ters yöne doğru çıkıntı (servikal kifoz) oluşturabilir.
Boyun düzleşmesi belirtileri nelerdir?
Boyun düzleşmesinin en sık görülen belirtisi kas ağrısıdır. Omurganızanormal bir şekilde kıvrıldığında, kaslarınız farklı yönlerde çekilerekkasılmaya veya spazmlar yaşamaya başlar. Servikal lordozunuz varsa, bu ağrıboynunuza, omuzlarınıza hatta belinize kadar uzanabilir. Düz bir yüzeydeyatarak boynunuzun eğrisi ile sırtınızla yer arasında çok fazla boşluk olupolmadığını kontrol ederek boyun düzleşmesi belirtisini kendiniz kontroledebilirsiniz.
Boyun düzleşmesi belirtileri her insanda aynı şekilde kendinigöstermeyebilir. Boyundaki doğal kıvrımı kaybetmek, boyun ağrısı, baş ağrısı vediğer sorunların olasılığını artırırken servikal lordoz düzleşmesi olanherkes bu semptomları yaşamaz. Bazı hastalar ise hiçbir belirti vermez. Bununlaberaber bazı insanlar ağrı yaşamasa da, fiziksel aktiviteler yaparken zorlandıklarınıfark etmeye başlayabilir.
Herhangi bir aktif semptomunuz olmasa bile, anormal bir boyun eğriliğinidikkate almamak sizi bir kazada, kaymada veya düşmede, sakatlanmaya daha yatkınhale getirebilir. Omurgası güçlü bir insanı rahatsız etmeyecek bir koşul, bozukduruşlu bir insanda uzun vadeli hasara yol açabilir.
Boyun haricinde aşağıda sayılan semptomlardan birini yaşıyorsanız,doktorunuza danışmanızda fayda vardır:
- uyuşma
- karıncalanma
- elektrik çarpması gibi hissedilen ağrılar
- zayıf mesane kontrolü
- zayıflık
- kas kontrolünü sağlamada zorluk
Bunlar, sıkışmış bir sinir gibi daha ciddi bir durumun belirtileriolabilir.
Boyun düzleşmesinin nedenleri nelerdir?
Boyun düzleşmesinin en yaygın nedeni, uyanıkken veya uyurken uzun sürebozuk bir duruşta kalmaktır. Bozuk duruş, meslek koşullarından, tekrarlayanhareketlerden veya cep telefonu ya da bilgisayara uzun süre bakmaktankaynaklanabilir. Bununla birlikte, boyun düzleşmesinin diğer olası nedenleriaşağıda sıralanmıştır:
- Dejeneratif disk hastalığı: Yaşlandıkça, omurlar arası diskler dejenereolmaya başlar. Bu durum, omurganızdaki disklerin incelmesine ve çökmesine nedenolur. Omurgada gerçekleşen bu değişiklik, boynunuzun doğal kıvrımınıdeğiştirebilir ve başınızın ağırlığı nedeniyle dengesizliğe yol açabilir.Dejeneratif disk hastalığının ciddiyeti genellikle yaş ilerledikçe artışgösterir.
- İyatrojenik bozukluk: İyatrojenik (veya iatrojenik) tıbbi bir prosedürünistenmeyen sonucu demektir. Boyun düzleşmesi de iyatrojenik olabilir.Omurgadaki basıncı azaltmak için yapılan bir laminektomi operasyonu, servikallordoz düzleşmesine sebebiyet verebilir. Bu komplikasyon yetişkinlerden dahafazla bu operasyonu geçiren çocuklarda görülür. İyatrojenik bozukluk, füzyonunçok kısa olduğu başarısız bir servikal omurga füzyon operasyonundan dakaynaklanabilir.
- Doğuştan gelen (konjenital) bozukluklar: Konjenital hastalıklar ya da doğumkusurları, doğumdan kaynaklanan rahatsızlıklardır. Servikal kifozu doğuştanolanlarda, genellikle idrar yolları veya böbrek kusurları gibi vücudun diğerbölgelerinde de komplikasyonlar vardır. Servikal kifoz, konjenital bir kusurolduğunda, omurga anormal şekilde büyür ve omurlar büyüdükçe üçgen bir şekiloluşturur. Bu, boyuna ve yığılmış omurlara doğal olmayan bir eğri kazandırır.
- Travma: Travmalar servikal boyun düzleşmelerine hatta servikal kifozlaraneden olabilir. Bir araba kazası, düşme veya spor yaralanması dahil olmak üzerebirçok darbe travmaya neden olabilir. Bu bölgedeki ligamentler kırılır veyayırtılırsa, omurga öne doğru kıvrılabilir ve omurga boşluğu daralabilir.
- Tümörler ve enfeksiyonlar: Bu bölgelerde gelişen tümör ve enfeksiyonlarşişlik yaratarak boyunun doğal kıvrımının bozulmasına neden olabilir.
Boyun düzleşmesi nasıl teşhis edilir?
Boyun düzleşmesi teşhisinde doktorunuz önce tıbbi geçmişinizi alacak vesizi fiziksel bir muayeneden geçirecektir. Ayrıca gerekli gördüğü takdirdetanısını doğrulamak için çeşitli görüntüleme tetkikleri isteyebilir. Bu testleraşağıda sıralanmıştır:
- Röntgen: Özel X ışınları kullanılarak boynun kemik yapısı ve eğriliğiincelenir. Bu görüntüleme tekniği sadece kemik gibi sert dokularda işe yarar.Kas ya da tendonların yapısının incelenmesi için yumuşak dokuyu görebilentetkikler istenebilir.
- Mantetik Rezonans görüntüleme: Kısaca MR denilen bu tetkikte radyodalgaları kullanılarak yumuşak dokular dahil birçok vücut dokusu incelenebilir.
- Bilgisayarlı tomografi: Farklı açılardan verilen X ışınları ile vücuttakidoku ve organların 3 boyutlu şekli oluşturulur.
Boyun düzleşmesi nasıl tedavi edilir?
Belirtilerinize yanlış bir duruş neden oluyorsa, ilaç ve kimyasallarınkullanımı sadece semptomlarınızı yatıştırmada işe yarar. Boyun düzleşmesi çoğuzaman mekanik bir problemdir ve ancak vücudun doğal duruşunu eski halinegetirmek, sinirler, kaslar ve diskler üzerindeki yükü azaltır.
Fizik tedavi, boyunluk ve hafif ağrı kesiciler genellikle boyun eğrisiomuriliğe basmadığı sürece tedavi için tercih edilir. Servikal lordozdüzleşmesi artık kifoza ilerleyip omuriliğe baskı yapmaya başlarsa bu durumdacerrahi müdahale gerekebilir ancak bu çok nadir gözlenir ve ameliyat sonseçenek olarak tercih edilir. Servikal kifoz için en sık uygulanan cerrahispinal füzyondur.
Bağımsız bir tedavi olarak veya ameliyattan sonra verilen fizik tedavi,kasları kuvvetlendirmek için servikal lateral fleksiyon, servikal fleksiyon veekstansiyon veya servikal rotasyon gibi spesifik boyun egzersizleriniiçerebilir. Fizyoterapist ayrıca boynun hafifçe uzadığı boyun çekişini degerçekleştirebilir.
Evde uygulayacağınız tedavilerde doktorunuz veya fizyoterapistaşağıdakileri yapmanızı önerebilir:
- Boynunuzu dinlendirmek: Dinlenme, özellikle durumunuz tekrarlayanhareketlerden veya bir meslek hastalığından kaynaklanıyorsa, ağrıyıhafifletmede ve iyileşmeyi desteklemede yardımcı olabilir. Boynunuzu zorlayanaktivitelerden kaçınmanız gerekir. Ayrıca hareketi sınırlandırmak için birboyunluk da verilebilir, bununla beraber boyunlukların aşırı kullanımı zararaneden olacağından doktora danışmadan kullanılması önerilmez.
- Boynunuzu doğru yerleştirmek: Özel bir boyun yastığı, uyurken boynunuzudoğru bir şekilde yerleştirmenize yardımcı olabilir. Rulo bir havlu veya buamaç için hazırlanan özel boyun ruloları kullanabilirsiniz. Fizik terapistinizayrıca boynunuzdan yayılan kol ağrısını hafifletmek için belirli pozisyonlardauykuya dalmanızı önerebilir.
- Buz uygulamak: Soğuk kompresler veya buz torbaları ağrının hafifletilmesineyardımcı olabilir. Doktorunuz veya fizyoterapistiniz muhtemelen buzu 10 veya 15dakika boyunca kullanmanızı önerecektir. Bölgeye, soğuk uygularken ovalayarakmasaj yapabilirsiniz.
- Isı uygulamak: Sıcak su torbası, sıcak banyo veya duş gerilen kaslarıngevşemesinde faydalı olabilir. Isı, bir seferde 15 ila 20 dakika boyuncauygulandığında en iyi şekilde sonuç verir.
- Ergonominizi kontrol etmek: Çalışma ortamınızın, boynunuzu doğru şekildeyerleştirmenize izin verecek şekilde ayarlandığından emin olun. Bu, masanızınyüksekliğini, bilgisayar ekranınızın yerini veya kullandığınız sandalye tipinideğiştirmeyi gerektirebilir.
Ayak Başparmak Çıkıntısı ( HalluksValgus )
Ayak şekil bozuklukları içerisindedüztabanlıktan sonra en yaygın görülen şekil bozukluğu, ayak başparmağınınşekil bozukluğudur. Hafif şekillerinde, görünüm problemi dışında soruna yolaçmaz. Ancak ileri formlarında ağrı ve ayakkabı giymekte zorlanma gibi ciddişikâyetlere yol açar. Yürümeyi engelleyebilir, çirkin bir ayak yapısıgösterebilir.
Şekil Bozukluğu NedenOlur?
Tıpta Halluks Valgus deformitesi olarakadlandırılan, ayak başparmağının şekil bozukluğu genellikle ucu dar ayakkabı,ayağa uygun olmayan ayakkabı giyme, genetik sebepler ve ayak yapısı gibisebeplerle ortaya çıkar. Bazen adolesan çağda, ergenlik çağında başlar.Genellikle 25-40 yaş arası ve sıklıkla bayanlarda görülür. Ağrıya ve ayakkabı giymeyeengel olmaya yol açmıyorsa bu şekil bozukluğuna katlanılabilir. Ancak sıkı veucu dar ayakkabı giymeye devam edilirse sıklıkla ağrılı şişlik ve artmış şekilbozukluğu oluşur. Ayak ön kısmının geniş olması (taraklı ayak yapısı) vedüztabanlığın bu şekil bozukluğunu artırıcı etkisi vardır.
Ameliyata HangiDurumlarda Gerek Görülür?
Hafif şekil bozukluklarında ayakkabıkurallarına uyma, parmak arası makara ve koruyucu petlerle ağrısız ayak eldeetmek mümkündür. Ancak şekil bozukluğunu ameliyatsız düzeltmek mümkün değildir.İleri şekil bozukluğu olanlar, ağrılı olanlar, uzun yürümelerde zorluk çekenlerve ayakkabı – ayak şekil bozukluğundan rahatsız olanlar da ameliyatla tedaviedilmelidir.
Ayak başparmak şekil bozuklukameliyatlarına karar vermek için ayağın yere basar pozisyonda 2 yönlü röntgenfilmi çekilir. Ayaktaki bozukluğun ayağın neresinde olduğu, açısal sapmalarınmiktarı belirlenir. Bu şekil bozukluğunun farklı ameliyat tipleri vardır.Bozukluğun derecesine göre bu ameliyat tiplerinden hangisinin tercih edileceğibelirlenir.
Ameliyat Sonrası SüreçNasıl İşler?
Ameliyat süresi yaklaşık 45-90 dakikakadardır. Ameliyat sonrası ayağa kısa bir alçı, bandaj veya breys uygulanır.Cilt altı dikiş uygulanarak, steril malzeme ile kapatılan ameliyat sahası nadirenpansuman gerektirir. Özel ayakkabılar veya sadece topuğa basarak yürümeye 3-4günde izin verilir. Ağrı kesici dışında nadiren ilaç kullanımı gerekir.Hastanın medikal durumuna göre bazen kan sulandırıcı, 3-7 gün arası antibiyotikverilebilir.
4 haftalık süre sonunda röntgen filmiçekilerek, alçı veya breys çıkarılır. Ayak başparmağına sıcak suda egzersizlerverilir. Ayağa tam basmaya izin verilir. Ancak ayağın yürümenin itme fazında,başparmağın zorlanmamasına 4 hafta kadar daha dikkat edilmesi gerekir. Ayakameliyatlarından sonra doku ödemi geç çözüldüğünden, 3-6 aya kadar ayakta hafifşişme beklenebilir. Ancak ağrısız, daha düzgün ayak elde edilir.
Ameliyat SonrasındaHastalar Nelere Dikkat Etmelidir?
İlk 3-4 gün tuvalet ve yemek ihtiyacıiçin kalkmaya izin verilir. Ayakta şişmeyi engellemek için bu sürede ayak, kalpseviyesinden yukarda tutulmaya çalışılır. 3-4 günden sonra topuğa basarakyürümeye izin verilirken, ayak ön tarafına yük verilmesine 4 hafta izinverilmez. Bu ameliyatlarda kemik ameliyatı yapıldığından, kemiğin kaynamasıiçin gerekli sürede kemiğin ameliyat edilen bölgesine ağırlığın gelmemesigereklidir. Yeterli kaynamadan sonra tam olarak basmaya izin verilir. Bu durumgenellikle 4-6 haftayı geçmez.
Şekil bozukluğunda ayağın bozulan kısmıve miktarına göre farklı ameliyatlar yapılır. Ameliyatın tipi ameliyat öncesifilm, muayene ve gerekirse ek incelemelerle belirlenir. Sadece estetikkaygılarla, şişliği alma ameliyatları bazen hastaların tercihi, bazen dedoktorların tercihi olarak uygulanabilmektedir. Sadece şişliği alma sonrasışekil bozukluğunun tekrarlaması kaçınılmazdır. Estetik kaygılarla yapılanişlemler dışında bu ameliyatlardan sonra nüks, yani şekil bozukluğununtekrarlaması beklenen bir durum değildir.
Tedavi sonrası genellikle ağrısız, dahadüzgün, yürümede sorun yaratmayan ayaklar elde edilmektedir. Hasta memnuniyetibu ameliyatlardan sonra, 4-6 ayın sonunda genellikle % 60-90 arasıdır.
Artroskopi
Artroskopi kapalı bir ameliyat şekliolup, ameliyathanede anestezi altında, steril koşullarda uygulanan birişlemdir. Anestezi; hastanın akciğerlere verilen gazlarla tam uyutulmasındaolduğu gibi genel anestezi şeklinde yadaameliyat edilecek bölgenin uyuşturulmasında olduğu gibi lokal anestezi şeklinde olabilir. Her türlüanestezi şeklinde de hasta hiç ağrı duymaz. Lokal anestezi uygulanan olgulardaeğer hasta isterse monitörden ameliyatını izleyebilir.
Hastanın, ameliyattan önce rutin tetkikleriyapılarak ameliyata engel bir hali olup olmadığı, kendisi için ne tür biranestezinin uygun olduğu değerlendirilir. Mide içeriğinin boşalması içinyaklaşık altı saatlik bir açlık süresinden sonra servis yatağında ameliyathanekıyafetleri giydirilir ve sakinleştirici bir iğne yapıldıktan sonraameliyathaneye alınır. Ameliyat edilecek eklem, tüylerden arındırıldıktan sonraiyice yıkanıp temizlenir ve steril su geçirmez örtülerle örtülür.
Artroskopinin uygulanacağı ekleme veyapılacak cerrahi müdahaleye göre, cillte 4-5 mm. lik kesiler yapılır ve budeliklerden skop bir kanül içerisinden ilerletilerek eklem içine sokulur.Eklem, kanül içinden gönderilen özel sıvılarla basınçlı olarak şişirilir. Buesnada monitörde eklemin içi görünür hale gelir ve belli bir sıra dahilindeeklemin içindeki tüm yapılar özel aletlerle tek tek kontrol edilerek birpatoloji olup olmadığı tespit edilir. Eğer bir patoloji tespit edilmişse onayönelik işlemler uygulanır. Eklemin basınçlı olarak sıvı ileşişirilmesinin amacı, dar olan eklem aralığının genişletilmesi ve daha rahatgörüntüleme ve cerrahi uygulama yapılmasını sağlamaktır. Aynı zamandaeklem içerisindeki kesilmiş, aşınmış doku parçaları da bu basınçlı sıvıaracılığıyla eklem dışına alınmaktadır. Bu yüzden monitördeki görüntügenellikle onlarca metre denizin altında çekilmiş video görüntülerine benzer.
Artroskopi işlemi tamamlandıktan sonra,eklemde fazla kanama ve ağrı olmaması için eklem içerisine özel hazırlanmışilaçlar uygulanır. Gerekli olan olgularda eklem içinde kan birikmemesi içindren konulur. Kesi yerleri estetik olarak tek bir dikişle yada görünmezdikişlerle kapatılır, buz uygulaması yapılıp, hasta anesteziden uyandırıldıktansonra servisteki odasına alınır.
Artroskopi AçıkAmeliyatlara Oranla Tedaviyi Kısaltıyor
Yıllar içinde, yapılanaraştırmalarda artroskopik uygulamaların sonuçlarının açık yapılan cerrahiyekıyasla çok üstün olduğu ortaya çıktı. Hastalıktan iyileşme süresi vekomplikasyonlar ciddi oranda azaldı. Diz ekleminden sonra diğer eklemlerde de artroskopiuygulanmaya başlandı. Omuz, ayak bileği, dirsek, el bileği ve kalça gibieklemlere önce tanısal amaçlı, sonraları girişimsel yani tedavi amaçlı olarakartroskopi uygulamaları yapıldı.
Yıllar geçtikçe de; daha farklı veüstün görüntüleme yöntemleri ve daha iyi tedavi metodları ortaya çıkacaktır.Modern teknolojinin de yardımıyla, eklem içi patolojilerinin çoğunda endoskopiktedavi mümkün olacaktır.
Son çeyrek yüzyılda, başta diz eklemiolmak üzere birçok eklemde, tanı amaçlı ve cerrahi tedavi amaçlı olarak yapılangirişimlerde artroskopi çok popüler bir hale gelmiştir. Bunda artroskopininaçık cerrahiye göre birçok üstünlük ve avantajının büyük rolü vardır. İşlemlereklemlere açılan 4-5 mm.lik deliklerden uygulandığı ve eklem kesilerekaçılmadığı için ameliyat sonrası dönemde ağrı çok azdır ve iyileşme süresi çokkısa olmaktadır.
Artroskopinin AvantajlarıNelerdir?
- İşlemlerin çok küçük (4-5 mm.lik)kesilerden yapılıyor olması kozmetik avantaj sağlar,
- Eklem içi yapılar daha iyi görüntülenebilmektedir;özellikle son yıllarda HD kamera ve monitör sistemlerinin kullanılmayabaşlanmış olması mükemmel görüntü kalitesi sağlamıştır,
- Ameliyat sonrası enfeksiyon, eklemsertliği gibi komplikasyonların oluşma riski belirgin derecede azalmıştır,
- Hasta çok daha kısa süre hastanedeyatmaktadır,
- Daha erken rehabilitasyonsağlanmaktadır,
- Daha erken işe ve spora dönme mümkünolmaktadır.
ArtroskopininUygulandığı Hastalıklar:
Artroskopi günümüzde birçok eklem içihastalığın teşhis ve tedavisinde uygulanabilmektedir.
Diz ekleminde;
- Menisküs yırtıklarının temizlenmesi vedikilmesi,
- Ön çapraz bağ tamirinin yapılması,
- Diz içi yabancı cisimlerin çıkarılması,
- Tümör ameliyatları,
- Kıkırdak doku patolojilerinin onarımı vetıraşlanması,
- Menisküs transplantasyonu
Omuz ekleminde;
- Sıkışık tendonların serbestleştirilmeameliyatı,
- Omuz çıkığının düzeltilmesi,
- Tendon yırtıklarının dikilmesi,
- Kemik çıkıntılarının törpülenmesi,
- Kıkırdak lezyonlarının tamiri;
El bileğinde;
- Sıkışık sinirlerin gevşetme ameliyatları,
- Kıkırdak lezyonlarının düzeltilmesi;
Ayak bileği, kalça ve dirsek eklemlerinde de benzer lezyonların teşhisve tedavisi sayılabilir.
Yağ bezesi nedir?
Vücuttaki yağ birikimlerinin derialtında yerleşerek bir kapsül şeklinde sarılması, lipom adı da verilen yağbezelerinin oluşumu ile sonuçlanır. Basit bir tümör şekli olarak danitelendirilebilen bu bezeler, genellikle iyi huyludur ve görüntü açısından kişilerirahatsız etmesi haricinde herhangi bir sağlık sorununa neden olmaz. Vücudun tümbölgelerinde yağ bezesi görülebileceği gibi en yaygın olarak yüz, omuzlar, saçderisi, genital bölge, boyun ve sırt bölgesinde oluşur. Birçoğu yumuşak biryapıya sahiptir ve üzerine elle bastırıldığında hareket ediyormuş gibi bir hisverir. Bunun sebebi deri ile tamamen bütünleşik yapıda olmamalarıdır. Yağbezeleri her yaştan insanda görülebilecek bir sorun olmakla birlikte çocuklardaoldukça seyrek görülür. Genellikle ağrıya neden olmazlar. Bu tip bezelerdesonradan ağrı oluşması, genellikle yağ bezesinin tıbbi açıdan müdahalegerektirdiğini işaret eden bir durumdur. Tüm hücreler gibi zamanla büyüyüpçoğalan yağ hücreleri, bazı durumlarda yağ bezelerinin boyutlarının kontroldençıkmasına ve aşırı büyümesine yol açabilir. Bu durumlarda cerrahi operasyonlaryardımıyla büyüyen yağ bezelerinin çıkartılması gerekir.
Yağ bezesi neden olur?
Yağ bezelerinin oluşumnedeni tam olarak bilinmemektedir. Fakat oluşma ihtimalini arttırdığı bilinenbazı hususlar mevcuttur. Yağ bezesi oluşumuna zemin hazırlayan faktörlerdenbazıları şunlardır:
- Genetik yatkınlık
- Cildin darbe alması
- Yüksek kolesterol vetrigliserit düzeyleri
- Metabolik hastalıklar
- Sağlıksız beslenme
- İleri yaş
- İnsülin direnci ve diyabet hastalığı
- Karaciğer hastalıkları
Yağ bezesi tanısı nasıl konulur?
Gözle görülebilen yağbezeleri, hekimler tarafından yalnızca fiziksel muayene ile tespit edilebilir.Yağ kistleri genellikle yuvarlak bir yapıya sahip, ortasında bir nokta bulunanve etrafı hafif kızarık görünümdedir. Yağ bezesinin birçok türünde deri altındabulunan yağ kitlesi elle bastırıldığında yer değiştirir. Kolaylıkla hareketetmeyen sabit yapıda bir şişlik olması farklı bir hastalığı işaret ediyorolabilir. Oluştuğu bölgeye göre değişebilmekle birlikte lipomlar genellikleyumuşak bir yapıya sahiptir ve elle muayene esnasında bastırıldığında şekildeğişikliğine uğrayabilirler. Daha büyük ve sert yapılı yağ bezelerininteşhisinde benzer görünümlü farklı hastalıklarla karıştırılmaması açısındanultrasonografik görüntüleme ile tanı desteklenebilir.
Yağ bezesitedavisi nasıl yapılır?
Yağ bezelerinin neredeyse%99’luk bir kısmı iyi huyludur ve kanserleşme eğilimi göstermezler. Fakatözellikle yüz ve boyun gibi vücudun gözle görülür kısımlarında bulunan yağbezeleri estetik anlamda hoş gözükmediği için hastalarda rahatsızlığa yol açar.Buna ek olarak sırt bölgesinde oluşan yağ dokusu tümörleri sağlık açısındanherhangi bir risk teşkil etmese de, arkaya yaslanma, sırt çantası kullanma gibidurumlarda baskı altında kalması nedeniyle ağrıya yol açabilir. Bazı yağbezelerinde alınan darbeler sonucunda veya kendiliğinden enfeksiyongelişebilir, buna bağlı olarak ağrı, kızarıklık, akıntı ve ateş gibi semptomlargörülebilir. Tüm bu durumlarda yağ bezesi aldırma işlemi olarak da bilinenbasit bir cerrahi operasyon yardımıyla bezeler çıkartılmalıdır. Bu operasyonlokal anestezi altında yapılır, genellikle yarım saatten daha kısa bir süreiçerisinde tamamlanır. Hastanede kalmayı gerektirmez, hastalar aynı gün taburcuolabilir ve ertesi gün günlük yaşamlarına dönebilir.
Yağ bezelerinin estetikgörüntü veya sağlık açısından bireyde herhangi bir rahatsızlığa neden olmadığıdurumlarda alınmaları gerekmeyebilir. Fakat çok nadir de olsa bu kitlelerinkötü huylu olabileceği göz önünde bulundurulmalıdır. Bu nedenle kanserleşmeşüphesi bulunduran veya hızlı bir büyüme eğiliminde olan kitleler için bazıdurumlarda biyopsi ile örnek alınabilir. Bu örneğin patolojik incelemesiyapılarak kitlenin iyi huylu mu yoksa kötü huylu mu olduğu tespit edilebilir vesonraki tedavi süreci bu sonuca göre planlanabilir. Eğer siz de vücudunuzunherhangi bir bölgesinde yağ bezesine sahipseniz ve yağ bezesi nasıl geçer diyemerak ediyorsanız bir sağlık kuruluşuna başvurarak doktor kontrolündengeçebilir, sizi rahatsız eden yağ bezelerinden kurtulabilirsiniz.
Safra kesesi nedir, safra kesesi nerede bulunur?
Safra kesesi, karnın sağ üstbölgesinde karaciğerin hemen altında bulunan armut şeklindeki birorgandır. Bağırsaklara salgıladığı sarı-yeşil renkteki safra ile vücudunsindirim işlevlerine önemli katkıda bulunur.
Safra kesesi taşı nedir?
Kolelitiazis olarak tanımlanan safrakesesinde taş oluşumu, genellikle gelişmiş ülkelerde ortaya çıkan ancakdünyanın her kesiminde tespit edilebilen bir problemdir. Ortaya çıkma sıklığıyaş ile birlikte artış gösterir.
Safra kesesi taşları, bu sindirimeyardımcı safranın içeriğinde çok yüksek düzeyde kolesterol bulunması sonucukatılaşarak çökelti oluşturması sonrası meydana gelir. Taşların boyutu vesayısı kişiden kişiye değişiklik gösterebilir.
Safra kesesi taşı nedenleri nelerdir?
Safra kesesi taşı nedenleri arasında3 çeşit oluşum yolu ön plana çıkar:
SAFRADA AŞIRI KOLESTEROLVARLIĞI
Normal şartlarda safra kesesindebulunan safranın kimyasal içeriği karaciğerden buraya atılan kolesterolünçözünmesi için yeterlidir. Bazen karaciğerden safranın içinde çözünebilecekdüzeyin üzerindeki miktarda kolesterol atılabilir ve bu aşırı kolesterolkristalleşerek zaman içerisinde taş oluşumuna neden olabilir.
SAFRADA AŞIRI BİLİRUBİNVARLIĞI
Solunum gazlarının taşınmasındagörev alan kırmızı kan hücreleri bu görevlerini içerisinde yer alan hemoglobinmolekülü ile gerçekleştirir. Ömrünü tamamlayan ve yeni hücrelerin üretilmesiamacıyla parçalanan hücrelerde hemoglobin çeşitli biyokimyasal süreçlerdengeçer ve bilirubin maddesi oluşur.
Karaciğer sirozu, safra kanalıenfeksiyonları ve çeşitli kan hastalıkları varlığında vücutta aşırı miktardabilirubin ortaya çıkar ve bu aşırı bilirubin safra kesesinde birikerek taşoluşumuna neden olabilir.
SAFRA KESESİNİN TAM OLARAKBOŞALAMAMASI
Safra kesesinin çalışmasını olumsuzyönde etkileyen çeşitli durumlarda kesenin içerisindeki sıvı oldukça yoğun birhal alarak taş oluşumuna neden olabilir.
Safra kesesi taşı belirtileri nelerdir?
Safra taşı oluşumu başladıktan sonrataşların sayısı ve büyüklüğü artarken ilk başta genellikle herhangi safrakesesi belirtileri meydana getirmezler. Büyük çoğunluğu sessiz olarak seyredensafra kesesi taşları, acil haller dışında bazı tetkikler yapılırken ya da kimiameliyatlarda tesadüfen fark edilirler.
Safra kesesi içinde bulunan veyerçekiminin etkisiyle hareket eden taşlar, safra kesesinin çıkışını tıkayıp,olağan boşalmasını engellediği zaman çeşitli belirtileri oluşturmaya başlar.Safra taşı hastalığının seyri esnasında taşın ana safra kanalına düşmesidurumunda çok daha sorunlu bir sürece girilir. Tıkanma sarılığı olarakadlandırılan bu süreçte hastada karın ağrısı, sarılık, idrar renginin kırmızıveya kahverengi olması, bulantı, kusma ve bazen de ateş gibi belirtilergörülebilir.
Taşın safra kanalını birkaç saatsüre ile tıkaması sonrasında bu bölgede enflamatuar (iltihabi) değişikliklermeydana gelir ve bu durum kolesistit olarak isimlendirilir. Eğer bu tabloyaenfeksiyon da eklenirse hayatı tehdit edecek çok ciddi problemlere nedenolabileceği için dikkatli olunmalıdır. Bu hastalığa ise kolanjit adı verilir.Kolanjit dışında ortak safra kanalına düşen bir safra taşı, pankreasın iltihabihastalığı olan akut pankreatite de neden olabilir. Bu hastalık hayatıciddi anlamda tehlikeye sokabilir.
Taşın safra kanalını tıkaması ileortaya çıkan safra kesesi hastalığının belirtileri şu şekilde özetlenebilir:
- Ani ve hızlı ağırlaşan karnın sağüst bölgesinde ağrı hissi
- Sırt ağrısı
- Sağ omuzda ağrı
- Bulantı, kusma
- İdrar renginde koyulaşma
- Açık renkli dışkı
- Aşırı gaz ve diğer sindirimproblemleri
- İshal
Safra kesesi taşları başka hastalıklara neden olabilirmi?
Safra kesesi taşları; safrakesesinin iltihaplanması, safra kanalına taşın düşmesiyle gelişen tıkanmasarılığı, tüm safra kanallarının ve pankreasın iltihaplanması gibi çok ciddibirçok hastalığa neden olabilir.
Hastalarda oluşan yakınmalargenellikle karın sağ-üst kısmında ağrı, bu ağrının sağa doğru yayılması vesırtta sağ tarafta da hissedilmesi, bulantı ve bazen kusma atakları şeklindedir.
İltihaplanma varsa tabloya ateş deeklenir. Bu ağrılı ataklar genellikle yağlı ağır bir yemeğin ardından başlar ve1-5 saatlik bir süre boyunca devam edebilir.
Safra kesesi taşlarının diğer yolaçtığı hastalık daha seyrek olarak da safra kesesinde bulunan büyük bir taşınkese duvarını uzun bir süre zarfında delerek, bağırsağa geçmesi ve incebağırsağın dar bir yerinde mekanik tıkanmaya neden olabilmesidir. Doğal seyriesnasında giderek büyüyen ve sayıları artan safra taşları sürekli olarak safrakesesinin iç cidarını tahriş eder ve kronik bir iltihap şeklindeki tablonunilerleyerek kansere dönüşme riskini de arttırabilir. Özellikle 2–3 cm’likboyutları aşan taş olgularında bu risk yüksek olarak kabul edilir.
Safra kesesi taşlarına bağlı oluşanbu durumlar komplikasyon olarak tanımlanır. En sık ortaya çıkan komplikasyonlar4 adettir:
SAFRA KESESİ İLTİHABI(KOLESİSTİT)
Kese içerisinde oluşan taşlarkanalın boyun bölgesine oturması ile birlikte burada enflamasyon (iltihaplanma)meydana getirmesi durumudur. Kolesistit gelişimi ile birlikte kişide şiddetliağrı ve ateş şikayeti meydana gelir.
Semptomatik seyreden safra kesesitaşlarında akut (ani başlangıçlı) kolesistit gelişme riski %1-3 arasındadeğişkenlik gösterir. Ağrı ve ateş şikayetine ek olarak üşüme-titreme, iştahkaybı ve bulantı-kusma gibi belirtiler de ortaya çıkabilir. Kolesistit acilolarak müdahale edilmesi gereken bir durumdur.
ORTAK SAFRA KANALININTIKANMASI
Safra kesesi taşları karaciğerdeüretilen ve safra kesesi vasıtası ile ince bağırsaklara aktarılan safrayollarında tıkanıklığa neden olabilir. Ortak kanalın tıkanması sonrası kişideyoğun ağrı, sarılık ve kanal iltihaplanması gibi durumlar oluşabilir.
PANKREATİK KANALIN TIKANMASI
Pankreatik kanal, bu organdanbaşlayarak ortak kanal ile birleşir ve ince bağırsağa açılır. Kanalın görevipankreasta üretilen sindirim enzimlerinin oniki parmak bağırsağınaulaştırılmasını sağlamaktır. Safra kesesi taşları pankreatik kanala geçerekburada tıkanıklık oluşturabilir. Bu durum pankreatit olarak ifade edilenpankreasın iltihaplanması ile sonuçlanabilir.
Pankreatit gelişimi sonrasındakişide ani ve yoğun bir karın ağrısı meydana gelir. Pankreatit gelişen kişilergenellikle hastanede yatırılarak tedavi edilirler.
SAFRA KESESİ KANSERİ
Uzun süreli tahriş nedeniyle safrakesesi taşı öyküsü olan kişilerde safra kesesi kanseri görülme riskinde birartış söz konusudur. Her ne kadar risk yükselse de safra kesesi kanseri nadirbir kanser türü olduğu için oldukça az rastlanılan bir komplikasyondur.
Safra kesesi taşı risk faktörleri nelerdir?
Safra kesesi taşlarına kadınlardaerkeklere göre daha sık rastlanılır. Taşların oluşumunda risk faktörü olarakkabul edilen birçok farklı durum mevcuttur:
- Cinsiyet
- 40 yaş ve üzerinde olmak
- Aşırı kiloluluk ya da obezite
- Sedanter (hareketsiz) yaşam
- Gebelik
- Yağ içeriği zengin ürünler ilebeslenme
- Yüksek kolesterollü gıdaları tüketme
- Liften fakir diyet
- Safra kesesi taşına dair aileöyküsünün bulunması
- Şeker hastalığı
- Orak hücreli anemi ve lösemi gibikan hastalıkları
- Hızlı kilo verme
- Östrojen içeren oral kontraseptif(doğum kontrol ilaçları) kullanmak ya da hormon tedavisi görüyor olmak
- Karaciğer hastalıkları
Hamilelikte safra kesesi taşıoluşumuna yatkınlığın artmasının sebebi gebelik süreci içerisinde yüksekdüzeyde salgılanan progesteron hormonundan kaynaklanır. Progesteron hormonusafra kesesinin kasılmalarını yavaşlatır ve akış hızının kesilmesine sebep olur.
Bu faktörler dışında uzamışaçlıklar, bariatrik cerrahi operasyonlar ve crohn hastalığı gibi durumlarda dasafra taşı oluşma riskinde artış meydana gelebilir.
Safra kesesi taşları genelliklesafra akışının ve kesenin boşalmasının yavaşladığı durumlarda oluşmaeğilimindedir. Taş oluşumdaki en sık neden ise kolesterol içeriği yükseksafrada kolesterolün yoğunlaşmasıdır. İkinci en sık tespit edilen taş formu isepigmente taşlardır.
Kolesterol taşları genellikle sarırenkli olup çözünmemiş kolesterolden meydana gelir. Pigment taşları ise koyukahverengi ya da siyah renkte olup safra içeriğindeki aşırı bilirubindenkaynaklanır.
Bazen çeşitli maddelerin bir arayagelmesi sonucu oluşan mix tipte taşlar tespit edilebilir. Mix tipteki taşlartespit edilme sıklığında 3. sıradadır. Bu taşların yapısında kalsiyum karbonat,kalsiyum fosfat, kolesterol ve safra bulunabilir.
Safra kesesi taşlarının 4. tipikalsiyum taşlarıdır. Kan dolaşımında yüksek düzeyde kalsiyum bulunan kişilerdemeydana gelir ve bu kişilerde genellikle safra kesesi taşlarına ek olarakböbrek taşlarının varlığı da tespit edilebilir.
Safra kesesi taşı tanısı nasıl konulur?
Hastalığın tanısı; tipik muayenebulguları ile beraber kan, idrar, gaita tetkikleri ve ultrasonografi (USG) ilekonulur. Bu tetkiklerle %100’e yakın kesin teşhise ulaşılabilir. Seyrek olarakbilgisayarlı tomografi, MRI gibi diğer görüntüleme yöntemlerine başvurulur.Ayrıca safra kanalında bulunan taşlar için ultrason dışında ERCP dediğimizendoskopik girişimlerden hem tanı hem de tedavide yararlanılabilir.
Safra kesesi taşı hastaları sağlıkkuruluşlarına tipik olarak yağlı ve baharatlı bir öğünü takiben ortaya çıkansağ üst bölgedeki karın ağrısı ile başvururlar. Bu şikayetlerine bulantı vekusma eşlik edebilir.
Hekimler tarafından gerçekleştirilenfizik muayenede hastanın nefes alması esnasında sağ üst karın bölgesine derinpalpasyon (parmakların o bölgeye bastırılması) yapılması ile kişide tipik safrakesesi ağrısı oluşması tanısal öneme sahiptir. Kişide sarılık bulgularınınmevcut olması ortak safra kanalının taşa bağlı olarak tıkanmasına işaret ediyorolabilir.
Safra kesesi taşlarına tanısalyaklaşımda ilk olarak başvurulan tetkik ultrasonografidir. Bu radyolojik tanıyöntemi ile 2 mm küçüklükteki taşların bile tespiti sağlanabilir. Safrakesesinin duvarında kalınlaşma tespit edilmesi ve çevresinde sıvı varlığınıngörülmesi gibi bulgular kişide safra kesesi iltihabı olduğunu gösterenbelirtilerdir.
Çok küçük olup ultrasonografi iletespit edilemeyen taşlar için endoskopik ultrasonografi işlemi ile tanıkonulabilir. Bu işlemde ince ve esnek endoskop ağızdan girilerek sindirimsistemi içerisinde ilerletilir ve ses dalgaları vasıtası ile küçük taşlarıngörüntülenmesi sağlanır.
Ortak safra kanalındaki bir taştanşüphelenilmesi halinde manyetik rezonans kolanjiopankreatografi (MRCP) adıverilen görüntüleme yönteminden faydalanılabilir. Bu işlem ile ortak kanaldakitaşın tespit edilmesi halinde endoskopik retrograd kolanjiopankreatografi (ERCP) adı verilen işleme geçilir. ERCP işlemi sırasında taşlarınçıkarılması da gerçekleştirilebilir.
Safra kesesi ameliyatı ve taş tedavisi nasıldır?
Hastalığın ve komplikasyonlarınıntedavilerinde çeşitli yöntemler kullanılır. En sık kullanılan yöntemlaparoskopik ameliyatlardır. Safra kesesi ameliyatlarının %5’ten daha azı açıkameliyat ile gerçekleşir. Açık ameliyat yapılmasının en önemli sebebi karıniçerisinde önceden geçirilmiş ataklar ya da ameliyatlara bağlı oluşmuşyapışıklıklardır. ERCP ve PTK gerekli olan durumlarda kullanılan diğer tedaviyöntemleridir.
Safra kesesi taşı tedavisi içinsafra kesesinin alınması işlemi kolesistektomi olarak isimlendirilir. Altınstandart kolesistektomi yaklaşımı ise laparoskopik ameliyatlardır. Çeşitlinedenlerle ameliyatın laparoskopik olarak gerçekleştirilmemesi halinde açıkameliyat yöntemi tercih edilebilir. Cerrahi işlem sırasında kesenin bırakılaraksadece taşların alınması günümüzde akılcı bir yaklaşım olarak kabul görür.Bunun sebebi hastalarda yaklaşık 1 yıl içerisinde tekrar taşların meydanagelmesi ve komplikasyon oluşma riskidir.
Genel anestezi altındagerçekleştirilen laparoskopik kolesistektomi ameliyatında operatör hekimhastanın karın bölgesinde 3-4 adet insizyon (kesi) gerçekleştirir. Bu insizyonbölgelerinden küçük ve ışıklı ameliyat aletleri hastanın karın boşluğununiçerisine sokulur ve safra kesesinin çıkarılması sağlanır. Hastalar ameliyatsonrasında bir süre gözlenir ve istenmeyen bir durumla karşılaşılmaması halindegenellikle aynı gün veya operasyon sonrası günde taburcu edebilirler.
Laparoskopik kolesistektomiameliyatı olan kişilerde ishal gelişmesi normal kabul edilir. Bu durum ameliyatsonrasında, kişilerde safranın direkt olarak karaciğerden ince bağırsağageçişinden kaynaklanır. Konsantre forma geçemeyen safra bağırsaklarda laksatifetki gösterir ve dışkının sulu hale gelmesine neden olur. Bu durumun üstesindengelmede atılacak en önemli adımlardan biri öğünler ile birlikte yağ içeriğiyüksek gıdaların tüketiminden kaçınmaktır.
Cerrahi dışında medikal tedavi velitotripsi adı verilen yöntem ile de safra kesesi taşlarına müdahaleedilebilir. Medikal tedavi günümüz şartlarında gelişen ameliyathane ve prosedürşartları nedeniyle tercih edilir. Opere olması olanaksız olan kişilerdeözellikle kolesterol kaynaklı oluşan taşlarda ursodiol etken maddeliilaçlara başvurulabilir. Bu ilaçların kullanımında günde 2 ile 4 kez değişendozlarda alınması, safra kesesi taşlarını geçirmelelerinin yılları bulabilmesive tedavinin sonlandırılmasını takiben hastalarda tekrar taş oluşumunungözlenmesi gibi problemlerle karşılaşılabilir.
Litotripsi ameliyat dışı safrakesesi taşı tedavisinde başvurulabilen bir diğer yöntemdir. Bu uygulamadakişiye şok dalgaları verilerek taşlarının daha küçük parçalara ayrılmasısağlanır.
Safra kesesi taşı gelişiminden vetaşa bağlı olumsuz etkilerden korunmak adına hekimlerin bilgisi ve önerisidahilinde yapılabilecek bir takım beslenme değişiklikleri mevcuttur:
- Kızartmalar gibi yağ içeriği yüksekgıdalardan kaçınmak ve düşük yağlı besinlerle beslenmek
- Beslenme programına bağırsakhareketlerini kolaylaştırıcı etki gösteren lif içeriği yüksek gıdalar eklemek
Kahve safra kesesi taşı ve diğerhastalıklarına karşı koruyucu etki gösterebilir ancak yüksek düzeyde kafeiniçeren içeceklerden, yüksek yağlı süt ürünlerinden ve şeker içeriği yüksektatlı gıdalardan diyare (ishal) yapıcı etkileri nedeniyle uzak durulmasıönerilir.
Sindirimi kolaylaştırmak adınaöğünleri küçülterek beslenmek ve günlük en az 6-8 bardak su tüketmekyapılabilecek diğer beslenme uygulamaları arasında yer alır.
Safra kesesi taşı veya gelişme riskibulunan kişiler kilo verirken yavaş kilo verme yöntemlerini seçmesi önerilir.Hızlı şekilde kilo vermek hem safra kesesi taşı gelişimine hem de diğer sağlıkproblemlerine neden olabileceği için dikkatli olunmalıdır.
Polip nedir?
Polipler, insan vücudunda belirlibölgelerde çoğunlukla bilinmeyen nedenlere bağlı olarak gelişen ve geneli küçükyapıya sahip tümörlerdir. Bazıları milimetrik yapılara sahipken bazıları birkaçsantim boyutlarına ulaşabilir. Genellikle iyi huylu oluşumlardır ve kanserleşmeeğilimi az bir kısmında görülür. Çoğu insanın vücudunda belirli bölgelerdepolipler mevcuttur; fakat bunlar sağlık açısından herhangi bir probleme nedenolmaması ve kişiye rahatsızlık vermemesi nedeniyle genellikle fark edilmez.Vücutta poliplere en çok rastlanılan bölgeler, rahim ve rahim ağzı, sestelleri, bağırsaklar ve safra kesesidir. Rahimde oluşan polipler gebeliğe engelolabilmekle birlikte genellikle kısırlık nedeninin araştırılmasına yönelikolarak yapılan incelemeler esnasında saptanırlar. Bağırsak, ses telleri vesafra kesesi gibi yerlerde oluşan polipler, boyutları büyüdükçe kişide birtakımbelirtilerin oluşumuna yol açar ve bu belirtiler sonrasında tespit edilir.Herhangi bir ciddi probleme yol açmayan polipler kendi kendilerineiyileşebildikleri için takiple kontrol altında tutulabilir. Az bir kısmında isekanserleşme riskinin tespit edilmesi, gebeliğe engel olması, boyutunun büyükolması gibi sorunlar görülebilir. Bu polipler, cerrahi operasyonlar yardımıyla çıkartılır.
Polip belirtileri nelerdir?
Polipler bilinmeyen nedenlere bağlıolarak oluşup müdahele edilmeden yok olabilir. Özellikle küçük yapılı olanpolipler çoğu bireyde ciddi sağlık problemlerine yol açmaz. Bu sebeple ancakfarklı bir nedene yönelik olarak yapılan araştırmalar esnasında tespitedilebilirler ve çoğunlukla alınmaları gerekmez. Fakat bazıdurumlarda kişinin günlük yaşamını olumsuz yönde etkileyebilecekrahatsızlıklara neden olabilirler. Özellikle de boyutlarının büyük olduğu durumlardabelirtiler aracılığıyla kendisini gösterir. Bu belirtilerin şiddeti poliplerinoluştuğu bölgeye, oluşan poliplerin sayısına ve boyutlarına göre değişir.
Rahim ve rahim ağzı poliplerinde;
- Düzensiz kanamalar
- Cinsel ilişki sırasında ağrı
- Adet kanaması yoğunluğunun fazlaolması
- Uzun süren adet kanamaları
- Gebe kalamama (kısırlık) gibibelirtiler, en sık rastlanan semptomlar arasında yer alır.
En çok kadınlarda, rahim ve rahimağzı bölgelerinde görülen polipler yukarıda da belirtildiği gibi vücudun farklıdoku ve organlarında da oluşabilir. Örneğin safra kesesinde polip oluşumu,bulantı ve kusma, karın ağrısı, sarılık ve dışkı görünümdeki değişiklikler ilekendini belli edebilir ve ultrasonik incelemelerde diğer safra kesesihastalıkları ile karıştırılabilir. Ses tellerindeki polipler ses yapısındakianormallikler ve değişimler ile, bağırsaktaki polipler ise sindirim sisteminindüzensiz çalışması, tekrarlayan ishaller ve dışkıda kan görülmesi gibibelirtilerle kendisini belli edebilir.
Polip çeşitleri nelerdir?
Polipler oluştukları bölgelere göreisimlendirilir ve farklı çeşitlere ayrılır. En yaygın görülen poliptürleri şunlardır:
- Endometrialpolip: Rahimde polip oluşumuözellikle menopoz sonrası dönemde oldukça yaygın görülen bir durumdur.Endometrial polip olarak da adlandırılan ve rahim veya rahim ağzından kökenalan polipler genellikle kanama sorunu ile kendini belli eder.
- Safra kesesipolipleri: Safra kesesinde polip oluşumusıklıkla safra taşları ve safra çamuru gibi diğer hastalıklarla karıştırılır.Polipin boyutunun büyük olması ve safra tıkanıklığına yol açması durumundasafra kesesinin alınması gerekebilir.
- Ses telleripolipleri: Sesinde çatallanma, kalınlıkgibi problemler olan bireylerin bir kısmında ses tellerinde polip ve nodüloluşumu söz konusudur. İlaçlar ve cerrahi girişimler yardımıyla tedaviedilebilir.
- Bağırsakpolipleri: Özellikle kalın bağırsaktapolip oluşumu tekrarlayan ishal, dışkı görünümünde değişiklikler ve dışkıda kangörülmesi gibi olumsuzluklara yol açabilir. Şiddetli belirtilere neden olmasıdurumunda bu poliplerin cerrahi girişimler yardımıyla alınması gerekir.
Poliplerin tedavi yöntemleri nelerdir?
Poliptedavisi; poliplerin türüne, oluşum gösterdikleri organ vedokunun tipine, sayılarına ve boyutlarına, iyi huylu veya kötü huyluolduklarına göre değerlendirilerek uzman hekimler tarafından belirlenir.Büyük bir kısmı iyi huylu olan ve kansere dönüşme ihtimali olmayanpolipler herhangi bir olumsuzluğa neden olmuyorlarsa alınmaları gerekmez.
Halk arasında polip kürüolarak bilinen bazı doğal yöntemler bilinse de bu gibi uygulamalar tam birtedavi değil, bir destekleyici olarak tercih edilmeli ve uygulanmadan öncemutlaka hekime danışılmalıdır. Takibe rağmen iyileşmeyen, kanserleşmeihtimalinden şüphelenilen, inceleme sonucunda kötü huylu olduğu tespit edilen,gebeliğe engel teşkil eden veya bağırsakta ise sürekli olarak bağırsakproblemlerine yol açan poliplerin alınması gerekir. Poliplerin cerrahioperasyon yardımıyla çıkarılması, polipektomi olarak da adlandırılan basit biroperasyon yardımıyla gerçekleştirilir. Bulundukları bölgeye uygungörüntüleme tekniği eşliğinde, gerekli cerrahi ekipman yardımıyla poliplerinyeri tam olarak tespit edilir ve polipler çıkartılır. Bu işlem hekimintercihine ve çalışılan bölgeye bağlı olarak genel veya lokal anestezi altındayapılır. Yaklaşık 20-30 dakika süren kısa bir operasyondur. Genelliklehastanede kalmayı gerektirmez ve hastalar aynı gün içerisinde taburcu olupertesi gün işlerine ve günlük yaşamlarına dönebilir.
Mastektomi nedir?
Mastektomi, meme kanserinin tedaviedilmesi için meme dokusunun çıkarıldığı cerrahi operasyondur. Geçmiş yıllardameme kanserinin standart tedavisi meme dokusu, tümör, koltuk altındaki lenfdüğümleri ve göğüs altındaki bazı kasların tamamen çıkarılması ile gerçekleştirilenradikal mastektomi operasyonlarıydı. Fakat tıbbi teknolojinin ve onkolojikcerrahi tekniklerinin geliştirilmesi ile birlikte daha yeni mastektomiteknikleri ortaya çıkmıştır. Bu teknikler yardımıyla uygun profildekihastalarda göğüs derisinin korunması, işlem sonrasında daha doğal bir görünümelde edilmesi ve daha az invaziv şekilde operasyonların gerçekleştirilmesi gibiimkanlar elde edilebilir. Mastektomi operasyonu tek meme üzerindegerçekleştirilebileceği gibi aynı anda iki meme için de uygulanabilir.Mastektominin ardından hastanın sağlık durumu ve tercihine bağlı olarak memerekonstrüksiyonu olarak da adlandırılan uygulamalarla meme yenidenşekillendirilebilir. Bu işlem mastektominin hemen ardından yapılabileceği gibifarklı bir tarihte yeni bir operasyon şeklinde de planlanabilir.
Mastektomi türleri nelerdir?
Mastektomi operasyonuişlemin tekniğine ve hangi dokuların çıkarıldığına göre farklı türlere ayrılır.Bunlar şu şekildedir:
- Total (basit) mastektomi: Meme dokusu tamamen çıkarılırken koltuk altı lenf düğümlerive göğüs altı kaslarının yerinde bırakıldığı mastektomi türüdür.
- Çift mastektomi: Özellikle koruyucu tedavide tercih edilen her iki memenin birdençıkarılması işlemidir.
- Radikalmastektomi: Meme dokusunun tamamı,koltuk altındaki lenf düğümleri ve göğüs altı kaslarının çıkarıldığı mastektomioperasyonudur.
- Modifiyeradikal mastektomi: Tümmeme dokusu ve koltuk altı lenf düğümleri çıkarılırken göğüs kaslarının yerindebırakıldığı mastektomi tekniğidir.
- Meme ucu koruyucu mastektomi: Cilt, meme ucu ve periferik meme dokusunun sağlambırakıldığı yenilikçi mastektomi tekniğidir.
- Deri koruyucu mastektomi: Meme dokusu ve meme ucu çıkarılırken memenin yenidenyapılandırıldığı ve cildin sağlam bırakıldığı mastektomi operasyonudur.
Yukarıdakilerin haricindebirçok meme kanseri olgusu için tedavi seçeneği olarak değerlendirilenlumpektomi, tümör ve çevresindeki sağlam dokunun az bir kısmı çıkarılırken,göğüs yapısının korunmasını sağlayan operasyondur. Kuadrenektomi iselumpektomiye oranla daha fazla meme dokusunun çıkarıldığı fakat halen memeninbüyük bir kısmının yerinde bırakıldığı kısmi mastektomi tekniğidir. Buteknikler minimal invaziv meme kanseri cerrahisi teknikleri olmakla birlikteyalnızca uygun hastalarda ve çoğunlukla radyoterapi ile kombine şekildeuygulanır.
Mastektominasıl yapılır?
Mastektomi operasyonuyapılacak hastalarda operasyona ve risklerine ilişkin tüm bilgilendirmelerhekim tarafından hastaya iletilir. Olası riskler arasında kanama, omuz ağrısıve sertliği, koltuk altında uyuşma, ağrı, enfeksiyon, ödem, hematom ve skaroluşumu gibi komplikasyonlar yer alır. Bunlar hakkında da gereklibilgilendirmeler hastaya yapılır. Mastektomi sonrasında meme rekonstrüksiyonuyaptırmak isteyen hastalarda bu konuda gerekli planlamalar operasyon öncesindehekimle birlikte yapılmalıdır. Operasyondan önce hekimin önerdiği zamanda kansulandırıcı ilaç kullanımı söz konusu ise bırakılır, yemek yeme ve su tüketimibırakılır. Operasyona başlanırken hastaya genel anestezi uygulanır, ardındanplanlanmış olan teknikle mastektomi operasyonu başlatılır. Uygun bölgeden kesiaçılır ve meme dokusu üzerinde bulunan deriden ve göğüs kaslarındanayrıştırılarak çıkarılır. Sentinel düğüm diseksiyonu koltuk altından bir dizilenf düğümü çıkarılır, aksiller lenf nodu diseksiyonu uygulanacakhastalarda ise yalnızca tümörün etkilediği ilk birkaç düğüm çıkarılır.Lenf düğümlerinin çıkarılması gerekmeyen hastalarda bu aşama atlanır. Çıkarılanlenf düğümleri kanser açısından teste tabi tutulur ve herhangi bir sorunarastlanmaması halinde başka lenf düğümünün çıkarılması gerekmez.Rekonstrüksiyon planlanmış ise plastik cerrahi uzmanı devreye girerek memeninyeniden şekillendirilmesi işlemini gerçekleştirir. Ardından göğüs cerrahı tarafındangöğüse kanalizasyonlar yerleştirilerek koltuk altından tümör bölgesine doğrusıvı birikiminin oluşması önlenir. Bu işlemin sonrasında açılan kesiyedikiş atılarak bandajlama yapılır ve operasyon sonlandırılır. Ortalama 2-3saat süren bir operasyondur fakat meme rekonstrüksiyonugerçekleştirilecekse operasyon süresi uzayabilir. Hastalar genellikle birkaçgün hastanede gözetim altında tutulur.
Makattan kan gelmesi nedir?
Makat ve çevresi olarak tanımlananperianal bölgenin kanaması ya da alt gastrointestinal sistem kanaması olarak datanımlanabilen rektal kanama, pek çok ciddi hastalığın habercisi olabilen vemutlaka önemsenmesi gereken bir belirtidir. Kişinin istirahat hâlindeyken,tuvaletini yaptığı ya da temizlendiği sırada fark ettiği kanamanınşiddeti, kanamaya neden olan hastalığa göre farklılık gösterir. Kanama, gaitadaçizgi şeklinde, ağrılı ya da ağrısız, tuvalet ihtiyacının giderildiği sıradadamla damla, pıhtılı, tuvalet kağıdında ya da taze kan şeklindegörülebilir. Kabızlık ya da hemoroit gibi rahatsızlıklarınbelirtisi olabileceği gibi ciddi sağlık problemlerinin ön belirtisi olabilenrektal kanama, genelde insanların kendi aralarında konuşmak istemediği,utandığı ve hekime başvurmaktan çekindiği rahatsızlıklardan biridir. Nadiren deolsa kolorektal kanser gibi ciddi sağlık problemlerinin belirtisiolabildiğinden kişinin, hekime geç başvurması erken tanı ve tedavinin degecikmesine neden olur. Oysa makattan kan gelmesi şikayetiyle hastaneyebaşvuranların sayısı bir hayli fazladır.
Makattan neden kan gelir?
Tıpta rektal kanamaolarak tanımlanan makattan kan gelmesi, pek çok farklı rahatsızlıktankaynaklanabilir. Genellikle dışkılama sırasında görülen kanamanın şeklihastalık hakkında ön bilgi sağlasa da fizik muayene ve gerektiğinde yapılan ektetkikler, kanamaya neden olan rahatsızlığın netleştirilmesi için gereklidir.Bu yüzden kişinin rektal kanamayı fark ettiği anda çekinmeden hekime başvurmasıson derece önemlidir. Makattan kan gelmesine neden olan rahatsızlıklarınbazıları şunlardır:
- Hemoroit: Bağırsak alışkanlıklarınındeğişmesi, gebelik, doğum, hareketsizlik ve alkol alışkanlığı gibi etkenlerinneden olduğu hemoroit, anal kanalda genişleyendamarlardan kaynaklanır. İç ve dış hemoroid olarak iki farklı tipi bulunanrahatsızlık; ağrı, şişlik, kaşıntı ve rektal kanama gibi belirtiler ileseyreder. Halk arasında basur olarak da bilinen hemoroidin yol açtığıkanamalara ağrı da eşlik edebilir. Kanama, çoğunlukla tuvalet kağıdında,tuvalette ve gaita olarak tanımlanan dışkı üzerinde parlak ve kırmızı kanşeklinde görülür. 40 yaş ve üzeri kişilerde daha sık görülen hemoroidinşiddetine göre su ve lifli gıdaların tüketilmesi önerilebileceği gibi krem vefitil gibi ilaçlarla tedavi de mümkün olabilir. İlerlemiş vakalarda ise cerrahitedavi gerekir.
- Anal Fissür: Kabızlık,doğum, ülseratif kolit ve Crohn hastalığı gibi farklı etkenlerin yol açabildiğianal fissür, makat çıkışında yara oluşması şeklinde tanımlanabilir. Makatçatlağı olarak da bilinen anal fissür, dışkılama sırasında vesonrasında şiddetli ağrıya yol açtığı gibi makatın kanamasına da nedenolabilir. Kadın ve erkeklerde eşit oranda görülen anal fissür varlığında kişi,çoğunlukla dışkılama sırasında yanma hisseder. Yırtılma ve kesilme gibi hislerde şikayetler arasında yer alır. Genellikle tuvalet kağıdında birkaç damla kangörülmesine neden olur. Kabızlıktan korunmanın oldukça önemli olduğu analfissür vakalarının tedavisi, diyette değişiklik yapılması, kremvb ilaçların kullanımı ve fissürün boyutuna bağlı olarak cerrahi yöntemlerile yapılır.
- Anal Apse: Makat çevresindeoluşan apseler, bu bölgede şişlik görünümündedir. Çoğunlukla ağrı, yanma,titreme, kaşıntı, iltihaplı akıntı ve makattan kan gelmesi şeklinde belirtilerile karakterizedir. İshal, Crohn hastalığı, tüberküloz ve diyabet gibirahatsızlıklardan kaynaklanan anal apse, apsenin drene edilmesi ile tedaviedilir. Nadiren de olsa hastalık tekrarlayabilir.
- Kalın Bağırsak Polipleri: Vücudun pek çok bölgesinde oluşabilen polipler, hücrelerin normaldenfazla çoğalarak oluşturduğu dokular olarak tanımlanır. Kalın bağırsak polipleride bağırsağın iç yüzeyinde oluşan anormal doku ya da dokulardır. Aşırı kilo,sigara kullanımı, ülseratif kolit, Crohn hastalığı, hareketsiz yaşam ve stresinneden olduğu kalın bağırsak polipleri, göbek bölgesinde ağrı, kabızlık ya daishal, gaita renginde farklılık ve makattan kan gelmesi, kanlı dışkı şeklindebelirtiler gösterir. 50 yaşını aşmış kişilerde sık, 70 yaşını aşmış kişilerdedaha sık rastlanan kalın bağırsak poliplerinin erkeklerde görülme sıklığı,kadınlara oranla daha fazladır. Tüm polip türlerinde olduğu gibi kalın bağırsakpolipleri de sıklıkla kanama eğilimindedir. Dışkıda kan görülmesi oldukçayaygındır. Kolon kanseri gibi ciddi hastalıkların oluşumuna neden olanpoliplerin tedavi edilmesi son derece önemlidir. Sigara ve alkol kullanımınınbırakılması, diyetin gözden geçirilmesi kalın bağırsak tedavisine yardımcıdır.Rahatsızlığın tedavisi, farklı cerrahi yöntemler ile yapılır.
- İrritabl Bağırsak Sendromu: Huzursuz bağırsak sendromu ya da spastik kolon olarak da bilinen bu rahatsızlık,genellikle ishal, kabızlık, şişkinlik, dışkıda mukus varlığı, kilo kaybı vemakattan kan gelmesi ile karakterizedir. Hastalığa henüz tam olarak neyin sebepolduğu bilinmese de stres, hormonal değişimler ve beslenmenin huzursuzbağırsak sendromunu tetiklediği ve dolayısıyla makattan kan gelmesine nedenolduğu bilinmektedir. Sağlıklı beslenmek, stresten uzak durmak ve egzersizyapmak şikayetlerin azalmasını sağlar. İBS tedavisi için uygun bir diyetprogramına ek olarak bağırsak kasılmalarını azaltan, kabızlığı ve kasılmalarıönleyen ilaçlar kullanılabilir.
- Rektum Kanseri: Bağırsağınanüse bağlandığı son kısım olan rektum bölgesindeki poliplerden kaynaklananrektum kanseri; kabızlık, ishal, gaz hareketlerinde artış, ağrılı bağırsakhareketleri, kilo kaybı, dışkıda kan ve makattan kan gelmesi gibi belirtilergösterir. Kanserin evre ve derecesine, tümörün boyutu ve konumuna göre tedavişekilleri planlanır. İlaçla müdahale mümkün olsa da tedavi için operasyongereklidir. Ameliyat öncesinde ya da sonrasında radyoterapi ve kemoterapiuygulanır.
Makattankan gelmesi nasıl tedavi edilir?
Rektal kanamaların küçükbir bölümü, bağırsak kanseri gibi kanser türlerinin belirtisi olarak görülsede çoğunlukla hemoroit ve anal fissür gibi anorektal hastalıklardandolayı oluşur. Makattan gelen kanın yoğun olması ise çok daha nadir olarakgörülür. Makattan taze kan gelmesi, gaitada çizgi şeklinde kan olması,tuvalet kağıdında kan görülmesi, pıhtılı kanama, ağrılı ve ağrısız kanama gibipek çok farklı türü bulunan rektal kanamanın neden kaynaklandığının mutlakaaraştırılması ve sorunun erken dönemde teşhis edilmesi gerekir. “Makattankan gelmesi nasıl geçer?” sorusu ise kanamaya neden olan rahatsızlığınbelirlenmesi ile kesin olarak yanıtlanabilir. Kanama, pek çok farklırahatsızlıktan kaynaklandığından, kişinin durumu fark ettiği anda hekimebaşvurması gerekir. Makat kanaması da diğer tüm rahatsızlıklar gibi bir sağlıkproblemidir ve çekinilmeden hekim ile paylaşılmalıdır. Böylece makattan kangelmesine neden olan hastalığın tanı ve tedavisi erken aşamada yapılabilir.
Lenfosit nedir?
Kemik iliği tarafından üretilenlenfositer (LYM), beyaz kan hücrelerinin (WBC) 5 farklı türünden biridir. Kemikiliğinde bulunan kök hücreler tarafından üretilen lenfositlerin temel görevi,vücuda giren virüs, bakteri, mantar ve parazitler gibi patojenleri ortadankaldırır. Dolaşım sisteminde bulunan lenfositler, patojenleri ortadan kaldırmakiçin antikor üretir. Zararlı canlılar tarafından enfekte olan vücut hücreleride yine lenfositler tarafından öldürülerek etkisiz hale getirilir. Ayrıcalenfositler, enfekte olan vücut hücrelerine karşı sağlıklı hücrelere bilgigönderir. Tüm bu işlemler sonucunda var olan enfeksiyon ortadan kaldırılır.Sıklıkla merak edilen “Lenfosit ne demek?” sorusu bu şekilde yanıtlanabilir.Beyaz kan hücrelerinin bir türü olan lenfositlerin de NK, T ve B hücreleriolmak üzere 3 farklı alt türü bulunur. Bu hücre türlerinin de farklı görevleribulunur. Farklı bir deyişle lenfositlerin bir türü olan B hücreleri, üretildiğibölgede kalır. Farklı antikor türlerine sahiptir ve gerekmedikçe sayıları sabitkalır. Toplam lenfosit miktarının yaklaşık olarak %10’unu oluşturan Bhücreleri, vücut savunmasının önemli bir parçasıdır. Vücuda giren virüs,bakteri ve toksin gibi patojenleri kimyasallar ile işaretler. Ayrıcapatojenlere saldırmak için antikor ve proteinler üretir. Kemik iliğindeüretilen B hücrelerinin, göğüste bulunan ve timüs adı verilen lenf bezinegitmesi ve bu bölgede olgunlaşması ile hücreler, T hücresi olarak adlandırılır.Lenfositlerin bir diğer türü olan T hücreleri, enfekte olan hücreyi bulmak veyok etmekle görevlidir. B hücreleri ile iletişim halinde olan T hücreleri,toplam lenfosit miktarının yaklaşık olarak %80’ine sahiptir. T lenfosithücreler, lenf bezleri başta olmak üzere, bademcik, bağırsak, dalak, lenfoidgibi bölgelere ulaşır. T hücrelerinin temel görevi, vücutta bulunan yabancıorganizmalara karşı diğer bağışıklık sistemi hücrelerini uyarmaktır. Bunun içinlenfokin olarak adlandırılan kimyasalı salgılar ve bağışıklık sistemine aithücrelerin, patojenlere saldırmasını sağlar. Lenfositlerin 3. ve son türü olan NK(natural killer, doğal öldürücü, doğal katil hücre) hücreleri ise sadece virüsve tümör tarafından etkilenen vücut hücrelerini, sağlıklı hücrelere zararvermeden öldürür. Farklı bir deyişle NK hücreleri, yabancı organizmalara direktolarak saldırmak yerine bu organizmalar tarafından enfekte edilen vücuthücrelerine saldırır. NK hücreleri de toplam lenfosit miktarının yaklaşık%10’unu oluşturur.
T hücreleri ya da farklı bir deyişleT lenfositlerinin diğer bağışıklık hücrelerini uyarması bir dizi kimyasal reaksiyonlagerçekleşir. Sitokin adı verilen bu hücresel yanıt, T hücrelerinin yanı sıramononükleer hücre türleri ve stroma hücreleri gibi farklı yapılardan dasalınır. Vücutta bulunan grip, soğuk algınlığı ve COVID-19 gibi enfeksiyonlarınvarlığında hızla sitokin salgılanarak bağışıklık sistemi hücreleri uyarılır.Son derece hızlı bir tepki olan sitokin üretiminin çok fazla olması durumundasitokin fırtınası olarak bilinen durum ortaya çıkar. Sitokin fırtınasıvarlığında bağışıklık sistemi aşırı uyarılır. Bu da kişinin bağışıklıksisteminin kendi sağlıklı hücrelerini yok etmesine neden olarak toksik bir etkiyaratır. Sitokin fırtınası, kişinin yaşamını tehlikeye atacak boyutaulaşabilir.
Lenfosit normal değeri kaçtır?
Beyaz kan hücresinin bir türü olanlenfositler, virüs, bakteri ve diğer toksik maddeler ile savaşarak vücudunhastalıklara karşı savunmasında rol oynar. Kemik iliğinde üretilenlenfositlerin büyük bölümü kemik iliğinde üretildikten sonra lenf bezi,bademcik ve dalak gibi organlara yerleşir. Kan testlerinde LYM olarak görülenlenfosit düzeyi, yaşa göre farklılık gösterir. Ayrıca gebelerde de lenfositdeğeri farklılaşır. Lenfosit normal değerinin yetişkinlerde 1000-4800 mcL,çocuklarda ise 3000-9500 mcL aralığında olması gerekir. Fakat ölçüm değerlerilaboratuvarlar arasında farklılık gösterebilir.
Lenfosit düşüklüğü (Lenfopeni) nedir?
Tıp dilinde lenfopeni olaraktanımlanan lenfosit düşüklüğü, yapılan kan testinde lenfosit değerininyetişkinlerde 1000 mcL, çocuklarda ise 3000 mcL değerinin altında olması olaraktanımlanabilir. Bağışıklık sisteminin zayıfladığının bir göstergesiolabilen LYM düşüklüğü, aynı zamanda yeterince lenfosit üretiminingerçekleşmediğinin, lenfositlerin bir hastalık nedeniyle dalak veya lenfbezlerinde tutulduğunun ya da mevcut toksinlerin lenfositleri yok ettiğiningöstergesi olabilir. Lenfosit düşüklüğü çoğunlukla belirtiye yol açmaz. Diğerbir deyişle lenfosit düşüklüğü genellikle yapılan kan testlerinde fark edilir.Ancak bazı vakalarda lenfosit düşüklüğüne bağlı olarak, yorgunluk, halsizlik,üşüme ateş, burun akması, eklem ağrısı, öksürük, döküntü, gece terlemesi vekilo kaybı gibi semptomlar ortaya çıkabilir. Fakat bu belirtilerin pek çokfarklı durumda da ortaya çıkabildiği unutulmamalıdır. Lenfosit düşüklüğüneyol açan etkenlerin başında hastalıklar gelir. Grip gibi enfeksiyonhastalıklarının yanı sıra, bazı kanser türleri ve AIDS gibi hastalıklar dalenfosit değerinin referans değerinin altında çıkmasına neden olabilir. Ayrıca,yetersiz beslenme, stres, kemoterapi ve kortizon gibi tedaviler de lenfositdüşüklüğüne neden olabilir. Lenfosit düşüklüğü genellikle var olan hastalığıntedavi edilmesiyle kendiliğinden iyileşse de ilaçlı olarak da kolay bir şekildeyapılabilir. Bunların yanı sıra, yağsız balık eti, süt ürünleri, C vitaminbakımından zengin meyveler de lenfosit düşüklüğünün giderilmesinde etkilidir.Ancak geçmeyen ya da tekrarlayan bazı lenfosit düşüklüğü vakalarında ileritetkiklerin yapılması gerekebilir. “Lenfosit düşüklüğü nedir?” sorusu buşekilde açıklanırken sıkça sorulan sorulardan biri de “Lenfosit yüksekliğinedir?” şeklindedir.
Lenfosit yüksekliği (Lenfositoz) nedir?
Tıp dilinde lenfositoz olarakadlandırılan lenfosit yüksekliği, yapılan kan testinde lenfosit değerininyetişkinlerde 4800 mcL, çocuklarda ise 9500 mcL değerinin üzerinde olmasıolarak tanımlanabilir. Lenfosit yüksekliği büyük oranda var olan enfeksiyonlarsırasında artış gösterir. Vücut savunması için lenfosit sayısındaki artışnormal kabul edilse de sürekli olarak lenfosit değerinin yüksek olması farklıhastalıklardan kaynaklanabilir. Kızamık, kabakulak, sarılık, tüberküloz,brusella, vaskülit ve AIDS gibi hastalıkların varlığında LYM artışıgörülebilir. LYM yüksekliği genellikle belirtiye yol açmaz. Lenfosit yüksekliğiçoğunlukla yapılan kan tahlilinde fark edilir. Ancak pek çok hastalıktagörülen, halsizlik, ishal, mide bulantısı, kusma ve ateş gibi belirtilerlenfosit yüksekliği belirtileri olarak da sıralanabilir. Lenfosit yüksekliğinintedavisi, genel olarak odak hastalığın tedavisiyle yapılır. Farklı bir deyişle,kişide var olan rahatsızlığın iyileştirilmesiyle lenfosit seviyesi, normalaralığa geriler. Ancak kişide herhangi bir hastalık olmaksızın, rutin testlersırasında ortaya çıkan lenfosit yüksekliği varlığında ek tetkikler yapılmasıgerekebilir. Bebeklerde ve çocuklarda ise lenfosit değerinin yetişkinlerekıyasla daha yüksek olması normaldir. Bu durum çoğunlukla bebek ve çocuklarınbağışıklık sisteminin yeni gelişmeye başlamasından kaynaklanır. Lenfositdüzeyinin çocuklarda 9500 mcL, bebeklerde ise 11000 mcL değerinden yüksekolması durumda lenfosit yüksekliğinden bahsedilebilir. Ancak lenfosit değerininbebek ve çocuklarda geçici olarak yükselmesi, yetişkinlerde olduğu gibigenellikle yakın zamanda geçirilen bir enfeksiyondan kaynaklanır. Ancaklenfosit yüksekliğinin devamlı olduğu durumlarda altta yatan sebep mutlakaaraştırılmalıdır.
Laparoskopi nedir?
Laparoskopi, cerrahlar tarafındancilt üzerinde büyük kesiler açmaksızın karın boşluğu ve pelvis içerisineulaşılmasını sağlayan bir cerrahi tekniğidir. Minimal invaziv cerrahi veyaanahtar deliği tekniği olarak da bilinen laparoskopi, laparoskop adı verilencihazlar yardımıyla gerçekleştirilir. Laparoskop, uç kısmında yüksekçözünürlüklü kamera bulunan ışıklı ince bir tüptür ve karın ya da pelvis içininrahatlıkla görülebilmesine imkan verir. Kameradan elde edilen görüntüler birmonitör üzerine yansıtılır ve cerrah bu monitör üzerinden takip ederekişlemleri gerçekleştirebilir. Vücut içerisinin görülmesini sağlayanlaparoskopun haricinde birkaç adet tüp benzeri aygıt yardımıyla da karıniçerisinde gerçekleştirilmek istenen işlemler yapılabilir. Normal şartlardaaçık ameliyat yöntemi ile karın içerisinin net olarak görülebilmesi için büyükbir kesi açılması gerekirken laparoskopi tekniğinde yalnızca birkaç adet 1-1,5cm boyutlarında kesiye ihtiyaç duyulur. Aynı zamanda komplikasyon riski, iyileşmesüresi, ameliyat sonrası iz oluşumu gibi yönlerden de büyük avantajlarıberaberinde getirir. Önceleri yalnızca safra kesesi ameliyatları ve jinekolojikameliyatlar için tercih edilen bu yöntem günümüzde karaciğer, bağırsaklar vediğer birçok organ için teşhis ve tedavi amaçlı tercih edilir.
Laparoskopi neden yapılır?
Karın veya pelvisiçerisinde gelişen birçok hastalığın teşhis ve tedavisinde laparoskopitekniğinden yararlanılabilir. Özellikle jinekoloji, üroloji ve gastroenterolojibirimleri laparoskopi tekniğini çok sık kullanan tıbbi birimler arasındadır.Laparoskopik operasyonların yaygın olarak tercih edildiği durumlardan bazılarışunlardır:
- Hastalıklı veya hasarlıbir organın çıkarılması
- Safra kesesioperasyonları
- Kist ve miyomlarınalınması
- Apandisitin alınması(apendektomi)
- Divertikülit, ülseratifkolit gibi hastalıklar nedeniyle bağırsağın bir bölümünün alınması
- Mide ülserlerinintedavisi
- Prostat, böbrek ve mesanegibi organların kısmen veya tamamen çıkarılması
- Ektopik gebeliğinsonlandırılması
- Fıtıkların tedavisi
- Pelvik inflamatuarhastalık (PID) ve endometriozis tedavisi
- Rahmin alınması(histerektomi)
- Doku örneklerinin(biyopsi) alınması
Tedavinin haricindeteşhis aşamasında da laparoskopi tekniğinden yararlanılabilir. Pelvis ve karınboşluğunda bulunan hastalıklara yönelik araştırmaların birçoğu için ultrason,manyetik rezonans (MR), bilgisayarlı tomografi (BT) gibi görüntüleme yöntemleriyeterlidir. Fakat bazı durumlarda ise teşhisin doğrulanması için tek yollaparoskopi yoluyla yapılacak incelemelerdir. Pelvik inflamatuar hastalık,endometriozis, dış (ektopik) gebelik, yumurtalık kistleri, inmemiş testis,fibroidler ve açıklanamayan kadın kısırlığı, karın ağrısı gibi durumlardateşhis amaçlı laparoskopiden yararlanmak gerekebilir. Ayrıca pankreas,karaciğer, yumurtalıklar, safra kanalı ve safra kesesine ilişkin kanserlerinteşhisinde de laparoskopi tekniğine başvurulabilir.
Laparoskopinasıl yapılır?
Laparoskopi, genelanestezi altında yapılan bir operasyon türüdür. Hastalar operasyon öncesindeanesteziye uygunluk açısından değerlendirilir. Ameliyat zamanına 12 saat kalahasta yemek yemeyi ve su içmeyi bırakmalıdır. Ayrıca kan sulandırıcı ilaçkullanan bireylerden de operasyondan birkaç gün önce bu ilaçları kullanmayıbırakmaları istenir. Operasyona başlarken cerrah tarafından karın duvarında birveya birkaç delik açılır. Bu deliklerden laparoskop, karın içerisinikarbondioksit ile şişirmek için kullanılan tüp ve küçük cerrahi aletleryerleştirilir. Laparoskopik operasyonlarda karın içerisi daha iyi bir görüş vehareket alanı elde edilebilmesi için karbondioksit gazı kullanılarak şişirilir.Ardından gerekli inceleme ve tedaviler kesiler kullanılarak yerleştirilen aletleryardımıyla gerçekleştirilir. Operasyon tamamlandığında karın içerisindekikarbondioksit gazı boşaltılır, aletler çıkarılarak kesilere dikiş atılır vepansuman yapılır. Teşhis amaçlı uygulanan laparoskopik cerrahide işlem süresigenellikle 30-60 dakika aralığında seyreder. Tedavi amaçlı laparoskopilerde iseyapılacak uygulamalara göre ameliyat süresi de değişkenlik gösterir. Hastalargenellikle aynı gün veya ertesi gün taburcu edilir. Laparoskopik cerrahi,minimal invaziv (az zararlı) bir operasyon olduğundan komplikasyon riski açıkoperasyonlara oranla çok daha düşüktür. Fakat cerrahi bir girişim olmasınedeniyle nadir de olsa enfeksiyon, kesiler çevresinde kanama ve morluk,anesteziye bağlı mide bulantısı ve kusma gibi komplikasyonlar görülebilir. Bugibi olasılıklar nedeniyle hastalar genellikle 24 saat müşahede altındatutulur. Bazı hastalarda enfeksiyon riskine karşılık antibiyotik tedavisiuygulanması tercih edilebilir.
Laparoskopisonrası iyileşme süreci nasıldır?
Laparoskopik cerrahide,klasik cerrahi tekniğine oranla iyileşme süresi çok daha kısadır. Genelanestezi uygulanması nedeniyle ilk saatlerde hastalarda mide bulantısı, kusmave halsiz hissetme gibi semptomlar görülebilir. Bu nedenle hastalar genelliklebirkaç saat hemşire gözetiminde tutulur. Hastaneden ayrılmadan önce hastayakullanması gereken ilaçlar, kaçınması gereken hareketler ve dikkat etmesigereken diğer hususlar hakkında hekim tarafından gerekli bilgiler verilir.Günümüzde laparoskopi sırasında açılan kesilerin dikişlerinde genelliklekendinden eriyen dikiş iplikleri kullanılır. Bu şekilde yapılmayan dikişleriçin ameliyattan belirli bir süre sonra dikişlerin alınması için randevuverilir. Operasyon sonrası ilk birkaç gün boğaz ağrısı görülebilir. Bununnedeni genel anestezi sırasında kullanılan solunum tüpünün boğazı tahrişetmesidir. Ayrıca kesilerin bulunduğu bölgelerde ağrı ve rahatsızlık söz konusuolabilir. Bu olasılıklar dolayısıyla hekim tarafından genellikle ağrı kesiciilaçlar reçetelendirilir. Laparoskopik cerrahi sonrasında ateş, şiddetli karınağrısı ve kusma, normal dışı vajinal akıntı, yaralar etrafında kaşıntı, şişlikve akıntı gibi sorunlar yaşayan hastaların bir an önce sağlık kuruluşlarınabaşvurarak yardım alması gerekir. Ameliyat sırasında karnın şişirilmesi içinkullanılan gazın bir kısmı karın içerisinde kalabilir. Bu nedenle gaz sancısıve karın krampları görülebilir. Ayrıca yine gazdan kaynaklı olarak omuzlardaağrı görülebilir. Bu rahatsızlıklar gazın vücut tarafından emilerek dışarıatılması ile birlikte birkaç gün içerisinde kendiliğinden iyileşir. Hekimtarafından verilen öneriler doğrultusunda belirli bir süre dikiş bölgelerine sudeğdirilmemesi ve bazı fiziksel aktivitelerden kaçınılması gerekebilir. Günlükyaşama ve iş yaşamına dönme süreleri, laparoskopi işleminin hangi amaçlagerçekleştiğine göre farklılık gösterir. Teşhis amaçlı laparoskopilerde 5-7 güniçerisinde hastalar normal yaşantılarına dönebilirler. Apandisit veya basityumurtalık kistlerinin alınması gibi küçük laparoskopi operasyonlarında busüreç 3 haftayı bulabilir. Kanser tedavisine yönelik olarak yapılan daha genişçaplı operasyonlarda ise normal yaşantıya dönüş için 12 haftaya kadarbeklenmesi gerekebilir. Normal fiziksel aktivitelere dönüş ve bedensel olarakçalışmayı gerektiren işlere başlama zamanı konusunda operasyonu gerçekleştirencerrahi ekibe danışılmalıdır.
Eğer siz de laparoskopitekniğiyle tedavi edilebilen bir sağlık sorununa sahipseniz hekiminizedanışarak hastalığınızın laparoskopik cerrahi ile tedavi için uygun olup olmadığıhakkında bilgi alabilirsiniz. Uygun operasyonlar için laparoskopik cerrahi iletedavi seçeneği sunan sağlık kuruluşlarını tercih ederek daha düşükkomplikasyon riski ve hızlı bir iyileşme süreci ile cerrahi tedavilerinizigerçekleştirebilirsiniz.
Kıl dönmesi (Pilonidal Sinüs) nedir?
Tıp literatüründe “pilonidal sinüs”olarak adlandırılan kıl dönmesi hijyen koşullarının sağlanması ve vücuttakitüylerin düzenli periyotlar ile alınması ile önlenebilen bir hastalıktır. Fakathastalık ortaya çıktıktan sonra yapılacak tek şey klinik ve hastanelerebaşvurarak bir genel cerrahi uzmanından destek almaktır. Çünkü kıl dönmesibelirli bir zaman sonra kendiliğinden geçebilecek bir rahatsızlık değildir.
Kıl dönmesi (Pilonidal Sinüs) vücudun hangibölgelerinde görülür?
Kıl dönmesinin vücudumuzda en yoğungörüldüğü yer kuyruk sokumunda intergluteal oluk olarak adlandırılan iki kalçaarasındaki oyuntudur. Vakaların neredeyse tamamına yakını kuyruk sokumundagörülür. Nadir olmakla birlikte belirli bir kısmına göbek deliğinde rastlanır.Buralar dışında yüz, kasık bölgesi, parmaklar ve koltuk altında da oluşabilir.
Kıl dönmesi (Pilonidal Sinüs) neden olur?
Uzmanlar pilonidal sinüsün oluşumunailişkin 2 farklı teori ileri sürmektedir. Bunlardan ilki vücuttan dökülen kılve tüylerin özellikle terleme de varsa derideki delik ve gözeneklerdencildimizin altında birikmesidir. Vücudun hareketi sırasında deri altına girenkılların 60 – 70 civarına ulaşabildiği görülmüştür. Kılların biriktiği bölgebir zarla çevrilerek kistik bir yapı oluşturur. Kıllara reaksiyon olarak ortayaçıkan sıvı ise sinüs ağzından dışarıya doğru akan kötü kokulu bir apseye nedenolur. Kıl dönmesini açıklayan ve daha az kabul gören diğer teori ise ilgilibölgede doğuştan var olan kök hücrelerin 20’li yaşlardan sonra hormonal etkilerile aktifleşmesi sonucu kıl üretimine başlaması şeklindedir.
Kıl dönmesi (Pilonidal Sinüs) belirtilerinelerdir?
Kıl dönmesi, sinsi ilerleyen birhastalıktır; fakat kıl ve tüylerin deri altında birikmesi sırasında vücudaverdiği sinyaller vardır. Başlangıç aşamasında hastayı rahatsız etmeyenbelirtiler ilerleyen evrelerde dayanılmayacak bir hal alabilir. Kıl dönmesinedeniyle sağlık kuruluşuna müracaat eden hastaların neredeyse tamamındagözlenen bazı belirtiler aşağıda sıralanmıştır;
- Kıl dönmesinin başlangıç aşamasındaakıntı sorunu baş gösterir. İç çamaşırındaki bu nemliliği olağan karşılayanhastalar bu evrede vakadan genelde habersizdir.
- Bu akıntı mikroplar ilebirleştiğinde iltihap haline döner ve yeşil bir renk alır.
- Akıntıya kötü bir koku da eşlikeder.
- Bazen kanlı akıntı da görülebilir.
- Kıl dönmesinde görülen diğerbelirtiler ise makatta kaşıntı, kızarıklık, şişlik ve ağrıdır.
- Zaman içinde ağrı o kadar şiddetlibir hâl alır ki, hasta artık günlük aktivitelerini yerine getiremeyecek halegelir.
Kıl dönmesinde görülen kötü kokununnedeni ilgili bölgenin iltihaplanarak apseleşmesidir. Sinüs ağzından çıkanakıntılar mikroplar ile birleşerek kötü kokulu ve iltihaplı bir apseninoluşmasına zemin hazırlar. Pilonidal sinüs bölgesinde meydana gelen şişliğinboyutu bölgede biriken kılların yoğunluğuna göre değişiklik gösterir. Kistingerilerek apse halini almasıyla meydana gelen ağrı dayanılmayacak bir şiddetesahip olabilir. Kişi bu ağrı nedeniyle oturamaz ve yürüyemez hale gelebilir.Gündelik faaliyetlerin dahi yapılamadığı bir ağrının varlığı hastalığın sonevresinde olunduğunun işaretidir.
Sayılan bu belirtilerden biri ya dabirkaçı ile karşılaşıldığında bitkisel formüller gibi zaman kaybına neden olanyontemlerden uzak durmalı işi uzmanlarına bırakmalısınız.
Kıl dönmesi (Pilonidal Sinüs) için risk faktörlerinelerdir?
Hareketsiz yaşamın birçok hastalığa davetiye çıkardığıherkes tarafından bilinir. Özellikle masa başı işlerde çalışan kişilerinkarşılaştığı sağlık sorunlarından biri de kıl dönmesidir. Yapılan araştırmalaragöre dik bir şekilde oturmanın kıl dönmesi sıklığını azalttığıbildirilmektedir. Bu nedenle masa başı işlerde çalışırken ya da gündelikyaşamda dik bir pozisyonda oturmayı tercih etmekte fayda vardır.
Yukarıda da belirttiğimiz üzere binicilik gibi sürekli oturarak yapılan işlerdekıl dönmesi sıklığında artış olmaktadır. 2. Dünya Savaşı döneminde de süreklijeep kullanmak zorunda olan askerlerin büyük bir çoğunluğunda kıl dönmesiortaya çıkmıştır. Belirli bir zaman sonra bu vakalar “jeep hastalığı” olarakadlandırılmıştır. Pilonidal sinüs oluşumu için diğer risk faktörleri arasında;
- Obezite
- Yetersiz kişisel hijyen
- Aşırı terleme
- Aşırı tüylü vücut
- Jiletle kıl temizliği
- Kıl kökü iltihabına yatkınlıksayılabilir.
Bu noktada kıl dönmesine ne iyigelir sorusu kısaca hareketli bir yaşam tarzı, dik pozisyonda oturmak vevücuttaki tüylerin belli aralıklarla temizlenmesi şekilde cevaplanabilir.
Kıl dönmesi (Pilonidal Sinüs) tedavisi nasıl yapılır?
Kıl dönmesi tedavisininyapılabilmesi için öncelikle bölgede gelişen apsenin boşaltılması gerekir. Apsetamamen boşaltıldıktan ve tedavisi sağlandıktan 1-2 ay sonra kıl dönmesitedavisi uygulanır. Apse boşaltma işlemi modern klinik ve hastanelerde 5 dakikagibi kısa bir zaman diliminde yapılır. Cilt üzerinde iz bırakmayan küçük birkesi ile apse boşaltılır ve içi özel bir sıvı ile temizlenerek kapatılır. GenelCerrahi Uzmanlarının yaptığı bu işlemin deneyimli ellerde yapılması şarttır.
Kıl dönmesi (Pilonidal Sinüs) ameliyatı
Kıl dönmesi ameliyatı steril bir ortamda yapılır. Kıldönmesinde en etkili tedavi seçeneği cerrahidir. Ameliyatsız yönteme görehastalığın tekrarlama olasılığı daha düşüktür. Ameliyat sorunlu bölgede izbırakmayacak küçük bir kesik açılarak gerçekleştirilir. Ameliyattan sonra kesibölgesi iyi bir şekilde temizlenir ve sonrasında dikiş atılarak kapatılır.
Lokal anestezi ile yapılan, narkozve hastanede yatış gerektirmeyen mikro sinüsektomi yöntemi en az riske sahipolan operasyon olduğundan giderek daha fazla tercih edilmeye başlanmıştır.Operasyondan sonra hastanın vücudunda iz kalmaması, hastanede yatmayarakgündelik yaşamına geri dönmesi ve 20-30 dakika gibi kısa süreli bir işlemolması ve klasik cerrahi işlemle aynı sonucu vermesi nedeniyle hasta vedoktorlar tarafından tercih edilmektedir.
Ameliyatsız kıl dönmesi (Pilonidal Sinüs) tedavisi
Küçük bir operasyon dahi olsaameliyat kavramı hastaları korkutur. Muayene olmak, tetkikler yaptırmak,anestezi almak, neşter kullanılması ve hastanede yatış gibi bir süreci gözününönünden geçiren ve ameliyattan uzak duran kişilerin sayısı azımsanmayacak kadarçoktur. Hâl böyle olunca birçok hasta ameliyatı son çare olarak düşünür vealternatif tedavi yolları denemeyi seçer. Bu nedenle de hastalık ilerleyerekdaha ağır belirtiler vermeye başlar. İşte tam da bu noktada hastalarınkorkusunu azaltacak ameliyatsız kıl dönmesi tedavisi devreye girmektedir. Tıpsektöründe çağdaş bir anlayışa sahip olan klinik ve hastanelerde uygulananameliyatsız kıl dönmesi tedavisi ile hastalar kısa bir sürede rutin yaşamınadönebilir. Ameliyatsız yöntemde ilgili bölgeye ilaç enjeksiyonu yapılır. Fakatcerrahi tedavi kadar etkili degildir ve tekrarlama olasılığı bulunur.
Kasık fıtığı nedir?
Fıtık, yeni doğan bebeklerden ileri yaştaki kişilere kadarher yaşta ve cinsiyette görülebilen bir hastalıktır. Fıtığın görüldüğü bölgelerçoğunlukla karın duvarının zayıf olduğu yerlerdir. Kasık fıtığında karın içiorganlarından birinin, çoğunlukla bağırsağın bir kısmının, kasık kısmında yeralan karın zarı duvarının zayıf bir noktasından dışa doğru cilt altındançıkmasıdır. Başlangıçta ayakta, hapşırınca, öksürünce, ıkınma ve zorlanma ilekarın içi basıncın artmasına bağlı olarak kasık bölgesinde görünür olan fıtık,kişi yattığında görünmez olur. Ancak tedavi edilmemesi durumunda fıtıkgenişleyerek şişlik artar. Beslenme ve diyet, egzersiz ya da ilaç yardımıylazaman içinde kendi kendine iyileşmez. Toplumda yaklaşık olarak her 10 erkektenbirinde görülen kasık fıtığının üç tipi bulunur: Direkt herni, indirektherni ve femoral herni.
- Direkt İnguinalHerni: Fıtık, direkt olarak karınduvarından çıkarak oluşur ve %40 oranında iki taraflı olur. Kaslarınzayıflaması sonucu ileri yaşlarda görülür. Yarım ay şeklinde bir görünümdedirve çok büyük değildir. İnguinal kanalından çıkmaz ve karın içine el ileitilebilir. Çoğunlukla ayaktayken ya da karın için basıncı artıran hareketlerile görünür. Tedavi edilmez ise fıtık, skrotuma yani testis torbasına inebilir.
- İndirekt İnguinal Herni: Ensık görülen kasık fıtığı olan indirekt herni ise inguinal kanalın içindençıkar. Kadınlara oranla erkeklerde 10 kat daha fazla rastlanır. Doğumsal biroluşumdur ve çoğunlukla gençlik döneminde olmak üzere, tüm yaş gruplarındagörülebilir. Genellikle tek taraflı olan fıtık, çok büyük olabilir ve direktinguinal hernide olduğu gibi skrotuma inebilir. Boğulmuş fıtık olarak bilinenstrangüle riski oldukça yüksektir.
- FemoralHerni: Kadınlarda en sık görülen fıtıktürüdür. Kasık bölgesinde yer alan ve bacağa giden ana damarlar, femoral ringadlı dar ve yaklaşık 2 cm uzunluğunda bir açıklıktan geçer. Bu bölgede oluşanfıtıklara femoral herni denir. Gebelik ve fiziksel zorlanma sonucunda oluşur.
Kasık fıtığı neden olur?
Erkek bebeklerin ana karnında iken,karın içinde yer alan testislerinin, inguinal adlı iki ayrı kanaldangeçerek, gebeliğin son iki ayında torbalarına iner. Her iki tarafta yer alaninguinal kanal, normal şartlarda doğumdan kısa bir süre sonra bebeğinkaslarının gelişmesi ile kendiliğinden kapanır. Ancak bazı durumlardakanallardan biri ya da her ikisi kapanmaz ve fıtık oluşumu için gerekli olanzayıf bölgeyi oluşturur. Erkeklerde, kadınlara göre daha sık görülmesininsebebi budur. Kalıtımsal nedenler, kolajen sentezinin azalması, bağ dokularınınzayıflaması, yaşlılık, aşırı zayıflama ya da kilo alma, ağır kaldırma,kabızlık, ıkınma, kronik öksürük, idrar güçlüğü, gebelik, travmalar, karıniçinde olan tümörler de fıtık oluşumuna yol açabilir. Kasık fıtığının oluşumunaneden olan diğer faktörler şöyledir:
- Kronik akciğer hastalıkları
- Kronik kabızlık
- Prostat hastalıkları
- Genetik faktörler
- Prematüre doğmuş olmak
- Daha önce fıtık ameliyatı geçirmiş olmak
- Sigara kullanımı
- Aşırı egzersiz
Kasıkfıtığı tedavisi
Kasık fıtığının ilaçlıtedavisi bulunmamaktadır ve tek tedavi yöntemi cerrahidir. Ancak ameliyatedilemeyecek fizyolojiye sahip kişiler ve ileri yaşta hastalar, hekimin önerisidoğrultusunda nadiren kasık bağı kullanabilir. Kasık bağı bacakların hareketlerinikısıtlar ve fıtık üzerine tampon oluşturarak fıtığın dışarı çıkmasını engeller.Ancak kasık bağının kenarından çıkması durumunda sıkışarak, fıtığın boğulmasınasebep olabilir. Bu yüzden eğer mümkün ise mutlaka ameliyat tercihedilmelidir. Fıtık cerrahisinde amaç fıtığın karın içine yerleştirilmesi, keseoluşumunun ortadan kaldırılması, çıkışa sebep olan boşluğun kapatılması ve nüksetmesini engellemek maksadıyla karın duvarında bulunan defektin onarılmasıdır.
Kasıkfıtığı ameliyatı
Abdominal duvarda yanikarın duvarında oluşan yırtık doğal seyrinde küçülmek ve iyileşmek yerinebüyümeye meyillidir. Bu yüzden fıtık teşhisi konmuş kişilerin zaman kaybetmedenopere edilmesi önerilir. Fıtık küçük ise, lokal anestezi altında dahi kolaycaopere edilebilse de çoğunlukla genel anestezi tercih edilir. Açık ya dalaparoskopik olarak adlandırılan kapalı ameliyat yöntemleri ile opereedilebilen kasık fıtıkları, açık yöntem uygulandığında, kasık bölgesineyaklaşık 5 ile 6 cm. uzunluğunda bir kesi ile yapılır. Laparoskopik cerrahideise 3 adet küçük kesi oluşturulur ve bu deliklerin birinden içeri sokulankamera ile ameliyat gerçekleştirilir. Her iki ameliyatta da fıtıklıbölgenin içinde yer alan organlar karın içine alındıktan sonra mesh adı verilenbir yama, kas ile karın zarı arasında bulunan bölge üzerine konarak, tekrarfıtık oluşmasının önüne geçilir. Mesh vücut tarafından kolayca kabul edilir veyan etkisi bulunmaz. İki ameliyat türünde de yapılan işlem aynı olmasına rağmenkapalı ameliyat, açık ameliyata göre daha konforlu, ve az ağrılıdır. Ancakgenel anestezi kullanımının mümkün olmadığı, prostat ameliyatı öyküsü olan,sıkışmış ve boğulmuş fıtıkların olduğu ya da çok büyük fıtıklarda kapalıameliyat uygulanmaz. Ameliyattan birkaç saat sonra hasta beslenebilir veyaklaşık olarak 8 saat sonra ayağa kalkabilir. Çoğunlukla hastalar bir günsonra taburcu olurlar. Herhangi bir diyet programı bulunmaz ve kişi kendini iyihissettiği an işe başlayabilir. Evde de bir buçuk ay boyunca ağırkaldırmamaları, yapılan egzersizlere aynı süre ile ara verilmesi, düzenli vedengeli beslenerek kilonun kontrol altında tutmaları gerekir.
Hemoroid(Basur) belirtileri nelerdir?
Hemoroid (Basur) belirtileri hemoroid türüne göre farklılıkgösterir. Eksternal hemoroidi olanlarda:
- Anüs etrafında ortaya çıkan şiddetlikaşıntı ve rahatsızlık hissi
- Anüs yakınında kaşıntılı, ağrılıyumru veya şişlik
- Bölgede özellikle oturmakla artanağrı
- Dışkıda kan
en sık görülenbelirtilerdir. Bölgenin aşırı zorlanması, ovulması veya temizlenmesibelirtileri daha da kötüleştirebilir. Birçok kişide dış hemoroid ileilişkili bu belirtiler birkaç gün içinde kaybolur.
İnternal hemoroid rahatsızlığında görülen belirtiler:
- Dışkıda veya tuvalet kağıdındaparlak kırmızı kan
- Makattan basurun sarkarak elegelmesi
olarak sıralanır. Genelliklesarkık olmayan iç hemoroid ağrılı değildir. Fakat sarkmış içhemoroid ağrıya ve rahatsızlığa neden olur.
Anüsle ilgili belirti ve bulgularınen büyük nedeni basur olsa da hepsinin sebebi değildir. Bazı hemoroid semptomları,diğer sindirim sistemi problemlerine benzerlik gösterir. Örneğin; makattan kangelmesi; crohn hastalığı, ülseratif kolit, kolon veya rektum kanseri gibi çokfarklı bağırsak hastalıklarının bir işareti olabilir.
Hemoroid(Basur) nedenleri nelerdir?
Hemoroid; kronik kabızlık, tuvalette uzun süre oturma vedışkılama sırasında zorlanma ile ilişkilidir. Bunların hepsi alana gelen vebölgesel kan akışını etkileyerek damarları havuz haline getirip büyütür. Bu,aynı zamanda genişleyen uterusun, damarlara baskı uygulaması nedeniyle gebeliksırasında hemoroid sıklığında artışı da açıklar.
Yapılan son çalışmalar, basur rahatsızlığınasahip bireylerde anüse ait düz kasların, rahatsızlığı taşımayanlara göreistirahat halinde bile daha sıkı olma eğiliminde olduğunu göstermektedir.Kabızlık, bu sıkıntılara katkıda bulunur çünkü bağırsak hareketleri esnasındaortaya çıkan gerilme, anal kanaldaki basıncı arttırır. Bu da hemoroidleri anüsistemli sfinkter kasına doğru zorlar. Hemoroidi tutan bağ dokuları yaşlabirlikte zayıflar ve hemoroid daha da şişer ya da sarkar.
Hemoroid(Basur) tedavi yöntemleri nelerdir?
Dış hemoroid, genellikle hastada rahatsızlık hissine neden olmadıkçaspesifik bir tedavi gerektirmez. Düşük dereceli iç hemoroidler ise etkiliilaçlar ve farklı ameliyatsız yöntemlerle tedavi edilebilir. Bu yöntemler veilaçlarla başarılı olunamazsa, komplikasyonlar gelişirse ya da hemoroid ileriderecede ise cerrahi tedavi seçenekleri gözden geçirilir.
Tıbbi ilaç tedavisinin asıl amacı, hemoroidi iyileştirmekten ziyade belirtilerikontrol altına almak ve altta yatan rahatsızlığı ortadan kaldırmaktır. Bununiçin hap, fitil, krem ve mendil gibi farklı ilaç formlarıkullanılmaktadır. İlaç tedavisine dirençli düşük derecelihemoroidler, yüksek dereceli hemoroidler, boğulma ve tromboz gibikomplikasyonlara neden olan hemoroidlerde genellikle cerrahi müdahale gereklidir.
Hemoroidten korunma yöntemleri
- Hemoroidi önlemenin en iyi yoludışkınızı yumuşak tutmaktır. Hemoroidi önlemek ve belirtileri azaltmak için şuip uçlarını takip edebilirsiniz:
- Yüksek lifli gıdalar tüketmek faydasağlar. Bunun için daha fazla meyve, sebze ve tahıl yemeye özengösterebilirsiniz.
- Eğer besinlerden önerilen miktardalif alamıyorsanız lif içeren gıda takviyesi kullanmayı düşünebilirsiniz.
- Günde altı ila sekiz bardak su vealkol içermeyen diğer sıvıları tüketmek yumuşak bir dışkı için gereklidir.
- Dışkılama ihtiyacı hissettiğinizdebeklemeden hemen tuvalete gitmeniz kabızlığı önlemek için önemlidir.
- Kabızlığı önlemek için aktif birhayat sürmek yararlı olur. Egzersiz yapmak hemoroid tetikleyen aşırıkilolarınızdan da kurtulmanıza yardım eder.
- Uzun süre oturmaktan kaçınmakgerekir; çünkü uzun sürelerle oturmak, özellikle de tuvalette oturmak anüsdamarlarındaki basınçta artışa yol açacağı için basur sebebi olabilir.
Eğer basur kaynaklıolduğunu düşündüğünüz belirtilere sahipseniz, rahatsızlık ilerlemeden tedaviolmak için bir sağlık kuruluşuna başvurabilirsiniz.
Göbek Fıtığı Nedir?
Göbek fıtığı en basit tanımıylabağırsak veya yağ dokularının göbek deliğinin yakınındaki bir bölgeden geçmesive dışarıya doğru bir çıkıntıya (fıtık) neden olması sorunudur. Göbek fıtığındabağırsak veya yağ dokuları, anne karnındaki dönemde anne ve bebeği birbirinebağlayan göbek kordonunun karın boşluğu içerisindeki küçük açıklıktan geçtiğiyere doğru uzanır. Bebeklerdegöbek fıtığıçok yaygın olarak görülür ve zararsızdır.Genellikle ilk iki yaş içerisinde herhangi bir cerrahi müdahale ve tedavigerektirmeden fıtık kendiliğinden kapanır, çok nadir olarak kapanma sürecibeşinci yaşa kadar devam eder. Dördüncü yaş ile birlikte halen kapanmamış olangöbek fıtıklarında cerrahi müdahale gerekebilir. Buna ek olarak göbek fıtığı yetişkinlerde degörülebilen bir sağlık sorunudur ve yetişkinlerde görülen göbek fıtıklarısıklıkla cerrahi müdahale gerektirir.
Göbek Fıtığı Nedenleri Nelerdir?
Bebeklerde göbek fıtığının görülme olasılığını arttıran birtakımrisk faktörleri söz konusudur. Prematüre ve düşük doğum ağırlığı ile doğum,karın kasları arasında göbek kordonunun geçtiği açıklığın tam olarakkapanmaması gibi durumlar bunlardan en önemlileridir. Yetişkinlerde ise göbekfıtığının en önemli nedeni karın kaslarının zayıf olduğu bölgeye çok fazlabaskı yapılmasıdır. Bu baskıya neden olan etmenler fazla kilolu olmak, karıncerrahisi geçirmiş olmak, sık hamilelik, çoğul gebelik, karın boşluğunda aşırısıvı birikimi, kalıcı ve şiddetli öksürüklerdir. Aynı zamanda ani eğilipkalkmak, ağır sporlar yapmak, hızlı kilo alıp vermek ve kronik kabızlık dakarın içi basıncını arttırdığından göbek fıtığına neden olan faktörler arasındasayılabilir. Kadınlarda hamileliğe bağlı olarak erkeklere oranla çok daha sıkşekilde göbek fıtığına rastlanmaktadır.
Göbek Fıtığı Tedavisi Nasıl Yapılır?
Göbek fıtığı, belirtileriilk hissedildiği andan itibaren ciddiye alınması ve derhal sağlıkkuruluşlarına başvurulması gereken hastalıklardandır. Göbek fıtığındagünümüz koşullarında en sık önerilen ve en güvenli olan tedavi yöntemi yamatekniğidir. Yama yöntemi kullanılarak yapılan fıtık tedavilerinde fıtığınyeniden nüksetme oranı %1 gibi oldukça düşük bir orana indirgenebilir.Kadınlarda hamilelik, karındaki iç basıncın artmasına bağlı olarak göbekfıtıklarının yaygın olarak oluştuğu bir dönemdir. Göbek deliğinin direkt olarakiçinden veya komşuluğunda yer alan bölgelerden çıkan göbek fıtıkları 1santimetre ile 6-7 santimetre aralığında herhangi bir boyutta olabilmektedir.Medical Park Genel Cerrahi uzmanlarından Prof. Dr. Adem Dervişoğlu, fıtıkameliyatlarında hem açık operasyon hem de laparoskopik cerrahi uygulamaları ileyapılan ameliyatlarda sentetik yamalardan yararlanılarak fıtık tedavi edilirkentekrarlama olasılığının da neredeyse ortadan kalktığını belirtmektedir.
Göbek fıtığı olgularındatedavinin etkinliği ve başarı oranı, cerrahi müdahalenin zamanında yapılmasıile yakından ilişkilidir. Tek tedavi seçeneği cerrahi operasyon olan göbekfıtıklarında ameliyat haricindeki diğer tedavi yöntemlerinin birçoğubaşarısızlıkla sonuçlandığı gibi tedavinin gecikmesine neden olarak operasyonuda zorlaştırır. Fıtığın boyutu, konumu ve hastanın sağlık durumunun müsaitolması halinde öncelikli olarak laparoskopik cerrahi tercih edilse de bazıhastalarda açık ameliyat da gerekebilir. Bu iki cerrahi yöntemden hangisinintercih edilmesi gerektiğine hekim tarafından hastanın klinik bulguları vefıtığın yapısı değerlendirilerek karar verilir. Genellikle 3 santimetreden dahaküçük boyuttaki fıtıklarda açık ameliyat tercih edilir. Bunun nedenilaparoskopi tekniğinde 3 farklı giriş kesisinin açılması gerekirken; fıtıkküçük olduğundan açık ameliyat ile tek bir küçük kesi ile tedaviningerçekleştirilebilecek olmasıdır. Fakat büyük fıtıklarda açık ameliyat ileaçılacak olan kesi çok daha büyük olduğundan laparoskopi daha uygun birseçenektir. Açık veya kapalı olarak yama yöntemi ile yapılan cerrahi fıtıkoperasyonlarında tül benzeri özel bir malzeme yardımıyla fıtık tarafındanoluşturulmuş olan açıklığın üzeri tıpkı bir yama gibi gerdirilmeden kapatılır.Yama tekniğinin uzman bir cerrah tarafından uygulanması hastalarda yabancı bircisim varlığı hissetme ve rahatsızlık hissi gibi olumsuzlukların ortayaçıkmasını önler, operasyon bölgesinde sağlıklı dokunun gelişimini mümkün kılar,gerilmelere karşı dayanıklı olmasını sağlar. Operasyon sonrasında tedavisitamamlanan hastalarda alkol ve sigara kullanımı yaranın iyileşme süreciniuzatır ve fıtığın nüksetme riskini arttırır. Bu nedenle sigara ve alkolkullanımından uzak durmaya özen gösterilmelidir.
Fistül nedir?
Fistül, bir organla başka bir yapı arasında oluşan tüpşeklindeki anormal bir bağlantıdır. Mesane ve vajina gibi iki vücut boşluğununveya vücut boşluğu ile cildin bağlantısı biçiminde olabilir. Fistül terimiLatincede tüp anlamına gelen fistula kelimesinden türetilmiştir. En sık olarakanüs ve çevresinde görülür ve bu durumda anal fistül adını alır. İkinci enyaygın yerleşim yeri iki bağırsak bölümü arasındadır ve bunlara enteroenterikfistül denir. Fistüller ayrıca rektum ve vajina, bağırsak ve cilt, bağırsak vemesane arasında da sıktır.
Fistül çeşitleri nelerdir?
Prensip olarak, vücudun herhangi biryerinde görülebilir; ancak en yaygın olarak bağırsak ve anüste gelişir. İdraryollarında da çeşitli organlara açılan fistüller gelişebilir.
Anal fistül
Anal fistül, bağırsağın son kısmı ile anüs çevresindeki deriarasında gelişen küçük tünel şeklindeki anormal yapılardır. Genellikle anüsyakınındaki bir enfeksiyonun sonucu olarak gelişen apse nedeniyle ortaya çıkar.Apse boşaldığında geriye küçük bir kanal kalabilir. Anal fistül, rahatsızlıkhissi ve cilt tahrişi gibi hoş olmayan belirtilere neden olabilir ve genelliklekendi başına iyileşmez. Çoğu durumda cerrahi yolla kapatılması gerekir.
Anal fistülün en önemlinedeni gibi anüs çevresinde gelişen apselerdir. Anal apseli her iki iladört kişiden birinde fistül geliştiği tahmin edilmektedir. Anal fistüllergenellikle tedavi edilmediği takdirde nadiren iyileştikleri için ameliyatedilmeleri gerekir.
İdrar yolu fistülleri
İdrar yolu fistülleri, idrar yollarını oluşturan organlarla cilt veyayakındaki bir başka organ arasındaki anormal bir bağlantıdır. Üriner fistülleridrar kaçırma ve enfeksiyona neden olabilir. Sıklıkla çeşitli ameliyatlardansonra, travma nedeniyle, belirli hastalıkların komplikasyonu olarak veyaradyasyon tedavisinden dolayı oluşur. En sık olarak histerektomi (rahminalınması) ve sezaryen gibi karın veya pelvik ameliyatlar sırasında mesaneyezarar verilmesi neticesinde ortaya çıkar.
Çoğu idrar yolu fistülü cerrahi işlemle tamir edilir. En sık olarak idraryolları ile vajina arasında görülür ve anormal bağlantı nedeniyle vajinadandışkı ve idrar sızıntısına neden olabilir. İdrar yollarında çok sayıda fistültürü görülebilir.
- Vezikovajinal fistül: Vajina vemesane arasında görülür. Kadınlarda en sık görülen idrar yolu fistülü türüdür.En sık rastlanan nedeni histerektomi ameliyatıd geçmişidir.
- Enterovezikal fistül: Mesane vebağırsak arasında bulunur. En yaygın idrar yolu fistüllerinden biridir.
- Vezikouterin fistül: Mesane ve uterusarasında bulunur.
- Üreterovajinal fistül: Vajina veüreter arasında bulunur. Üreter böbrekler ve mesane arasında idrar taşıyan tüpşeklindeki organdır. Bu grup fistüllerin çoğu geçirilmiş histerektomi veyadiğer pelvik cerrahi işlemler nedeniyle ortaya çıkar.
- Üretrovajinal fistül: Vajina veüretra arasında bulunur. Üretra idrarı vücuttan atan idrar yolu bölümüdür.
- Kolovezikal fistül: Kalın bağırsakile mesane arasındadır.
- Rektovajinal fistül vajina ve rektumarasında bulunur. Rektum kalın bağırsağın son kısmıdır.
Diğer fistüller
- Bağırsakların iki farklı bölümüarasında oluşan fistülllere enteroenterik fistül denir.
- Enterokolik fistül: ince ve kalınbağırsak arasında anormal bir bağlantı vardır.
- Enterokutan fistül: Bu fistül türübağırsakla cilt arasındadır.
- Enterovaginal: Bu fistül türüvajinaya ile bağırsaklar arasında bulunur.
Anal fistül belirtileri
- Anüs çevresindeki ciltte tahriş
- Otururken, hareket ederken,dışkılama sırasında veya öksürürken artan sürekli ve zonklayıcı bir ağrı
- Makat çevresinde kötü kokulu akıntı
- Dışkılama sırasında irin veya kangelmesi
- Apse varsa makat etrafında şişme,kızarıklık ve ısı artışı
- Bazı durumlarda bağırsakhareketlerini kontrol etmede zorluk
Fistülün ucu deride makat yakınındaküçük bir delik şekilde görülebilir, ancak bunu hastanın kendisinin görmesi zorolabilir.
İdrar yolu fistülü belirtileri
- Vajinadan sıvı sızması
- Vajinadan sürekli idrar kaçağı
- Vajinadan kötü koku gelmesi
- Vajinadan dışkı sızması
- Sık tekrarlayan idrar yoluenfeksiyonları
- İdrar yaparken idrar yollarından gazçıkışı olması
- Kadınlarda genital bölge cildindetahriş
- Karın ağrısı
Fistül tanısı nasıl konur?
Fistüller genellikle hastanınşikâyetleri ve fizik muayene ile teşhis edilir. Gerekli görülürse bilgisayarlıtomografi (BT), baryum lavmanı, kolonoskopi, sigmoidoskopi, üst endoskopi veyafistulogram gibi çeşitli görüntüleme yöntemleri kullanılabilir.
Fistülogramda fistül içine bir boyaenjekte edilir ve röntgen filmi çekilir. Boya, fistülün filmde daha iyigörünmesine yardımcı olur. Rektumdaki fistüller için lavmana benzer şekildeuygulanır. Cilde açılan fistüllerde ise küçük bir tüp ile açıklığa konulur.Grafiler hastanın pozisyonu değiştirilerek birkaç farklı açıdan çekilir.
Fistül tedavisi nasıl yapılır?
Fistül tedavileri bulundukları yereve belirtilerin ciddiyetine göre değişiklik gösterir. Antibiyotikler veya başkailaçlar fistül ile ilişkili enfeksiyonun tedavisinde kullanılabilir.
Enterovajinal, enterokutanöz veenterovesiküler fistüller için enteral diyet tedavisi uygulanabilir. Enteraldiyet ağızdan veya bir besleme tüpü yoluyla verilen sıvı beslenmedir. Sıvıbeslenme formülleri vücut için elzem besin maddelerini içerir ve katı gıdanınyerini alır. Katı gıda tüketilmemesi daha az dışkı oluşumuyla fistülüniyileşmesine yardımcı olur.
Bazı küçük fistüller kateterkullanılarak tedavi edilir. Kateter yardımıyla fistül boşaltılarak enfeksiyonkontrol altına alınmaya çalışılır. Fistüllerin tedavisinde içlerini doldurarakuygulanan fibrin yapıştırıcılar da kullanılabilir. Diğer tedavilere cevapvermeyen olgularda cerrahi işlemle fistülün kapatılması ya da çıkarılmasıgerekebilir.
Anal fissür (makat çatlağı) nedir?
Anal fissür, en basit tanımı ile makat bölgesinde çeşitlinedenlere bağlı olarak oluşan çatlaklardır. Bu bölgede oluşan yırtılmalardışkılamada zorlanma ve sürekli olarak ıkınmaya bağlı olarak gelişebileceğigibi ishale yakalanan kişilerde sık dışkılama ve makat bölgesinin sürekliolarak temizlenmesine bağlı olarak da ortaya çıkabilmektedir. Bölgede oluşançatlaklar oldukça basit görünümlü olabilir, yine de bölgenin hassas yapısınedeniyle çok şiddetli ağrılara yol açabilir. Bu ağrı, dışkılama sırasındamakat bölgesine cam parçasına benzer keskin bir cismin batması gibi hissedilir.Aynı zamanda çatlağın boyutuna göre değişebilen miktarlarda kanama da sözkonusu olabilir. Kabızlık nedeniyle makat bölgesinde anal fissür oluşankişiler, yırtılmanın verdiği ağrıyı azaltmak amacıyla makat kaslarını sürekliolarak kasılı tutma ihtiyacı hisseder. Aynı zamanda her dışkılamada ağrı hissioluştuğu için hastalar tuvalete gitmekten de kaçınır. Bu durumlar kabızlığınşiddetini arttırarak hastalığın iyileşmesi önünde engel teşkil eder. Bazıhastalarda makatta bulunan çatlak, anal kanal içerisinde daha geniş bir alanayayılmış olabilir. Bu durumda hastalığın iyileşmesi daha zor olup kabızlık veishale yönelik olarak alınacak önlemlerin tedavideki payı daha büyük olacaktır.Tüm bu nedenlere bağlı olarak anal fissür sorunu yaşayan kişiler mutlaka birsağlık kuruluşuna başvurarak gerekli muayenelerden geçmeli ve tedavigörmelidir.
Anal fissür (makat çatlağı) belirtileri nelerdir?
Makatta çatlak (anal fissür) sorunuyaşayan tüm bireylerde hastalığın belirtileri hemen hemen aynıdır. Fakatçatlağın boyutuna bağlı olarak hissedilen belirtilerin şiddeti kişiden kişiyefarklılık gösterebilir. En yaygın belirtiler şu şekildedir:
- Dışkılama sırasında yırtılma veyacam parçası çıkarma hissi
- Makatta ağrı ve şişlik
- Kanama veya hafif kan sızıntısınabağlı iç çamaşırında görülen lekelenmeler
- Dışkılama güçlüğü
- Yırtılma bölgesinde kaşıntı vetahriş
Tüm bu belirtiler genellikle analfissürü işaret eden semptomlardır. Fakat hemoroid, makat apsesi veya siğilleri,makat sarkması, makat kanseri gibi bazı hastalıklar da anal fissür ile benzerbelirtilerle kendini gösterebildiğinden durumun bu hastalıklarlakarıştırılabilme ihtimali de söz konusudur. Bu nedenle yukarıdaki belirtileringörülmesi durumunda hastalar mutlaka bir hekime başvurarak gerekli muayene vetetkikleri yaptırmalıdır.
Anal fissür (makat çatlağı) nedenleri nelerdir?
Uzun süren kabızlık, ishal, Crohn hastalığı veyaülseratif kolit gibi inflamatuar bağırsak hastalıkları, doğum ve benzerinedenlere bağlı olarak anal fissür gelişebilmektedir. Bunun yanı sıra herhangibir nedene bağlı olmadan da makatta çatlak oluşması mümkündür. Hastalarınbirçoğunda çatlağın oluşumundan önce belirli bir süre boyunca devam etmişdışkılama güçlüğü söz konusudur. Çatlak oluşumuna yol açan bir diğer etken isedışkının çok sert yapılı olmasıdır. Tuvalet ihtiyacı hissedilmesine rağmen buihtiyacı ertelemek, dışkının kalın bağırsak içerisinde daha uzun süre kalmasınave sertleşmesine neden olur. Ayrıca yetersiz sıvı tüketimi ve lifli ürünleregünlük beslenme planı içerisinde yeterli miktarda yer verilmemesi de dışkınınsert yapılı olmasına neden olan faktörlerdendir. Bu gibi nedenlere bağlı olarakolması gerekenden çok daha sert bir yapıya sahip olan dışkı, hassas yapıdakimakat derisinin çatlamasına neden olur.
Yukarıda belirtilenlerin haricindetıpta tanı ve tedavi amacıyla uygulanan işlemler sırasında rektaltermometrelerin yerleştirilmesi, kolonoskopi uygulanması, lavman yapılması gibidurumlarda makat ve rektum bölgelerinde travmalar meydana gelebilir. Bu gibidurumlarda işlem sırasında ve sonrasında anal fissür oluşumunu önleyici kremveya pomadların kullanımı önerilebilir.
Anal fissür (makat çatlağı) tanısı nasıl konulur?
Anal fissür tanısı, uzman bir hekim tarafından yapılacak detaylı fizikimuayene ile kolaylıkla konulabilir. Gerekli görüldüğü durumlarda rektum veyakolon bölgesinin incelenmesine yönelik olarak endoskopi işlemleri deuygulanabilir. Tanının koyulması sırasında anal fissür ile karışabilen benzermakat hastalıkları mutlaka göz önünde bulundurulmalıdır. Anal fissürvakalarının bir kısmında küçük yapılı bir memenin oluşumu söz konusuolabilmektedir. Bunlar bazı durumlarda hemoroid (basur) memesi ilekarıştırılabildiğinden dikkatli olunmalıdır. Makatta çatlak ve buna bağlı ağrışikayeti ile kliniklere başvuran hastaların detaylı olarak tıbbi öyküsüalınmalı, bağırsak düzeni sorulmalı, uzun süredir devam eden ishal veyakabızlık sorununun bulunup bulunmadığı araştırılmalıdır. Altta yatan farklı birbağırsak hastalığı veya sindirim sorununun tespit edilmesi halinde çatlağıntedavisine ek olarak bunlara yönelik bir tedavi planı da belirlenmelidir.
Anal fissür (makat çatlağı) tedavisi nasıl yapılır?
Makat çatlağının tedavisinde birinci basamak, kabızlık sorunununortadan kaldırılmasıdır. Bunun için en iyi yöntem ise sağlıklı ve dengeli birbeslenme planının oluşturulmasıdır. Tam tahıllı ekmekler, bulgur, kurubaklagiller, meyve ve sebzeler ile yağlı tohumlar diyet liflerinin en iyi ve ensağlıklı kaynaklarıdır. Bu besinlerin düzenli bir şekilde beslenme planıiçerisine yerleştirilmesi dışkı hacminin artırılması ve kıvamının olmasıgereken şekle getirilmesi açısından oldukça etkilidir. Buna ek olarak günlükolarak 2-2,5 litre aralığında su tüketimine özen gösterilmelidir. Beslenmedüzenine dikkat etmesine karşın spastik kolon, bağırsak tembelliği gibinedenlere bağlı olarak kabızlık sorunu devam eden hastalarda veya doğumsonrasında anal fissür sorunu ile karşılaşan kişilerde dışkı yumuşatıcı ilaçkullanımı önerilebilir. Ayrıca sıcak su ile yapılacak oturma banyoları, topikalkrem ve pomadların kullanımı, şiddetli ağrı şikayeti bulunan kişilerde ağrıkesici ilaçların kullanımı gibi uygulamalar da makat çatlaklarınıniyileştirilmesi ve çatlağa bağlı oluşan komplikasyonların azaltılması üzerinde etkilidir.
İlaç kullanımı ve beslenme düzenininsağlanması ile erken dönemde tespit edilen anal fissürlerin büyük bir kısmıkısa bir süre içerisinde iyileştirilebilmektedir. Fakat uzun süredir devameden, tedavi edilmemiş ve çatlak yüzeyi genişlemiş, meme oluşumu gelişmiş makatçatlaklarında cerrahi operasyon gerekebilir. İnternal sfinkteroktomi adıverilen operasyon kronik hale gelmiş anal fissürlerin tedavisinde sıklıklatercih edilen ve makat iç kasının kesilip gevşetilmesi şeklinde uygulanan birişlemdir. Genel veya lokal anestezi altında uygulanabilen bu işlem ile birçokkronik ilerlemiş makat çatlağı tedavi edilirken hastaların 48 saat gibi birsüre içerisinde günlük yaşamına dönmesi mümkün olabilmektedir. Aynı zamandaanal kanaldaki basıncı azaltmaya yardımcı merhemlerin kullanımı, anal fissürtedavisinde hem tek başına hem de diğer yöntemlerin yanında destekleyici olaraktercih edilebilir. Son yıllarda kullanılmaya başlanan botoks enjeksiyonu dauygun şartları taşıyan hastalarda anestezi gerektirmeksizin çok kısa bir süreiçerisinde uygulanabilen bir diğer tedavi yöntemidir.
Kafa ve yüz bölgesine (Kraniyofasiyal bölge) uyarıgötüren sinirlerden biri olan 5. Sinirin (trigeminal sinir) herhangi birnedenle etkilenmesi sonucu ortaya çıkan bir ağrı hastalığıdır. Toplumda“delirten hastalık” veya “intihar” hastalığı olarak da bilinir. Dünyada görülmesıklığı 100 binde 5’tir. Türkiye nüfusunu 80 milyon olarak düşünürsek, biranlamda Türkiye’de her yıl 4000 yeni trigeminal nevralji vakası olmaktadır.Kadınlarda yaklaşık 2 kat daha sık görülebilmektedir.
TrigeminalNevralji “Delirten Hastalık” Nedenleri Nelerdir?
Hastalığınbaşlıca nedeni trigeminal sinirin yüz bölgesine yayılımı sırasında çeşitlinedenlerle basıya uğramasıdır. En sık sebebi sinire beyincik damarının basıyapmasıdır. Daha nadir sebepler arasında tümör basısı, iltihap, multipleskleroz ve nedeni belli olmayan grup gibi nedenlerdir. Trigeminal nevraljigenellikle 50 yaş sonrası görülür.
TrigeminalNevralji “Delirten Hastalık” Belirtileri Nelerdir?
Trigeminalnevraljide ağrı bu sinirin dağıldığı yüz bölgesinde ani ve ataklar halindegörülür. Ağrı trigeminal sinirin 1.2. ve 3. dallarında görüldüğü gibi birveya birkaç dalında birden olabilir. Çok nadir olarak iki taraflı olabilir.Trigeminal sinirin dağılımı olan üst ve alt çene, yanak ve göz bölgesinde olur.Ağrı zonklayıcı, şimşek çakar tarzda olur. Belli aralıklarla gelir ve geçer.Gün geçtikçe ağrı aralıkları kısalır ve dayanılmaz hale gelir. Yemek yeme, traşolma, diş fırçalama, yüz yıkama gibi durumlarda ağrı tetiklenir. Hasta buağrısını diş ağrısı şeklinde tarif edebilir ve ilk başvuru yerleri dişhekimleridir, bundan dolayı tanı konulması zaman alabilir. Bazen dişleriniçektirecek kadar ağrı şiddetlidir.
TrigeminalNevralji “Delirten Hastalık” Tanı Yöntemleri Nelerdir?
Tanıdaayrıntılı bir nörolojik muayene yanı sıra ağrının tipi, süresi, lokalize olduğuyer, yayıldığı yer, daha önce yapılmış müdahaleler, ilaca yanıtı var mı? gibidurumlar sorgulanmalıdır. Ayrıntılı sorgulamalar sonrası görüntülemeişlemlerine geçilir. MR ve MR anjiografi ile trigeminal sinirin köken aldığıyerden yüz bölgesine yayılımına kadar herhangi bir yerde tümör basısı veya sıkgörülen beyincik damarı basısı var mı diye araştırılır. Unutulmamalıdır ki bubölgenin değerlendirilmesi özel bir uzmanlık alanı (Nöroradyolog veNöroşirurjiyen) ve deneyim gerektirir. Bu görüntüleme yöntemi ve ayrıntılınörolojik muayene sonrası;
Ağrıtipi şimşek çakar tarzda ise
Süresikısa aralıklarla gelip geçiyorsa ve tetikleyici faktörler (rüzgar, dişfırçalama vs) varsa
Lokalizeolduğu ve yayıldığı yer trigeminal sinirin yayıldığı yüz bölgesinde ise
Özellikleepilepsi ilaçlarına yanıtı varsa, Trigeminal nevralji tanısı konulur.
TrigeminalNevralji “Delirten Hastalık” Tedavi Yöntemleri Nelerdir?
Öncelikletrigeminal nevraljinin tedavisi hastanın yaşına, altta yatan hastalığa göredeğişir. Altta yatan bir tümör, kitlesel bir bası varsa öncelikle cerrahiönerilir. Bunun dışında trigeminal nevraljide 3 tip tedavi yöntemi uygulanır.
1-İlaç tedavisi: Trigeminalnevraljinin hem tanı hem tedavisinde ilaç ilk tercihtir. Oksakarpazepin,difenilhidantoin, gapapentin vb gibi ilaçlar tek başına veya dönüşümlükullanılır. Tedavi düşük dozda başlanır. Gerektiğinde kombine kullanılır. Dozlar ağrı şiddetine göre arttırılır. İlaç tedavisi aylar veya yıllarcauygulanabilir. Maksimum doz ve kombinasyonda ağrıya yanıt alınmazsa veya ilaçyan etkisi gelişirse bu durumda girişimsel ve cerrahi yöntemleruygulanır.
2-Cerrahi olmayan sık kullanılan girişimsel yöntemler
- Radyofrekanstermokoagülasyon (RF): Trigeminal sinirin cerrahi tedavisinde dünyada en çok uygulanan yöntemdir. Sebebi yöntemin orta yaşlı ve yaşlı hastalarda güvenle kullanılabilmesi ve gerektiğinde tekrarlanabilmesidir. Uygulamanın özü iki dudak bileşkesi arasından girilen iğne- elektrot sistemi ile trigeminal sinir liflerinde kontrollü harabiyet yapılabilmesi esasına dayanır.
- Gamma knife: Gama ışınları ile sinire radyasyon vererek ağrıyı gidermek. Son yıllarda popüler olmuş bir tedavi şeklidir.
- Trigeminal traktotomi, gliserol rizotomi, DREZ ameliyatları vs uygulanabilir
3-Cerrahi (Mikrovasküler Dekompresyon)
Trigeminalsinirin beyin sapından çıktığı yerde damarsal bir bası varsa bu basınınkaldırılması esasına dayanır. Erken dönem başarı oranı %99 iken başarı oranı 5yıl için %63- %84 arasında değişmektedir. Cerrahi deneyimli ellerdeuygulandığında komplikasyon oranı oldukça düşüktür. Yaşlı hastalarda dakolaylıkla uygulanabilir. Siniri tahrip etme durumu olmadan, sinir ile damararasına teflon materyeli yerleştirilmesi esasına dayanır.
Tremor, titreme anlamına gelir ve farklı birçok hastalıklabirlikte görülebilir. Parkinsonhastalığının, Periferik Nöropati gibi beyin vebeyincik hastalıklarının, alkol yoksunluğunun belirtisi olabilir veya birilacın yan etkisi olarak titreme görülebilir.
Tremor postural, istirahat ve hareket tremoru olaraksınıflandırılabilir.
Tremor türlerinden biri olan EsansiyelTremor, ellerde, bacaklarda, seste, gövde de ve kalçada görülen ritmiktitremeye yol açan nörolojik hastalıktır.
Günlük pratikte en sık rastlanılan hareket bozukluğuolan Esansiyel tremor cinsiyet farkı gözetmeksizin sıklıkla 60 yaş üzerindegözlenir. Titremeler; yemek yerken veya yazı yazarken kişiyi rahatsız edecekboyutlara gelebilir. Titreme şikayeti ile gelen hastaya ailede el titremesiöyküsü olup olmadığı sorulmalıdır.
Esansiyel tremor sıklıkla tek taraflı ve elde başlar,hastalık ilerledikçe kafada sallanma, seste titreme ve bacaklarda titremegözlenebilir.
Genellikle Parkinson hastalığı ile karıştırılsa da,temel titreme başka bir hastalığa bağlı değildir. Esansiyel Tremorun nedeni tamolarak bulunamamıştır ancak genetik olduğu düşünülmektedir. Genellikle ailedebirden çok kuşakta bu rahatsızlık görülür.
Esansiyel titreme, inme hariç tüm nörolojikhastalıkların en sık görülenidir. Parkinson hastalığından daha yaygındır. 100binde 350 gibi bir sıklıkla dünyada en fazla görülen hareket hastalığı olaraknitelendirilir.
Diğer Tremor Çeşitleri
Fizyolojik tremor nedir?
Fizyolojik tremor; genellikle strese bağlı olarakgelişen olaylar sonucu meydana gelir. Anksiyete bozukluğu, kafeinli içecektüketimi, aşırı yorgunluk, kan şekeri düşmesi sonucunda ellerde oluşabilecekgeçici titremelere denir.
Patolojik Tremor (hastalığın eşlik ettiği) nedir?
Titremeye neden olabilecek beyinde ya da beyinciktebir hastalığın olması, kalıtsal bir hastalığın bulunması (Esansiyel Temor) yada Parkinson hastalığının varlığı patolojik tremor olarak tanımlanır.
Ortostatik Tremor, Periferik Nöropati ve alkolyoksunluğunda karşımıza çıkabilir.
Parkinson tremorunda titreme genellikle tek taraflı başlar veçoğunlukla istirahat halinde ortaya çıkar. Gün içinde değişen şiddetlerdearalıklı olarak görülebilir ve uykuda kaybolur, stres durumunda iseşiddetlenir. Tipik belirtisi ise para sayma hareketi yapar gibi, işaret vebaşparmağın birlikte titremesidir.
Serebellar tremor beyinciği etkileyen damarsal, tümöral,dejeneratif ya da kalıtsal nedenli hastalıklarda görülür. İstemli bir hareketsırasında ortaya çıkar. Örneğin kişi elektrik ya da asansör düğmesine basarkentitreme meydana gelir.
Ortostatik tremor ayağa kalktıktan birkaç saniye sonra bacaklardagörülür. Kişi durduğu müddetçe devam eder ve düşmeye yol açabilir. Oturuncaveya destek alındığında ise belirtiler sona erer.
Tanı Yöntemleri
Hekim tarafından incelenen bulgular ve yapılan testlersonucunda Esansiyel Tremor teşhisi konulur. Hastalığın derecesinideğerlendirmek için hem fiziki, hem tarama testlerin mutlaka yapılmasıgereklidir.
Tedavi Yöntemleri
Hekim tarafından incelenen bulgularve yapılan testler sonucunda Esansiyel Tremor teşhisi konulur.Hastalığın derecesini değerlendirmek için hem fiziki, hem tarama testlerinmutlaka yapılması gereklidir.
TitremeHastalığı (Esansiyel Tremor) Tedavisi Nedir?
Esansiyel tremor hastalarına, bulguya yönelik ilaçtedavisi uygulanır. İlaç tedavisi ile sonuç alınamayan durumlarda cerrahitedavi tavsiye edilir.
En güncel cerrahi tedavi yöntemi olarak beyinstimulasyonu olarak bilinen beynin derin yapılarına yerleştirilen (elektrod)beyin pili ameliyatıdır.
Titreme Hastalığından Nasıl Korunulabilir?
- Eğer Esansiyel Tremor ya da başkatitreme rahatsızlığınız varsa, yaşam tarzınızda yapacağınız bazı değişikliklertitremelerinizi azaltabilir.
- Sigaradan, alkolden ve kafeinliiçeceklerden uzak durun.
- Stresli durumlardan ve ortamlardanmümkün olduğunca uzak durmaya çalışın.
- Nefes egzersizleri, yoga gibirahatlama tekniklerini deneyin.
- Eğer kullandığınız ilaçlarıntitremelerinizi artırdığını gözlemlerseniz mutlaka doktorunuza bilgi verin.
Spina bifida, anne karnında oluşan bir hastalıktır. Hamileliğin ilkayında oluşan bu anomalide, bebeğin omurgası şekillenirken tam olarak kapanmazve bu nedenle halk arasında “Ayrıkomurga hastalığı” olarak da bilinir. Türkiye’deher bin bebekten 3’ünde görülür.
Spina bifida’da omurilik vesinirler, açık kalan omurların arasından çıkarve bebeğin sırtında bir yumru oluşturur. Bu da vücuttaki bazı işlevleri kontroleden sinirlere zarar verir. Çocukta kısmi felç, yürüme problemleri,hidrosefali, bağırsak ve mesane problemleri, ileride skolyoz gibi sorunlargörülebilir.
Hastalığın en büyük nedeninin folik asit eksikliğiolduğu düşünülmektedir. Bu nedenle hamilelik planlayan kadınların en az 3 ayöncesinde kadın doğum uzmanına başvurarak folik asite başlaması çok önemlidir.
Spina bifida hamilelik sırasında yapılan kan veultrason testleriyle saptanabilir. Bu rahatsızlıkla dünyaya gelenbebekler doğumdan sonra ilk 35 saatin içinde ameliyat edilirse anomalinin nedenolduğu kimi sorunlara engel olmak mümkündür.
Ayak hareketlerini etkileyen, idrar ve gaita tutamamaile cinsel sorunlara yol açan spina bifida, çocuk beyin cerrahisi, nörolog,nefrolog, fizik tedavi ve rehabilitasyon uzmanı gibi farklı branşlardanuzmanlar tarafından takip ve tedavi edilen çok yönlü bir rahatsızlıktır.
Ameliyatın ardından düzenli bir kontrol dönemi ile buçocukların sağlık sorunlarında kısmi düzelmeler sağlanabilir.
Çeşitleri
Şiddetine ve yol açtığı sorunlara göre üç çeşidibulunsa da spina bifida denince akla en ağır seyreden “miyelomeningosel”geliyor.
Hastalığı daha hafif yaşayanlar ameliyat sonrasıhayatının kalanın yüzde 100 normal olarak sürdürebiliyor.
SpinaBifida Okülta (SBO)
Hastalığın en sık görülen ve en hafif formudur. Birçokinsan hastalığın farkında bile değildir, başka bir nedenle çekilen röntgendefark edilir. Omurgadaki kemiklerin ufak bir kısmı açıktır ve kapalı-gizli spinabifida olarak da adlandırılır. Genellikle herhangi bir rahatsızlığa neden olmazve ameliyat gerektirmez.
Bebeğin sırtında doğum lekesi ya da tüy öbeğigörülebilir.
Bazı durumlarda omuriliğin sıkışabilir ve gerilebilir,buna gergin omurilik sendromu denir. Omuriliğin gerilmesi sinir sisteminietkileyerek bacak hareketlerinde zayıflık ve idrar kaçırmaya neden olabilir.
Meningosel
Spina bifida’nın en nadir türüdür. Omurilik sıvısı birkese şeklinde bebeğin sırtındaki açıklıktan çıkar. Ancak dışarı çıkan kısımdasinirler bulunmadığından ciddi problemlere yol açmaz. Bazı bebeklerde hiçbirsoruna yol açmazken, bazı bebeklerde ise mesane ve bağırsaklarıyla ilgilişikayetler yaşanabilir. Çok nadir olarak hidrosefali (beyinde sıvı birikmesi)görülebilir.
Myelomeningosel
Spina bifida’nın ciddi ve sık görülen türüdür. Omurgakemiklerinin arasından çıkan kese, omurilik ve sinirlerin bir kısmını tutar vesinirler zarar görür. Bu durum motor ve omurilik problemleri, kısmi felçler,ayakta his kaybı ve yürüme zorluğu, hidrosefali, idrar ve dışkı kaçırma, ileriböbrek yetmezliği ile skolyoz gibi bir takım hastalıklara neden olabilir.Şikayetler hangi sinirlerin etkilendiğin bağlı olarak değişir.
Nedenleri
Günümüzde spina bifida’nınnedeni tam olarak bilinmiyor ancak folik asit eksikliğinin önemli roloynadığın tahmin ediliyor. Avrupa ülkelerinde bu konudaki bilinçlenmenedeniyle hastalığın görülme oranı çok daha düşük.
Her 100 yenidoğandan 5’i spinabifida ile doğmakta, bir kez spina bifida’lı bebek dünyayagetiren annenin bir sonraki bebeğinde risk yüzde 15’e yükselmektedir. Bunedenle ikinci gebelik düşünülüyorsa öncesinde folik asit kullanımınabaşlanması önemlidir.
Diyabeti olan ve iyi kontrol edilmeyen, aşırı kiloluolan (obez) kadınlarda spifa bifida’lı çocuk sahibi olma riskinin artmaktadır.
Tanı Yöntemleri
Hamileliğin ikinci trimester (ikinciüç ay) döneminde yapılan tarama testleri, tanı için önemtaşımaktadır. Kan testi, ultrason ve amniyosentez, spina bifida’nıntanısı için kullanılır.
Üçlü testte elde edilen alfaprotein(AFP) değeri beklenenden fazla çıkarsa, spina bifida olasılığınıdikkate almak gerekir.
AFPYüksek Çıkarsa Şüphe Durumunda Yapılan Kan Testinden Sonra Ne Yapılıyor?
Kan testinin 16.-17. Haftalarda yapılması gerekiyor.Sonrasında detaylı bir ultrason tetkikine sıra geliyor. Hamilelik haftasınıntam olarak bilinmesi büyük önem taşıyor. Ultrasonda spina bifidayı saptanmamaihtimali ise çok düşük.
Sonraki adımı da herhangi bir anomali olup olmadığınıanlamak için sistematik olarak kafatası ve vücudun geri kalanını incelenmesioluşturuyor. Genellikle spina bifida hemen saptanabiliyor.
Tedavi Yöntemleri
Doğumuna karar verilmiş spina bifidalı bebeğin dünyayageldikten sonraki ilk 36 saat içinde ameliyat edilmesi gerekmektedir. Böyle birgebelik olduğunda perinatolog veya kadın doğum uzmanı hekim, ilgili çocukcerrahisi ekibiyle temas kurar ve doğumun hemen ardından bu bebek acilenameliyata alınabilir.
Ameliyat
Bebeğin meningoseli varsa,doğumdan sonra 36 saat içinde cerrah omuriliğin etrafına bir zar yerleştirir, omuriliğiçıktığı yerden geri koyarak açıklığı kapatır.
Spina bifidalı bebek myelomeningosel iledoğmuşsa yine sırttaki doku ve omurilik geri konularak kese ameliyatlakapatılır. Hidrosefali gelişmişse, beyindeki fazla sıvıyı vücudun kandolaşımına boşaltan ‘şant’ sistemi beyne yerleştirilir.
SpinaBifida’nın Tedaviside Üç Önemli Aşama Vardır
- Erken tanının konması
- Tanı konmuş ve doğmasına kararverilmiş bebeklerde zararı minimuma indirmek için çok sistemli bir ekipçalışmasıyla tedavinin sunulması
- Erken tedavi edilmiş bebeklerin veçocukların izlenmesi
Erken Müdahalenin Kazanımları Şunlar:
Bu hastalarda tedavide geç kalınmış olanlara göreklinik sonuçlar belirgin derecede daha iyi olmaktadır. Zamanında müdahaleetmezseniz sorunlar büyüyebilir. Erken ameliyat ile bu sorunların büyümesineengel olunması amaçlanır.
AnneKarnında Cerrahi
Günümüzde Spina Bifida’lı bebeklerin anne karnındaameliyat edilmeye başlanmıştır. Hamileliğin 26. haftasından yapılan buameliyatta rahme girilerek bebeğin omuriliği üzerindeki açıklık kapatılır.
Anne ve bebek için riskli olan bu ameliyatlar henüzyaygınlık kazanmamıştır.
AmeliyatSonrası
Tedavi süreci hastanın ameliyatı ile bitmiyor. Spinabifidalı çocuklar sonraki yıllar boyunca da izleniyor. Çocuk beyin cerrahlarıbu çocukları yılda bir kez kontrol ederken nefrologlar ve ürologlar takiplerinidört ayda bir yapıyor.
Spina Bifidalı bir çocuğu, çocuk beyin cerrahisi,ortopedi, çocuk nörolojisi, nefroloji ve çocuk ürolojisi uzmanları muayeneeder. Bu çocuklarda, çocuk beyin cerrahisi alanının dışında idrar ve dışkıyapma sorunu olabilir. Ayaklarında ortopedik deformatiler görülebilir.
Beyin ve beyinciklerde ek sorunlar olabilir. Bunlarıntakibinin tek bir hekim tarafından yapılması mümkün değildir. Bu nedenle SpinaBifida poliklinikleri çok önemlidir.
Parkinson hastalığı, beyinde dopamin adı verilen, beyin hücrelerininbirbirleriyle haberleşmesini sağlayan maddeyi üreten hücrelerin bozulmasısonucu ortaya çıkar. Beyinde dopamini üreten hücreler hareketlerin kontrolünden,uyumundan ve akıcılığından sorumludur.
Hareketlerde yavaşlık, dinlenme halindeyken titreme,psikiyatrik rahatsızlıklarla kendini belli eden hastalık, çoğunlukla 60 yaşsonrası kişilerde görülür. Ancak genetik nedenlerle 40’lı yaşlarda darastlanabilir.
Nedenleri
Parkinson hastalığı beyinde dopamin üreten bölgedeki hücre kaybınedeniyle bu maddenin az salınımı sonucu oluşur. Bu hücre kaybına zirai ilaçlargibi kimi kimyasallar neden olabilmekle beraber, genetik faktörler de sebepolabilmektedir.
Parkinson Hastalığı beyin sapında dopamin üreten bölgedeki hücrekaybı nedeniyle bu maddenin az salınımı sonucu oluşur. Hastalarınhareketleriyle ilişkili olan bu bulguların yanında birçok farklı şikayeti deolabilir. Yorgunluk, bilişsel fonksiyonlarda azalma, depresyon, anksiyete,davranış bozuklukları, görme ile ilgili bozulmalar, kilo kaybı, uykuanormallikleri ve ağrı gibi.
Atipik parkinson veya parkinson plus hastalıklar erkendönemlerde parkinson hastalığını taklit edebilirler. Klasik parkinsondiyebilmek için ana bulgulara ek olarak kısa dönem bile olsa hastanınLevodopaya yanıtı iyi olmalıdır.
Atipik parkinson hastalığı denildiğinde multiplesistem atrofisi, ilerleyici supranukleer palsi ve kortikobazal dejenerasyondediğimiz hastalıkları sayabiliriz. İkincil parkinsonizm nondejeneratif olaraktanımlanabilen farklı nedenlerin sonucunda görülür; bunlar ilaç kullanımı,toksine maruz kalma, beyinde su toplama ya da beyin tümörü olabilir
Belirtiler
Klasik bulguları (tremor) titreme,(rijidite) katılık, (bradikinezi) hareketlerde yavaşlama ve (posturalinstabilite) ayakta duruş bozukluğu dur. Parkinson hastalığı sıklıkla yavaşyavaş ortaya çıkar ve vücuttaki bulguları sıklıkla asimetriktir. Kademeliolarak hastalığın durumunda ilerleme görülür. Dopaminerjik ilaçlara yanıtvardır.
Parkinson Hastalığı Neden Görülür?
Parkinson Hastalığı beyin sapındadopamin üreten bölgedeki hücre kaybı nedeniyle bu maddenin az salınımı sonucuoluşur. Hastaların hareketleriyle ilişkili olan bu bulguların yanında birçokfarklı şikayeti de olabilir. Yorgunluk, bilişsel fonksiyonlarda azalma,depresyon, anksiyete, davranış bozuklukları, görme ile ilgili bozulmalar, kilokaybı, uyku anormallikleri ve ağrı gibi.
Atipik parkinson veya parkinson plushastalıklar erken dönemlerde parkinson hastalığını taklit edebilirler. Klasikparkinson diyebilmek için ana bulgulara ek olarak kısa dönem bile olsa hastanınLevodopaya yanıtı iyi olmalıdır.
Atipik parkinson hastalığıdenildiğinde multiple sistem atrofisi, ilerleyici supranukleer palsi vekortikobazal dejenerasyon dediğimiz hastalıkları sayabiliriz. İkincilparkinsonizm nondejeneratif olarak tanımlanabilen farklı nedenlerin sonucundagörülür; bunlar ilaç kullanımı, toksine maruz kalma, beyinde su toplama ya dabeyin tümörü olabilir.
ParkinsonHastalığı Günlük Hayatı Nasıl Etkiler?
Parkinson ana bulgularınıtek tek ele alırsak;
- Titreme, el titremesi;Başparmağın kontrolsüz hareket etmesi, çene ve dudakta oluşan titremeler, bazenbacak kaslarında olan seğirmeler eşlik edebilir. Unutmamak gerekir ki her eltitremesi Parkinson hastalığı anlamına gelmez.
- Parkinsonhastalığındaki titreme eller istirahat halindeyken olur. Stresli veheyecanlıyken olan, kahve ya da ilaç tüketimi sonrası gelişen, ya da esansiyeltremor denilen ailevi geçişli tremor hastalığı ile görülen titremelerden ayırtetmek gerekir.
- Hareketlerde Yavaşlama(Bradikinezi); Parkinson Hastalığında harekete başlama ve hareketi devamettirmede zorlanma sık görülen bulgularıdır. Hastalar sıklıkla kısa adımlarlayürürler ve kaslarda sertleşme nedeniyle vücut ağrıları olur.
- Konuşmada Değişimler:Konuşma hızında artış veya alçak ses tonuyla konuşma, konuşurken yüzmimiklerinin azalması ve konuşmanın monotonlaşması parkinson bulguları arasındayer alır.
- El Yazısının bozulupküçülmesi; Ani gelişen el yazısındaki kötüleşmeler, kelimelerde küçülmeler veyakelimelerin yakın yazılması parkinson hastalığını akla getirmelidir.
DiğerGörülen Bulgular Şunlardır;
Bağırsak hareketlerininazalması ile kabızlık şikâyeti özellikle erken dönem belirtilerindendir. Depresyon,idrara çıkma da zorluklar, ayakta duruş pozisyonunda bozulmalar ve tansiyondüşüklüğü görülebilir. Mimikler azalır ve yüzde ciddi bir ifade bulunur. İlerievrelerde yutkunma güçlüğü görülebilir.
Meninjiyomlar, beyni saran zarlardan kaynaklanan,yavaş büyüyen ve çoğu iyi huylu olan tümörlerdir. Beynin içindenkaynaklanmadığı için teknik olarak beyin tümörü olmasalar da büyümeleriyleberaber beynin üzerinde baskı yaratarak bir takım belirtilere sebep olurlar.
Genellikle iyi huylu olmaları nedeniyle kanserlitümörlerden farklı olarak vücudun diğer bölgelerine yayılma (metastaz) göstermeeğilimde değildirler.
Ancak bu tümörler büyüdükçe nörolojikrahatsızlıklara ve beyin ve omuriliği sıkıştırdıkları için ciddi durumlara yolaçabilirler. Ağrı kesicilerle dindirilemeyen baş ağrıları, felç, hormonalbozukluklar, görme kaybı, epilepsi nöbetlerine ve beyin kanamalarına nedenolabilen meninjiyomlar mutlaka takip edilmelidir.
Meninjiyomlar genellikle yetişkinlerde 40’lı yaşlardansonra ortaya çıkmaktadır. Kadınlarda erkeklere göre daha fazla görülür.
Çeşitleri
Meninjiyomların birden fazla çeşidi bulunmaktadır,bunlar;
- Tümörün büyüme hızına göre üç tipmeninjiyom vardır:
- Yavaş büyüyen Grade I, (selim meninjiyom)
- Daha hızlı büyüyen Grade II (atipikmeninjiyom)
- Hızla büyüyen ve hızla yayılan GradeIII (habis meninjiyom)
Nedenleri
Menenjiyomlar oluşumunun kesin nedeni bilinmiyor.Ancak yapılan çalışmalarda aşağıdakilerin rol oynadığı düşünülüyor.
- Genetik yatkınlık
- Radyasyona maruz kalma,
- Kafa travması,
- Hormonal değişlikler (gebelik gibi,özellikle progesteron hormonunun artışı)
Belirtiler
Meninjiyomlar, beyindeki herhangi bir yerleşimdeortaya çıkabiliyor. Bu nedenle farklı semptomlarla kendinigösterebiliyor. Çevre dokular ve damarlar etkilenebildiği ve hastalığıntedavisi de zorlaşabildiği için tümörün ortaya çıktığı yer önem taşıyor.
Bu tip tümörler genellikle yavaş geliştiğinden, tümörbüyüye kadar herhangi bir belirti vermeden büyüyebiliyor.
Belirtileri, tümörün ortaya çıktığı ve beynietkilediği bölgeye göre değişmekle beraber, genel olarak aşağıdaki gibiolabilmektedir:
- Baş ağrısı
- Mide bulantısı
- Görme veya işitme kaybı
- Nöbetler
- Net düşünmede zorluk
- Yürümede problem
- Koku hissi kaybı
- Kol veya bacakta zayıflık hissi
Tanı Yöntemleri
Meninjiyomlara hem yavaş ilerledikleri, hem de ilkdönemlerinde herhangi bir şikayet yaratmadıkları için tanı koymakzorlaşabiliyor. Tanıda hekiminizin alacağı ayrıntılı bir tıbbi öykü ve ardındanyapacağı nörolojik muayene, sonrasında beyin MR ve bilgisayarlı tomografi (CT)yöntemleri kullanılıyor.
Tedavi Yöntemleri
Tedavilerindeki ilk seçenekte cerrahi girişim yeralıyor. Ancak bazı meninjiyomların tamamen çıkarılması mümkün olmayabiliyor.Bazen de yapılacak bir cerrahi girişimin riskleri yüksek olabiliyor.
Bu durumda Gamma Knife radyocerrahisi kullanışlı birseçenek olabiliyor. Ayrıca cerrahi sonrası kalıntı olan veya tümörü tekrarbüyüyen hastalarda da kullanılabiliyor.
Gözlemve Takip
Farklı nedenlerle nedenlerle yapılan MR ve tomografigörüntülemelerinde tesadüfen fark edilen tümörlerde, eğer tümörün beyne dolaylıya doğrudan olumsuz etkisi yoksa bir tedavi uygulanmayabiliyor.
Bu küçük tümörler genellikle düzenli olarakgörüntüleme yöntemleriyle takip ediliyor. Takipler sırasında tümör büyümüyor,zarar verebilecek büyümeye ulaşmıyor ya da menopoz dönemde küçülebilentürlerdense kişi ömür boyu herhangi bir tedavi almadan hayatınısürdürebiliyor.
Ancak, kişide olumsuz etkiler gösteren, takiplerindedüzelme olmayan, beyinde yerleştiği noktaya ve cerrahi gerektiren büyüklüklereulaşmış tümörlerde ise cerrahi tedavi öneriliyor.
Cerrahi
Meninjiyomların çoğu cerrahiye uygun oluyor. Kişiningenel sağlık durumuna, beklenen yaşam süresine, tümörün büyüklüğüne ve yerleşimyerine göre de ameliyat kararı veriliyor. Ameliyatta damar veya sinirdokularının zarar görme ihtimali çok yüksekse veya tümör büyükse operasyonsonrasında radyocerrahi (Gamma Knife yöntemi) öneriliyor.
Radyocerrahi– Gamma Knife Tedavisi
Cerrahi uygulandığında ameliyat performansı düşük,ameliyat yapıldığında kalıcı hasar riski yüksek olan kişilerde radyocerrahiuygulanıyor ancak tümörün bu tedaviye uygun büyüklükte olması gerekiyor.
Radyocerrahinin amacı tümörün büyümesini durdurmak,küçültmek, hatta ortadan kaldırabilmektir. Uygun hastalarda Gamma Knife ilemeningiomlarda tümör büyümesinin durdurulması ve zaman içinde küçültülmesiyüzde 95 oranında sağlanabiliyor.
Menenjit,beyin ve omuriliği saran meninks adı verilen zarların inflamasyonu yaniiltihaplanmasıdır. Bu inflamasyon; bakteriyel, viral, fungal (mantar) veparaziter enfeksiyona bağlı olarak gelişebilir. Bunların yanı sıra kimyasalreaksiyonlar, ilaç alerjileri, bazı kanser türleri de enfeksiyona nedenolmaksızın zarlarda inflamasyona yol açabilirler. Menenjitin pek çok farklısebebi olabilmekle birlikte bakteriyel ve viral menenjitler en sık görülentürlerdir. Her yaştan kişiyi etkileyebilen menenjit hastalığı özellikle küçükyaşlarda daha çok görülür.
Menenjitbelirtileri en başta gribe benzer şekilde ilerler. Menenjitle ilgilibelirtilerin gelişmesi ise birkaç saat ile birkaç gün içinde gerçekleşir.
2 yaşındanbüyük kişilerde görülen menenjit belirtileri:
· Anibaşlangıçlı ateş
· Ensesertliği
· Normaldenfarklı tipte görülen şiddetli baş ağrısı
· Başağrısına eşlik eden bulantı ve kusma
· Bilinçbulanıklığı, odaklanmada zorlanma
· Nöbetgeçirme
· Uykulu hal
· Yürümedegüçlük
· Işığahassasiyet
· Açlık vesusuzluk hissetmeme, iştah kaybı
· Deridöküntüsü (meningokoksik menenjitte olduğu gibi) şeklinde sayılabilir.
2 yaşındanküçük bebeklerde menenjit belirtileri:
· Yüksekateş
· Sürekliağlama
· Aşırıuyuma ya da huzursuzluk
· Uykudanuyanmada güçlük
· Uyuşukluk,hareketlerde yavaşlama
· Emmeye yada yemek yemeye karşı ilgisizlik
· Zayıfbeslenme
· Kusma
·Bıngıldakta şişkinlik
· Vücuttaveya ensede sertlik olarak sıralanabilir.
Menenjitbelirtileri kişiden kişiye farklılık gösterebilir. Menenjit geçiren herkestetüm belirtiler gözlenmeyebilir. Menenjit belirtilerinden bir ya da birkaçınıgösteren kişilerin vakit kaybetmeden en yakın sağlık merkezine başvurması faydalıolur.
Menenjit Neden Olur?
Yaklaşık 5 kişiden birindegörülen hipofiz bezi tümörleri (hipofiz adenomları), iyi huylutümörler arasında yer alıyor. Yani yaşam boyu belirti ve zarar vermedenkalıyor. Ancak hipofiz bezinin işlevi çok önemli olduğundan, tümörün büyümesive vücudun ihtiyacı olmayan hormonları salgılaması sonucu ciddi sağlıksorunları oluşturabiliyor.
Hipofiz bezi tümörleri kafaiçi tümörlerin yüzde 15’ini oluşturur ve çok nadirolarak habistir. Tedavisi ameliyat, ilaç ve radyocerrahi yani Gamma Knifetedavisidir.
Daha çok 25-45 yaşları arasın da kadın ve erkektegörülür ancak daha erken ve daha geç yaşlarda da görülebilir.
Beyinde yer alan ve fındık tanesikadar büyüklükte olan hipofiz bezi, vücuttaki salgı bezlerininkontrolünden sorumludur. Büyümeyi, kalp atış hızını ve üremeyi kontrol eder.Vücuttaki diğer hormon salgılayan bezlere emir veren bir orkestra şefi gibidir.Bu hormonlar da organlara emir vererek vücudumuzun belirli bir düzendeçalışmasını sağlar.
Hipofiz bezinde farklı hormonları salgılamak üzereprogramlı hücreler bulunur. Tümör, tek bir hücrenin genetik bozulmaya uğrayarakkontrolsüz çoğalması sonucunda ortaya çıkar. Hangi hormon hücresininetkilendiğine bağlı olarak, tümör belirtileri de o hormonun aşırısalgılanmasına bağlı olarak değişir.
Hipofiz bezi tümörleri arasında en sık görülenler; süt salgılatan prolaktinhormonunun hücrelerindeki tümörlerdir. Bu hastalığı akromegali, Cushinghastalığı, hormon salgılamayan tümörler ve birden fazla hormon salgılayantümörler takip eder. Daha nadiren tiroid bezini uyarıcı hormon salgılatanhücrelerin adenomu tiroid bezi yetmezliği ya da fazlalığına ait belirtileryapar.
Nedenleri
Hormon salan veya salmayan hücrelerin, durduk yerde,emir komuta zinciri dışında çoğalarak oluşturdukları yapıya yani tümöre“adenom” denir.
Hipofiz bezindeki kontrolsüz hücre gelişiminin nedeni bilinmemektedir.Çok nadir de olsa ailede hipofiz bezi tümörü varlığı etken olabilir ancak çoğuvakada böyle bir aile öyküsü yoktur. Ancak yine de genetik faktörlerin etkiliolabileceği düşünülmektedir.
Ailesinde çoklu endokrin neoplazisi sendromu – tip 1(MEN 1) gibi genetik hastalıklar bulunan kişilerin daha fazla risk taşıdığıkabul edilmektedir. Özellikle MEN 1 hastalarında, endokrin sistemdeki farklıbezlerde tümör oluşabilmektedir.
Belirtiler
Hipofiz adenomları yavaş belirti verir. Bu nedenle başağrısı, halsizlik, görme bozuklukları gibi tümörden kaynaklı belirtilere karşıdikkatli olarak doktora başvurulması gerekir.
Hormon bozukluklarında da kişi belirtileri hissettiğianda doktora başvurarak gerekli hormon testlerini yaptırmalı, sorunun nedenkaynaklandığı saptanmalıdır.
TümörünKitlesi Nedeniyle Ortaya Çıkan Bası Belirtileri
- Baş ağrısı,
- Halsizlik,
- Görme alanı bozuklukları,
- Görme netliğinde azalma,
- Göz küresi hareketlerinde kısıtlılık,
- Çift görme,
- Göz kapağı düşmesi
TümörünSalgıladığı Hormon Nedeniyle Ortaya Çıkan Değişiklikler
- Bu değişiklikler salgılanan hormonunişlevine göre farklı hastalıklara ve şikayetlere yol açar. Bunlararasında;
- Vücut şeklinde değişiklikler ve bazıfonksiyon bozuklukları,
- Kadınlarda memelerin büyümesi,hassaslaşması ve süt salgılaması,
- Adet düzensizliği ve adet kesilmesi,kısırlık,
- Erkeklerde cinsel güç kaybı,kısırlık ve memelerin büyümesi (jinekomasti),
- Aşırı boy uzaması (devlik),
- Gövdede toplanan kilo artışı vekıllanma.
- Çocukluk çağından geriatrik(yaşlılık) çağa kadar her yaşta tümör görülebilse de genç-erişkin yaş dönemindehormon aktif tümörlere daha sık rastlanır.
Çeşitleri
HipofizBezi Tümörleri
Diğer adıyla hipofiz adenomlarının en önemlileriProlaktinoma, akromegali ve Cushing hastalığıdır. Her birinin hastalıkbelirtileri, tanı testleri ve tedavi protokolleri birbirinden farklıdır.
Prolaktinoma
Prolaktin üreten hücrelerden kaynaklanan bir hipofizadenomudur. Bu rahatsızlıkta memeler büyüyor, hassaslaşıyor ve süt salgılamayabaşlıyor, Bunun yanı sıra kadınlarda adetler düzensizleşiyor ve kesiliyor,hamile kalınamıyor. Erkeklerde ise cinsel güç kaybı, kısırlık ve jinekomastigörülüyor.
Akromegali
Beyin tabanında bulunan hipofiz bezinin ön lobundançok fazla miktarda büyüme hormonu salgılanması sonucunda oluşuyor.
Büyüme hormonunun aşırı salgılandığı akromegalihastalığında; el ve ayaklarda büyüme, çenenin öne doğru uzaması, yüz hatlarınınkabalaşması, burnun büyümesi, alnın öne çıkması, cildin kalınlaşması, çeneninyanlış kapanması veya kapanamaması ile ellerde sinir sıkışması gibi belirtilergörülüyor.
Bu hastalarda; terleme, yüksek tansiyon, diyabet,horlama ve uyku apnesi gibi yan belirtiler de görülüyor. Kansere eğilimin dearttığı bu hastalarda eğer tümör, büyüme kıkırdakları kapanmadan önce ortayaçıkarsa, devlik hastalığı oluşur.
CushingHastalığı
Hipofiz bezinin böbreküstü bezini uyaranadrenokortikotrop hormonunu (ACTH) fazla ürettiği durumlarda ortaya çıkan birhastalıktır. Cushing hastalığına hipofiz bezinin fazla büyümesi (hiperplazi) yada bir tümör neden olur. Cushing hastalığı Cushing sendromunun birşeklidir.
Cushing hastalığı ile Cushing sendromunun belirtileriaynıdır ama Cushing sendromuna neden olan tümör böbreküstü bezinde, hipofizdeveya nadiren de vücudun başka bir yerinde olabilir. Uzmanlar tümörün yeriniçeşitli testlerle saptayabilir.
CushnigHastalığında
Gövde fazla kilolu, kol ve bacaklar ince, yüz yuvarlakve tombuldur (aydede şeklinde). Akne ya da cilt enfeksiyonları, ciltte kolayzedelenme, kıllanma, karında, uyluklarda ve göğüste mor çatlaklar, kolaymorarabilen hassas bir cilt, ensede yağ toplanması, zayıf kaslar, sırt ağrısı,kemik ağrısı ve kemiklerde hassasiyet gibi belirtileri vardır. Ayrıca kontrolügüç olan hipertansiyon ve diyabet hastalığı görülebilir.
Tanı Yöntemleri
Hastanın tıbbi öyküsü alınıp, fizik muayeneninyapılmasının ardından hormonal sorunun kaynağını bulmak için kandaki hormondüzeyleri ölçülüyor.
Testlerin hipofizbezinde bir tümör olduğunu düşündürmesi durumunda MR ve BilgisayarlıTomografi (CT) çekiliyor ve tümörün saptanması halinde Beyin ve Sinir CerrahisiUzmanına başvuruluyor.
Tedavi Yöntemleri
Prolaktinomalar genellikle ilaçtedavisine çok iyi yanıt veriyor. Prolaktinomalar dışındaki bütün hipofiztümörlerinde cerrahi tedavi ön plandadır. Endoskopik ameliyatyöntemiyle tümör çıkarılır. Radyoterapi, cerrahi olarak çıkartılamayan tümörkalıntılarını tedavi etmek için kullanılabilir.
Ayrıca tümörün küçültülmesi ve yokedilmesi için hekimin kararına göre Gamma Knife radyocerrahi tedaviside uygulanabilir. Gamma Knife tedavisi açık bir ameliyatdeğildir ve gamma ışınları kullanılarak genellikle tek seansta tedavi sağlanır.
Hipofiz tümörüameliyatı sonrası hipofiz bezinden hormon salınımı yeterli değilse hormonyerine koyma (replasman) ilaçları verilebilir.
Büyüme hormonu salgılayan adenomlariçin de ilaç tedavisi vardır, ancak ilaç ameliyata rağmen çıkarılması mümkünolmayan tümör kalıntılarının salgısını azaltmak için verilir, ayrıca GammaKnife tedavisi de kullanılabilir.
Cushinghastalığında ideal tedavi tümörün cerrahi ile çıkarılmasıdır, ancak bunarağmen istenen kortizol seviyesine ulaşılamazsa hipofiz bezinin tamamı cerrahiolarak çıkarılır, ya da aynı amaçla Gamma Knife tedavisi uygulanabilir.
Hormon salgılamayan adenomlardaGamma Knife tedavisi kullanılabilir, bunlarda ilaç tedavisi pratikte işeyaramaz. Bazı hormon salgılamayan küçük tümörlerin hastanın genel sağlık durumuile birlikte değerlendirilmesi ve takip edilmesi tercih edilebilir.
Hipofiz Bezindeki Her Kist Tümör müdür?
Hipofiz bezindeki her kist tümördeğildir. Rastlantısal olarak başka nedenle çekilen MR’larda bazen hipofizkistleri fark edilebiliyor. Bunlar Rathke kesesi kistleri denilen doğumsal vemasum kistler olabiliyor. Belirti vermeyen bu kistlerin izlenmesi gerekiyor.
Hipofiz Tümörlerinde Endoskopik Cerrahi
Hipofiz bezitümörlerinin tedavisinde erken teşhis önemlidir, hastalığınkomplikasyonları ortaya çıkmadan ve tümör çok büyümeden tedavi edilirse dahaiyi sonuç alınır.
Hastalık teşhis edildiğindeendoskopik yöntemle tümör çıkarılabiliyor. Bu yöntemle kesi yapılmadan, sadeceburun deliklerinden girilerek tümör daha yakından ve daha geniş açıylagörülebiliyor. Özellikle büyük ve çevreye yayılmış (invaziv) tümörlerdemikroskopik yönteme oranla başarı şansı yüksek olabiliyor. Ameliyattan sonraburun deliklerine tampon konmadığı için hastanın iyileşme süreci çabuk oluyor.
Ameliyattan sonra düzenli olarakhormon kontrollerinin yapılması ve gerekli görüldüğü takdirde ilaç tedavisininverilmesi de gerekiyor. Hatta bazı durumlarda tedavi ömür boyu bilesürebiliyor.
Hipofiz tümörleri iyi huyludur ancakinatçı tümörlerdir. Yıllar sonra da olsa tekrarlama ihtimalleri olabilir.İlerleyen dönemlerde doktor kontrolü devam eder. Bu dönemde yapılan tetkikler,geride tümör kalıntısı olup olmadığını gösterir. Ancak inatçı tümörlerin tekraredebilme riskine karşı, hastalar yılda bir kez kontrole çağrılır.
Astrositomlar, oligodendrogliomlar ve epandimomalardahil birçok gliom tipi vardır. En yaygın gliom tipi astrositomdur. Gliomlartüm beyin tümörlerinin yaklaşık %30’unu oluşturur ve sıklıkla kötü huyluduryani habistir.
Belirtileri beyintümörlerindeki genel belirtilerdir. Baş ağrısı, nöbetler, midebulantısı ve kusma görülebilir. Yerleştikleri bölgelere bağlı olarak dabelirtiler verirler. Epilepsi (Sara nöbeti) bazı hastalarda ilk belirti olarakortaya çıkabilir. Kişilik değişikliklerine neden olabilirler.
Bu nedenle kötü seyirli gliomlardabeyin ameliyatı, Gamma Knife radyo cerrahisi, kemoterapi,radyoterapi gibi çeşitli tedavi yöntemleriyle tümürün yok edilmesi gerekir.
Nedenleri
Beyin tümörlerinin oluşum nedeni kesin olarakbilinmemektedir. Az sayıda insanda nörofirbomatozis ya da tüberöz skleroz gibigenetik hastalıklar gliomlara neden olabilir. Fazla radyasyona maruz kalmanında tümör oluşumuna neden olduğu düşünülmektedir.
Gliomların ya da diğer beyin tümörlerinin oluşumunuengelleyecek herhangi bir yöntem ya da önlem yoktur.
Bilinmesi gereken beyin tümörlerinin çocukluk çağıdahil her yaşta gelişebileceğidir.
BeyinTümörleri Risk Faktörleri
Diğer kanser türleri gibi genellikle ileri yaşlarda vebağışıklık sistemi zayıf olan kişilerde daha sıklıkla görülmektedir. Fakat ençok bilinen faktörlerden bir tanesi uzun süreli radyasyona maruz kalmaktır.
Bunun yanı sıra kimyasallara, elektromanyetik alanlarave virüslerin enfeksiyonlarına maruz kalmak hastalığın riskini arttıranunsurlar arasındadır. Beyin tümörü dış etkenlerle gelişen bir hastalıkolabileceği gibi aile geçmişinde bu hastalığa rastlanan kişilerde degörülmektedir.
GliomlarınTürleri
Hangi tür glial hücrelerden kaynaklandığına göredeğişir. Başlıca tipler şunlardır:
Astrositom
Kötü huylu beyin tümörleri içinde en sık görülendir vebeynin herhangi bir yerinde görülebilir. İsmini, beynin içindeki yıldızşeklindeki hücreler olan astrositomlardan alır.
Oligodendroglioma
Bu gliomlar, beynin sinir liflerini kaplayan vemiyelin adı verilen olglial hücrelerden yani oligodendrositlerden kaynaklanır.
Oligoastrositom
Bu gliomlar anormal oligodendrositlerin veastrositlerin bir karışımıdır.
Ependimom
Bu tip bir gliom, beynin ve omurilik kanalınınboşluklarını kaplayan hücrelerden gelir. Çocuklarda en yaygın görülen tiptir.
Ganglioglioma
Beyinde veya omurlikte meydana gelebilen bu nadirgliom, hem glial hücrelerden hem de sinir hücrelerinden oluşur.
Belirtiler
Gliom tipi tümörlerin belirtileri, diğer beyintümörlerininki ile aynıdır ve büyük ölçüde tümörün beyinde olduğu yere vetümörün büyüklüğüne bağlıdır.
Beyin tümörleri, kafatası içinde yerleşen tümörleroldukları için basınç artışına bağlı olarak şiddetli baş ağrısı, bulantı vekusma gibi yaygın belirtiler görülür. Tümör büyüdükçe belirtiler şiddetlenir.
BaşAğrısı
- Eğer baş ağrınız aşağıdakişekildeyse mutlaka doktora başvurun.
- Çok şiddetli baş ağrısı (özellikleher gün baş ağrısıyla uyanıyorsanız)
- Başınız normalden sık ağrıyorsa
- Daha önce hissetmediğiniz türde birbaş ağrınız varsa
- Hem baş ağrısı hem başka birhastalığı aynı anda yaşıyorsanız
- Öksürme, egzersiz, bağırma, eğilmegibi kafa içi basıncını artıran durumlarda baş ağırınız kötüleşiyorsa.
DiğerBelirtiler Şunlardır;
- Epileptik ataklar, yani sara krizitarzı nöbetler
- Mide bulantısı ve kusma
- Çift görme ve görmede bozukluk vebulanıklık (baş ağrısı ile birlikte ya da ayrı olarak ortaya çıkabilir.)
- Baş dönmesi ve yürüme ile ilgiliproblemler gibi denge problemleri
- Konuşma bozukluğu
- Motor becerilerde bozulma veyaduyusal bozukluklar
- Hafıza kaybı, davranışlardadeğişiklik
Beynin etkilenen bölgesine göre farklı belirtiler deortaya çıkar. Bunlar; sağ veya sol vücut yarısında kuvvetsizlik, uyuşma, yürümebozukluğu, görme kaybı, işitme kaybı, hafıza bozukluğu, konuşmada güçlük,dengesizlik olabilir.
Tanı Yöntemleri
Nöroloji doktorunuz gliomlarıntanısını koymak için kapsamlı bir nörolojik muayene yapar. Muayenesırasında doktorunuz reflekslerinizi, görme, işitme, denge ve koordinasyonyetilerinizi kontrol eder.
Bunlarda bir ya da birden fazla sorun varsa, beyintümörünün beyninizin hangi bölümlerini etkileyebileceği hakkında bilgi edinir.Sonrasında beyinde bir tümör olup olmadığını anlamak için MR ve BilgisayarlıTomografi taraması yapılır.
MR taraması boyalı kontrast maddenin damardan verilmesi ile(Kontrastlı Beyin MR) yapılır. Bu tarama ile tümör ayrıntılı şekildegörülebilir ve doktorunuz beyindeki tümörün büyüklüğü, yeri ve tipini tespiteder. Beyinde ödem ya da beyin dokusunda değişiklik varsa görülebilir.
Ek olarak MRS adı verilen Magnetic RezonansSpetroskopi yapılarak tümördeki kimyasal ve mineral düzeyleri ölçülür.
Bu ölçümler, bir tümörün kötü huylu veya iyi huyluolup olmadığına dair bilgi verme amaçlıdır.
Ayrıca, belirtileri beyin tümörü ile karışabilecekenfeksiyon (tüberküloz, parazit, bakteri ve mantar), demiyelinizasyon (miyelinya da bir beyin nöronlarının koruyucu kılıfına) veya felç gibi başkahastalıklar mevcutsa, doktorunuz bu konuda bilgi sahibi olur.
Doktorunuz akciğer kanseri gibibeyne metastaz yapabilecek diğer kanserleri elemek için kanser taraması dayapabilir. Ancak gliomlar başka kanserler nedeniyle oluşmaz,yalnız beyinde oluşabilen tümörlerdir.
Kesin tanı tümörden alınan beyin biyopsisi sonrası, bukonuda uzman patologlar tarafından tümörün mikroskop altında ve moleküler(genetik) yapısının belirlenmesi ile konur.
Ameliyat ile tümörün tümün çıkarıldıktan sonra,tümörün zarar verdiği ya da yayılım gösterebileceği alanlar konusunda biyopsisonuçlarına göre karar verilir. Buna göre ışın tedavisi, ikinci bir cerrahi yada başka tedaviler uygulanabilir.
Tümör beynin ulaşılması zor ya da zarar görecek biryerindeyse steoreotaktik iğne biyopsisi tercih edilir. Kafatasınıza açılandelikten ince bir iğne yardımıyla doku örneği alınarak mikroskop altında analizyapılır.
Tedavi Yöntemleri
Gliomların tedavisi tümörün tipine, büyüklüğüne, hangi evredeolduğuna ve beyindeki yerine göre belirlenir. Ayrıca yaşınız ve sağlıkdurumunuza göre de uygulanacak tedaviye karar verilir.
Gliomlar dâhil tüm beyin tümörlerinin önceliklitedavisi cerrahidir. İster iyi huylu ister kötü huylu olsun, tüm tümörlercerrahi olarak tedavi edilirler.
Ancak bazı durumlarda cerrahi uygulamak mümkünolmayabilir. Şayet tümör beynin çok hassas olan bazı hayati bölgelerineyerleşmişse bu bölgelere dokunmak hayati tehlike yarattığından tümör yerindebırakılabilir. Bu durumda sadece ışın tedavisi (radyoterapi) ve ilaç tedavisi(kemoterapi) uygulaması yapılabilir.
Tümörün çıkarılmasının yanı sıra, tümörün yanetkilerini kaldırmak için ilaç tedavisi de verilebilir. Kortizonlu bazı ilaçlarbeynindeki ödemin inmesine yardımcı olur, ayrıca anti-epileptik ilaçlarnöbetleri önlemede kullanılabilir.
GliomaTedavisinde Gamma Knife Radyo Cerrahi
Açık ameliyat olmayan buyöntemde, Gamma Knife cihazı tarafından yollanan gammaışınları ile tümör yok edilir. Tedavide amaçlanan; hızlı büyüyen tümörler vebeyin damar yumaklarının tamamen ortadan kaldırılması; yavaş büyüyen tümörcinslerinde ise büyümenin durdurulmasıdır.
Hasta MR benzeri cihaza yatar ve ortalama 45 dk. sürenbir tedavide, beyin ve sinir cerrahisi uzmanının gözetiminde tedavigerçekleşir. Kişi ışın nedeniyle herhangi bir ağrı ya da acı hissetmez.
Halk arasında “sarahastalığı” olarak da epilepsi, beynin bir bölgesindekihücrelerin anormal elektrik sinyali yollamasıyla ortaya çıkar. Ülkemiznüfusunun yaklaşık yüzde 1’inin epilepsi hastası olduğu biliniyor.
Sara (Epilepsi), kronik bir hastalıktır. Doğumsırasında ya da daha sonra herhangi bir nedenle beyin hasarı yaşayan kişilerdegelişir.
En bilinen şekliyle epilepsinöbetleri ile kendini belli eder. Epilepsi nöbetleri, ani şekildeortaya çıkar ve beynin tümüne ya da belirli bir bölümüne yayılır. Nöbet tipleribeynin hangi bölgesinde başladığına göre değişir. Bazı epilepsi nöbetindebilinç kaybı, kontrolsüz vücut harekeleri olabileceği gibi, bazı nöbetlerdebelirtiler silik hissedilir.
Çoğu nöbet 30 saniye-2 dakika arasında sürer. Beşdakikadan uzun süren bir nöbet varsa acil tıbbi yardım alınması gerekir.
Bazı epilepsi nöbetleri; uyuşukluk, hantaldavranışlar, garip tat ve kokular alma, bozulan zaman ve mekan duygusu,az konuşma ve çok yavaş hareket etme şeklinde de ortaya çıkabilir. Çoğuzaman, hastalar meydana gelen nöbetin sadece kısmen farkındadır.
Epilepsi hastalığı tanısı koymak için kişinin en aziki kez nöbet geçirmiş olması gerekir. Beyin travmaları, tümörler vb. beyindehasara neden olacak durumlar bu hastalığa olabilir. Genetik etkenler dehastalıkta rol oynar.
Bu nedenle epilepsi nöbeti sırasında hasta yanyatırılmalıdır. Bu sayede nöbet sırasında salya ya da kusma varsa hastanınboğazına kaçması önlenir. Başını çarpmaması için altına yastık/destekkonulmalı, çevresindeki zarar verici eşyalar uzaklaştırılmalı ve gözlükleriçıkarılmalıdır. Ayrıca kişinin etrafı boş bırakılarak rahat nefes almasısağlanmalıdır.
Epilepsi Nöbet Çeşitleri
- Basit Parsiyel Nöbet
Basit parsiyel nöbetlerde bilinç açık olur. Üç türüvardır:
Temporal lobdan kaynaklanan nöbetler; ani korku, dahaönce olmuş bir olayı olmamış gibi hissetme veya olmamış bir olayı olmuş gibihissetme, kötü koku ve tatlar alma ve içten gelen hoş olmayan bir hisle kendinigösterir.
Frontal lobdan kaynaklanan nöbetlerde ise hareket ileilgili sorunlar görülür.
Parietal lobdan kaynaklanan nöbetlerde geçiciuyuşukluk belirtileri, oksipital lobdan kaynaklanan nöbetlerde de görmealanının yarısını etkileyen flaş şeklinde ışıklar ve değişik renkler görmebelirtileri gözlenir.
- Kompleks Parsiyel Nöbet
Kompleks parsiyel nöbetlerde bilinç etkilenmesimeydana gelir. Kompleks parsiyel nöbetlerde çiğneme, yalanma, yutkunma ve birşey arar gibi şaşkın bakınma hali görülebilir. Bazen hasta elbiseleriniçekiştirebilir ve etrafta dolaşabilir. Dakikalar sonra hatta bazen saatlersonra kendine geldiğinde hiçbir şey hatırlamayabilir.
- Jeneralize Nöbet
Jeneralize nöbetler tüm beyne yayılır. Halk arasındasara nöbeti olarak bilinen nöbettir. Kişi önce kaskatı kesilir ve yere düşer.Bunun ardından tüm vücut kaslarında kasılıp gevşemeler olur. Nöbet esnasındakişiddetli hareketler kişinin kontrolü dışında gelişir. Bunun yanı sıra absans yada “petit mal” adı verilen kimi jeneralize nöbetlerde kişi her ne kadar vücutşeklini kaybetmese de bilincini kaybedebilir.
Belirtiler
Epilepsi beyindeki bir fonksiyon bozukluğu olduğundan,beynin etkilenen bölgesinin yürüttüğü işleve göre semptomlar farklılaşabilir.Bazı belirtiler şunlardır:
•Vücutta ani kasılmalar
•Kollarda ve bacaklarda kontrol edilemeyen sallantılar
•Şuur kaybı
•Seri şekilde baş sallama hareketi
•Kısa bir süre seslere veya konuşmalara yanıt verememe
•Sabit bir noktaya bakmak
•Hızlı göz kırpmak
•Korku, anksiyete ya da deja vu (o anı önce yaşamışgibi hissetme) gibi psikolojik semptomlar
NöbetÖncesi Belirtiler: Aura’lar
Nöbet, beynin küçük bir bölgesinden başlıyorsa, kişi nöbetin başlangıcında bazı belirtiler yaşayabilir. Buna “aura”denir. Bu belirtiler, beynin hangi alanın anormal elektriksel aktiviteyleilintili olduğunu gösterir.
•Uyuşma
•Görme veya duyma değişikliği
•Hoş olmayan kokular alma
•Mide bulantısı ya da midede baskı hissi
•Ani korku hissi
Tanı Yöntemleri
Epilepsi, birçok nedene sahip olabilen ve her yaştaortaya çıkabilen bir durumdur. Çoğunlukla çocukluk döneminde başlar. Beynietkileyen her türlü hastalık epilepsi nöbetlerine neden olabilir.
•Anne karnında geçirilen enfeksiyonlar
•Doğum sırasında bebeğin oksijensiz kalması
•Kafa travması
•Genetik ve metabolik hastalıklar
•Tümörler
•Gelişimsel beyin malformasyonları
•Menenjit gibi beyin enfeksiyonları epilepsiye yolaçabilir.
Bazı epilepsi hastalarında nöbetleri tetikleyici bazıdurumlar olabilir. Örneğin uzun süreli açlık, uykusuzluk, aşırı yorgunluk,kullanılan ilaçların doktor izni dışında kesilmesi ya da değiştirilmesi,hormonal değişiklikler nöbetlere neden olabilir.
Epilepside nöbetlerin sıklığı, ne kadar sürdüğü, hangiyaşlarda başladığı doktor için önemli ipuçları verir. Bu nedenle hekiminizdetaylı tıbbi öykünüzü alacak ve fizik muayene yapacaktır.
EEG, beynin elektriksel aktivitesini ölçen bircihazdır; epilepside tanı konmasına ve kontrolsüz elektriksel deşarjlarınbeynin hangi bölgesinden başladığının tespitine yardımcı olur. Beyinde nöbetereneden olabilecek yapısal bir problem olup olmadığını gösteren MR veBilgisayarlı Tomografi incelemeleri epilepside kullanılan yöntemlerdir.
Tedavi Yöntemleri
Epilepsi hastalarının çoğu anti-epileptikdenilen epilepsi ilaçları yoluyla tedavi edilebilir. İlaçlarlanöbetlerin durdurulması amaçlanır. Bu nedenle ilaçların düzenli olarak kullanımıönemlidir. İlaç tedavisi, hastaların büyük bir bölümünde etkili olmasınarağmen, kimi hastalarda beklenen etkiyi sağlayamayabilir. Bu hastalardaepilepsiye sebep olan altta yatan duruma göre cerrahi tedaviler uygulanabilir.
İki tür epilepsi cerrahiyöntemi vardır. İlki epileptik odağın kendisinin kaldırılmasıdır(rezektiv cerrahi).
İkincisi nöbet yayılım yollarının kesilmesi yoluylanöbetlerin yayılmasını, sıklık ve şiddetini azaltmaya yönelik olan cerrahiyöntemdir (fonksiyonel cerrahi, palyatif cerrahi).
Kimi uygun hastalarda ise “vagus sinir stimülatörü”denilen tedavi uygulanabilmektedir. Göğüs altına yerleştirilen pil, vagussinirini belli aralıklarla uyarır ve bu nöbetlerde azalma sağlayabilir. Butedavi yöntemiyle hastalarda belirgin düzelme sağlanabilir.
Diğer bir tedavi seçeneği de ketojenik diyettir. Bazıtür epilepsilerde etkili olan bu diyet yağdan çok zengin beslenilmesiprensibine dayanır.
Kontrolsüz nöbetler ve hayatınız üzerindeki etkilerizaman zaman bunaltıcı olabilir veya depresyona yol açabilir. Ayrıca, stresiyönetmek, alkollü içecekleri sınırlamak ve sigaradan kaçınmak gibi sağlıklıyaşam seçimlerini yapılmalıdır.
•İlaçlarınızı doğru şekilde alın.
•Yeterli uyku almak da önemlidir. Uyku eksikliğinöbeti tetikleyebilir.
•Egzersiz yapmak, fiziksel olarak sağlıklı kalmanızave depresyonun azalmasına yardımcı olabilir.
•Aşırı alkol tüketiminden kaçının
•Nikotin kullanımından kaçının
Epilepsi nöbeti geçiren bir hastanın düşerken biryerlere çarparak yaralanması engellenmelidir. Hasta yan yatırılmalı, mümkünsekafasını yere vurmasını engellemek için yumuşak kıyafet, yastık gibi birmalzemeyle baş desteklenmelidir. Kişinin yakası sıkıysa gevşetilmeli, havaalabileceği bir alan yaratılmalıdır. Kişiye su içirmeye çalışmak, yüzünüıslatmak gibi hareketlerden kaçınılmalıdır.
Distoni, beyin tarafından iletilensinyalin yanlış gönderilmesi sonucunda, vücutta belirli bir bölgede ya dayaygın şekilde oluşan istemsiz kas spazmlarına verilen genel bir tanımlamadır.
Vücudun bir bölgesinden başlayarak(göz, boyun, kollar ve eller gibi) bazı durumlarda ağrılı bir şekilde gelişir.Distoninin birden fazla tipi bulunur.
Distoni; stres, üzüntü ve yorgunlukdurumlarında artabilirken, dinlenme, sakinleşme ve uyku halinde azalabilir.
Distoni Ne Sıklıkta Gözlenir?
Yayınlanan bilgilere göreİngiltere’de 70.000, Amerika’da ise 300.000’den fazla kişi farklı sayıdatipleri bulunan distoniden etkilenmektedir.
Distoni Kimlerde Sık Görülür?
Genellikle erişkinlerde görülendistoni, bazı durumlarda çocuklarda da meydana gelebilir. Çocukluk dönemindebaşlayan distoni, vücudun birçok bölümünde etkili olabilirken, erişkin dönemdesıklıkla vücudun sadece bir bölümüne etki eder.
Distoni Hastalığının Kesin Tedavisi Var Mıdır? BuHastalık Ömrü Kısaltır Mı?
Distoni, henüz tam birkür olmamasına rağmen, kişilerde farklı sebeplerden dolayı görülebilir.Genellikle tedavi edilebilir olan distoniler, çoğu zaman kötü gidişatlıdeğildir.
Kişinin günlükyaşantısını etkileyen distoni hastalığı, ölümcül değildir. Distoni hastalığıdoğru teşhis edilmesi durumunda ilaç veya cerrahi müdahale ile tedaviedilebilir.
Distoni ile Nasıl Başedilir?
Her distoni hastası ayrıayrı değerlendirilir ve kişiye uygun tedavi seçenekleri gözden geçirilir.Tedavi seçenekleri genellikle bulguları hafifletmeye yönelik uygulanır, bazıdurumlarda nadiren de olsa semptomların tamamından kurtulma görülür.
Distoni Tipleri Nelerdir?
Distoninin birden fazlatipi mevcut olup, klinik özellikleri ve altında yatan sebeplere göre 2 kategoriiçinde değerlendirilir.
Distoninin kliniközellikleri; kişinin yaşı, distoninin vücutta yayılma oranı, diğer hareketbozuklukları ve nörolojik bulgulara göre değerlendirilir.
Distoninin altından yatannedenlere bağlı olarak; kalıtsal geçiş yapanlar, sinir sisteminde saptanabilirpatolojisi olanlar, sebebi bilinmeyen (idyopatik) ve kazanılmış olmak üzere 3gruba ayrılır.
DistoniFormları
Fokal distoniler;blefarospazm (kaş ve göz kapaklarında kasılma), servikal distoni (spazmodiktortikollis ve boyunda kasılma), oromandibular distoni (çene, ağız veya dildekikasılmalar), spazmodik disfoni (laringeal disfoni, ses tellerini etkileyenkasılma), yazıcı kramp/müzisyen distonisi (eldeki kramp, elde, parmakta ve önkoldaki kasılma), alt uzuvlarda distoni (bacak, ayak, parmakların kasılması)
MüzisyenDistonisi (Yazıcı Krampı)
Distoni tiplerininarasında en çok bilinen müzisyen distonisidir. Genellikle tekrar edilmek üzereel ve bilek hareketleri yapan kişilerde gelişir.
Erken başlangıçlı yaygındistoni (DYT1 olan ya da olmayan) gövde ve bacaklarda bulunan kasların, hareketesnasında gevşemesi yerine zıttı olarak kasılması ile meydana gelir.
DopaYanıtlı Distoniler
Genellikle çocuklukçağında ve parkinson benzeri semptomlarla birlikte görülür ve dopamintedavisine olumlu yanıt verir.
MyoklonikDistoniler
Aniden ve kısa süreliolarak ortaya çıkan el ve ayak atması-sıçraması gibi ortaya çıkan istemsiz kashareketleridir. Bu istemsiz kasılmalar ritmik veya düzensiz şekildegörülebilir. Genellikle kalıtsal olduğu düşünülür, beyin sapı veya kortikalsebeplerden meydana gelebilir.
ParoksismalDistoniler ve Diskineziler
İstemsiz kasılmalarınsadece nöbetler şeklinde (belirli aralıklarla) ortaya çıkmasıyla meydana gelir.Sürekli olmayan kasılmalar esnasında bilinç kaybı meydana gelmez.
XGeçişli Distoni-Parkinsonizm
Hızlı başlangıçlıdistoni-parkinsonizm; kalıtsal geçişlidir.
İkincilDistoniler
Travma, ilaç kaynaklı(Tardiv distonisi-diskinezi), zehirlenme sonrası meydana gelebilir.
PsikojenikDistoni
Hastalık süresine, türüneve altta yatan sebeplere göre değişiklik gösterebilir. Hekimin uygun gördüğütedavi sonucunda ilk yılda fark edilen distonilerde iyileşme görülebileceğigibi, uzun süreler boyunca devam da edebilir.
GenetikGeçişli Distonisi Olan Hastaların Çocukları Risk Altında Mıdır?
Evet, hastalığın genetikolduğu ve nesillere aktarıldığı düşünülmektedir.
Nedenleri
Distoniye neyin yolaçtığı kesin olarak bilinmemekle birlikte beyin çekirdeklerinden kaynaklandığısavunulur. Bazı durumlarda travma veya ilaç kullanımı sonrası gelişebilendistoni, sıklıkla kendiliğinden ortaya çıkar.
Tedavi Yöntemleri
Distoniden etkilenen herhasta ayrı ayrı değerlendirilir. İlaçsız tedavi, ilaçlı tedavi, botoksenjeksiyonu veya cerrahi müdahale ile yapılan tedavi yöntemlerinden en uygunolanı seçilir.
Vücudun dik durmasını sağlayan omurga, ortalarındanomuriliğin geçtiği ve omur (vertebra) denilen 33 kemikten oluşur. Omurlar biradet yumuşak disk ve iki adet yüzeysel eklem ile birbirlerine bağlanırlar.Kuvvetli bağ dokusundan oluşmuş olan disk, bir omuru diğerine bağlayan enönemli yapıdır.
Disk içinde ise omurlardaki baskıyı amortisörgöreviyle karşılayan kıkırdak bir doku vardır.
Yanlış ya da ters hareket yapma ya da ağırlık kaldırmagibi hareketlerle adaleler kasılır ve bu bağlar sıkışır. Ayrıca yaşlandıkçadiskin merkezi su içeriğini kaybeder, diskin yastıklama görevini eskisi kadariyi yapamaz hale getirebilir.
Disk bu nedenlerle hasar gördüğünde dış tabakası dayırtılabilir ve disk içindeki kıkırdak doku dış tabakadaki bir yırtıktançıkarak sinirlerin ve omuriliğin yer aldığı boşluğa taşar. Bu durum da boyunfıtığına neden olur. Bu taşma kol ve omuriliğe giden sinirlere baskıyaptığından çeşitli şikayetler oluşturur.
Boyun Fıtığı (Servikal Disk Hernisi) Nedir?
Boyun Fıtığı travmalar, zorlamalar, kazalar veyayaşlandıkça diskin merkezi su içeriğini kaybetmesi, diskin yastıklama görevinieskisi kadar iyi yapamaz hale getirebilir.
Disk bozulmaya devam ettikçe dış tabakası dayırtılabilir ve diskin merkezi dış tabakadaki bir yırtıktan çıkarak sinirlerinve omuriliğin yer aldığı boşluğa taşarak boyun fıtığına neden olur.
Boynumuz 7 adet omurdan oluşur ve omurlarımız arasındahareket edebilmemizi sağlayan diskler yer alır. Bir omuru diğerine bağlayan enönemli yapı olan disk kuvvetli bağ dokusundan oluşmuştur ve omurlar arasındayastık ya da darbe emicisi gibi görev yapar.
Disk ve faset eklemleri omurların hareketlerine izinvererek boynunuzu ve sırtınızı eğmenizi ya da çevirmenizi mümkün kılarlar.Disk, “annulus fibrosus” adı verilen dayanıklı bir dış tabaka ve“nucleus pulposus” adı verilen jöle kıvamında bir merkezden oluşur.
Nedenleri
Boyun fıtığı 20-40 yaşları arasında, genelliklevücudunu çok kullanan kişilerde ortaya çıkar. Ağır yük kaldırma, ters birhareket yapma, itme hareketinin sık yapılması bağ dokusunun yırtılması yanifıtık riskini artırır. Trafik kazaları ya da yüksekten düşme de diğer nedenlerarasındadır.
Bunların yanı sıra, duruş bozukluğuna yol açan uzunsüreli masa ya da bilgisayar başında oturanlarda da bu rahatsızlık sık ortayaçıkar.
Cep telefonunun uzun süre kullanımı, boynu eğerek uzunsüre ekrana bakmak, ya da telefonu boyna kıstırarak konuşmak da boyun fıtığınayol açabilir.
Telefon ya da tableti göz hizasından aşağıda tutmak veuzun süre bu şekilde bakmak boyun fıtığı için risk oluşturur.
Tam olarak genetik bir geçiş söz konusu olmasa da annebabasında bu hastalık görülen çocukların boyun fıtığı olma riski, diskeklemlerin hassasiyetinde genetik faktörlerin etkili olabilmesinden ötürü, dahafazladır.
Belirtiler
Boyun fıtığının en öne çıkanbelirtisi boyun ağrısıdır. Fakat her boyun ağrısı fıtıktan kaynaklanmaz.Bunların büyük bir kısmı kas kökenli ağrılardan kaynaklanır. Boyun fıtığızorlamaya ve ağır kaldırmaya bağlı olarak ortaya çıkar.
Fıtığa bağlı gelişen ağrılar; sırta,kürek kemiğine, omuza, başın arka tarafına ve parmak ucuna kadar inen ağrılarşeklinde görülür. Ağrı dışında, ileri derece fıtıklarda, sıkışan sinirinfonksiyonuna bağlı olarak kolların ve parmakların belli bölgelerinde uyuşukluk,karıncalanma, güç kaybı ortaya çıkabilir.
- Boyun ağrısı: Başın arka kısmındanşakaklara doğru yayılabilir. Şiddetli, geçmeyen kola yayılan ağrışeklinde görülür.
- Sırt, kol ve omuzlarda ağrı
- El becerilerinde azalma
- Kol ve parmaklarda uyuşmalar vekarıncalanma
- Duyu kaybı
- Elektriklenme
- Kol ve el kaslarında güç kaybı
- Reflekslerde zayıflama
- Kolda incelme
Çok nadir olarak fıtıklaşmış diskomuriliğe baskı yaparak bacaklarda da sorunlara sebep olabilir. Ayaklardauyuşma, idrar ve gaita kaçırma çok nadir olarak görülebilir.
Sinir köküne ya da bir omurilikdokusuna bası yapıldığında o bölgede ödem meydana gelebilir. Ödem de basıyıartırdığından rahatsızlık bir kısır döngüye girebilir.
Tanı Yöntemleri
Hekiminiz tarafından yapılacakmuayenede ağrının cinsi ve yeri tespit edilmeye çalışılır, ayrıca herhangi birkuvvet kaybı, duyu kaybı ve de anormal refleks kontrol edilir.
Doktorunuz kesin teşhis için röntgenfilmi, MR ve Bilgisayarlı Tomografi (CT) yöntemini kullanabilir.
Röntgen filmleri omurga yıpranıpbozuldukça ortaya çıkan kemik çıkıntıları ve disk aralıklarındaki daralmayıgösterebilir ancak diskin fıtıklaşmasını ya da omurilikten çıkan sinirlerigösteremez.
MR’da fıtığın omurilik ve sinirlereyaptığı bası net görülebilir. Sinir kalitelerini ve boyundan kola giden sinirinbaşka bir nedenle uyuşmasını gösteren EMG, sinirlerin geçtiği kanalı ya dakireçlenmiş bir diski ya da tahrip olmuş kemik yapıyı gösteren tomografi (CT)de boyun fıtığının tanısında kullanılır.
BoyunFıtığı Nasıl Teşhis Edilir?
Ağrının cinsi ve yerini tespit etmeyeyönelik bir klinik değerlendirmeye ek olarak herhangi bir kuvvet kaybı, duyukaybı ve de anormal refleksin dikkatli muayenesi genellikle bir disk hernisiniteşhis edip yerini belirlemek için yeterlidir.
Doktorunuzun teşhisi röntgen filmleri,bilgisayarlı tomografiler veya manyetik rezonans görüntüleme ile kesinleşir.Röntgen filmleri omurga yıpranıp bozuldukça ortaya çıkan kemik çıkıntıları vedisk aralıklarındaki daralmayı gösterebilir ancak disk herniasyonunu ya da omuriliktençıkan sinirleri gösteremez.
BT ve MR taramaları tüm omurgabölümlerinin (omurlar, diskler, omurilik ve sinirler) ayrıntılıgörüntülenmelerini sağlar ve çoğu disk herniasyonunu tespit eder. Tüm bunlaraek olarak elektrotanısal test çalışmaları yapılarak bir bel fıtığı sonucuoluşabilecek sinir hasarının bulguları aranabilir.,
Tedavi Yöntemleri
BoyunFıtığında Cerrahi Olmayan Tedavi Yöntemleri Nelerdir?
Boyunfıtığı (servikal disk hernisi) olan hastaların çoğu hiçbir tedavi görmeksiziniyiye gidebilir. Ağrısı devam eden hastaların tedavisi için değişik seçeneklermevcuttur. Boyun fıtığı ile ilgili ağrıyı azaltacak pek çok ilaç mevcuttur.
Pekçok hasta cerrahi olmayan medikal tedavi veya konservatif tedavi ile iyiyegidecektir. Doktorunuz gerekli gördüğü takdirde istirahat, boyunluk, sinirtahrişini azaltmaya yönelik anti-inflamatuar ilaçlar, ağrı kontrolü için ağrıkesiciler, fizik tedavi, egzersiz veya epidural steroid enjeksiyonları gibitedaviler önerebilir.
Boyunfıtığında cerrahi olmayan tedavinin amacı, sinirin fıtıklaşmış disktenkaynaklanan tahrişini azaltmak, ağrıyı dindirmek ve hastanın genel durumunudüzeltmektir. Boyun fıtığı tedavisi süreci boyunca işe gidip gitmeyeceğinizinbilgisini doktorunuza mutlaka sormalısınız.
Boyunfıtığına (servikal disk hernisi) bağlı ağrının başlamasından sonra kısa süreli(1-2 günlük) dinlenme faydalı olabilir. Bu kısa istirahat sonrasında yenidenharekete başlanması, eklem sertliği ve kas güçsüzlüğünün önlenmesi açısındanönemlidir.
Doktorunuzbir hemşire ya da fizyoterapist yardımı ile boynunuzu kuvvetlendirmeye yöneliközel egzersizleri öğreterek sizi bu konuda bilgilendirebilir.
Buegzersizleri evde uygulayabileceğiniz gibi ihtiyaç ve becerilerinize uygun dahaözel bir program uygulamak için bir fizyoterapiste gitmeniz gerekebilir.Egzersizlerin aynen doktorunuzun ya da fizyoterapistin anlattığı şekildeyapılması gereklidir.
BoyunFıtığında Çekme ve Germe Yöntemi
Doktorunuzveya fizyoterapistiniz traksiyon (çekme, germe), sıcak uygulama, soğuk uygulamave elle masaj gibi tedavileri uygulayarak boyun fıtığı ağrısını, inflamasyonu(tahriş) ve kas spazmını azaltabilir.
BoyunFıtığı Tedavisinde Spinal Enjeksiyon Yöntemi
Spinalenjeksiyonlar veya “bloklar”, boyun fıtığına bağlı çok şiddetli kolağrılarını rahatlatmak için kullanılabilir. Epidural boşluğa (spinal sinirleretrafındaki boşluk) doktor tarafından yapılan kortizon (kortikosteroid)enjeksiyonlarıdır.
İlkenjeksiyon ileri tarihlerde bir veya iki enjeksiyonla desteklenebilir. Bunlargenelde rehabilitasyon ve tedavi programı dahilinde yapılırlar. Bu enjeksiyonunamacı sinir ve diskteki inflamasyonu azaltmaktır.
Tetikleyicinoktalara (trigger point) yapılan enjeksiyonlar, omurga boyunca yer alan ağrılıyumuşak doku ve kaslara direk olarak yapılan lokal anestetik (bazenkortikosteroidler de eklenebilir) enjeksiyonlarıdır. Bazı durumlarda ağrıkontrolü için faydalı olmalarına rağmen tetikleyici noktalara yapılanenjeksiyonlar fıtıklaşmış servikal diskin düzelmesini sağlamaz.
Boyunfıtığı ameliyatı
Boyunfıtığı teşhisi konan ancak cerrahi olmayan tedavi yöntemlerinden fayda görmeyenhastalar için ameliyat gerekli olabilir.
Boyunfıtığı ameliyatının amacı diskin sinire bası yapan bölümünün çıkarılmasıdır. Budiskektomi adı verilen bir işlemle yapılır. Herniye olan diskin yerine görecerrah, omurgaya ulaşmak için boynun ön ya da arka tarafında bir kesi yapar.
Ameliyatınboynun önünden mi yoksa enseden mi yapılacağı ile ilgili teknik karar diskherniasyonunun tam konumu, cerrahın tecrübesi ve tercihleri gibi pek çokfaktörle belirlenir. Her iki yaklaşımda da diskin sinire baskı yapan bölümügenelde iyi sonuçlarla çıkarılır.
Öndenyaklaşımda herniye olan disk parçasına ulaşmak için diskin büyük bölümü deçıkarılacağından genellikle aynı seansta yapılan bir füzyon işlemi de gerekliolur.
BoyunFıtığında Spinal Füzyon Cerrahisi
BoyunFıtığıSpinal füzyon cerrahisinin en önemli dezavantajı uygulanan bölgedehareketin yok edilmesidir. Ancak füzyon, tek seviyede yapılan diskektomiler deboyun hareketi açısından bir dezavantaj oluşturmaz. Çünkü bu segmentin hareketidiğer sağlam segmentler tarafından üstlenilir ve tolere edilir.
Ancak,üst ve alt sağlam bölgede, ki hareket ve yük bu bölgelere binmiştir, ilerikiyıllarda bu bölgelerin yıpranmasına ve boyun fıtığı, ağrısı oluşmasına nedenolabilir. Günümüzde füzyon uygulamak yerine çıkartılan diskin yerine konacakhareketli protezler uygulanabilmektedir.
Ancakprotez uygulaması her hasta için geçerli olmaz. Genç faset eklemlerinde bozulmaolmamış ve disk aralığının yüksekliği nispeten korunmuş hastalardır. Protezuygunluğu için en iyi kararı doktorunuz verecektir.
Tümör, vücudumuzdaolmaması gereken bir yerde oluşan bir doku ya da herhangi bir dokunun olmasıgereken yerde kontrolsüz büyümesi anlamına gelir. Bu tanıma göre vücudumuzdaçok da fazla önemsemediğimiz yağ bezeleri ve et benleri de tümör kavramına girebilir.Ancak her tümör öldürücü olmasa da beyin tümörlerinde beyindokusunun istisnai bir durumu vardır. İyi huylu tümörler de beyin kafatasıiçinde kapalı bir odada yer aldığından öldürücü olabiliyor. Bu nedenle beyintümörlerinin tümü öldürücü olmasa da, mutlaka kontrol altındatutulmalı ve doğru müdahale edilmedir.
BEYİN TÜMÖRÜ BELİRTİLERİ NELERDİR?
Beyin tümörübelirtileri, beyin tümörünün teşhisinde çok önemli role sahiptir. İyi ya da kötühuylu beyin tümörleri belli bir büyüklüğe ulaştıkları zaman kafa içinde basınçartışına neden olur. Buna bağlı olarak da beyni bir tarafa doğru itebilir ya dabeynin dokusu ya da sinirlerini işgal edip fonksiyonlarını bozabilirler. Beyintümörü belirtileri nasıl anlaşılır sorusu pek çok kişinin merak ettiğibir konudur. Beyin tümörü belirtileri kafa içi basıncınınartması ile seyreder. Kafa basıncının artması da bazı belirtiler ileanlaşılabilir. Eğer baş ağrısı, apati (haraket ve mimiklerde yavaşlama)bulantı, kusma, epilepsi nöbetleri, tümörün beyinde yerleştiği yere görevücudunuzun bazı bölgelerinde güçsüzlük, kişilik bozuklukları ve bazıyeteneklerinizde (hesap yapma, yazı yazma gibi) bozulma beyin tümörününbelirtileri sayılır. Beyin tümörünün belirtilerinden biri de hormonalbozukluklar ve buna bağlı klinik semptomlardır. Örneğin erken puberte, el veayaklarda büyüme, menstrual siklus bozuklukları, hipertiroidi, kortizolyetmezliği veya fazlalığı gibi değişimlere dikkat etmek gerekir. Beyintümörü belirtilerinden birini bile fark ettiğinizde mutlaka uzman bir doktoragörünmelisiniz.
BEYİN TÜMÖRÜ NEDEN VE NASIL OLUŞUR?
Beyin tümörlerininnasıl oluştuğu ile ilgili iki önemli cevap verilebilir. İlki beynin kendihücrelerinden gelişmesi diğeri ise başka bir bölgeden tümörün beynesıçramasıdır. Eğer beyin tümörü kendi hücrelerinden gelişiyorsa benign (selim,iyi huylu)ve malign (habis, kötü huylu) olarak ikiye ayrılır. Beyin tümörününtoplumda görülme sıklığı 100 bin kişide 3-5 arasındadır. Sarı ırkta vekadınlara oranla erkeklerde görüme oranı daha çoktur. Kadınlarda ise iyi huyluolan menenjiom daha çok görülür. Beyin tümörü hemen hemen her yaş aralığındagörülür. Aynı zamanda beyin tümörleri yaşa göre farklılık gösterir. Örneğin;kötü huylu beyin tümörü daha çok çocuklarda ve 60 yaş üzerinde görülür. İyihuylu beyin tümörü ise geri kalan yaş aralıklarında daha sık karşılaşılır.
tümörününnedenleri tam olarak bilinmese de aile öyküsünde beyaz ırk, erkek cinsiyet veradyasyona maruz kalmak önemli risk faktörleri sayılmaktadır. Ayrıca cep telefonu kullanımınında henüz kanıtlanmasa da beyin tümörü riskini etkilediği düşünülmektedir.
BEYİN TÜMÖRÜ ÇEŞİTLERİ
Beyintümörleri birincil (primer) ve ikincil yani seconder olmak üzere ikiye ayrılır.Beynin kendi hücrelerinden oluşan birincil beyin tümörleri iyi huylu (benign)ya da kötü huylu (maling) olabilir. İkincil beyin tümörleri ise, vücudun başkabir noktasında beliren kanserli hücrelerin beyne sıçramasıyla oluşur.
İyi huylu beyin tümörleri: İyi huylu beyintümörleri beyin hücresi kaynaklı değildir. Oldukça yavaş üreme hızınasahip olan iyi huylu beyin tümörleri beyin dokusundan kolaylıklaayrılabilir özelliktedir. Böylece iyi huylu tümörlerin tümü veya tümüne yakınkısmı çıkarılabilir. Ameliyat sonrası sonuçları çok iyidir. Cerrahi müdahalesayesinde alınan iyi huylu beyin tümörü nadiren tekrar oluşur ve vücudun diğerbölgelerine yayılma ihtimalleri olmamaktadır. Kanserli olmasa da iyi huylubeyin tümörü belli bir büyüklüğe ulaştığında beynin hassas bölgelerine baskıyaparak ciddi sağlık sorunlarına neden olabilir. İyi huylu beyin tümörününzaman içerisinde kanserli beyin tümörüne dönüşme riski olabilir.
Kötü huylu beyin tümörleri: Kanseri hücrelerleoluşan kötü huylu beyin tümörleri iyi huylu tümörlere göre daha hızlı büyümegerçekleştirir ve yakınında bulunan beyin dokusuna zarar verebilir. Bu nedenlede ameliyatla tamamen alınmaları çok zordur. Çünkü kötü huylu beyintümörlerinde tümörleşen doku beyin fonksiyonlarını gerçekleştiren dokulardır vecerrahi olarak alınan her doku fonksiyon kaybı demektir. Kötü huylu beyin tümörlerindeameliyat sonrası tümörde yeniden büyüme söz konusu olabilir. Aynı zamandavücudumuzun farklı bir bölgesinden beyin dokusuna yayılan merastatik tümörlerde kötü huylu tümörler olarak kabul edilir.
BEYİN TÜMÖRÜ NASIL ANLAŞILIR? TANISINASIL KONULUR?
Beyintümörlerinin nasıl anlaşıldığı konusu oldukça önemlidir. Tam donanımlı birhastane tercihi hem tanı hem de tedavide başarıyı etkiler. Beyin tümörütanısında altın standart olan MR ile beyin tümörünün türü hakkında kabaca birfikir elde edilir ve sonrasında patoloji laboratuvar incelemesi ile beyintümörü olup olmadığı net olarak anlaşılır. İleri radyolojik görüntülemeyöntemleriyle beyin tümörlerinin detaylı bir şekilde gösterilmesi vetanımlanması tedaviyi planlama açısından son derece önemlidir. Teknolojikgelişmeler tanı konulması ve patolojilerin tanımlanmasında büyük kolaylıklarsağlamaktadır. Hastaya kontrast madde verilerek gerçekleştirilen “BT anjiyo”,beyin damar hastalıklarının tanısında önemli yer tutmaktadır. Bu sayededamarların yapısı rahatlıkla görüntülenebilmektedir. Beyin dokusunun vehastalıklarının değerlendirilmesinde ise ön plana çıkan görüntüleme yöntemi MRyani “Manyetik Rezonans”tır. Standart MR görüntüleme ile beynin sadece anatomikve yapısal durumu hakkında bilgi elde etmek mümkün iken, yeni teknolojiler ilebeynin metabolik, biyokimyasal ve hemodinamik yapısı hakkında da bilgi sahibiolunabilmektedir. Beyinde bulunan lezyonlar hakkında bilgi sahibi olmak içinbilinen yöntemlerle biyopsi yapmak zor, riskli ve zaman alıcı olabilmektedir.İleri MR görüntüleme yöntemleri ile beyinde şüphelenilen lezyonun tümör olupolmadığı belirlenebilir. Difüzyon MR, DTI MR, Fonksiyonel MR, Perfüzyon MR veMR spektroskopi gibi ileri MR görüntüleme yöntemleriyle tümörün yaygınlığı,türü, metabolik- biyokimyasal yapısı, konuşma, görme ve hareket etmeyi sağlayanalanlar ve yolaklar ile olan ilişkisi değerlendirilebilir. İleri MR görüntülemeyöntemleriyle elde edilen veriler, tedavi yaklaşımlarının belirlemesinisağlamaktadır.
BEYİN TÜMÖRÜ TEDAVİSİ NASILDIR?
Beyintümörü tedavisinden en önemli kısımlardan biri tedavinin kişiye özel olmasıdır.Beyin tümörü tedavisinin amacı hastanın yaşam kalitesini bozmadan tümörlesavaşmak ve yaşam ömrünü olabildiğince uzatmaktır. Beyin tümörü ameliyatında enönemli faktörler tümörün tip, yerleşim yeri, hastanın yaşı, genel durumu vehastada operasyon kararını etkileyebilecek ek problemlerin olup olmamasıdır. Bunedenle kişiye özel bir tedavi uygulanır ve başarı riski artar. Kötü huylubeyin tümörlerinin tedavisi genellikle cerrahi olarak yapılır. Beyintümörü ameliyatına ek olarak bazen kemoterapi, kimi zaman radyoterapibazen her ikisi ile kombine tedavi yapılır. Beyin tümörü ameliyatlarında enönemlisi ameliyatın beyin tümörlerinde uzman ekipler tarafından gerçekleştirilmesidir.Stereotaksik hedefleme sistemleri ile donatılan radyoterapi cihazları biryandan beyin tümörü ameliyatının olası yan etkileri azaltırken tedavininetkinliğini önemli ölçüde artırabilmektedir.
Cerrahiile çıkarılamayacak yerleşimdeki tümörlerde beyin biyopsi yapılmaktadır. Beyinbiyopsisi yönteminde derin yerleşimli olan ve kafa içi basınç artışınaneden olmayan fakat tedavinin nasıl olacağını belirlemek için tümörün türününöğrenilmesi gereken durumlarda biyopsi yapılır. Buna göre tümöre yakın yerdenaçılan küçük bir delikten, tümörün 3 boyutlu koordinatları hesaplanır ve iğneyardımıyla alınır. Ortalama 1 gün sonra taburcu olunur.
Beyintümörünün tedavisinde mikrocerrahi yöntem uygulanmaktadır. Mikrocerrahiyöntemi ise tümörün tamamını çıkarmaya yönelik bir işlemdir. Mikrocerrahiyöntemi ile kafa iç basıncı düşürülür ve beyin tümörünün bölgesel etiklerisıfırlanabilir. Aynı zamanda Mikrocerrahi, beyin tümörü konuşmamızı, görmemiziya da hareket etmemizi sağlayan bir bölgede ise ameliyat sırasında bubölgelerin zarar görmemesini sağlar ve gelişebilecek riskleri en aza indirir.Bu nedenle beyin tümörü tedavisi için seçilen hastanenin ileri teknolojikullanıyor olması oldukça önemlidir.
Sağlambeyin dokusunu koruyarak, beyin tümörünü tamamen çıkartabilmek ve kalıcısakatlıklar ve risklerin önüne geçebilmek uygulanan diğer yöntemler ise şöyle;
Nöronavigasyon;
Beyintümörü tedavi seçeneklerinden biri olan Nöronavigasyon ile hastanın filmisisteme yüklenir ve ameliyat öncesinde tümöre en doğru yönelim anlaşılır. Aynışekilde ameliyat sırasında yakınında bulunulan yapıların lokalizasyonu dabelirlenir.
Nöromonitorizasyon: Beyin tümörü ameliyatı sonrasındaoluşabilecek yüz ya da kol ve bacak felcini büyük oranda azaltmaya yarar buyöntem. Beyin ameliyatı başlamadan önce Nöroloji uzmanı tarafından hastanınyüzüne, kol ve bacaklarına yerleştirilen elektrotlardan ameliyat boyunca sinyalalınır. Sinyalde düşme olduğunda cerrah bilgilendirilir ve hassas bölgedeolduğu uyarısı verilir.
İntraoperatif Ultrasonografi: Beyin tümörüameliyatı esnasında beyin ultrasonu yapılır ve ne kadar tümör çıkartıldığıhesaplanır. İntraoperatif Ultrasonografi özellikle beyin dokusundan zor ayıredilen tümörlerde rezidü kalma riskini azaltır.
Endoskopi: Beyin tümörü ameliyatında dar koridorların kullanıldığıalanlarda özellikle hipofiz tümörleri ve ventrikül içi tümörlerinde küçük birbölgeden geniş bir görüş açısı sağlamaya yarar.
Gliolan Boyama Tekniği: Hastaya ameliyat öncesi bir sıvıiçirilir. Ameliyatta cerrahi mikroskobun özel filtresi ile normal beyindokusuyla tümör dokusu farklı renklerde görülür. Bu yöntemle normal beyindokusu hasarı en aza inerken, tümör çıkarımı maksimum seviyede olmakta,hastanın nörolojik kayıpla çıkma riski azalmaktadır.
Uyanık kraniotomi: Konuşma merkezi, “motor alan” adı verilen kol, bacakhareketlerinden sorumlu hassas bölgelerin cerrahisinde hasta uyanık tutularakameliyat edilmektedir. Bu sayede kişinin konuşma ve kol-bacak hareketleri anıanına kontrol edilebilmektedir. Bu sayede ameliyat başarısı artmaktadır.
İntraoperatif BT: Ameliyat sırasında bilgisayarlı tomografi çekilip,ameliyatta gelinen durum görüntülenebilmektedir. Bu teknoloji tekrar ameliyatriskini azaltmaktadır.
Anevrizma, genel anlamda vücuttaki atardamarlarda ve aortdamarlarında oluşan çıkıntı ve baloncuklardır.
Beyin anevrizması beyindeki kandamarlarında çıkıntı ya da balonlaşma olmasıdır. Beyin anevrizmaları atardamarduvarında incelme nedeniyle oluşurlar.
Beyin MR ya da tomografisine bakıldığında bu çıkıntıya da balonlaşmalar genellikle dalında asılı meyve görüntüsü verirler.
Beyin anevrizması olan her 10kişiden birinde de baloncuğun patlaması sonucu, beyin kanaması gelişir. Çokşiddetli baş ağrısı, çift görme ve göz kapağı düşüklüğü beyin kanaması belirtileridir.
Her ne kadar beyin anevrizmaları endişe verici olsa dabirçok beyin anevrizmasın belirti vermez ve sağlık sorunlarına neden olmaz.Ancak ailede anevrizma öyküsü varsa düzenli sağlık kontrolünden geçmek veilerde oluşabilecek sorunlara karşı önem almak çok önemlidir.
Anevrizmaların nedeni tam bilinmese de sigara, yüksektansiyon ve ailesel etkenlerin rol oynadığı tahmin ediliyor.
Nedenleri
Birçok etken atardamar duvarında zayıflamaya yolaçarak anevrizma gelişimine sebep olabilir. Beyin anevrizmaları erişkinlerdesık görülür. Ayrıca kadınlarda erkeklere oranla daha sık görülür.
- İleri yaş (40 yaş sonrası)
- Sigara kullanımı: Sigara damaryapısını eskiterek, zaten var olan sorunun daha da erken gelişmesine vekanamaya neden olabilir.
- Ateroskleroz (damar sertliği)
- Uyuşturucu madde kullanımı(özellikle kokain)
- Kafa travmaları ve diğer travmalarsonrası damarların zedelenmesi
- Kanser ya da kafa ya da boyundatümör varlığı
- Alkolizm
- Bazı kan enfeksiyonları
DoğumsalRisk Faktörleri
- Bağ doku hastalıkları (Ehler- Danloshastalığı gibi)
- Polikistik böbrek hastalığı
- Romatizmal hastalıklar
- Marfan Sendromu
- Aort koarktasyonu
- Beyinde arteriovenöz malformasyon(beyin damar yumağı) olması
- Ailede daha önce beyin anevrizmasıgeçiren kişi olması.
Belirtiler
Beyin anevrizmaları iki şekilde belirtilerinigösterebilirler. Bunlardan birincisi, kitle etkisi nedeniyle beyin dokusundaherhangi bir bölgeyi sıkıştırması sonucunda ortaya çıkar. Böyle durumlardasıkıştırılan bölgenin fonksiyonu tam olarak yerine getirilemez ve ilgiliaksaklıklar ortaya çıkar. Örneğin anevrizma göz kapağını hareket ettiren önemlibir sinirin yanında oluşabiliyor.
Anevrizmanın bu sinire baskı yapması sonucu dahastanın göz kapağında düşüklük ya da göz bebeğinde büyüme gelişebiliyor. Bunedenle göz kapağındaki düşüklük anevrizmanın habercisi olabileceği içinmutlaka dikkate alınması gerekiyor.
Yırtılmamış anevrizma küçükse hiç semptomvermeyebiliyor. Ancak büyük yırtılmamış anevrizmalar beyin dokusu ve sinirlerebaskı yaparak şu belirtileri verebilir:
- Göz arkasında ağrı
- Geniş göz bebeği
- Görme alan bozuklukları, çift görme
- Yüzün bir tarafında uyuşma,kuvvetsizlik, paralizi (yüz felci)
- Göz kapağında düşme
İkincisi ise anevrizmanın patlamasıyla ortaya çıkan,ilkine göre daha şiddetli, kanama bulgularıdır.
Şiddetli baş ağrısı, kanamaya yol açmış beyinanevrizmasının ilk belirtisidir. Hastalar, baş ağrısının daha önceyaşamadıkları şiddette geliştiğini belirterek, “Kafamın içinde sanki bir şeypatladı” der.
Beynin çevresindeki zar tabakasının altında sutabakası mevcuttur. Kanama da bu suyun içine doğru akar ve beynin suyunundolandığı her yere yayılır. Beyin suyunun dolaşımını bozması sonucu kafaiçindeki basınç artar. Beyin anevrizmasında baş ağrısı da bu yüzden oluşur.Ağrının yanı sıra, aşağıdaki belirtiler de görülebilir:
- Bulantı, kusma
- Çift ve bulanık görme
- Konfüzyon: Bellek, algılama vedikkatte bozulma
- Işık hassasiyeti
- Nöbet
- Bilinç kaybı
Bel Ağrıları
Bel ağrısı, ağrıma, acıma, yanmaveya batma şeklinde, keskin veya ağır hissediliyor olabilir. Yeri bazıdurumlarda noktasal olarak belirlenebilirken, bazı durumlarda dağınık ve yeritam tespit edilemez şekildedir. Hafif veya ağır olabilir, iniş çıkışlarsergileyebilir.
Ağrı, kemik, kıkırdak, kas, eklemkapsülü, bağ, disk veya damar kaynaklı olabilir ve her zaman kesin sebep ortayakonulamayabilir. Bazı durumlarda altta yatan ana ağrı sebebi ortadan kalktığıhalde bir kez uyarılmış olan sinir uçlarının sinyal göndermeye devam etmesinedeniyle ağrı devam edebilir. Stresin de bel ağrılarının sebebinde önemli biryer tutması kaynağın tespit edilmesini zorlaştırabilir.
Bel ağrısı, hangi dokudankaynaklanırsa kaynaklansın, ilgili dokular yer değiştirerek veya genişleyipkalınlaşarak sinirler üzerinde bası yapar hale gelir ise bacak ağrısı,uyuşması, ısınması ve idrar kaçırma gibi problemleri beraberinde getirebilir.
Akut Bel Ağrısı Nedir?
6 haftadan kısa süredir var olanağrılardır. Belirli bir aktivite veya kaza sonrası başlayabileceği gibi,aktiviteden tamamen bağımsız da olabilir. İnsanların %80’i yaşamları boyunca enaz 1 kez ciddi bir bel ağrısı atağı geçirirler. Çoğu zaman ağrı, kendiliğindenazalır. Yarıya yakını 2 hafta içerisinde tamamen iyileşecektir. 6 haftada isekişilerin %80’inde bel ağrısı tamamen geçer. Bir kez ciddi bel ağrısı yaşayankişilerin %30’u tekrarlayan ataklar geçirecek veya kronik ağrı yaşayacaktır.
Kronik Bel Ağrısı Nedir?
3 aydan uzun süredir var olan belağrılarıdır. Var olan doku irritasyonu, ortamdaki sinir uçlarını uyararak ağrıyapar. Vücudun verdiği tepki ile gelişen yangı (inflamasyon) ve şişlik deağrıya katkıda bulunabilir. Genel olarak bölgeye olan kan akımı ve oksijenlenmede azalmıştır.
Bu durum ağrıyı oluşturan bölgedekizararlı atıkların da atılmasını zorlaştırmaktadır. Uygun tedaviyi belirlemekiçin olası ağrı kaynakları titizlikle araştırılmalıdır.
Bel Ağrısı ve Aktivite
Genellikle, günlük aktivitelerdenkaçınmak, yatarak vakit geçirmek gerektiğine inanılır. Fakat özellikle akutağrılarda ‘tolere edilebildiği ölçüde’ aktif kalmak önerilmektedir. Aktivitenindevamı, kan akımını hızlandırır, inflamasyonu ve kas gerginliğini azaltır.
Yürüme gibi basit kardio çalışmalarısonrasında genelde kişiler kendilerini daha iyi hissettiklerini ifade ederler.Ağırlık kaldırma, yarışmalı ve kontakt sporlar gibi aktivitelerden isekaçınılmalıdır.
Soğuk veya sıcak uygulama değişikdurumlarda faydalı olacaktır. Sıcak uygulama kasların gevşemesini deartırabilir. Fakat bu uygulamaların uzun dönemli iyileşmeye olan katkıları tamolarak gösterilememiştir.
Bel Ağrısının Sebepleri:
Yaralanmalar
Omurga kırıkları en sık olarak omurganın en hareketlibölgesi olan 12. sırt omuru ve 1. bel omurunun birleşim bölgesinde oluşur. Gençkişilerde genel olarak yüksekten düşme, trafik kazası, ateşli silah yaralanmasıgibi yüksek enerjili yaralanmalar nedeniyle ortaya çıkarken, kemik yoğunluğuazalmış yaşlı kişilerde ise düşük enerjili travmalar sonrasında bilegörülebilir.
Sıklıkla sadece omurganın ön kısmı etkilenir ve çökmekırığı olarak tabir edilir. Omurganın orta ve arka kısımlarının da kırılmasıpatlama kırığı olarak bilinir ve kırılan parçaların omurilik üzerine baskıyapması nedeniyle kısmi veya tam felce neden olabilir. Omurga üzerine binen yükdaha fazla ise, omurları bir arada tutan yumuşak dokuların da etkilenmesi ilekırıklı çıkıklar meydana gelebilir.
Omurga kırıklarında korse, alçı, çeşitli çimentolamateknikleri ile kemik güçlendirme yapılabileceği gibi açık veya kapalı cerrahide yapılabilir.
Belfıtığı
Ağır kaldırma, uzun süre eğilerek çalışma veya aynıpozisyonda kalma, fazla kilo, uzun süren stres, çok doğum vb. sebepler ile belbölgesinde oluşan ani veya süreğen şiddetli zorlamalar sonucu omurlararasındaki diskin koruyucu dış kısmının yırtılarak diskin yer değiştirmesi vesinirleri sıkıştırması ile oluşur.
Fıtığın yerine ve tipine göre bel ağrısı veya bacakağrısı daha ön planda olabilir. Hareket kabiliyetinde kısıtlanma, yürümemesafesinde kısalma, oturmada güçlük çekme, idrarını tutamama ve iktidarsızlığasebep olabilir.
Streskırığı ve bel kayması
Alt bel bölgesinde artmış hareketlilik sonucutekrarlayan mikrotravmalar ile spondilolizis adı verilen stres kırıklarıgelişebilir. Uzun süre iyileşmeyen bu kırıklar gençlikte genellikle ağrılıiken, erişkin hayatta sorun yaratmayabilir.
Oluşan bu stres kırıkları nedeniyle bir üstteki omuralttakine göre öne doğru yer değiştirerek spondilolistezis adı verilen belkaymasına sebep olabilir. Bel kayması stres kırıkları dışında başka nedenlerlede ortaya çıkabilir.
LomberDahl Kanal
Omurga içerisinden geçen omurilik bacaklara duyu vekuvvet taşır. İdrar ve gaita tutmayı kontrol eder. Disk yüksekliğinin azalması,omurlar arası eklemlerin kemiklerinin, kapsüllerinin veya bağlarınınkalınlaşması ve bel kayması gibi durumlar omuriliğin içinde geçtiği kanalınçapını daraltarak spinal stenoza, yani dar kanala sebep olabilir.
Tipik şikâyet, belli mesafe yürüdükten sonrabacaklarda kuvvet veya his kaybı gelişmesi veya uyuşma karıncalanmalarşeklindedir. Öne eğilmek ve oturmak kanal çapını artırdığı için şikâyetlerazalabilir veya ortadan kalkabilir. Fakat belli mesafe yürüdükten sonra tekraredecektir.
Enfeksiyonlar
Omurga enfeksiyonlarının %50-60’ı bel bölgesindegörülür. Sigara içme, beslenme bozuklukları, obezite, diyabet, HIV ve çeşitlikanserler omurga enfeksiyonu riskini artırır.
Bakteri, virüs ve mantarlar nedeniyle gelişebilir.Omurga kemikleri, diskler, dura adı verilen sinir zarları ve çevre dokularetkilenebilir.
Omurga enfeksiyonları, geçirilmiş omurga cerrahisisonrasında da gelişebilir. Ameliyat sonrası erken veya geç dönemde yaradandevam eden akıntı olması, yara yerinde kızarıklık, hassasiyet olması ve ateşgibi bulgular olması omurga enfeksiyonun habercisi olabilir.
Tümörler
Kemik, yumuşak doku veya sinir kaynaklı olabilir. İyiveya kötü huylu olabilir. Birincil olarak omurga ve omuriliği oluşturanhücrelerden kaynaklanabileceği gibi, vücudun farklı yerindeki bir tümörden(meme, prostat vs.) sıçrayarak gelebilir ve bu durum metastaz olarak adlandırılır.
Yerine ve tipi göre, sadece tümörün kendisinin veyaçevresindeki sağlam dokularla birlikte geniş olarak çıkartılması gerekebilir.Metalik implantlar ile sabitleme, kafes ve çimento kullanma da gerekliolabilir.
Kemik erimesi, romatizmal hastalıklar, yansıyanağrılar, stres ve çeşitli metabolik durumlar da bel ağrısı sebebi olabilirler.
Üveit nedir?
Üveit gözdeki uvea tabakasının birkısmının veya tamamının iltihaplanması olarak adlandırılır. Enflamatuar birhastalıktır. Uveanın iltihabı gözdeki tüm dokuları olduça fazla şekildeetkiler.
Uvea tabakası ise gözdeki iris,koroid ve silier cisimden oluşan, sürekli ve fibroz bir tabakadır. İristabaka göze renk verme işlevi bulunan tabakadır. Koroid tabaka gözübesleyen, ince kan damarlarıyla kaplı olan ve gözü çevreleyen tabakadır.Siliyer cisim ise irisle ve koroid tabakayla doğrudan ilişkide bulunan ayrıcalensin şeklinin kontrolünde görevli olan tabakadır.
Genellikle ani şekilde başlayanüveit kalıcı körlüğe de neden olabilir. Bu nedenle ciddi bir hastalık olduğusöylenir. Dünya üzerindeki gelişmiş olan ülkelerde görme kaybının en sıkrastlanan 3. nedeni olarak bilinir.
Bu hastalık bazı durumlarda tedaviyeolumlu yanıt vererek iyileşebilirken, bazen de kronikleşebilir hatta iyileştiğihalde nüksedebilir. Birçok hastalık gibi üveit hastalığı için de erken tanı vedoğru tedavi çok önemlidir. Aksi takdirde hastalığın tedaviye olumlu yanıtverme olasılığı azalır.
Üveithastalığındaki belirtilerin aniden fazlalaşmasına yani alevlenmesine üveitatağı denilir. Üveit hastalığı gözde iltihaplanmanın bulunduğu bölgeye göre 3’eayrılır. Eğer iltihaplanma irisin veya siliyer cismin yakınında yani gözün önkısmında bulunuyorsa buna ön üveit denir. Ön üveite iridosiklit de denir.Ön üveitte tedavi daha kolaydır ve olumlu yanıt alma olasılığı daha fazladır.Fakat iltihaplanma koroid tabakaya yakın olan kısımda gerçekleşmişse; buna arkaüveit denir ve tedavisi daha zordur hatta tedavi edilmediğinde kalıcı körlüğede neden olabilir. İltihabın siliyer cismi ve retina çevresini etkilemesidurumunda ise intermediyer üveit oluşur. Eğer bu hastalıkta uvea tabakasındabulunan her katmanda iltihaplanma görülüyorsa buna panüveit adıverilir.
Üveitin nedenleri nelerdir?
Üveit hastalığının sorumlu etkenlerihastaların %30-40’ında tespit edilemez ve bunlar idiyopatik olarakadlandırılır.
- Bazı üveithastalıkları virüsler, mantarlar veya farklı parazitler sonucunda oluşabilir,bazıları ise vücudun herhangi bir yerinde bulunan hastalığın gözü etkilemesisonucunda oluşur. Gözde üveite neden olan hastalıklara örnekolarak sifiliz, tüberküloz, bruselloz, herpes ve AIDS verilebilir.Aynı zamanda otoimmün veya kolajen doku kaynaklı ortaya çıkan bazı hastalılarda üveite neden olabilir. Bu hastalıklar arasında Behçet hastalığı,sarkoidoz, ankilozan spondilit ve romatoid artrit gibi hastalılar vardır.
- Crohn hastalığıveya ülseratif kolit gibi sindirim sisemiyle alakalı olan bazı hastalıklar daüveit nedeni olarak söylenebilir.
- Gözyaralanmaları, göz travması, göz ameliyatları da üveit nedenleri olaraksayılır.
- Bazı kanserçeşitleri (lenfoma gibi) de vücutta metastaz yaparak gözü etkiler ve üveiteneden olabilir.
Üveit hastalığı genellikle vücuttakibaşka rahatsızlıklara işaret ettiği için mutlaka hastanede doktor kontrolündetahlillerinin yapılması aynı zamanda hastanın tıbbi hikayesinin de ayrıntılı vedoğru şekilde alınması gerekir. Bu sayede altta yatan bir hastalık varsa onunteşhisinin konulması sağlanır.
Üveitin belirti ve bulguları nelerdir?
- Görüşünbulanıklaşması,
- Gözdekikızarılık,
- Göz ağrısı,
- Gözünsıklıkla yaşarması,
- Kamaşma,
- Işığa karşıhassasiyet gelişmesi,
- Göz önündeuçuşan siyah noktalar görülmesi,
- Görmedeazalma olarak söylenebilir.
İltihabın gözdeki bulunduğu bölgeyegöre hem hastalığın ciddiyeti hem de belirtileri değişiklik gösterir. Örneğinarka üveit durumunda genellikle bulanık görme ve görme azalması gibibelirtiler görülür. Eğer bu hastalık gözde bulunan sinirleri veya merkezi birbölgeyi etkilemişse görmede ani şekilde azalma görülebilir ve böyle bir durumdatedavi asla geciktirilmemelidir. Geciktirildiği takdirde görmede oluşan aniazalma zamanla körlüğe neden olabilir ve kalıcı körlük durumuna kadar ilerlemegösterebilir.
Bu belirtiler üveit hastalığındabazen ani şekilde ortaya çıkarken bazen çok yavaş şekilde kendini fark ettirir.Ani şekilde ortaya çıkan üveit hastalığında belirtiler de hızlı bir şekildekötüleşebilir. Hastalık ayrıca iki gözde aynı zamanda başlayabilir veya farklızamanlarda da bu hastalık iki gözde görülebilir.
Kişilerde üveite neden olan risk faktörleri nelerdir?
- Genetik Yatkınlık: Kişiye önceki nesillerinden aktarılan genlerinde bu hastalığa karşıyatkınlık bulunması sonucunda kişilerde üveit görülme olasılığı artar.
- Enfeksiyon: Vücudunfarklı bölümlerinde görülen bazı rahatsızlıklar da gözü de etkileyerek üveithastalığına neden olur.
- Kişinin Otoimmün veya Enflamatuar Hastalık Öyküsünün Bulunması: Kişide Behçet hastalığı,ankilozan spondilit, sarkoidoz, psöriatik artrit, Crohn hastalığı ve ülseratifkolit gibi hastalıkların görülmesi üveit riskini arttırır.
- Kişinin Göz Travması Öyküsü Bulunması: Gözde yaralanma gibi durumlaroluşması üveite neden olabilir hatta bazen gözdeki yaralanmanın iyileşmesisonrasında da üveit gelişebilir.
Üveit hastalığı nasıl teşhis edilir?
Üveit hastalığının şiddeti kişidenkişiye, altta yatan nedene ve gözdeki iltihabın bulunduğu bölgeye göredeğişebilir fakat bu hastalık hangi şiddette bulunursa bulunsun acil şekildetanı konulmalı ve doğru şekilde tedavi edilmelidir. Hastalar tarafındanaciliyeti bulunan bir hastalık olduğuna dikkat edilmelidir.
Tedaviye veya tanı konulmasına geçkalındığı takdirde göz bebeğinde şekil bozukluklarıoluşması; katarakt, göz tansiyonunun yükselmesi (glokom) gibi kalıcı yanetkiler oluşabilir ki bu kalıcı yan etkiler kişinin yaşam kalitesini ciddiderecede etkiler.
Üveit belirtilerini kendinde farkeden kişi ilk olarak hemen üveit konusunda uzman olan bir göz doktorunamuayeneye gitmelidir. Uzman doktor bu muayenede hastanın göz ve diğer hastalıkdurumlarının ayrıntılı şekilde bilgisini almalıdır ve ayrıntılı bir gözmuayenesi de yapmalıdır. Bunu asla ihmal etmemelidir. Kendi isteğine göreilaç kullanmamalıdır veya belirtilerin kendiliğinden geçmesini beklememelidir.İlk muayene için geç kalmak yukarıda sayılan kalıcı hasarlara nedenolabilir.
Üveitin birkaç çeşidi bulunurve bu çeşitler arasında bazılarının teşhisi çok kolay bir şekildekonulabilirken bazılarının teşhisinde zorluklar yaşanabilir. Kolaylıklahastalığın teşhis edilmesi durumunda dahi gözün arka bölümünde bir iltihaplanmasöz konusu ise görmenin ne oranda etkilendiğinin tespit edilmesi,uygulanan tedavinin etkili olup olmadığının anlaşılabilmesi ve tedavininetkinliğinin izlenebilmesi için göz anjiografi (FFA), ultrasonografi gibibazı teknikler kullanılması gerekir.
Üveit hastalığının teşhisinde bazenbazı özel göz tetkikleri gerekebilir. Bu tetkiklere örnek olarak floreseinanjiografi, optik koherens tomografisi (OKT) verilebilir.
Teşhis edilen üveit hastalığınınözelliklerine göre ve belirtilerine göre hekim hastadan göz sıvısındanözel incelemeler (PCR), kan tetkikleri, görüntüleme tetkikleri de isteyebilir.Bu hastalıkta teşhis aşamasında başka uzmanlık alanında bulunan doktorlarlakonsültasyon yapmak da oldukça önem taşır.
Üveit tedavisi nasıl yapılır?
- Öncelikliolarak üveit bir hastalığa bağlı olarak oluşmuşsa o hastalığın tedavi edilmesigereklidir.
- Buhastalığın görüldüğü kişilerde genelde güneşe karşı oluşabilecek hassasiyettenveya güneşin hastalığı olumsuz yönde etkilemesinden korunmak için güneş gözlüğükullanılması önerilir.
- Bu hastalıktahastanın aktivitesinde genellikle bir kısıtlanma gerekmez. Fakat hastanıntedavi için kullandığı bazı göz damlalarının göz bebeğini büyütmesi ve görmedebüyük zorluklara yol açması nedeniyle dikkat gerektiren işlerden kaçınmaktafayda vardır.
- Kortizon tedavisi uygungörülen hastalarda tuzsuz diyet uygulaması yapılır.
- İlaçolarak göz damlaları, kortizonlu tabletler ve iğneler genellikle buhastalığın tedavisinde kullanılan tedavi edicilerdir.
- Tedaviaşamasında da hastaların düzenli olarak izlenmesi gereklidir çünkü bazı önemlisayılabilecek bulgulara bu izleme sayesinde rastlanır. Bu önemli bulgularkişinin tedavisine yön verir. Bulgulara göre bazen kişide tamamen farklı birtedavi yöntemi bile uygulanabilir.
Şaşılık nedir?Belirtileri, nedenleri ve tedavi yöntemleri nelerdir?
Şaşılık nedir?
Sağlıklı bireylerde her iki göz,birbirine paralel ve uyumlu olarak çalışır. Çeşitli nedenlere bağlı olarakgözler arasındaki bu paralelliğin bozulması, şaşılık olarak adlandırılır. Şaşıbireylerde gözlerden biri düz bakarken diğer göz yukarıya, aşağıya, içe veyadışa kayar. Daha ağır durumlarda ise gözlerden her ikisinde birden kaymagörülebilir. Şaşılığın nedenine bağlı olarak değişmekle birlikte bu kaymalargeçici veya sürekli olabilir.
Şaşılık belirtileri nelerdir?
Şaşılık, genellikle çocuklukdöneminde ortaya çıkan bir hastalıktır. Hastalığın en temel belirtisi, düzbakmayan bir gözdür. Şaşı bireyler bir noktaya baktıkları sırada bir gözleridüz iken diğer göz kayarak farklı bir açıya yönelir. Çocuklarda şaşılık güneştetek gözünü kapatma, veya her iki gözü kullanabilmek adına başı öne eğme gibidavranışlarla kendini belli eder. Bunların haricinde yaygın olarak görülenşaşılık belirtileri şunlardır:
- Gözlerdesulanma
- Baş ve gözağrısı
- Çift görme
- Üç boyutlugörme yeteneğinin kaybolması
- Baş ve gözünbir yana çevrilerek bakılması
- Bulanıkgörme
Şaşılık nedenleri?
Her iki gözün dış kısmına yapışıkolarak bulunan ve gözün aşağı, yukarı, sağa ve sola hareket ettirilmesini sağlayanaltılı kas gruplarından bir veya birkaçında oluşan kuvvet azalması ya daartması sonucunda bu kaslar arasında uyumsuzluk sorunu oluşur. Bu da şaşılığayol açan etmenler arasında yer alır. Şaşılığın bilinen diğer nedenleri iseşunlardır:
- Genetikyatkınlık
- Serebralpalsi (beyin felci) hastalığı
- Downsendromu ve diğer kalıtsal kromozom bozuklukları
- Çocuklukdöneminde geçirilen kaza, travma ve ateşli hastalıklar
- Beyintümörleri
- Hidrosefali
- Hipertansiyon
- Diyabethastalığı
Şaşılık çeşitleri nelerdir?
Bireyde yol açtığı göz kaymasınıntürüne göre şaşılık; içe kayma, uyumsal içe kayma ve dışa kayma şeklinde üçfarklı türe sahiptir. Oluşum sebebine göre ise hastalık temel olarak aşağıdakitürlere ayrılır:
- Doğumsalşaşılık
- Kasfelçlerine bağlı şaşılık
- Kırma kusurunabağlı şaşılık
- Yetişkinlikdöneminde görülen şaşılık
- Gizlişaşılık
Şaşılık teşhisi nasıl konulur?
Şaşılık tanısı, hastalarda klinik göz muayenesisonucunda rahatlıkla konulabilir. Ailede şaşılık vakası bulunan çocuklardahastalığın görülme olasılığı daha yüksektir. Özellikle çocukluk dönemindehastalığın erken teşhis edilerek tedavi edilmesi, başarı oranını oldukçaartırır. Bu nedenle çocukların 4 yaşından önce bir veya birkaç kez göztaramasından geçmesi büyük önem taşır.
Şaşılık tedavi yöntemleri nelerdir?
Şaşı olduğundan şüphelenilen veyaşaşılık teşhisi konulmuş olan hastalarda öncelikli olarak tam ve detaylı birgöz muayenesi yapılmalıdır. Bu muayene ile şaşılığın türü, oluşum nedeni, gözkaymasının derecesi ve gözde herhangi başka bir hastalık bulunup bulunmadığıbelirlenmelidir. Uygun bireylerde cerrahi operasyon ile şaşılığın düzeltilmesimümkün olabilmektedir. Göz kayması bebeklik döneminde ve özellikle ilk 6 aylıksüreçte oluştuysa hekim önerisi doğrultusunda genellikle cerrahi operasyonladüzeltme işlemi uygulanır ve oluşan göz tembelliği tedavi edilir. İlk iki yaşiçerisinde oluşan ve hipermetropiye bağlı olarak oluşan göz kaymalarında gözlükkullanımı ve destekleyici göz damlaları ile tedavi denenebilir. Bu durumdagözde tembellik oluşumunun önlenebilmesi adına bir gözün kapatılması da tercihedilebilir.
Şaşılık hastalığında uygulanan tümtedavi yöntemleri, çocukluk döneminde daha yüksek başarı oranına sahipolduğundan hastalığın erken teşhis edilerek tedaviye başlanması çok önemlidir.Yapılan göz muayenesi sonucunda hastalığın teşhisi konulan kişilerde doğru birtedavi süreci sonucunda göz kayması sorunu tedavi edilebilir bir durumdur. Eğersizde veya çocuğunuzda şaşılık hastalığı ya da şüphesi var ise, derhal birsağlık kuruluşuna başvurarak göz taraması yaptırmalısınız.
Gözkapağının altında ya da üstünde oluşan kistler, şalazyon olarak adlandırılır.Gözde bulunan yağ bezlerinin tıkanması ya da iltihaplanması ile oluşanşalazyon, ağrısızdır. Bu kistler kısa süre sonra kendiliğinden geçebilir. Gözdeçıkan şalazyon kistleri kimi zaman arpacık ile karıştırabilir. Ancak bu ikirahatsızlığın arasında farklar bulunur. Şalazyon belirtilerini, nedenlerini veevde uygulanabilecek basit tedavi yöntemlerini bu yazıda inceleyebilirsiniz.
Şalazyon (Göz Kapağı Kisti) Nedir?
Kirpiklerinköklerinde bulunan meibomian yağ bezlerinin kanal ağzının tıkanması, şişmesiveya iltihaplanması ile göz kapaklarında yuvarlak ve sert bir kitle oluşur.Şalazyon adı verilen bu kist üst ya da alt göz kapağında gelişebilir. Şalazyonsıklıkla arpacık ile karıştırılır. Şalazyon kistleri bakteriyel bir enfeksiyondeğildir ve ağrısız olur. Şalazyondan farklı olan arpacık ağrılıdır vebakteriyel bir enfeksiyondan kaynaklı ortaya çıkar. Şalazyon, göz kapağı kistiveya meibomian kisti olarak da adlandırılır. Bu kistler, kadın ve erkeklerdeaynı sıklıkta görülür. Çocuklara oranla yetişkinlerde daha sık rastlananşalazyon, tedavi edildikten sonra nüks etme riski taşır.
Şalazyon (Göz Kapağı Kisti)Nedenleri
Meibomian yağbezleri, gözlerin ıslak ve nemli kalmasını sağlar. Bu yağ bezlerindeki tıkanmasonucunda ortaya çıkan şalazyon oluşumunu tetikleyen bazı faktörler vardır.Özellikle göz ve göz çevresinin temizliği şalazyon oluşumunun engellenmesindeönemlidir. Kirli eller ile göz kapaklarına dokunmak, eski veya sağlıksız makyajmalzemeleri kullanmak, göz makyajını temizlememek gibi göz ve çevresinde kirbirikimine sebep olabilecek alışkanlıklar; gül hastalığı (akne rozasea),seboreik dermatit, kronik blefarit gibi cilt ve göz hastalıkları şalazyonoluşmasında risk faktörleridir.
Şalazyon (Göz Kapağı Kisti)Belirtileri
Gözkapaklarında oluşan kistler ile karakterize olan şalazyonun genel belirtilerişu şekilde sıralanabilir:
- Göz kapaklarında ya da göz kenarında ağrısız bir şişlik
- Göze dokunulduğunda ele gelen çıkıntı
- Bulanık görme
- Gözde yaşarma
- Göz kapağında ağırlık
- Işığa karşı hassasiyet
- Göz kapağında kabuklanma
- Enfekte hale gelen şalazyon bölgesinde kırmızılık, şişlik ve ağrı
Şalazyon (Göz Kapağı Kisti) Tedavisi
Şalazyon,tedavi gerektirmeden kendiliğinden kısa sürede yok olabilir. Gözde oluşanrahatsızlığın ilerlemesini durdurmak ve iyileşmeyi hızlandırmak için isebaşvurulan göz doktoru tarafından bazı tedavi yöntemleri uygulanır. İlaçtedavisinde göz damlaları ve antibiyotikler kullanılır. Günde 4-5 defa, 10-15dakika yapılacak olan sıcak kompres ise salgı bezlerinin rahatlamasını sağlar.Sıcak kompres yapıldığı esnada yavaşça göz kapağına masaj da yapılabilir.
Ancak geçmeyenşalazyon, göz bozukluğuna ya da astigmata yol açıyorsa cerrahi müdahalegerekebilir. Lokal anestezi altında yapılabilen şalazyon ameliyatı, oldukçakısa süreli bir işlemdir; günlük hayatı etkilemez ve hasta aynı gün içerisindetaburcu edilir. Cerrahi müdahale sonrasında hafif bir şişlik veya kızarıklıkgözlemlenmesi olağandır.
Katarakt nedir?
Katarakt sıkça yaşa göre sınıflandırılan birhastalıktır. Doğuştan gelen katarakta konjenital katarakt, Yaş ile birlikteortaya çıkan tipe ise senil katarakt denir. Gözün içinde yer alan, sinir vedamar içermeyen mercek üzerinde bulanık kısımların oluşması, saydamlığınıkaybetmesi, kahverengi ve sarı renklenmelerin oluşmasıyla ortaya çıkan, görmeduyusunun azalması ile sonuçlanan hastalıktır. Katarakt gözlerin herikisinde ya da sadece birinde görünebilse de çoğunlukla bir gözdiğerine göre daha fazla etkilenir. Normal koşullarda saydam olan mercek, ışığıgözün arkasına ileterek net bir şekilde görme duyusunun çalışmasını sağlar.Ancak merceğin bir kısmının bulanıklaşması durumunda ışık yeteri kadar içerigiremez ve görüş etkilenir. Tedavi edilmeyen durumlarda bulanık alanlargenişler ve sayı olarak artar. Bulanıklık arttıkça görüş daha fazla etkilenirve kişiyi günlük işlerini yapamaz hâle getirir.
%90 oranla yaşa bağlı olarak gelişenkatarakt, bazı durumlarda sistemik hastalıklar, bazı göz hastalıkları, ilaçkullanımı, ya da travmalar sonucunda ya da doğumsal olarak yeni doğanbebeklerde ortaya çıkabilir. Doğuştan gelen konjenital katarakt, eğer bebeğingöz bebeğini tamamen kapatacak şekilde ise hızla opere edilmelidir. 3 yaşınaltındaki bebeklerde gözün fiziksel gelişimi tam olarak tamamlanmadığındanoperasyon sırasında lens implantasyonu yapılmaz. Yaşlanmaya bağlı olarakgelişen senil kataraktın, %50 oranında genetik geçişli olduğu bilinse de henüzbu duruma yol açan gen tespit edilememiştir. Bu yüzden 40 yaş ve üzeribireylerin 2 ile 4 yıl aralıklarla ayrıntılı göz muayenesi yaptırmasıönemlidir. 55 yaşından sonra 1 ile 3 yıl; 65 yaşından sora ise 1 ile 2 yıldabir uzman bir hekime muayene olmaları önerilir.
Katarakt belirtileri nelerdir?
Belirtiler genellikle yaşınilerlemesi ile ortaya çıkar. Başlangıç döneminde belirti göstermeyebilir. Gözmerceğinin bulanıklaşması gün geçtikçe artar ve bu durum diğer kişilertarafından fark edilir. Yaygın olarak, görüşün net olmaması, bulanıklaşması,dumanlı ve puslu olması belirtiler arasında yer alır. Bazı durumlarda görüşünnet olmadığı bölgelerde lekeler görülebilir; ışığın fazla ya da yetersiz olduğudurumlarda görme daha fazla bozulabilir. Katarakt, renklerin daha solgun, dahaaz keskin olmasına sebep olabilir. Gazete ve kitap okumak, televizyon izlemek,araç kullanmak güçleşir. Nadir olarak çift görme olabileceği gibi karanlıktakisokak lambası ya da araç farı gibi güçlü ışık kaynaklarının etrafında hâlegörülebilir. Diğer bazı belirtileri şöyledir:
- Uzağı veyakını görememe
- Işıktanşikayet ve kamaşma
- Güneşligünlerde görmenin bozulması
- Bulanıkgörme
- Renklerinzor ve soluk algılanması
- Gözyorgunluğu ve baş ağrısı
- Gözlüknumarasının sık değişmesi
- Gözlükihtiyacının azalması
- Gözlüksüzyakını daha iyi görme
- Gecegörüşünde azalma
- Derinlikhissinin kaybı
Katarakt nedenleri
Gözün iris denen renkli kısmınınarkasında bulunan göz merceğini oluşturan kristalin adlı proteinlerde kimyasaldeğişiklikler ve proteolitik ayrışmalar oluşur. Bunun sonucunda yüksek molekülağırlıklı protein kümeleri oluşur ve sisli, lekeli, bulanık görme ortaya çıkar.Bu kümelenmeler zaman içinde artarak ışığın göz içinde yer alan merceğegirmesini engelleyen bir perde oluşturur ve göz saydamlığını azaltır. Gözdeekelenmeler oluşturur. Bu kümelenmeler ışığın dağılmasını engelleyerek,görüntünün retinaya düşmesini engeller. Ancak ailede katarakt hikayesininvarlığı, farklı sağlık sorunları ve hastalıklar, genetik bozukluklar, geçirilengöz ameliyatları, gözlerin uzun süre güneş ışığına maruz kalması, şekerhastalığı, uzun süreli steroid ilaçlarının kullanımı, göz travmaları ve üveittarzı göz hastalıkları gibi pek çok durumdan da kaynaklanabilir.
Katarakt tedavisi
Uzman hekim tarafından dinlenen öyküsonrası oftalmoskop ile göz muayenesi yapılır. Oftalmoskop yoğun bir ışık ilehekimin, göz içini ayrıntılı olarak görmesini sağlayan bir cihazdır. Bu sayedegöz merceğinin ne kadar etkilendiği anlaşılır. Bazı durumlarda hastanın hiçbirşikayeti olmasa bile rutin göz muayenesi sırasında bu yöntemle katarakt farkedilebilir. Katarakt varlığı bu yöntemle anlaşılır ve tedavi süreci hakkındahasta bilgilendirilir. Katarakt, diyet ya da ilaç tedavisi ile önlenemez vetedavi edilemez. Tek seçenek cerrahi müdahaledir. Cerrahi endikasyonu, hastanıngörme düzeyine ve şikayetlerine bağlı olarak konur. Ancak katarakt ilk evrelerindeise gözlük kullanımı ile günlük işlerin yapılması sırasında oluşan şikayetlergeçici olarak giderilebilir. Ancak ilerlemiş katarakt vakalarında ameliyat tekseçenektir.
Katarakt ameliyatı
Katarakt cerrahisi gelişen teknolojiile birlikte kolaylıkla ve hızlı bir şekilde yapılmaktadır. Göz çevresi,çoğunlukla lokal anestezi ile uyuşturulur. 2 ile 3 mm. gibi küçük bir tünelkesi oluşturulur ve fakoemülsifikasyon tekniği ile bulanıklaşan mercek,ultrasonik titreşimler ile parçalanarak çıkartılır. Ardından göz içine yüksekkalitede yapay monofokal ya da multifokal lens yerleştirilerek görme duyusuiyileştirilir. Katarakt operasyonunda takılan lens diğer görme kusurlarını dagiderdiğinden hastalar gözlüksüz olarak uzağı ve yakını görebilir. Operasyonyaklaşık yarım saat kadar sürer ve sonrasında 3 ile 4 hafta kadar göz damlasıkullanımı önerilir. Katarakt ameliyatından sonra hastanede yatış yapılmasınagerek yoktur. Her iki gözde de katarakt mevcut ise, hekimin önerdiği aralıklarile ameliyatlar gerçekleştirilir; iki göze aynı anda müdahale edilmez.Ameliyattan sonra bazı kısıtlamalar olsa da hastalar ilk günden itibaren gözünükullanabilir.
Katarakttan nasıl korunulur?
İrisin arkasında bulunan mercek,göze giren ışığı odaklayarak keskin ve net bir şekilde görmeyi sağlar. Yaşınilerlemesi ile birlikte göz içinde yer alan mercek kalınlaşır ve esnekliğinikaybeder. Esnekliğin kaybolması ile yakını ve uzağı odaklama problemlerigörülür. Mercek içinde yer alan dokuların bozulması, ve protein birikmesisonucu mercek üzerinde lekelenmeler oluşur ve bu durum ışığın dağılmasınıengeller. Böylece görüntü retinaya ulaşamaz ve görme duyusu bozulur ve hattatamamen görememe gibi problemler de oluşabilir. Katarakt oluşumunu tam olarakengellemek mümkün değildir. Ancak hastalığa yakalanma riskleri şu şekildeazaltılabilir:
- Gözlerigüneş ışığından korumak ve direkt olarak güneşe bakmamak
- Sigarayı bırakmak
- Sağlıklı vedengeli beslenme
- Şekerhastalığını kontrol altında tutmak
Göz tansiyonu(glokom) nedir? Belirti ve tedavi yöntemleri nelerdir?
Göz tansiyonu (glokom) kimlerde görülür?
Göz tansiyonu (glokom), her yaştagörülebilir. Ancak, 40 yaşın üzerindeki hastalarda daha sıklıkla görüldüğündenbu hastaların yılda bir defa göz tansiyonu kontrolünden geçmesi gerekir.Ailesinde göz tansiyonu olanlar ise daha sık kontrolden geçmelidir.
Göz tansiyonu (glokom) belirtileri nelerdir?
Hastaların büyük bir bölümündeherhangi bir belirti görülmez. Erken dönemde bazı hastalarda sabahlarıbelirginleşen baş ağrıları, zaman zaman bulanık görme, geceleri ışıklarınetrafında ışıklı halkalar görülmesi, televizyon izlerken göz etrafında ağrı,vb. belirtiler ortaya çıkabilir.
göz tansiyonu (glokom), birçok hastatarafından, ancak, ileri dönemde ve belirgin görme kaybı ortaya çıktığında farkedilir. Aile bireylerinde bulunan glokom hastalığı, ilerleyen yaşlarda görülenşeker hastalığı, miyopi, uzun süreli kortizon tedavisi, göz yaralanmaları vemigren glokom riskini artırır.
Diğer bir glokom tipi ise, ileriyaşlarda ani bir şekilde krizle ortaya çıkan dar açılı glokomdur. Şiddetli gözağrısı, görme azalması, gözde kızarıklık ve bulantı-kusma ile ortaya çıkar.Acil tedavi gerektirir. Bebeklikte ve çocukluk çağında izlenen türlerinde gözdesulanma, ışığa karşı hassasiyet ve gözde büyüme izlenir.
Göz tansiyonunda (Glokom) da erken tanının öneminedir?
Göz tansiyonu (glokom) da görmekaybı oluştuktan sonra geri dönüş olmadığından erken tanı önemlidir. Normal gözmuayenesi sırasında tespit edilen anormal göz içi basınç artışı, hastalığın ilkbelirtisi olabilir. Göz doktoru tarafında düzenli aralıklarla yapılanmuayeneler, glokomun erken tanı ve tedavisi için en iyi yöntemdir. Glokom,dikkatli bir göz muayenesi ile teşhis edilir. Teşhise yönelik göz muayenesindegöz doktoru, “tonometre” adı verilen bir aletle hastanın göz içi basıncınıölçer. Hastaya göz dibi muayenesi yaparak göz sinirlerini inceler. Gerekligörürse görme alanında kayıp olup olmadığını belirlemek için görme alanı testiyapar. RNFL, NFA veya HRT gibi görme siniri ve sinir lifi tabakasını inceleyenileri tetkikler de uygulanabilir.
Göz tansiyonu (glokom) nasıl tedavi edilir?
Göz tansiyonu (glokom), tanıkonulduktan sonra tamamen iyileştirilip ortadan kaldırılamaz; fakat birçokolguda uygun tedavi ile başarılı bir şekilde kontrol altında tutulabilir vegörme kaybının ilerlemesi engellenebilir.
Açık açılı glokom, öncelikle, göziçi basıncını düşüren çeşitli ilaçlarla tedavi edilir. Dirençli vakalarda veyaglokom tipine göre cerrahi tedaviler uygulanabilir. Bazı hastalarda birdenfazla cerrahi girişim de gerekebilir.
Kriz ile ortaya çıkan dar açılıtipinde ise tedavi çok acildir. Lazer tedavileri, kontrol altına alınamayanglokomda veya kapalı açılı glokomda kullanılabilir.
Glokom sinsi bir hastalıktır. Hersene göz tansiyonunuzu ölçtürmeyi unutmayınız.
Göz Alerjisi
Alerjik konjonktivit olarak da bilinen göz alerjisi oldukçayaygındır. Gözler kendilerini tahriş eden bir şeye (alerjen) tepkigösterdiğinde ortaya çıkarlar. Gözler, alerjenle savaşmak için histamin denilenbir madde üretir. Sonuç olarak, göz kapakları ve konjonktiva kırmızı, şiş vekaşıntılı hale gelir. Gözler akabilir ve yanabilir. Diğer konjonktivitçeşitlerinin aksine, göz alerjileri kişiden kişiye yayılmaz.
Göz Alerjisi Belirtileri
En sık belirtiler şunlardır:
- Kırmızı,şiş veya kaşıntılı gözler,
- Gözlerinyanması veya akması
- Işığaduyarlılık
Göz AlerjisiTedavisi
İlk ve en iyi seçenek göz alerjilerinitetikleyen maddelerle temastan kaçınmaktır. Yeterli olmadığı durumlarda şunlaruygulanabilir:
- Alerjenleriyıkamak için tuzlu göz damlaları
- Reçetesizsatılan ilaçlar veya göz damlası (kısa süreli kullanım)
- Doktorunvermiş olduğu reçeteli ilaçlar
- Doktorunyapabileceği alerji aşıları (immünoterapi)
Belirtiler alerjen ortadan kaldırıldığındaveya alerji tedavi edildikten sonra tamamen ortadan kaybolabilir.
ÇOCUKLARDA GÖZRAHATSIZLIKLARI NELERDİR?
Çocuklardagörülebilen birçok göz kusuru erken tanı ve tedavi ile başarılı bir şekildedüzeltilebilir ya da hafifletilebilir. Bununla birlikte çoğu hastalık, erkenbir aşamada dikkat çekmez ve bu nedenle de tanıda gecikme yaşanır. Gözkusurlarının çoğunluğu erken dönemde sadece bir doktor tarafındanbelirlenebilir. Bu nedenle çocuğunuzda herhangi bir anormallik fark etmesenizbile, ailenizde görme kusurları varsa bir göz doktorunu ziyaret etmenizitavsiye ederiz. Özellikle çocuğunuzu 2. yaşını tamamlamadan önce en az bir defagöz muayenesine götürmeniz erken tanı ve tedavi için anahtar rol oynayacaktır.
Ebeveynlerolarak çocuklarda en sık görülen göz hastalıkları ile ilgili bilgi sahibiolmak, erken tanı ve tedaviye atılan iyi bir adım olacaktır.
Gözümüzün en öndeki şeffaftabakasının (kornea) doğuştan şekil bozukluğudur. Normalde korneanın portakalgibi yuvarlak bir şekli olması gerekirken, yumurta gibi eliptik bir şekliolmasına “astigmatizma” diyoruz. Astigmat olanlar, baktıkları noktasalşekilleri kenarları uzamış, dağılmış olarak görürler.
Astigmatlar Nasıl Görür?
Hem uzağı, hem yakını bulanık görür.
Belirtileri Nelerdir?
Özellikle astigmatı yüksek olanlar,net görememenin dışında belirgin göz ve baş ağrısı çekerler.
Nasıl Tedavi Edilir?
Astigmatizma; gözlük ve kontakt lensin yanı sıra lazer veya göziçi mercek ameliyatı ile tedavi edilebilir.
Astigmatizma DereceleriNelerdir?
Astigmatizma, doğar doğmaz izlenirve ilk 3 yaş içerisinde biraz azalabilir. Ama daha sonraki yıllarda hemen hemenaynı kalır, belirgin bir artma ya da azalma görülmez.
Gözlük Tedavisi Dereceyi Düşürürmü?
Gözlük takmak, astigmat derecesinietkilemez. Gözlük kullanılmazsa net görüş olmaz ama gözlük ilerleme ya düşmeyeyol açmaz.
Gözlük ve Lens Dışında KullanılanYöntemler Nelerdir?
Astigmat için gözlük ve kontakt lensdışında, lazer tedavileri kullanılır.
Astigmatizmada Lazer Ameliyatı Gerekli midir? NeKadarlık Bir Düzelme Sağlanır?
Astigmat için lazer; gözlük veyakontakt lens kullanmayı tercih etmeyenlere önerilir. Lazer sonrası %100 sıfırnumara garantisi yoktur ama astigmat ve miyopi için lazer olan 100 kişininyaklaşık 90’ı gözlük veya kontakt lenssiz tam görebilir.
Miyopi (Uzağı görememe) Nedir?
Gözün normalden uzun olmasına bağlıolarak uzağı net görememedir.
Miyoplar Nasıl Görür?
Uzağı bulanık, yakını ise net görür.
Belirtileri Nelerdir?
Miyoplar uzağı görememeye bağlıolarak gözlerini kısabilirler ve bu da baş ağrısına yol açabilir.
Nasıl Tedavi Edilir?
Gözlük ve Kontakt lensin yanı sıralazer veya göz içi mercek ameliyatı ile tedavi edilebilir.
Dereceleri Nelerdir? Dereceler Zamanla Artar ya daAzalır mı? Kaç Yaşına Kadar İlerler?
Miyopi 3 derecenin altındaysa“hafif miyopi”; 3-6 derece arasındaysa “orta seviyedemiyopi” ve 6 derecenin üstündeyse “yüksek miyopi” olarakadlandırılır.
Uzağı görememe problemi, gözünuzamasına bağlı olarak 18 yaşına dek artar. Ancak 18 yaşından sonra daözellikle fazla yakın görüş aktivitesi (okuma, ekran/cep telefonu kullanımı,vb) yapanlarda ilerleme devam edebilir. Miyopinin doğal seyrinde kendiliğindenazalma olmaz.
Gözlük Tedavisi Miyopinin Derecesini Düşürür mü?Gözlük Kullanılmazsa Derecede İlerleme Olur mu?
Gözlük takmak, miyopinin derecesinidüşürmez. Ancak gözlük veya kontakt lens kullanılmazsa dereceler daha hızlı ilerler.
Uzağı Görememede Gözlük ve Lens Dışında KullanılanYöntemler Nelerdir?
Miyopide, gözlük ve kontakt lensdışında, lazer ve göz içi mercek tedavileri kullanılır.
Miyopide Lazer Ameliyatı Gerekli midir? Ne KadarlıkBir Düzelme Sağlanır?
Uzak görüş probleminde lazer; gözlükveya kontakt lens kullanmayı tercih etmeyenlere önerilir. Lazer sonrası %100sıfır numara garantisi yoktur ama miyopi için lazer olan 100 kişinin yaklaşık95’i gözlük veya kontakt lenssiz tam görebilir.
Hipermetropi (Yakını görememe) Nedir?
Gözün ön-arka çapının normalden kısaolması sonucunda, yakını net görememedir.
Hipermetroplar Nasıl Görür?
Yakını bulanık, uzağı ise net görür.Ancak 40 yaşına doğru veya hipermetrop derecesi yüksekse, uzak görüş de netdeğildir.
Belirtileri Nelerdir?
Yakını göremeyen kişiler okurkenharf veya satırları kaydırırlar, harfleri iç içe geçmiş gibi görürler. Uzunsüreli okumalardan sonra göz çevrelerinde ve başlarında ağrı oluşur.
Nasıl Tedavi Edilir?
Gözlük ve Kontakt lensin yanı sıralazer veya göz içi mercek ameliyatı ile tedavi edilebilir.
Hipermetropi Dereceleri Nelerdir? Zamanla DerecelerArtar mı ya da Kendiliğinden Azalır mı? Kaç Yaşına Kadar İlerler?
Çoğu bebek hipermetrop doğar.Büyüdükçe ve göz uzadıkça 18 yaşa dek hipermetropi azalır. 18 yaştan sonrabelirgin bir değişim olmaz. Ancak genç yaşlarda gözlüksüz uzağı net görebilenhipermetroplar, 40 yaştan sonra uzak görüş için de gözlük ihtiyacı duyar.
Gözlük Tedavisi Hipermetropinin Derecesini Düşürür mü?Gözlük Kullanılmazsa Ne olur? Derecede İlerleme Olur mu?
Gözlük takmak, hipermetropininderecesini düşürmez. Ancak gözlük veya kontakt lens kullanılmazsahipermetroplar net göremez ve göz/baş ağrısı yaşayabilirler.
Gözlük ve Lens Dışında KullanılanYöntemler Nelerdir?
Hipermetropi için gözlük ve kontaktlensin yanı sıra, lazer ve göz içi mercek tedavileri kullanılır.
Hipermetropide Lazer Ameliyatı Gerekli midir? NeKadarlık Bir Düzelme Sağlanır?
Hipermetropide lazer; gözlük veyakontakt lens kullanmayı tercih etmeyenlere önerilir. Lazer sonrası %100 sıfırnumara garantisi yoktur ama yakını görememe problemi için lazer olan 100kişinin yaklaşık 90’ı gözlük veya Kontakt lenssiz tam görebilir.
Presbiyopi nedir?
Kırk yaştan sonra hepimizin yakıngörüşü bozulur ve okuma gözlüğü takmamız gerekir. Bu duruma“presbiyopi” denir. Presbiyopinin nedeni gözümüzün içindeki lensinyaşa bağlı olarak esnekliğini kaybetmesidir.
Miyopi, hipermetropi veastigmatizmanın tedavisi için gözlük veya kontakt lens kullanabilirsiniz. Lazertedavisi ve göz içi mercek ile de gözlük ve kontakt lenssiz net görüşmümkündür.
Adenoviral
Toplutaşıma araçları, ofis ve kalabalık ortamlar ise hastalıkların hızla yayılaraksalgına dönüşmesine sebep oluyor.
Göz ve solunumsistemini etkileyen bu hastalık, mevsim geçişlerinde çok sık görülür. Gözlerdesulanma, yanma, batma gibi belirtiler ile başlayarak hızla tüm vücutta etkisinigösterir.
Göz hekimlerimuayenede topikal damla veya pomadlar vererek çeşitli önlemler eşliğindetedaviyi planlar. Bulgular şiddetli seyrediyor ve korneada tutulum varsakorneada leke kalıp görmeyi azaltan sekel kalabilir.
Varikosel nedir?Tanısı ve tedavi yöntemleri nelerdir?
Erkeklerde testislerden çıkan kirlikanı taşıyan toplardamarların (venlerin) bozukluğu nedeniyle iyi görevyapamaması ve buna bağlı içindeki kirli kanı kalbe taşıyamamasıdır. Butoplardamarlar içinde biriken kirli kan nedeniyle damarlar şişer, buruşuk birhal alır. İnsanlarda (özellikle kadınlarda) bacaklarda oluşan varislerin testislerdekibenzerine varikosel diyoruz.
Erkek kısırlığının (erkekinfertilitesi) en sık görülen ve düzeltilebilen nedenlerinin başındagelmektedir. Toplumda erişkin erkeklerin %20’sinde görülmektedir. Çocuk sahibiolamama nedeniyle başvuran erkeklerin %35’inde rastlanıyor. Varikoselilerleyici bir hastalık olup testis gelişiminde gerilemeye; sperm yapımınıbozarak infertiliteye (çocuk sahibi olamama) neden olabilmektedir. Çoğunluklasol tarafta görülse de iki taraflı olup olmadığını iyice araştırmak gerekir.
Varikosel menide spermiogram (spermtahlili) da ortaya konabilen şu olumsuz durumlara neden olabilir:
- Spermsayısında azalma
- Spermhareketlerinde bozulma
- Spermşeklinde (morfolojisinde) bozulma
- Buolumsuzluklara şu mekanizmalarla sebep olur:
- Testiste atılamayankanın birikmesi sonucu ısı artışı olması
- Testistenatılması gereken zararlı ürünlerin bozuk damarlardan atılamayıp testise geridönmesi (reflüsü)
- Kirli kanıntestiste birikmesi
Varikosel teşhisi (tanısı) nasıl konur?
Teşhiste en önemli yöntem tecrübelibir üroloji uzmanının yapacağı muayenedir. Muayene mutlaka ayakta yapılmalıdır.Fizik muayene en değerli yöntemdir. Muayeneye göre
varikosel 3 dereceye (grade) ayrılır:
- 1. Grade I(derece I): En hafif derece olup ayakta muayenede ancak öksürük/ıkınma gibimanevralarla ele gelen
- 2. Grade II(derece II): Ayakta muayenede karın içi basıncını artırmaya gerek olmadan elile muayenede anlaşılan
- 3. Grade III(derece III): En ağır tip olup, ayakta gözle görülebilen varisli damarlar sözkonusudur
Karın içi basıncını artırandurumlarda el ile varisli damarları hissetmekle ortaya konur. Tanıda ikincibasamak, fizik muayeneyi güçleştiren durumların varlığında skrotal renklidoppler ultrasonografi tetkikidir. Bu tetkikle hasta damarların çapları, budamarlara kirli kanın geri dönüp dönmediğini, testiste hacim kaybı olupolmadığını ortaya koyar.
Sperm tahlili (Spermiogram)
Varikosel; spermde sayı, hareket veşekil bozukluğuna (morfoloji) neden olabilir. Hastanın değerlendirilmesindeideal olan 2 ayrı sperm tahlili (spermiogram) yapılmasıdır; iki sperm tahliliarasında 7 günden az ve 3 haftadan fazla süre olmamalıdır.
Sperm sayısı 5-10 mil. arasında isehastada kanda FSH ve Testosteron seviyelerine bakmak gerekir. Eğer sayı 5milyondan az ise: Genetik testler (Karyotip ve Y kromozom) yapılmalıdır.Genetik testler sonucunda bir bozukluk saptanmış ise varikosel muhtemelentesadüfen bulunmuştur ve bu hastalarda varikosel ameliyatı faydasağlamayacaktır.
Subklinik varikosel
Cerrahın muayenesinde tespit edemediği ancak Skrotal Renkli Doppler Ultrasonile ortaya konan varikoseldir. Bu tip olguların cerrahi tedavi sonuçları yüksekdereceli varikosel tedavi sonuçlarından çok düşüktür.
Ağrı ve varikosel
Varikosel semptom (belirti) vermeyen, ancak evli çiftlerin çocuk sahibi olamamanedeniyle üroloji uzmanına başvurmasıyla saptanan bir hastalık olmasına rağmenhastaların yaklaşık %6’sında ağrı ve/veya testislerde rahatsızlık hissinerastlanır. Ağrı tek başına ameliyat gerektirmez; ancak başka yöntemlerle ağrıgeçmez ise cerrahi tedavi düşünülebilir.
Hangi hastalara cerrahi tedavi (ameliyat)yapılmalıdır?
• Çocuk sahibi olamamış çiftlerdekadın partnerin normal veya düzeltibilir olduğu varikoselli erkekler
• Erkekte yapılan sperm tahlilinde(spermiogram) anormal bulgular gösteren hastalar
• Daha önce çocuk sahibi olmuş ancakşimdi olamayan ve varikosel tanısı almış hastalar
• Varikoselin ilerleyici birhastalık olması nedeniyle yüksek dereceli (2. ve 3. derece) varikoseli olanbekar hastalar
• Ağrısı başka tedavilerle geçmeyenolgular
Varikosel cerrahi tedavisi (ameliyat)
Varikoselin günümüzdeki cerrahitedavisi kasık bölgesinden yapılan yaklaşık 2-3 cm’lik kesi ile testisdamarlarına ulaşmak ve hasta damarları bağlayarak iptal etmektir. Bu klasikyöntem dışında Laparoskopik, Robotik ve Radyolojik Embolizasyon yöntemleride daha önce uygulanmış ancak istenen sonuçlar klasik cerrahi kadar başarılıolmadığı için günümüzde kullanılmamaktadır. Laparoskopi de testisin bütündamarlarına ulaşabilmenin imkânı yoktur, dolayısıyla bu damarlar bağlanamaz, buda cerrahi işlemin eksik yapılması manasına gelir. Ayrıca laparoskopik veroborik yöntemde karın içi organların yaralanması ihtimali gibi riskler sözkonusudur.
Radyolojik olarak varisli damarlarıtıkamak (embolizasyon) yöntemi de bir zamanlar kullanılmış ancak birçok olgudatestis damarlarının içine girebilmek mümkün olamadığı için klasik yöntemegeçilmiştir. Varikosel cerrahi tedavisinde amaç, hastalıklı toplardamarlarıbağlamak, testise temiz kan getiren atardamarı, sperm kanalını (vas deferens)ve lenf damarlarını korumaktır. Varikosel tedavisinde uygulanan en iyiyöntemde; varikosel nüksü, arter yaralanması ve ameliyat sonrası hidroseloluşumu (testis içinde sıvı toplanması) gibi komplikasyon oranları en düşük veameliyat sonrası sperm parametrelerinde iyileşme ve gebelik oranları diğeryöntemlerden daha yüksek olmalıdır.
Bu yüzden u ameliyat mutlaka “MİKRO CERRAHİ” tekniği ile yaniameliyat mikroskopu kullanılarak yapılmalıdır. Mikro cerrahi yöntemi ilehastalığın tekrar etmesi (nüks) ihtimali %1 iken, ameliyat mikroskopukullanılmaz ise bu oran %15’dir. Ayrıca mikro cerrahi yöntemi ile yapılanameliyat sonucunda 1. yılda gebelik oranı %43 iken 2. yılda %60’laravarabilmektedir.
Varikosel ameliyatından sonra en sıkgörülen komplikasyon “Hidrosel”dir; hidrosel testis içinde sıvıtoplanmasıdır. Ameliyat sırasında lenf damarlarının bağlanmasından kaynaklanır.Görülme oranı %8’dir. Bu ameliyat genel anestezi ya da bölgesel anestezi ileyapılabilir.
Azoospermik hastalarda varikosel
Azoospermi, menide hiç sperm bulunmaması demektir. Sperm tahlilinde buhastalarda canlı yada ölü sperme rastlanmaz. Bu hastalarda yüksek derecelivarikosel varsa (Grade II ve Grade III varikosel) mikro cerrahi varikoselektomiameliyatından bu hastalar yarar görür. Ameliyat sonrası sperm tahlilinde hücregörülme oranı %40; gebelik oranı %10 civarındadır
Adolesan varikosel
Ergenlik çağı öncesi çocuklarda rastlanan varikosele adolesan varikosel denir.Bu yaş grubunda sık rastlanır.10 yaş altı çocuklarda oran %1 iken, adolesançağda %11 olarak karşımıza çıkar. Bu yaş grubunda genellikle belirti vermez,muayenede ortaya çıkar.
Adolesan varikoselde kimlere cerrahitedavi uygulanmalıdır?
Ultrasonografide testis hacimleri arasında 2 ml den yada %10’dan fazla farkvarsa, yani testiste hacim kaybı olmuş ise mikro cerrahi varikosel ameliyatıyapılmalıdır. Çocukluk çağında ameliyat olanlarda ameliyat sonrası testishacimleri normale dönerken 14 yaşından sonra ameliyat olanlarda testisin kıvamıiyileşse de hacminde bir düzelme olmamaktadır.
Mikrocerrahiden hangi hastalartedaviden daha çok yararlanır?
- İleriderecede varikoseli olanlar (Grade II ve Grade III varikosel)
- Normal/normale yakın testis hacmi olanlar
- KanTestosteron, FSH değerleri normal inhibin B değerleri düşük olan hastalar
- Genetiktestleri normal olan hastalar
- İnfertilite(kısırlık) için erken başvuran hastalar
- Sperm sayısı5 milyondan fazla olanlar
- Molekülerbozukluk saptanmayan hastalar
Varikosel ameliyatı sonrası takip nasıl olmalıdır?
Varikoselektomi ameliyatı sonrasıevde 1 günlük dinlenmeden sonra günlük işler yapılabilir. 1-2 hafta sonracinsel aktivasyona, 2-4 hafta sonra ağır iş yaşamına ve spor faaliyetlerineizin verilir.
Varikosel tedavisi sonrası olgular belli aralıklarla düzenli olarakizlenmelidir. Ergenlik çağı öncesi hastalar yılda bir kez rutin muayeneve tetkikle, erişkin hastalar ise çocuk sahibi oluncaya kadar 3 ayda bir spermtahlili ile üroloji polikliniğinde takip edilir. Varikosel ameliyatından sonraçocuk sahibi olunamasa bile aşılama veya tüp bebek gibi üremeye yardımcı tedaviyöntemlerine de faydası olmaktadır.
Sünnet
Sünnet Nedir?
Sünnet, penis başını kaplayan mukozal dokunun ve deri tabakasınıncerrahi olarak kaldırılmasıdır. Bu çifte tabaka daha çok sünnet derisi(prepisyum) olarak bilinmektedir.
Sünnet Ne ZamanYapılmalıdır?
Sünnet, ameliyathane koşullarında, cerrahi prensiplere uyularak, deneyimli biruzman ekip tarafından doğumdan itibaren her yaşta yapılabilir. Bunun yanısıra 2 – 4 yaş civarında çocuklar kendi cinsiyetlerini ve genital organlarınıtanımaya başladıklarından, bu yaşlarda bölge ile ilgili cerrahi girişimlerdedaha hassas olacaklardır. Bu nedenle tercihen doğumu takip eden süreçte bebekhastaneden çıkmadan önce veya ilk bir ay içerisinde sünnetin yapılmasıönerilmektedir. İlk iki yaşa kadar yapılmayan sünnetlerde ise çocuğun sağlıklıiletişim kurulabileceği 6 – 7 yaşından sonra sünnetlerin yapılması uygunbulunmaktadır.
Sünnetin Faydaları Nelerdir?
- Sünnet derisi ile ilgili problemleriyani sünnet derisi iltihapları, sünnet derisi darlıkları gibi hastalıklarıönler veya sorun varsa giderir.
- Penis kanseri riskini ortadankaldırır.
- Cinsel yolla bulaşan hastalıklar (HIVgibi) ve serviks kanseri olasılığını düşürebilir.
- Yenidoğan erkeklerde üriner enfeksiyonolasılığını on kat oranında azaltır.
BEBEKLERDE SÜNNET
Yenidoğan Sünneti Kimlere Uygulanmaz?
Bebekte doğuştan penis anomalisi var ise, ileride sünnet derisi onarım içinkullanılabileceğinden yenidoğan sünneti uygulanmamalıdır. Bununyanı sıra erken doğan, doğumsal bir hastalığı olan ya da ailede kan hastalığıöyküsü olan bebeklerde yenidoğan sünneti uygulanmaz.
Yenidoğan Sünnetinin Avantajları Nelerdir?
- Lokal anestezi ile yapıldığından sünnetöncesi ve sonrasında aç kalmaları gerekmemektedir.
- Yenidoğan girişim ile ilgili bir şeyhatırlamayacağı için psikolojik travma oluşturmayacaktır.
- Yara yerinin iyileşmesi hızlıolacaktır.
- Sünnet derisindeki damarlar çok küçükolduğundan belirgin bir kanama hemen hemen hiç görülmemektedir.
- Lohusa annenin vücut sıvılarındasalgılanmakta olan hormon ve proteinler emzirme yoluyla bebeğe geçerek cerrahigirişim üzerinde koruma etkisi sağlayacaktır.
- Koruma faktörleri etkisi ile sünnetsonrası dönemde ağrı giderici ilaç kullanılması gerekmeyecektir.
- Yenidoğan sünneti ile hijyenin dahakolay sağlanması nedeniyle penis ön derisinin yapışıklıkları ve darlıklarıönlenmiş olacaktır.
Sünnet Sonrası Nelere Dikkat Edilmelidir?
Sünnet sonrası hastanede bebek hemşireleri tarafından bebeğin bakımı yapılır veevde yapılması gerekenler konusunda aile bilgilendirilir. Yenidoğan bebeklerdesünnet derisi penis başına yapışıktır. Sünnet ile bu yapışık giderilir. 1 haftaantiseptikli kremler sünnetli bölge üzerine periyodik olarak sürülür. Bebeğinsünnetten birkaç gün sonra banyo yapmasına izin verilir.
Sünnet Sonrası Komplikasyonlar Nelerdir?
Tüm ameliyatlarda olduğu gibi kanama ve yara yeri enfeksiyonu olasılığımevcuttur. Ancak bunlar oldukça düşük oranlarda görülmektedir. Cerrahi işleminkonusunda uzman doktorlar tarafından yapılması nadir görülen penis derisininfazla kesilmesi, pipinin gömük kalması ve ileriki dönemlerde sünnetrevizyonları gibi komplikasyonları minimize edecektir.
Sünnet Sonrası Doktora Hangi Durumda Başvurmalıdır?
- Dikiş bölgesinde devam eden bir kanamavar ise,
- Bebek idrar yaparken zorlanıyor veağlıyor ise,
- Penis ve çevresinde fazla şişme veyarenk değişikliği varsa,
Yenidoğan ve çocuk sünnetini gerçekleştiren doktor ile irtibata geçilerekgerekli muayenenin yapılması sağlanmalıdır.
PROSTATNEDİR?
Prostat, idrar torbasının hemenaltında, bağırsakların ön tarafında, idrar torbasının çıkışını çepeçevre saranbir salgı bezidir. Erkek üreme sisteminin bir parçası olan, başlıcagörevi spermleri koruyan sıvıyı üretmek ve spermleri bu sıvı içinde sağlıklıbir şekilde saklamak olan prostat bununla birlikte mesanenin ağzını sıkarak,idrar kaçırılmasını önler.
PROSTATNEDEN BÜYÜR?
Erkeklerde prostat, ergenliğinerken döneminde büyür (2 katına çıkar). 25 yaşından sonra tüm erkeklere prostat,farklı şekillerde olmak üzere büyür. Prostat büyümesinin sebepleri günümüzdehalen tam olarak bilinmemekte, erkeklik hormonu (testosteron) ve östrojenin bubüyüme üzerine ciddi bir rolü bulunduğu düşünülmektedir. Prostat bezi,erkeklerde 30’lu yaşlarda büyümeye başlar ve yaşamın sonuna kadar sürer. 50yaşın üzerindeki erkeklerin yarısında prostat büyümesi görülürken, 60 yaşsonrası bu oran %65’e çıkmaktadır. 80’li yaşlarla birlikte de büyüme oranı%90’ı geçmektedir. Bu hastaların önemli bir bölümü ilaç tedavisi ya da ameliyatile takip edilmektedir.
PROSTATBÜYÜMESİ NASIL ŞİKÂYETLERE NEDEN OLUR?
Prostat yıllar içinde yavaş yavaşbüyür ve içinden geçen idrar kanallarını sıkıştırmaya başlar. İşemeyi sağlayanorgan idrar torbasıdır ve kaslardan oluşmuş bir yapıya sahiptir. Prostat idrarkanallarını sıkıştırsa da bu duruma cevap olarak idrar torbasının kaslarıgenişler ve idrar torbası daha kuvvetli kasılmaya başlar. Bu aşamalardahastanın şikayeti olmayabilir veya idrar torbasının aşırı aktivitesine bağlı sıktuvalete gitme, geceleri idrar yapmak için kalkma, bir anda tuvalet ihtiyacıhissedip hızla tuvalete koşma ve bazen idrar kaçırma gibi şikayetler ortayaçıkabilir. Zaman geçtikçe prostat büyümeye devam eder ve idrar torbasıkaslarında yorulma meydana gelir. Bu durumda hastaların idrar akımlarıyavaşlar, çatallı işeme, idrar yaparken damlama, kesik kesik işeme, idraryaptıktan sonra halen içeride idrar varlığı hissi ortaya çıkar. Tedavi almayanhastalarda idrar torbası kaslarında erime meydana gelir, idrar torbası içindekiyüksek basınç böbrekleri bozmaya başlar. Bu aşamadan sonra tedavi alınsa bileidrar torbasının ve böbrek fonksiyonları çoğu kez eski haline dönmez.
İYİ HUYLUPROSTAT BÜYÜMESİNİN TANISI NASIL KONULUR?
Prostat büyümesinin tanısı kan veidrar tahlilleri ile ultrasonografi, idrar akım testi gibi hastayı herhangi birşekilde rahatsız etmeyecek tetkik ve tahliller ile konulmaktadır. Kişide tespitedilen büyümenin derecesi ve hastada yarattığı şikayetlere göre tedavi planıuygulanmaktadır.
İYİ HUYLUPROSTAT BÜYÜMESİNİN TEDAVİ YÖNTEMLERİ NELERDİR?
İyi huylu prostat büyümesi yaşamtarzı değişiklikleri ile hastayı izleme, ilaç uygulamaları ve cerrahi iletedavi edilmektedir. Prostat, doğal süreçte yaşla birlikte büyüyen bir organolduğu için bunu engellemek mümkün değildir. Ancak bu dönemde hastanınşikayetlerini en aza indiren ve yaşam kalitesini yükselten tedavileruygulanmaktadır. Hastanın işeme şikayetlerini ortadan kaldırmaya yönelikyaklaşımlar uygulanmaktadır. Hastaya hemen ameliyat önerilmemekte, şikayetlereve onların şiddetine göre bir tedavi yolu izlenmektedir. Genellikle ilk olarakhastanın tuvalet alışkanlıkları ve yaşam tarzı ile ilgili düzenlemeleryapılmaktadır. Gerektiğinde ikinci adım olarak ilaç tedavisinebaşlanabilir. Günümüzde kullanılan ilaçların prostat büyümesinitedavi edici bir etkisi bulunmamaktadır. Prostat büyümesinde ilaç tedavisi,hastaların şikayetlerini azaltmaya yönelik uygulanmaktadır. İlaç tedavisiolarak en sık kullanılan ve prostatın neden olduğu tıkanmayı en hızlı şekilderahatlatan “alfa bloker” adı verilen ilaçlardır. Sonyıllarda bu ilaçların yan etki profili oldukça düşük tipleri bulunmaktadır.Bunun dışında prostat büyüklüğü 35 gramın üzerinde olan hastalarda prostatınbüyümesini durduran ve boyut olarak küçülme sağlayan “5 alfa redüktazinhibitörleri” denilen grup mevcuttur. Bu ilaçların etkinliği düzenlikullanım sonrası 9 aydan sonra başlar. Eğer hasta sık sık tuvalete gidiyorsa vekendisine aşırı aktif mesane tanısı konulmuşsa, o zaman tedaviye “anti-kolinerjikgrubu” ilaçlar eklenir. Son yıllarda sertleşme üzerineetkili “Fosfodiesteraz 5 inhibitörü” grubu ilaçlarındüzenli kullanımda işeme şikayetlerini düzenlediği kanıtlanmıştır. Geceleriuykudan tuvalete gitmek için sık sık uyanan hastalar için de özel ilaçlarbulunmaktadır. Eğer, ilaç tedavilerine rağmen hastanın işeme şikayetleri devamediyor, tekrarlayan idrar yolu enfeksiyonları ile idrarda ciddi kanamagörülüyorsa ya da hastaya idrar yapamadığı için sonda takılmak durumundakalınmışsa, ameliyat gerekliliğinden söz edilebilir. Tüm bu şikayetlere karşınameliyatın geciktirilmesi durumunda ise mesane ve böbrek sorunları ortayaçıkacak, hasta böbrek yetmezliği sorunu ile karşı karşıya kalacaktır.
Prostat büyümesi için yapılanameliyatlar 2 ana başlık altında toplanabilir. Bunlardan ilki, idrar yolundangirilip prostatın içeriden kesilerek yapıldığı ameliyatlardır. En bilineni TURişlemidir. TUR ameliyatında, aletin ucunda elektrikli bir tel kullanılarakprostatın büyüyen kısmı kesilerek çıkarılır. Klasik TUR ameliyatında kullanılanelektrik enerjisi, sertleşme fonksiyonları üzerinde yan etkioluşturabileceğinden, günümüzde TUR ameliyatlarında bipolar veya plazmakinetikdenilen farklı enerjiler kullanılmakta, çok başarılı sonuçlar alınmaktadır.İşeme kanalından girilerek yapılan ve prostatı buharlaştıran lazer yöntemleride bulunmaktadır. Bu tekniklerde greenlight veya diod lazer gibi farklı enerjikaynakları kullanılır. Bir de büyük prostatlar için yine işeme kanalındangirilip prostatın portakal soyar gibi soyulduğu “Holmiyum enükleasyon”yönteminden söz edilebilir. İkinci ana başlık ise karından girilerek yapılanprostat büyümesi ameliyatlarıdır. Bunlar açık prostatektomi, laparoskopik basitprostatektomi ve robotik basit prostatektomi ameliyatlarıdır. Karındangirilerek yapılan ameliyatlarda prostata ek olarak idrar torbası da kesilir vekanama, idrar kanalından girilerek yapılan ameliyatlara göre daha fazlaolabilir. Bu yüzden bu tip ameliyatlar çok gerekmedikçe tercih edilmez.
Prostat ameliyatları günümüzdeuygulanan yeni yöntemler sayesinde, hastanın iyileşme süresini kısaltan ve onayaşam konforu sağlayan özelliklere sahiptir. İyi huylu prostat büyümesi sorunuolan hastalar, üroloji uzmanları tarafından değerlendirilerek hasta için enuygun ameliyat şekli planlanmaktadır. Bazı ameliyat yöntemlerinde prostatboyutu çok önemlidir. Örneğin; 80 grama kadar olan prostat birçok sistem ilesorunsuz olarak ameliyat edilebilir. Hastanın ameliyat esnasında kansulandırıcı ilaçlar kullanmasına devam etmesini gerektirecek bir durum varsa,lazer tedavileri ön planda düşünülmelidir. Eğer hasta anestezi alamıyorsa(genel veya spinal) o zaman lokal anestezi ile yapılabilen ameliyatlar tercihedilmelidir. Prostat ameliyatlarında cerrahın, hangi ameliyat tipinde tecrübeliolduğu da önem taşımaktadır. Örneğin TUR ameliyatında, bu alanda tecrübelicerrah 120 grama kadar olan prostatları tedavi edebilir. 120 gramın altındaprostatı olan ve ameliyat sırasında kan sulandırıcı kullanmayan hastalarda “Plazmakinetik”denilen prostat ameliyatları öne çıkmaktadır. Eğer hasta kan sulandırıcıkullanıyorsa ve prostatı 80 gramın altındaysa greenlight lazer ile prostatıbuharlaştırmak uygun olabilir. Hastanın prostatı 120 gramdan fazlaysa Holmiyumlazer ile prostat enükleasyon ameliyatının başarısı tartışılmaz. Eğer prostatile beraber idrar torbasındaki bir bozukluğunun da tedavisi gerekliyse, budurumda robotik cerrahiden yararlanmak başarılı sonuçlar sağlamaktadır.
SIKSORULAN SORULAR
Geceleri uykudan uyanıp tuvaletegitmek prostat büyümesinin işareti midir?
Prostat büyümesinin erkenbulgularından biri gece tuvalet ihtiyacıdır. Prostat büyümesi idrar zorluğunaneden olduğunda hastalar geceleri tuvalete sık sık gider ve gündüz de buihtiyaç devam eder. Geceleri tuvalete gitmenin en önemli sebepleri diyabet,kalp ve damar hastalıklarıdır. Bunun dışında yaşlanma ile beraber geceleribeyin hipofiz bezinden “anti diüretik hormon” salgılanması azalır ve geceleriüretilen idrar miktarı artar. Ön planda geceleri tuvalete gitme şikayeti olanhasta ayrıntılı bir şekilde incelenmelidir. Prostat dışı nedenlerle gecelerisık tuvalete giden erkekler, prostat büyümesi tedavisi alsa veya ameliyatı olsada geceleri sık tuvalete gitme açısından fayda görmeyebilir.
Prostat büyümesinde hastanınşikayetlerini azaltmak için yaşam tarzında nasıl düzenlemeler yapabilir?
Prostat hastalarının öncelikleidrar miktarını artıracak alkol ve kafein içeren içeceklerden uzak durmasıgerekir. Eğer prostat hastası gündüzleri seyahat ediyor ve sık tuvaletegitmekten şikayet ediyorsa, gündüz saatlerinde sıvı alımını kısıtlamak hastaiçin rahatlatıcı olabilir. İşeme üzerine etkisi olan ilaçların kullanımzamanları (idrar söktürücüler vb.) hastanın şikayetlerine göre düzenlenmelidir.Bunun dışında art arda 2 kez idrar yapmak hastaların şikayetlerini azaltabilir.Prostat hastalarının kabızlığa karşı önlem almaları ve beslenme düzenlerinibuna göre oluşturmaları önerilir.
Hastalar düzenli olarakkullandıkları hangi ilaçlar ile prostat ilaçlarını birlikte alamaz?
Prostat büyümesi için kullanılan“alfa bloker” ilaçlar ile sertleşmeyi sağlayan bazı ilaçların beraberkullanılmaması gerekir. Bu durum hastalarda ciddi tansiyon düşmelerine nedenolabilir. Bazı antibiyotiklerin, epilepsi ilaçlarının, psikiyatride kullanılanbazı ilaçların prostat büyümesinde kullanılan ilaçlarla etkileşimi olabilir.Hastalar, iyi huylu prostat büyümesi için kullandıkları ilaçlar hakkındadoktorunu mutlaka bilgilendirmelidir.
Prostat ameliyatından sonragörülebilecek komplikasyonlar nelerdir?
Klasik olarak kanama prostatameliyatından sonra görülen en sık komplikasyondur. Ameliyat esnasında olursaprostat yeterli şekilde temizlenmeyebilir. Ameliyat sonrası olursa hasta tekrarameliyat olmak zorunda kalabilir. Bunun dışında ameliyat sonrası idrarkanallarında darlık gelişmesi nadiren gelişen ama olduğunda hem doktor hem dehasta için can sıkan bir komplikasyondur. Üretra darlığı olmaması için mümkünolduğunca ince aletler ile çalışmak ve aletlerin bakımının tam olmasıönemlidir. Ameliyat sonrası idrar yollarında enfeksiyonda görülebilir.Literatürde prostat ameliyatlarından sonra mesane patlamasına kadar uzanan uzunbir komplikasyon listesi sayılsa da tecrübeli bir cerrahın ellerinde modernaletler kullanılarak yapılan prostat ameliyatlarında komplikasyon riskiminimaldir.
Prostat ameliyatından sonrahastaların cinsel hayatları nasıl etkilenir?
Eğer bir hastanın sertleşmefonksiyonları prostat ameliyatı öncesi normalse; prostat büyümesi nedeniyletecrübeli ürologlar elinde yapılan modern ameliyatlar (plazmakinetik TUR,greenlight lazer, Holmiyum lazer enükleasyon) sonrası sertleşme bozukluğugörülmeme ve başarı oranı %98-99’dur. Prostat ameliyatlarından sonra sıklıkladışarıya atılan meni miktarında azalma olur. Çünkü prostat kazındığı içinyumurtalıklardan dışarıya çıkan meninin bir kısmı idrar torbasına, bir kısmıdışarıya atılır. Bu durum çocuk düşünen yaşlı baba adayları için önem arzeder.
Prostat ameliyatı olan bir hastadoğal yollarla çocuk sahibi olabilir mi?
Prostat büyümesi nedeniyleameliyat olan erkeklerde boşalma esnasında meninin bir kısmı idrar torbasınakaçacağı için meni miktarında azalma olur. Hastanın normal yolla çocuk sahibiolma olasılığı azalır. Ancak hasta normal yolla çocuk sahibi olamazsa daaşılama gibi kolay bir teknikle bu sorun ortadan kalkabilir. Prostat kanseriiçin yapılan ameliyatlarda ise meni kanalları, ve meniyi oluşturan bezlerçıkarıldığı için hasta sadece tüp bebek yöntemi ile çocuk sahibi olabilir.
Prostat büyümesi nedeniyle prostatameliyatı olan bir hastada prostat kanseri gelişebilir mi?
Prostat büyümesi ameliyatları,prostatın içinin çıkarılması ile yapılmaktadır. Yani kabuk kısmıbırakılmaktadır.
Prostat kanseri tanısında kandaPSA testinin yeri nedir?
PSA yıllardır prostat kanseritanısında kullanılan ve herkes tarafından iyi bilinen, “fakat yanlış bilinen”,bir kan testidir. Prostata özgü antijen (PSA), erkek prostat bezi içindekibelirli hücreleri tarafından üretilen bir maddedir. PSA meniye prostattarafından salgılanır, boşalma sonrası meninin sıvılaştırılmasını sağlar.Doktorlar tarafından prostat kanseri açısından riskli hastaları belirlemek içinkullanılır. Normal sınırlar içinde olması hastada prostat kanseri olmadığınıgöstermediği gibi yüksek seviyede olması da hastaya prostat kanseri varlığınıortaya koymaz. Doktorlara, hastanın prostat kanseri açısından riskli olduğunuve ileri inceleme yapılması gerektiğinin sinyallerini verir. PSA prostatkanseri dışında, iyi huylu prostat büyümesi, prostat iltihabı sonucu dayükselebilir. PSA normal değerleri yaşa göre farklılık gösterir. Genel olaraklaboratuvarlarda sınır değer <4 olarak verilir. Halbuki PSA değerini yaşagöre değerlendirmek gerekir. 40 – 45 yaş aralığında normal PSA <1, 50-60 yaşarasında PSA<2.5; 60-70 yaş aralığında <4 olmalıdır. Mesela 50 yaşındakibir erkekte PSA 3.5’ise mutlaka ürolog kontrolü gerekir.
Prostat kanserinin tanısında MRyardımlı prostat biyopsileri nasıl uygulanmaktadır?
“Standart prostat biyopsisinde”prostat kapsül kısmı (periferik zonu) 12 bölgeye ayrılır ve her bölgedenrastgele bir parça alınır. Ultrason cihazı, normal prostat dokusu ile kanserlidokuyu ayıramaz, bu nedenle biyopsi için şüpheli alanlar hedef alınamaz.Prostattan farklı alanlardan rastgele örnek alınıp tümörlü doku ilekarşılaşılacağı umulur. Bu rastgele biyopsiler, hızlı ilerleme potansiyelinesahip kanserleri bazen yakalayamaz. “Yeni tip MR füzyon biyopsilerde” hastayaönce özel bir prostat MR’ı çekilir. Daha sonra MR’ da prostat kanseri içinşüpheli alanlar belirlenir, dijital ortamda işaretlenir. Bu görüntüler özelultrason cihazlarına yüklenir ve prostat biyopsileri özellikle MR’ın işaretettiği alanlardan alınır. MR prostatta özellikle 0.5 cc üzerindeki saldırgankanserleri çok iyi gösterdiği için bu yöntemle hayatı tehdit edebilecek prostatkanserleri kaçırılmaz.
Prostat cerrahisinde robotikyöntemlerin yeri nedir?
Prostat kanseri ameliyatlarındarobotik cerrahi çok önemli bir yere sahiptir. Prostat bir portakal gibidüşünüldüğünde, prostat kanseri ameliyatında portakal, etrafındaki dalları veyaprakları ile çıkarılmaktadır. Prostat büyümesi ameliyatında ise portakalın içkısmındaki meyvesi çıkarılmakta; portakalın kabukları, dalları, yaprakları gibiher şey yerinde kalmaktadır. Prostat kanseri ameliyatında prostat veetrafındaki salgı bezleri geniş bir şekilde çıkarıldığı için, prostatın hemenyakınından geçen ve sertleşme ile idrar tutmayı sağlayan sinirler ve yapılarazarar vermemek gerekir. Robotik cerrahide kanama olmadığı için her nokta çokiyi bir şekilde görülmekte ve teknoloji, doktora mükemmel bir şekilde ameliyatıyapma imkanı sağlamaktadır. Kanserli dokular temizlenir ve hastaların neredeysehepsinde ameliyat sonrasında (iyileştikten sonra) idrar kaçırma ortaya çıkmaz.Hastaların büyük kısmının cinsel yaşamları da olumsuz etkilenmez. Fakat buradaameliyatı gerçekleştiren robot değil cerrahtır. Cerrah, robotik sistemikullanarak ameliyatı yapmaktadır. Ameliyatın başarısı için cerrahın bilgisi,tecrübesi ve yeteneği de çok önemlidir. Prostat büyümesinde ise ameliyatlarişeme deliğinden yapılabildiği için gerekmedikçe robotik cerrahiuygulanmamaktadır. Robotik cerrahi prostat kanseri ameliyatında mükemmel sonuçverirken, prostat büyümesinde yeri sınırlı olan bir yöntemdir.
İdrar kaçırma (Üriner İnkontinans)
İdrarkaçırma, kontrol edilemeyen ve istemsiz idrar tutamama halidir. Tıbbi adıüriner inkontinansdır. Her yaşta olabilirse de ileri yaşlarda daha sık görülür.Sürekli olarak tekrarlarsa hastalık olarak kabul edilir. İdrar kaçırma kişininyaşam konforunu bozar, sosyal ve psikolojik sorunlara yol açabilir. İdrarkaçırma her iki cinste de görülebilirse de kadınlarda daha sıktır.
Mesaneböbreklerimizden gelen idrarın biriktiği kesedir. Halk arasında idrar kesesiveya idrar torbası olarak bilinmektedir. Mesanenin kaslarının kasılma vegevşemesi hem o bölgedeki sinirler hem de beyin tarafından kontrol edilir.Normal mesane idrar doldukça esner, buna bağlı basınç artışı olmaz. Mesane altucundaki kaslar kesenin ağzının kapalı durumda kalmasını sağlar. Mesanedensonra üretra adında bir kanal bulunur. Üretranın kontrolü hormonlar tarafındansağlanır.
İdrar kaçırmanın tipleri:
Stres inkontinans: Gülme, hapşırma, öksürme, ağır eşyakaldırma gibi karıniçi basınç artmasına bağlı olarak idrar kesesinde aşağı sarkma ve mesane boynu açı bozulmasınabağlı olarak ortaya çıkan idrar kaçırma halidir. Anatomik pozisyon bozulmasına bağlıdır.
Sıkışma tipi idrar kaçırma (Urge inkontinans): Burada hastaaniden idrara sıkışır ve kontrolsüz bir şekilde idrarını kaçırır. Mesaneninkontrolsüz kasılması söz konusudur.
Mix tip: Her iki durum aynı anda vardır.
Kadınlarda idrar kaçırmanın nedenleri:
Fazla doğum yapmış kadınlarda, menopozdan ya da zordoğumlardan sonra idrar kaçırma sorunu yaşanabilir. Bazen hiç doğum yapmamışkadınlarda bile görülebilir. İdrar kaçırmanın kalıtımsal özelliği degösterilmiştir. Özellikle; ağır yük kaldırma, öksürme, hapşırma, şiddetli gülmegibi durumlarda idrar kaçırma ortaya çıkabilir. Zor doğumlara bağlı idrar kesesisarkması görülebilir.
Aşağıda sıraladığımız durumlar sıklıkla idrar kaçırmanedenleri arasındadır:
Obezite,
İlerleyen yaş,
İdrar torbası sarkması,
Genetik,
Kabızlık,
Sistit,
Vajinal enfeksiyonlar,
Şeker hastalığı,
Menopoz,
Kas gevşetici, tansiyon düşürücü, idrar söktürücü,sakinleştirici ilaçlar,
Demans alzheimer hastalığı,
Sinir sisteminin hastalığı,
Vajina ile mesane arasında fistül ( burada hastavajinasından sürekli idrar kaçırır).
İdrar kaçırma tanı:
Öncelikle hastadan detaylı öykü alınır. İdrar kaçırmayıbaşlatan durumlar ve idrar kaçırmanın şekli ve sıklığı öğrenilir. Hastadan; kanşekeri, idrar tahlili, idrar kültürü, ultrason ve ürodinami istenebilir. Alttayatan başka neden düşünülüyorsa onunla ilgili tetkikler yapılır.
İdrar kaçırma tedavi:
Hastada aşırı kilo varsa uygun diyet ve egzersiz programı ile zayıflaması sağlanır.
Sebep kabızlık ise diyeti düzenlenir ve ilaç tedavisi verilir.
Kontrolsüz şeker hastalığı varsa hastanın ilaçları ve diyeti düzenlenir.
Aşırı sıvı alımı önlenir. İdrar yolu enfeksiyonları uygun antibiyotiklerle tedavi edilir.
Mesane ve pelvik kasları güçlendirici egzersizler tavsiye edilir (Kegel egzersizleri):
Bu egzersizler idrar yaparken idrarın tutulması ve bırakılması prensibine dayanır.
İlaç Tedavileri: Ürge inkontinans, Aşırı aktif mesane gibi olgularda ilaç tedavileri uygulanır.
Cerrahi Tedavi: İdrar kaçırması, mesane sarkması (Üretral hipermobilite , sistosel..) gibi bir durumdan kaynaklanıyorsa (stress inkontinans) cerrahi tedavi uygulanır.
İdrar kaçırma kişinin öz saygısını azaltır, utanç duygusuyaratarak asosyal davranış lara yol açabilir. Bu nedenle bile hastalar hekimegeç başvurabilirler. Detaylı bir öykü ve fizik muayeneden sonra gereklitetkikler yapılarak, uygun, faydalı olacak tedavi yöntemi uygulanır.
Lökosit nedir?
Beyaz kan hücresi (WBC) ya daakyuvar olarak bilinen lökositler, bağışıklık sisteminin önemli bir parçasıolup, vücudu enfeksiyonlara karşı koruyan hücre grubudur. Kanın şekillielemanlarının %1’lik bir kısmını oluştursalar da, vücudun yabancı organizmalarile karşılaşması durumunda hıza üreyerek çoğalırlar. Zaman zamanbağışıklık sisteminin kalesi olarak tanımlanan lökositlerin temel görevi,vücuda farklı yollardan girmiş olan bakteri, virüs, mantar ve zehirli toksinlergibi antijenleri tanıyarak, onları yok etmektir. Bu işlevi yerine getirirkendamar yapıları içinde yer alan lökositler, bakteri ya da virüsün bulunduğubölgeye ulaşmak için damardan ayrılarak ilgili dokuya ulaşır. LEU olarakkısaltılan lökositler, 5 farklı tipte beyaz kan hücresini kapsar ve her birhücre tipinin farklı görevleri vardır:
- Nötrofiller: NEUolarak kısaltılan ve vücutta enfeksiyona sebep olan yabancı organizmalarınyanına ilk ulaşan öncü hücrelerdir. Nötrofiller, yabancı organizmalarlamücadele etmek için kimyasal enzimleri serbest bırakır ve onları sindirir.Lökosit hücre grubunun %55 ile %70’ini oluşturur.
- Lenfositler: Lenfdokusunda ve kemik iliğinde bulunan, LYM olarak kısaltılan lenfosit hücreleri,kemik iliği tarafından üretilir. Bir kısmı üretildiği bölgede kalarak Bhücrelerine dönüşürken, büyük bölümü timüs olarak tanımlanan, göğsün ortabölgesinde yer alan lenf bezine giderek, T hücrelerine dönüşür. Daha sonrabademcik, dalak, bağırsak ve lenf bezleri gibi lenfoid dokularına yayılır.Vücutta var olan yabancı organizmalara karşı lenfokin adlı kimyasallarısalgılayarak diğer bağışıklık sistemi hücrelerini uyarır ve bu hücrelerinyabancı organizmaya saldırmalarını sağlar.
- Monositler ve Makrofajlar: Alyuvarların yaklaşık %8’ini oluşturan monositler,kemik iliğinde üretildikten sonra kana karışır. Kan dolaşımındayken monositolarak tanımlanan bu hücre yapıları, birkaç saat içinde dolaşım sistemindençıkarak dokulara ulaşır. Dokuya ulaşan monosit yapılarına makrofaj denir.Enfeksiyona sebep olan mikroorganizmaları ortadan kaldırır, ölü hücreleritemizler.
- Eozinofiller: EOS olarak kısaltılan eozinofiller, vücuttaki inflamasyon yani yangısal vealerjik reaksiyonlara sebep olan parazitleri parçalayarak, yok olmalarınısağlayan enzimler üretir.
- Bazofiller: Vücutta yeralan lökosit tipleri arasında en az sayıda olan bazofiller, enfeksiyon veparaziter enfeksiyon tipleri ile mücadele eder. Alerjik reaksiyonlar sırasındahistamin salgılayarak, vücudun immünoglobulin E adlı antikoru üretmesinisağlar. Ayrıca salgıladığı heparin sayesinde, kanın akışkan yapısını arttırır.
İdrarda lökosit yüksekliği nedir?
İdrarda lökosit yüksekliği kendini,bulanık ya da kötü kokulu idrar, ağrılı ya da sık idrara çıkma, ateş, titreme,idrarda kan varlığı, kadınlarda pelvik ağrı gibi belirtilerle gösterir. İdrardalökosit varlığı pek çok hastalığın habercisi olmakla birlikte tedavisi demevcut enfeksiyonun tedavi edilmesiyle yapılır. Bağışıklık sisteminingüçlendirilmesi adına B ve C vitamini bakımından zengin gıdalarla beslenmek,idrarda lökosit düzeyinin azalmasına yardımcıdır. Sabah ilk idrar ileölçümlenen ve idrarda bulunması normal kabul edilen lökosit aralığı 0 ile 5WBC/HPF’dir.
İdrarda lökosit yüksekliği neyi gösterir?
Yapılan idrar tahlili ile ölçümlenenlökosit miktarı 5 WBC/HPF’den yüksek ise bu durum pek çok farklıhastalığın habercisi olabilir. İdrarda lökosit yüksekliği, bazı kanser türleri,kan hastalıkları ve bazı ilaçların kullanımına bağlı olarak gözlense de,sıklıkla aşağıda sıralanan hastalıkların varlığında görülen bir durumdur.
- İdrar Yolu Enfeksiyonu: İdrardaki lökosit seviyesinin normal düzeyin üzerindeolmasının en sık rastlanan sebebidir. İdrar yolu enfeksiyonu, mesaneyi vücutdışına bağlayan boru olarak bilinen üretra, böbrek ile mesane arasında yer alanince borucuklar olarak bilinen üreterler, mesane ve böbreklerde görülür.Çoğunlukla bu sistem içerisinde bakteri varlığı idrar yolu enfeksiyonuna nedenolur ve kadınlarda daha sık rastlanır. Ayrıca uzun süre idrarı tutmak daenfeksiyon riskini artırır.
- İdrar Yolu Tıkanıklığı: Böbreklerde oluşan idrarın, üreter aracılığı ilemesaneye inmesi ve buradan da üretra ile vücut dışına atılmasına engel olantaş, erkeklerde prostat ve kadınlarda jinekolojik tümör varlığındankaynaklanabilir. Uzun süre idrarını tutmayı alışkanlık hâline getirmişkişilerde mesanenin zayıflamasına bağlı olarak idrarın boşaltımı zorlaşabilir.
- Böbrek Taşı: Ağrı, ateş, titreme, mide bulantısı ve kusma gibi belirtilerle kendinigösteren böbrek taşı varlığı, idrarın vücuttan atılımını zorlaştırır ve bakterioluşumuna zemin hazırlar. Bu durumun varlığı da idrarda lökosit yüksekliğinesebep olur.
- Böbrek Enfeksiyonları: Böbreklerde var olan enfeksiyona bağlı olarak, idrardabulunan lökosit sayısında artış gözlenebilir. Çoğunlukla tedavi edilmemiş idraryolu enfeksiyonlarından kaynaklansa da bazı durumlarda, dolaşım sistemi iletaşınan bakterilerin böbreklere yerleşmesi sonucu da ortaya çıkabilir.
- Gebelik: Gebeliğinher trimesterinde yani her üç aylık döneminde, kanda bir miktar lökosityüksekliği gözlenir. Ancak idrarda lökosit yüksekliği, vücutta var olanenfeksiyonun habercisidir.
Lökosit düşüklüğü nedir?
Bazı viral ve bakteriyelenfeksiyonların yanı sıra, süt ve süt ürünlerinden bulaşan brusella, sıtma gibi parazitlerden kaynaklıenfeksiyonlar, bazı mantar türlerine bağlı enfeksiyonlar, anemi, karaciğerhastalıkları, otoimmün hastalıklar, bazı kanser türleri ve kullanılan ilaçlarabağlı olarak lökosit düşüklüğü görülebilir. Bu tip hastalıklar, kemik iliğininlökosit üretimini engelleyerek, kanda lökosit miktarının düşmesine neden olur.Ancak bağışıklık sisteminin sağlıklı bir şekilde işlevini yerine getirmesi içinlökosit miktarının normal değerler arasında olması son derece önemlidir.
Lökosit değerleri kaç olmalı?
WBC seviyesi, tüm yaş gruplarındakan testi ile ölçülse de, beklenen normal değerl aralığı farklıdır.Yenidoğanlarda beyaz kan hücrelerinin seviyesi, mikrolitre başına 9 bin ile 30bin aralığında olması beklenirken, çocuk ve yetişkinlerde bu oran 4 bin 5 yüzile 11 bin aralığında olmalıdır. Ayrıntılı olarak normal lökosit değerlerişöyledir:
- 0-1 Ay: 9.4– 34.0 mcL
- 2-12 Ay: 5.0– 19.5 mcL
- 1-3 Yaş:6.0-17.5 mcL
- 4-5 Yaş: 5.5-15.5 mcL
- 6-15 Yaş:4.5 – 13.0 mcL
- 15 Yaş veÜzeri: 4.5 – 11.0 mcL
İdrarda görülen lökosit seviyesi ise0 ile 5 WBC/HPF aralığında olmalıdır. Sağlıklı bir yaşam için düzenliolarak kontrollerinizi yaptırmayı ihmal etmeyin.
Kum dökme özellikle fosfat, sistinve oksalat gibi kristallerin vücudun bulunduğu sıcaklıkta idrarda çözünememesisonucunda katı olarak parça parça idrarda kalmasıdır. İnsan vücudunda ürinersistem böbreklerden ince idrar kanalları aracılığıyla idrar kesesine yanimesaneye idrar taşınması ve buradan da vücut dışına atılması şeklinde işler.Böbreklerden idrar torbasına giden idrarda kum veya taş bulunması durumundaidrar ince idrar kanallarından rahatlıkla ilerleyemez ve burada birikmeye nedenolur. Bu birikme sonucunda böbreklerde şişme meydana gelir ve bu şişme şiddetliağrıya, bazen de bulantı ve kusmaya sebep olur. Oluşan taş ince idrarkanallarına doğru inmeye başladıkça ağrı vücutta daha da yaygınlaşır ve idraraçıkma isteği sıklaşır.
Bu süreçte idrarın rengi koyulaştığıgibi idrarda kan görülme olasılığı da vardır. İdrar yapma sırasında ise yanmahissi oluşabilir. Kum dökme veya taş düşürme durumlarında duyulan ağrı geneldeçok şiddetli olduğu için hastalar hastaneye başvururlar ve bu duruma renalkolik denir. Renal kolik durumuna acil servislerde sıklıkla rastlanılır, hattaacil servislerde en sık karşılaşılan üriner sistem rahatsızlıktırdenilebilir.
Bu idrarda çözünemeden kalan kristallerinboyutları önemlidir. Kristallerin boyutları büyüdükçe idrar ile atılmasızorlaşır. Böyle durumlarda idrarın bekletilmesi çok sakıncılıdır çünkü idrardaçözünemeden kalan küçük kristaller idrarın bekletildiği süreçte dibe çöker vebirbiriyle kaynaşarak daha büyük kristaller haline gelir. Atılamadığı sürece deböbreklerde sürekli yüksek şiddetli ağrı hissedilir. Bazı kişilerde ise böbrekkumu dökme sırasında böyle ağrılar hissedilmeyebilir.
Kum dökme rahatsızlığı bulunaninsanlarda bu durumun tekrarlama olasılığı ilk 10 yıl içinde %50’dir. İlk kumdökme tecrübesinde kişiye doğru tedavi uygulanmadığı takdirde tekrarlamaolasılığı daha da artar.
Kum dökme semptomları bulunan birkişi hastaneye başvurduğunda idrar ve kan tahlilleri uygulanır. Hastanede yapılanbu tahlillerde böbrek fonksiyon testleri (üre-kreatinin), kan elektrolitdüzeyleri (sodyum, potasyum, klor, kalsiyum) ve enfeksiyon belirteçleritestleri (kan sayımı, CRP, idrar tahlili ve kültürü gibi) değerlerine bakılır.Bazı hastalarda böbrek fonksiyonlarının yükseldiği gözlenebilir ve bu durumdaböbrek fonksiyonlarını daha da yükseltecek olan ilaçlardan kaçınılmasıönerilir.
İdrarda kristallerin çözünememesisonucu oluşan kumun ince idrar kanallarında ilerleyememesi ve birikmeye yolaçması sonucunda idrar yollarında enfeksiyon da oluşabilir. Enfeksiyon görülenhastalar yakından takip edilmelidir ve bu enfeksiyon durumu da uygun görülenantibiyotikler ile düzeltilmelidir. Enfeksiyon durumu uygun antibiyotiktedavisi ile düzeltildikten sonra idrarın kanallardan düzgün şekilde akmasınısağlamak için uygun görülen tedavi şekilleri uygulanmalıdır.
Hastanın kum döktüğü anlaşıldıktansonra düşen taşın veya dökülen kumun kanalın neresinde bulunduğunu gözlemlemekve büyüklüğünü görmek için böbrekteki tıkanıklık sonucunda oluşanşişmenin ne durumda olduğunu anlamak ve bu durumlara göre bir tedaviyöntemi önermek için film çektirmek gerekli olabilir. Bu amaçla kullanılanyöntem genellikle idrar yolları ultrasonografisidir. Bu yöntemde hastalarradyasyona da maruz kalmaz ve böylece gebelerde ve çocuklarda da güvenlekullanılabilir. Ancak çok küçük boyutta olan taşlar görülemeyebilir ve budurumda bilgisayarlı tomografi kullanılması uygun görülür. Bilgisayarlıtomografi böbrek taşlarını veya kumu göstermek için kullanılan en iyi yöntemdirve en net görüntülemeyi sağlar.
Kum dökme durumu kadınlara kıyaslaerkeklerde daha sık görülür. Ailede bu durumun görülmüş olması veya görülmeyeyatkınlık kum dökülmesi riskini arttırabilir. Beslenme ve yaşanılan bölgeninkum dökme üzerindeki etkisi büyüktür. Yüksek dağlık yerlerde ve kuraklıkbulunan bölgelerde daha fazla görüldüğü saptanmıştır ve bu durumda Türkiye’dede doğu bölgesinde dağlık alan fazlalığından dolayı batıya göre görülmeolasılığı daha yüksektir.
Kum dökme belirtileri
Kum dökmenin en belirgin belirtisiböbreklerde yani karnın yan taraflarında duyulan hatta bazen kasıklara, sırtakadar yayılan şiddetli ağrıdır. İdrara çıkıldığında yanma hissiyatı, idrarrenginin koyulaşması hatta bazı durumlarda bazen gözle görülebilen bazen detahliller sonucunda idrarda kan görülebilmesi, idrara sıklıkla çıkıldığıhalde idrarın tam boşalmaması hissi en sık görülen belirtiler arasındadır. Bubelirtilere ek olarak böbreklerdeki birikme sonucu oluşan bulantı ve kusmagibi belirtiler de görülebilir. Kum dökülmesine bazı durumlarda enfeksiyon daeşlik eder ve bu da böbrek kumu belirtilerine örnek olarak gösterilebilir.Böbrek kumları veya taşları uzun zaman boyunca hiç belirti vermeden de içeridebüyüme gösterebilir. Bu duruma karşı dikkatli olmak gereklidir.
Kum dökmekten nasıl korunabiliriz?
- Tuztüketimini azaltmak,
- Günde 2-3litreye kadar su içmek,
- Lifli yapıyasahip olan sebze ağırlıklı besinlerle beslenmek,
- Egzersizinkristal birikimin engellediği düşünüldüğü için de hareketli bir hayat tarzınıbenimsemek kum dökmesine veya taş düşürmeye alınabilecek önlemler arasındasayılabilir.
Kum döken hastaların tedavisi
Böbreklerden ince idrar kanallarınadüşen kristallerin yani taş veya kumun boyutu tedavi için önemlidir ve bu boyutfilm yöntemiyle belirlenir. Belirleme sonucunda boyutun 5mm’den küçük olduğugörülürse kendiliğinden düşme olasılığının yüksek olduğu söylenir. Buolasılık %70-85 kadardır. Bu boyuttaki kum veya taş için ağrıyı azaltmakamaçlı ağrı kesici kullanımı yeterli görülür. Ağrı kesici tedavisine ek olarakhastanın bol bol sıvı tüketerek idrar miktarını arttırması ve böylecebulunan küçük boyuttaki kristallerin atılımını kolaylaştırması tavsiye edilir.Aynı zamanda görülen tedavilere ek egzersiz yapılması özellikle de sık sık ipatlanması kumun veya taşın düşmesi için iyi bir yöntemdir. Bu egzersizlerbiriken kristallerin aşağıya doğru hareketini hızlandırır. İnce idrarkanallarını genişletme etkisi bulunan prostat ilaçları da tedavi içinkullanılabilen ilaçlar arasındadır. Bu prostat ilaçları 5mm’den daha büyük olangenellikle boyutları 5-10mm’ler arasında bulunan taşlar veya kumlar içinkullanılır.
5mm’den küçük olduğu halde uygulananağrı kesici tedavisine yanıt vermeyen ve bir türlü düşmeyen böbrek taşlarındases dalgası ile taş kırma tedavisi (ESWL) uygulanabilir. Bu tedavi yöntemisonucunda da taşın sert olması veya hastanın bu tedaviye aslında uygunolmamasından dolayı bir yanıt alınamıyorsa, endoskopik lazerle taşkırma tedavisi (URS) uygulaması uygun görülür.
Kum dökme semptomlarından olanbulantıyı önlemek için uygulanan tedavilere ek mide bulantısını hafifleticiilaçlar da hastaya uygulanabilir. Kum dökmesine bazı durumlarda eşlik edenenfeksiyonun önlenmesi için aynı zamanda hastaya uygun bir antibiyotik tedaviside başlanabilir. Antibiyotik tedavisi uygulanacak hastalarda uygun antibiyotikseçimi önemlidir aksi takdirde hastada antibiyotik direnci oluşma ihtimalivardır. Tedavi süresince böbrek fonksiyonlarının geri gelip gelmediği veyaböbrekteki şişliğin boyutunun nasıl değiştiği gözlenir ve buna göre tedaviyedevam edilir.
İdrar yolu enfeksiyonu, genellikle idrar yolundanmesaneye, daha nadiren böbreklere kadar ulaşan bakterilerin neden olduğu çokyaygın görülen bir enfeksiyondur.
İDRARYOLU ENFEKSİYONUN BELİRTİLERİ NELERDİR?
İdrar yolu enfeksiyonununenyaygın belirtisi, idrar esnasında veya sonrasında meydana gelen ağrı ve yanmahissidir. Diğer belirtiler arasında sık idrara çıkma, idrarı tam bitirememe,kasıklarda ağrı ve şişlik hissi, bulanık ve ağır kokulu idrar, ateş, bulantı vekusma yer almaktadır.
İDRARYOLU ENFEKSİYONUNUN SEBEPLERİ NELERDİR?
Havuz, deniz, hamam, sauna gibiıslak ortamlar, genital akıntı, genital hijyene dikkat edilmemesi, cinselilişki, sık partner değişikliği, yetersiz sıvı alımı ve buna bağlı yetersizidrar çıkışı, vücut direncinin düşmesine neden olabilecek durumlar; kronikhastalıklar, travmalar; idrar yolu anomalileri, idrar yolu tıkanıklıkları, taşhastalıkları, kateter kullanımı, çeşitli doğum kontrol yöntemleri(diyaframgibi) ve menopoz idrar yolu enfeksiyonu nedenlerindendir.
İDRARYOLU ENFEKSİYONUNUN TANISI NASIL KONULUR?
İdrar yolu enfeksiyonu tanısınıkoyabilmek için idrar tahlili yapmak gerekmektedir. İdrarda görülen bakterilerkültür tahlili ile besiyerinde üretilir. Bakterinin tipi ve hangi antibiyotiğeduyarlı olduğu saptanır.
İDRARYOLLARI ENFEKSİYONUNUN TEDAVİSİ NASIL UYGULANIR?
Sadece mesaneyi tutan, septikseyretmeyen basit idrar yolu enfeksiyonları için; genital hijyene dikkatedilmesi, bol ve sirkadyen(aralıklı-güne yayarak) sıvı alımı ve kısa sürelidüşük doz antibiyotikler tercih edilmektedir. Kana yayılmış veya böbreği tutanseptik idrar yolu enfeksiyonlarında ise uzun süre antibiyotik kullanımıuygundur ve hasta seyrine göre hastane yatışı ve damar içine sıvı ve yüksek dozantibiyotik tedavileri gerekebilmektedir.
İDRARYOLU ENFEKSİYONU İLE İLGİLİ SIK SORULAN SORULAR
-İdrar yolu enfeksiyonu kendikendine geçer mi?
Vücut direncinin yüksek olduğukişilerde komplike olmayan idrar yolu enfeksiyonlarının yaklaşık yüzde 25-30’uantibiyotik kullanmadan iyi sıvı alımı ile düzelir. Ancak tekrarlama vekronikleşme ihtimali tedavi alanlara göre daha yüksek olmaktadır.
-İdrar yolu enfeksiyonu hangi yaşgruplarında gelişir?
10 yaşına kadar çocuklarınyaklaşık yüzde 3’ünde idrar yolu enfeksiyonu görülür. Doğumdan itibaren ilk 3ayda erkek çocuklarda sık ortaya çıkarken sonrasında kızlarda daha yaygıngörülür. Erkeklerde prostat şikayetlerinin belirdiği 50’li yaşlardan sonrasıklık artarken, kadınlarda ilk görülme sıklığı artışı cinsel ilişki başlamasıile olur ve daha sonra menopoz ile tekrar görülme sıklığı artar.
– Hangi cinsiyette daha sık ortayaçıkar?
Kadın genitalinin anatomik olarakenfeksiyona daha açık olması ve kadın idrar yolunun kısa olması nedeniylekadınlarda daha sık görülür.
-İdrar yolu enfeksiyonununtedaviye rağmen tekrarlama olasılığı var mıdır?
Ne yazık ki tedavi edilmeyen veyanedeni ortadan kaldırılamayan idrar yolu enfeksiyonları tekrarlama eğilimigösterir.
-İdrar yolu enfeksiyonu kısırlığasebep olur mu?
İdrar yolu enfeksiyonu eğer cinselyolla bulaşmış ve genital organlarda tutulum oluşturmuşsa kısırlığa nedenolabilir.
-Hamilelerde ortaya çıkanenfeksiyon düşüğe sebep olur mu?
Hamilelerde ortaya çıkan idraryolu enfeksiyonu septik bir tablo oluşturur ve vücuda yayılırsa erken doğum venadiren düşüğe de neden olabilir.
-Enfeksiyon cinsel yolla bulaşırmı?
İdrar yolu enfeksiyonları sıklıklaolmasa da cinsel yolla da bulaşabilir.
-Bitkisel yöntemlerin tedavideyeri var mıdır? Varsa hangi alternatif tedavi yöntemleri kullanılabilir?
Bazı bitkisel desteklerin idraryolu enfeksiyonu oluşma ihtimalini azalttığı düşünülmekle birlikte bu konudayeterli bilimsel kanıt henüz bulunmamaktadır.
-Enfeksiyondan korunmak içinneler yapılabilir?
Bol sıvı alımı çok önemlidir.Özellikle çocuklarda düzenli işeme ve kabızlığın önlenmesi sağlanmalıdır.Erişkinde ayrıca genital hijyene önem verilmeli, cinsel ilişkide korunmanınönemi unutulmamalıdır.
-Havuza girmek idrar yoluenfeksiyonuna sebep olur mu?
Uygunsuz koşullara sahip havuzlarenfeksiyona neden olabilir veya zemin hazırlayabilir.
-Ayakları üşütmek enfeksiyonasebep olur mu?
Sık tekrarlayan idrar yoluenfeksiyonu hikayesi olanlarda ayak ve karın bölgesini üşütmek enfeksiyonataklarını tetikleyebilir. Ancak bağışıklık sistemi kuvvetli erişkinde yeniidrar yolu enfeksiyonu oluşumuna neden olduğunu gösteren bilimsel veribulunmamaktadır.
-Su tüketimi enfeksiyon gelişiminive tedavisini etkiler mi?
Hem çocuk hem erişkinlerde güneyayarak tüketilen bol sıvı enfeksiyon gelişme ihtimalini azalttığı gibi oluşanenfeksiyonun tedavisini de kolaylaştırır.
Kanlı idrarın rengi içerdiği kanmiktarına göre açık pembeden koyu kırmızı ya kadar değişir. Kanlı idrarbulanıktır; cam bir kap içinde bir süre hekletilirse üstte görece duru, alttaise kanlı çökelti nedeniyle daha koyu renkli ve hulanık iki bölüme ayrılır.İdrarda kan belirtisi boşaltım sisteminin herhangi bir yerindenkaynaklanabılır.
Böbrek taşları, idrar yolları veremi,kötü huylu tümörleri ya da enfarktüsü, akut glomerülonefrit, idrar borusutaşları, idrar kesesi tümörleri, veremi, taşları ya da basit bir idrar kesesiiltihabı ya da üretra taşları ve iltihabı buna yol açabilir. İdrarda kan herzaman gözle görülmeyebilir. İdrarın rengini değiştirmeyecek kadar azsa ancakkimyasal deneylerle ya da idrar çökeltisinin mikroskopla incelenmesiylesaptanabilir.
İdrarda kanbulunmasının en önemli nedenleri;
– Böbrek tümörü
– İdrar kanalı tümörü
– Mesane tümörü
– İdrarkesesi divertikülü
– Enfeksiyonlar
– Glomerülonefritler
– Prostat
– Darlıklar
– Böbrek, üreter veya mesane Taşları
– Polikistik böbrek
– Nörojen mesane
– Böbrek kistleri
– Üretral karünkül
– Hematolojik bozukluklar
– Damar bozuklukları
– Aşırı egzersiz
– Bazı ilaçlar
– Travma
Frengi, Treponema Pallidum adlımikrobun yol açtığı sistemik bir hastalıktır. Tedavi edilmez ise beyin,sinir, göz ve iç organlarda ciddi hasarları beraberinde getirerek ölüme nedenolur. Tüm dünyada yaygın olarak görülür. Erken tedavi edildiği takdirde kesiniyileşme sağlanan bir hastalık olmasına rağmen, tedavisiz olgularda ilerleyerekhayatı tehdit edebilen ciddi komplikasyonlara ve iç organ tutulumlarına nedenolabilir. Sifiliz, HIV enfeksiyonunun bulaşmasını da kolaylaştırır.
Frengi (Sifiliz) bulaşma yolları nelerdir?
Sifilizin başlıca bulaşma yolucinsel yolla bulaşmadır. Bulaşmada derideki taze lezyonların sızıntıları,meni ve vajina salgısı gibi vücut sıvıları önemlidir. İkinci önemli bulaşmayolu ise, anneden bebeğe geçiş yoludur. Bebek mikrobu anne karnında kapabileceğigibi doğum esnasında doğum kanalından da alabilir. Sifiliz (frengi) kantransfüzyonu esnasında da bulaşabilir. Ancak kan nakli yolu ile bulaşma çoknadirdir. Çünkü günümüzde tüm donörler, Sifiliz açısından taranmaktadır. Ayrıcasifiliz mikrobu, kan bankası depolama şartlarında 24 saatten fazla yaşayamaz.Sifilizli bir hastanın eşyalarını kullanmak da hastalığın bulaşmasına nedenolabilir. Uyuşturucu bağımlılarında ortak iğne kullanımı sonucu hastalıkbulaşabilir. Enfeksiyonun ilk yılı çok bulaşıcı olup %90 geçiş mümkündür, dahasonra bulaşıcılık giderek azalır ve dördüncü yılın sonunda geneldebulaşıcılık kalmaz.
Frengi (Sifiliz) kimlerde görülür?
Sifiliz, korunmasız cinsel temastabulunan herkeste ve her yaşta görülebilir. Sifilizin en sık görüldüğü kişilerşu şekilde sıralanabilir;
- Hastakişiler ile cinsel temasta bulunanlar,
- Birden fazlacinsel partneri olanlar,
- Korunmasızcinsel ilişkide bulunanlar,
- Sifilislezyonlarına dokunan kişiler,
- Başka cinselyolla bulaşan hastalığı olan kişiler.
Frengi (Sifiliz) belirtileri nelerdir?
Hastalık belirtileri başlamadan önceortalama 21 gün (3-90 gün) kuluçka süresi vardır.
Frengi 4 evrede seyreder:
Birinci evre: Hastalık kapıldıktan sonragenellikle genital bölgede bir veya birden çok lezyon ortaya çıkar. Yaralar hastalıkbulaştıktan 10 ila 90 gün içinde ortaya çıkar. Hastalık nereden bulaştıysa yarada orada çıkar. Genellikle cinsel temasla bulaştığından genital bölgede çıkar,ancak rektal bölgede, anüste, dilde, ağızda, dudakta, vücudun her yerindegörülebilir. İlk çıkan bu yaraya şankr denir. Şankr; ağrısız, sert, deridenkabarıktır, zamanla ülserleşir, ortası çukurlaşır, akıntılı hal alır. Bu ilklezyon 1 ila 5 hafta içinde kendi kendine iyileşir. Ülser kaybolur. Hasta budönemde tedavi edilmez ise hastalık ikinci evreye ilerler.
İkinci evre: Primer sifilizden aylar sonra ortayaçıkar. Vücutta pembe-kırmızı döküntüler görülür, kaşıntı yoktur, döküntülerbirden fazla bölgede görülür, 2-6 hafta sürer. Sifiliz döküntüleri;
- İsiliktarzında,
- Ciltte küçüklekeler tarzında,
- Kasıkbölgesi ve genital bölgede siğiller şeklinde,
- Ağızda üzeribeyaz plaklar şeklinde,
- Bozuk parabüyüklüğünde batık plaklar şeklinde,
- Avuç içi veayak tabanında hafif kabarık döküntüler şeklinde olabilir.
Bu döküntülerin hepsinde bakterivardır ve hastalık bulaşabilir. Boğaz ağrısı olur, lenf bezleri şişer, başağrısı, gribal şikayetler, ateş, yorgunluk, halsizlik, genel vücut ağrıları,tüm vücutta şişmiş lenf bezleri görülür. Hasta bu evrede tedavi edilmez isehastalık üçüncü evreye girer.
Üçüncü evre: Bu döneme sessiz dönem dedenir. Bu dönemde hastalık ilerlemeye devam eder, ancak hiçbir şikayeteneden olmaz. Birkaç yıl sürebilen bu dönemde sifiliz testleri pozitiftir.Üçüncü evre de kendi içinde ikiye ayrılır:
a- Erken latent dönem: İlk iki dönemden sonraki bir yılıkapsar ve hastanın hastalığı en çok bulaştırdığı dönemdir.
b- Geç latent dönem: Bu dönemde hastalar hastalığı çokbulaştıramazlar, ancak hamile kadınlarda hastalık bebeğe bulaşabilir. Bu dönemdeyakalanıp tedavi edilemeyen hastalarda hastalık dördüncü ve son evreye girer.
Son evre: İlk enfeksiyondan aylar, hattayıllar sonra ortaya çıkabilen son evrede hastalık ilerlemeye devam eder.Günümüzde son evre Sifiliz, gelişmiş ülkelerde nadir görülür. Buevrede sifiliz iç organlara zarar verir.
- Beyin vesinir hastalıkları,
- Göz,
- Kalp vedamar hastalıkları,
- Karaciğer,
- Kemik veeklem hastalıklarına yol açar.
Frenginin neden olduğu iç organhasarları ölüme neden olacak kadar ciddi ve ilerleyicidir. Bu dönemde en sıkgörülen şikayetler:
- Cilt, kemikve iç organlarda ortaya çıkan şişlikler (gumma),
- Kalp vedamar problemleri,
- Körlük,
- Beyinhasarı,
- Sinir hasarısonucu güçsüzlük, yürüme zorluğu, dengesizlik, hafıza güçlüğü, hezeyanlar,deliryum
- İdrarkaçırma şeklinde sıralanabilir.
Erkeklerde frengi belirtileri nelerdir?
- İdraryaparken yanma hissi ve ağrı hissi,
- Penisucundan gelen beyaz, sarı, yeşil renkli yoğun kıvamlı akıntı,
- Makatbölgesinde kaşıntı, akıntı veya kan gelmesi,
- Testislerdeşişme ve ağrı,
- Makatbölgesinde yara enfeksiyonları gibi belirtileri olabilir.
Doğumsal frengi
Ana karnında bebeğe mikrop bulaşmasısonucu ortaya çıkan tablodur. Sifiliz mikrobu anne karnında bebeğe çokzarar verir. Günümüzde doğum öncesi yapılan testler sayesinde bu hastalık erkendönemde yakalanmakta ve tedavi edilmektedir. Yakalanamaz ise konjenitalsifiliz tablosu ortaya çıkar. Sifiliz, doğmamış bebektesağırlık, diş problemleri, burun problemlerine neden olur. Tüm gebekadınların sifiliz için gebeliklerinin erken döneminde kan testi yapmalarıgerekir.
Frengi (sifiliz) teşhisi nasıl konur?
Sifiliz kan testleri ilekolayca teşhis edilir. Lezyonlar ve fizik muayene de teşhiste yardımcıdır.Teşhis için VDRL, RPR, TPHA-İ FTA-ABS kan testleri ve lezyonlardan alınanörneklerin incelenmesi belirleyicidir. Sifiliz düşünülen hastalardan HIVtesti mutlaka istenir.
Frengi (sifiliz) tedavisi için kullanılan ilaçlarhangileridir?
Sifiliz, ne kadar erken teşhisedilirse komplikasyonların oluşması o ölçüde önlenebilir. Penisilin halensifiliz tedavisinde kullanılan temel ilaçtır. Penisiline dirençlisifiliz vakaları henüz bildirilmemiştir. Penisilin bakteriyi öldürerekhastalığın ilerlemesini kesin olarak durdurur. Sifilis öyküsü 1 yıldan az olankişilere 1 doz depo penisilin, sifilis öyküsü 1 yıldan uzun ise 2- 3 doz depopenisilin, doğumsal sifiliste bebeğe 10 gün kristalize penisilin tedavisiyeterlidir. Penisiline alerjik kişilerde Doksisiklin, Ceftriakson, Tetrasiklin,Azitromisin tedavi amacıyla verilebilir. Tedavinin başlamasından 2 gün sonrahastalığın bulaşıcı olma özelliği ortadan kalkar. Hastalığın etkilediğiorganlara göre sifilizin tedavi süresi 2 yıla kadar uzayabilir. Tedaviyebaşlandıktan sonra hastanın takibi 2 yıl devam eder.
Sifilis teşhis edilen kişilerintedavileri tamamlanana dek cinsel temastan kaçınmaları gerekir. Tüm cinselpartnerlerinin testten geçirilmesi gerekir.
Frengiden (sifiliz) korunma nasıl olmalıdır?
Sifiliz, en sık cinsel temas ilebulaşır. Hastalığın büyük kısmında hastanın görünür hiçbir lezyonu yoktur vehastalığı bulaştırır. Bu nedenle kimin hasta olduğunu anlamak güçtür.Korunmasız, cinsel temasta bulunmamak, şüpheli cinsel temastan kaçınmak, çokeşli olmamak, şüpheli durumda kondom kullanmak korunma yollarınınbaşlıcalarıdır. Seks oyuncakları ortak kullanılmamalıdır. Şüpheli her durumdadoktora başvurmak gerekir. Cinsel yolla bulaşan hastalıklarla ilgili testyapıldığında sonucu eşler veya cinsel partnerler ile paylaşmak önemtaşır. Frengiden şüphelenildiği durumlarda acilen üroloji, kadın doğumhastalıkları veya enfeksiyon hastalıkları bölümlerine başvurmak gerekir.
Erken boşalma, penisin vajene girmesinden önce yada hemen sonra, sınırlı bir cinsel uyarıyla kişinin istemi olmaksızın boşalmasıve bu olayın kişide belirgin bir sıkıntı yol açması durumu olarak tanımlanır.Erken boşalma, erkekler arasında sıkça karşılaşılan bir durumdur. Tahminler arasındafarklar olsa da yaklaşık her üç erkekten birinin yaşamı süresince bu problemlekarşılaştığı düşünülmektedir. Sıkça yaşanmadığı sürece endişe edilecek birdurum değildir. Erken boşalmanın tam bir tanımı yapılamamakla birlikte, eğerkişide aşağıdaki özelliklerde gözleniyorsa erken boşalma tanısı alabilir:
- Her zamanveya ilişkilerin çoğunda vajinal penetrasyondan yaklaşık 1 dakika sonra meydanagelen boşalma
- Ejakulasyonunyani boşalmanın vajinal penetrasyondan sonrası veya vajinal penetrasyona kadarolan süre için geciktirilememesi
- Stres vekaygı nedeniyle cinsel ilişkiden kaçınılması
Erken boşalma sorunu
Erken boşalmada, hem fizyolojik hemde biyolojik etmenler rol oynayabilmektedir. Erken boşalma sorunu, erkeklerinutanç duydukları ve konuşmaktan kaçındıkları bir konu olmasına rağmen, sıklıklarastlanan ve tedavisi olan bir sağlık problemidir. Erken boşalması olanerkeklerde sorun ilk başta hafif olup zamanla şiddetlenebilir. Bazı durumlarda,erkekler erken boşalma sorunlarını partnerlerine hissettirmemeye çalışırlar. Budurum, çift arasında iletişim sorunlarına ve buna bağlı cinsel sorunlara yolaçabilir. Heteroseksüel çiftlerde kadınlarda cinsel isteksizlik, orgazm olamamave erkeğin ön sevişmeye yeterli zaman ayırmaması neticesinde uyarılma bozukluklarıolabilir. Ağır formlarında birleşme gerçekleşemez. Çiftler soruna yapıcı birşekilde yaklaşmadıkları takdirde ilişkilerinde ciddisorunlar yaşayabilirler.
Erken boşalmanın çeşitleri
Erken boşalma sebeplerine geçmedenönce erken boşalmanın çeşitleri olduğunu bilmek gerekir. Erken boşalma 4 sınıfaayrılır.
Yaşam boyu devam edilen erkenboşalma: Bu tiperken boşalma, ilk cinsel aktiviteyle birlikte gözlenir ve hayat boyunca devameder. Genel popülasyonda en az sıklıkla gözlenen erken boşalma tipidir.Çin ve Türkiye’de yapılan çalışmalar genel popülasyonda %2,3 ila 3,2 arasındagözlendiğini bildirmektedir.
Kazanılmış erken boşalma: Daha sık rastlanan bir problemdir.Fizyolojik ya da psikolojik bir değişiklik sonucunda ortaya çıkabilir. Genelpopülasyonda % 3,9 ila %4,2 arasında gözlenir.
Değişken erken boşalma: Erken boşalma sorununun en sıkgözlenen tipidir. Genel toplumda %8,5-11,4 oranında görülür. Kişi zaman zamannormal boşalma zaman zaman ise erken boşalma yaşar.
Duyusal (Subjektif) erken boşalma: Bu tipte aslında kişigerçekten erken boşalma problemine sahip değildir ancak kültürel ve psikolojiknedenlerden dolayı erken boşalma yaşadığını düşünmektedir. Genel toplumdagözlenme oranı %5,1-6,4 aralığındadır.
Erken boşalmanın nedenleri
Erken boşalma nedenleri psikolojikve biyolojik olarak ikiye ayrılmaktadır.
Psikolojik erken boşalma nedenleri;
- Cinseldeneyimsizlik
- Kişininkendi vücut imajı ile ilgili negatif algı
- İlişkiyeniliği
- Aşırıheyecan ve uyarılma
- İlişkistresi
- Anksiyete
- Kendinisuçlama ve yetersizlik hissi
- Depresyon
- Kontrol veyakınlıkla ilgili psikolojik sorunlar olarak sıralanabilir.
Bu psikolojik etmenler, özellikledaha önceden normal boşalma yaşayıp sonrasında erken boşalma sorunuyla karşılaşan erkeklerdesıklıkla gözlenen sebeplerdir.
Buna karşın, yaşam boyu süren erkenboşalma sorunu, daha erken travmalar nedeniyle yaşanır. Bunlara örnek olarak;
- Cinselistismara uğramak
- Katı cinseleğitim ve yetiştirilme tarzı
- Travmatikcinsel ilişki deneyimi
- Psikolojikkoşullanma (yakalanma korkusu nedeni ile gençlerin mastürbasyon yolu ile hızlıbir şekilde boşalması) gibi durumlar verilebilir.
Biyolojik erken boşalma nedenleri:
Erken boşalmaya neden olabilenhormon, enfeksiyon ve sinir sistemi hastalıkları bulunmaktadır.
Diyabet: Diyabet genellikleerkeklerde sertleşme bozukluğuna yol açan bir hastalık olmasına rağmen, 2016yılında Translational Andrology and Urology dergisinde yayımlanan bir çalışmadasertleşme bozukluğuna sahip diyabet hastalarının önemli bir çoğunluğunun erkenboşalma problemine de sahip olduğu gösterilmiştir. Diyabetin erken boşalmayaneden sebep olduğu hakkındaki biyolojik mekanizma tam olarak bilinmemektedir.
Hormon bozuklukları: Testesteronhormonu eksikliği, tiroid hormonu bozukluğu ve hipofiz bezi hastalıkları erkenboşalmaya neden olmaktadır.
Multiple Skleroz: Erken boşalma,multiple skleroz hastalarında gözlenen birçok cinsel fonksiyon bozukluklarındanbiridir.
Prostat bezi sorunları: Araştırmalarprostat bezi enfeksiyonları ile erken boşalma arasında bir korelasyon olduğunugöstermektedir.
Diğer nedenler: Yakın zamandayapılan çalışmalar, penisin aşırı hassasiyeti ve nörofizyolojik olarak boşalmamerkezinin artmış uyarılabilirliğinin erken boşalmadaki rolünügöstermektedir.
Erken boşalma engellenebilir mi?
Erken boşalma sorunu olan erkeklerbu sorunu kendi başlarına çözme girişimi sırasında uygun olmayan stratejilergeliştirebilirler. Ön sevişme sırasında penisinin uyarılmasının artması, cinselhaz alma birleşme süresini kısaltacağından dolayı bu sorunu yaşayan erkekler önsevişmeden kaçınabilirler. Bu durum partnerlerinde ve kendilerinde cinseldoyumu ve iletişimi azaltır. Kadın partnerde uyarılma sorununa da yol açabilir.Bir başka yanlış strateji ise birleşme sırasında kendilerine acı vericidavranışta bulunmaktır (çimdikleme, dudağını ısırma). Bu yaklaşımın amacıcinsel hazzı azaltarak süreyi artırmaya çalışmaktır. Kısmen süre uzasa da, cinseleylemin kalitesi bozulmuş olacaktır. Önceden mastürbasyon ile boşalarak, ikincive üçüncü boşalmayı hedefleyen erkeklerde ise cinsel ortam kaygılı halegelebilir.
Ön sevişmeyi uzatarak partnerinincinsel tatmini sağlanması bireyin kendi başına alabileceği en doğrustratejidir.
Erken boşalma teşhisi nasıl konulur?
Erken boşalma teşhisi konulabilmesiiçin hastanın aktif bir cinsel yaşamı olması gereklidir. Erken boşalmateşhisinde doktorla uzun görüşme ve fiziksel muayene esastır. Erken boşalmasorunu ile birlikte erektil disfonksiyon (sertleşme bozukluğu) da yaşanıyorsadoktor hormon düzeylerine bakmak için birtakım testler isteyebilir. Bu görüşmesırasında hastanın tıbbi geçmişini olabildiğince detaylı aktarması,tedavi stratejisinin doğru belirlenmesini sağlar. Tıbbi özgeçmişte, geçmişte veşu anda sahip olunan hastalıklar, kazalar, travmalar, kullanılan ilaçlarsorulacak, hastanın cinsel yaşamı dinlenecektir.
Erken boşalmanın tedavisi nasıldır?
Günümüzde erken boşalmanın tedavisiyüz güldürmektedir. Hastalığın altında yatan sebep de belirlendikten sonrahastanın durumuna göre aşağıda yer alan tedavilerden bir ya da birden fazlasıbirlikte kullanılabilir.
İlaç tedavisi: Ağızdan kullanılan ilaçlar erkenboşalmanın en çok tercih edilen tedavi yöntemlerinden biridir. SSRI (SelektifSeratonin Reuptake İnhibitörü) denilen ilaçlar her gün ağızdan bir tabletolarak alındığında, 5-10 gün sonra etkisi gözlenmeye başlar. Bununla beraber builaçların her gün kullanımının gerekmesi ve yorgunluk, bulantı,terleme, esneme gibi yan etkilerin ortaya çıkması hastaların tedaviye devametme oranının düşük olmasına neden olur. Aynı tür ilaçların yeni bir formu olandapoksetin etken maddeli ilaç, ilişkiden 1-3 saat önce kullanıldığında başarısağlamaktadır. Her gün kullanım gerektirmediği için bu tedavide hastamemnuniyeti oldukça yüksektir.
Egzersiz ve spor: İdrar kaçıran çocuk, kadın veerkeklerde de kullanılan Kegel egzersizleri, erken boşalmanın tedavisinde dekullanılmaktadır. Bu egzersiz, pelvik kaslarını çalıştırır ve günün her saatiuygulanabilir. Cinsel ilişki sırasında kişi boşalacağını hissettiği sırada, bubölgedeki kaslarını kasarak mesane boynundaki kas yapısının da kasılmasınısağlayacak ve boşalmayı kontrol edecektir. Kegel egzersizi, erken boşalmayakarşı etkili tedavi yöntemlerindendir. Bunun haricinde pelvik taban kaslarınıçalıştıran fitness ve benzeri sporlar da erken boşalmayı engellemek bakımındanfaydalıdır.
Krem ve jeller: Erken boşalma tedavisindekullanılan diğer bir yöntem lokal anestezik içeren kremlerin kullanımıdır.İlişki öncesi penise uygulanan krem/jel/spreyler peniste duyu kaybı oluşturarakboşalmayı geciktirmektedir. Bu tedaviler lokal olduğu için haplarda gözlenensistemik yan etkiler görülmez. Bununla birlikte krem ve jeller kullanımmiktarına göre kadın ve erkekte orgazm hissini engelleyebilmektedir. Özelliklekullanılan jellerin kötü kokusu ilişki sırasında hoşnutsuz bir ortamyaratabilmektedir.
Prezervatif: Krem ve jeller gibiprezervatifler de ilişki esnasında duyu hissini azalttığı için erken boşalmayıönlemek için kullanılan tedavi yöntemlerinden biridir.
Seks terapileri: Erken boşalmanın tedavisindeetkili yöntemlerden birisi de seks terapileridir. Ön sevişme periyodunun mümkünolduğunca uzun tutulması; öğretilen manevraların uygulanması tedavide başarıgetirir. Bu manevralar “dur-başla” (stop-start) ve “sıkma” teknikleridir.Dur-başla tekniği aşamalı bir tekniktir ve her aşama ortalama 2 hafta sürmekteve her hafta en az üç kez önerilen manevraların yapılması gerekmektedir. Bumanevralar penis uyarılmasının azaltılmasını ve bu sayede boşalmanın geciktirilmesiniamaçlamaktadır. Sıkma tekniği ise ilişki sırasında boşalma hissedildiğindeilişkinin durdurularak, penis uç kısmının boşalma hissi geçene kadar sıkılmasıve bu sayede boşalmanın geciktirilmesidir.
Cerrahi tedaviler :Bu yöntem geriye dönüşsüz biryöntemdir ve nadiren uygulanır. Bu tedavideki mantık, hastalarda penisin aşırıduyarlı olduğu varsayımına dayanmakta ve penise giden sinirlerin çeşitliyollarla kesilmesiyle bu aşırı duyarlılığın azaltılması hedeflenmektedir.
Erken boşalmanın en doğru tedavistratejisi, uzman hekimle birlikte kişiye özgü programlanmış tedavilerdir.Erken boşalma sorununuz olduğunuzu düşünüyorsanız, size en yakın sağlıkkuruluşuna başvurun.
Dünya Sağlık Örgütü tarafından “Cinsel yönden aktif olan ve herhangibir doğum kontrol yöntemi uygulamayan bir çiftin, bir yıl süre içerisindegebelik elde edememesi durumu” olarak adlandırılan kısırlık,dünya genelinde çiftlerin yaklaşık olarak %25’ini etkileyen klinik bir sağlıkproblemidir. Yapılan araştırmalar kısırlık probleminden 1/3 orandaerkeklerin, 1/3 oranda kadınların ve 1/3 oranda her iki partnerin sorumluolduğunu ortaya koyar. Dolayısıyla kısırlık problemi yaşayan çiftlerde durum neolursa olsun her iki partner de tedavi kapsamında değerlendirilmeli, kişilerfiziksel ve psikolojik tedavi ile desteklenmelidir.
Kısırlık nedenleri
Gebe kalamama şikayeti ile başvuran çiftlerde, infertilite problemininortaya çıkış nedenleri fazlasıyla değişiklik gösterir. Başvuru sonrasında heriki partnere yapılacak olan detaylı muayene ile problemin asıl kaynağısaptanabilir. Yapılan muayene kısırlık probleminin hangi partnerdenkaynaklandığını, uygulanacak tedavi yöntemlerini ve tedavinin başarılı olmayüzdesini belirleme açısından son derece önemlidir.
Kısırlık testi
Cinsel yönden aktif olan ve herhangi bir doğum kontrol yöntemi uygulamayanbir çiftin 1 yıllık süre boyunca gebelik yaşamaması durumu, Dünya Sağlık Örgütütarafından Kısırlık (İnfertilite) olarak tanımlanır. Korunmasız düzenli cinselilişkiye rağmen hamilelik olmaması durumunda kısırlık tanısını koyabilmek vekısırlığa neden olan etkeni saptamak için kısırlık testi adı verilen bir dizitetkik ile detaylı muayene işlemi yapılır. Yapılan işlemler sonucu saptananprobleme ve problemine yerine göre uygulanacak olan tedavi girişimleriplanlanabilir.
Yapılan araştırmalar kısırlık probleminden 1/3 oranda erkeklerin, 1/3oranda kadınların ve 1/3 oranda her iki partnerin sorumlu olduğunu ortayakoyar dolayısıyla yapılacak tetkik ve girişimlerin bu doğrultuda seçilmesigerekir. Erkeklerde kısırlık testi uygulamaları görece daha kolayolduğundan kısırlık incelemelerinde ilk olarak erkekler muayeneedilir.
Erkeklerde kısırlık testi
- Kısırlık şüphesi bulunan bir erkeğe yapılacak olan ilk tetkik genelliklespermiogram olarak adlandırılan sperm sayım testidir. Bu tetkik, 3 gün boyuncailişki ve mastürbasyon gibi herhangi bir cinsel faaliyette bulunmamışerkekten alınan meni örneğinin incelenmesi ile gerçekleştirilir. Alınanörnekteki sperm sayısı, hareketliliği ve şekli detaylı şekildedeğerlendirilerek Dünya Sağlık Örgütü tarafından belirlenen kriterler ilekarşılaştırılır.
- Alınan meni örneğinde veya kanda spermlere karşı antikor varlığınıtespit etmek için Antisperm Antikor Testi yapılır.
- Spermiogram tek başına kesin sonuç elde etmek için yeterli bir testdeğildir. Dolayısıyla spermiogram testi normal sonuçlar verse de erkektekısırlık şüphesine yönelik olarak başka uygulamalar gerekir. Ancak spermiogramkolay ve yararlı bir kısırlık testi olarak değerlendirildiğinden uygulanmasıtercih edilir.
- Erkekte kısırlık nedenleri araştırılırken üreme organlarında olabilecekyapısal işlev bozukluklarının da değerlendirilmesi gerekir. Yapılacak olanUltrasonografi testi ile erkekte testislerin yapısı, boyutu, testisdamarlarında Varikosel adı verilen genişleme problemleri ve spermkanallarındaki görülen darlıklar hakkında bilgi elde edilir.
Tüm bu tetkik sonuçları normal değerlerde ise kadın partnerin kısırlıktesti uygulamalarına geçilir.
Kadınlarda kısırlık testi
- Kadınlarda görülen kısırlık probleminin en yaygın nedeni yumurtlamabozuklukları olduğundan dolayı ilk olarak normal yumurtlama işleminingerçekleşip gerçekleşmediği kontrol edilir. Yumurtalıkların yokluğu, yumurtlamaiçin gereken ve beyinden salgılanan hormonların düzensizliği veya çeşitliyumurtalık hastalıkları, kadınlardaki kısırlık nedenlerinin yaklaşık %25’inioluşturur. Kadınlarda regl döngüsünün ilk günü yapılan hormon düzeyi kontrolü,regl başlamadan birkaç gün önce rahmin iç yüzeyinden alınan endometriyalbiyopsi örneği ve ultrasonografi ile yumurtalık gelişimi incelenerek sağlıklıyumurtlama işlemi hakkında bilgi sahibi olunur.
- Kısırlık nedenleri içerisinde bir diğer yaygın görülen neden ise tüplerdekitıkanıklık problemidir denilebilir. Tüplerin kısmi ya da tamamen tıkanmasıdurumu, yumurtanın rahime ulaşmasını engelleyerek kısırlığa yolaçar. Kısırlık şüphesi olan kadınlarda bu durumu saptayabilmek için rahimiçerisinden tüplere özel ilaçlar gönderilir ve sonrasında çekilen röntgensayesinde tüplerde herhangi bir tıkanıklık problemi olup olmadığıdeğerlendirilir. Bu yönteme ek olarak laparoskopi adı verilen karın içerisinikamera ile görüntülemeyi sağlayan kapalı cerrahi işlemle de fallop tüpleridetaylı şekilde görüntülenebilir.
- Kadınlardaki kısırlık probleminin yaklaşık %5’i rahimde meydana gelenyapısal bozukluklardan, yapışıklıklardan, miyomlardan veya poliplerdenkaynaklanır. Embriyonun rahimde tutunmasını engelleyerek düşüğe ya da kısırlığayol açan miyomlar, jinekolojik muayene ve ultrasonogrofi yöntemleri ile kolaycatanımlanabilir. Rahimde henüz anne karnındayken meydana gelen rahim perdesi,çift rahim varlığı gibi yapısal problemlerin de kısırlığa yol açtığı bilinirve Histerosalpingografi adlı bir görüntüleme yöntemi ile teşhis edilebilir.Histerospkop adı verilen fiber optik ışıklı görüntüleme cihazı, rahim içerisinegirerek yapısal bozukluklarla birlikte polipleri ve miyomları da kolaycateşhis etme imkanı verir.
Böbrek yetmezliği, böbreklerin kandaki atıkları yeterincefiltreleme yeteneğini kaybettiğinde ortaya çıkar. Böbrek fonksiyonlarının yüzde15’inin altına düşmesi de böbrek yetmezliği yaşandığının kanıtıdır. Böbrekyetmezliği bir anda ortaya çıkabilen bir hastalık değil, kademeli olarakilerleyen bir hastalıktır. Altta yatan birçok nedene veya herhangi bir nedenebağlı olarak böbrekler gün geçtikçe işlevini yitirir, tedavi edilmediğidurumlarda ise tamamen işlevsiz ve çalışmaz hale gelir. Bazı hastalarböbrek yetmezliğinin farkına varmadan hayatlarını devam ettirebilirler. Ancakçoğu hastada böbrekler görevlerini yerine getiremediğinden başkahastalıklar görülmeye başlar. Hastalığın başlangıcında böbrekler vücuttabiriken sıvıyı dışarı atamaz ve bu böbreğin küçülmesine neden olur. Ayrıca kanbasıncı düzenlenemeyeceğinden ve artacağından da böbrekler küçülebilir. Buşekilde küçülmeye devam eden böbrekler zamanla bütün işlevlerini kaybeder.Kanda biriken atık maddeler tansiyonun yükselmesine neden olur. Bu durumdankalp ve diğer organlar etkilenmeye başlar. Yüksek tansiyondan dolayı da böbrekyetmezliği ortaya çıkabilir. Böbreğin işlevini yerine getirememesinden dolayıortaya çıkan hastalıklar ve böbreğin işlevini yerine getirmesine engel olanhastalıklar bir döngü içerisinde vücudu olumsuz olarak etkiler. Bu nedenleböbrek yetmezliği hayati öneme sahip olan ve tedavisine vakit kaybetmedenbaşlanılması gereken bir hastalıktır.
Böbrek Yetmezliği Belirtileri Nelerdir?
Genellikle böbrek yetmezliğinin belli başlı birkaç tane belirtisi vardır.Ancak hastalığın şiddetine göre de herhangi bir belirtinin ortaya çıkmadığıda görülebilir.
- Normale göre daha az idrara çıkma,
- Bacakların, ayak bileklerinin ve ayakların şişmesi, vücudun herhangi bir noktasındaortaya çıkabilecek olan ödem,
- Daha önce olmamasına rağmen ani ortaya çıkabilen nefes darlığı,
- Aşırı uyuşukluk, yorgunluk ve bitkinlik,
- Sürekli olarak mide bulantısı,
- Zihinsel olarak karışıklık,
- Göğüste hissedilen ağrı veya baskı,
- Son ve en önemli olarak koma, böbrek yetmezliğinin ana belirtileriarasındadır.
Böbrek Yetmezliği Nedenleri Nelerdir?
Böbrek yetmezliği çeşitli koşulların veya nedenlerin bir sonucu olabilir.Böbrek yetmezliğini ortaya çıkaran neden, bu hastalığın tipini de belirler.Böbreklerde ani bir şekilde ortaya çıkabilecek olan kan akışı azalması böbrekyetmezliğine neden olabilir. Bu durumun ortaya çıkmasına kalp krizi, kronikkalp hastalıkları, karaciğer yetmezliği, ağır yanıklar, ağır şekilde ortayaçıkabilecek alerjik reaksiyonlar ve sepsis gibi ciddi bir enfeksiyon yolaçabilir. Yüksek tansiyon ve antienflamatuar ilaçlar da kan akışınınsınırlanmasına neden olabilir. Vücut sağlıklı olarak idrarı dışarı atamadığındatoksinler böbrekte birikir ve böbreklere aşırı bir yük biner. Bu duruma idraryollarını tıkayan prostat, kolon, boyun ve mesane kanserleri neden olur veböylece böbrek yetmezliği ortaya çıkar. Bunların yanında tedavi edilmeyenböbrek taşı, büyümüş bir prostat, idrar yolunda kan pıhtıları bulunması,mesaneyi kontrol eden sinirlerin zarar görmesi gibi durumlar da idraraçıkmamaya neden olur ve sonucunda böbrek yetmezliği görülebilir. Tüm buhastalıkların dışında böbrekte meydana gelen bir kan pıhtısı, ağırenfeksiyonlar, ağır metallerden dolayı oluşan toksinler, uyuşturucu ve aşırıalkol tüketimi, vaskülit ve kan damarlarının iltihabı, birçok organıniltihaplanmasına neden olan otoimmün bir hastalık olan lupus, böbreklerdekiküçük kan damarlarının iltihabı, bağırsaklarda meydana gelen bakteriyelenfeksiyonlar, bazı antibiyotikler ve kontrolsüz diyabet de böbrek yetmezliğineyol açabilir.
Böbrek Yetmezliği Hastalık Çeşitleri Nelerdir?
Tespit edilmiş olan 5 çeşit böbrek yetmezliği çeşidi vardır.
- Akut Prerenal BöbrekYetmezliği: Böbreklere yetersiz kan akışı olduğunda bu tür böbrekyetmezliğine neden olur. Böbrekler, yeterli miktarda kan akışı olmadığındantoksinleri filtreleyemez ve akut prerenal böbrek yetmezliği oluşur.
- Akut İntrinsik BöbrekYetmezliği: Böbreklerde meydana gelen doğrudan ağır yaralanmalar veyatravmalardan dolayı ortaya çıkar. Böbreklere aşırı yük binmesi ve bundan dolayıoluşan oksijen yetmezliğinden meydana gelebilir. Şiddetli kanama, şok,böbrekteki kan damarlarının tıkanıklığı ve glomerülonefrit (böbrekteki kandamarlarının iltihaplanması) akut intrinsik böbrek yetmezliğine neden olabilir.
- Kronik Prerenal BöbrekYetmezliği: Uzun süre böbreklere gelen kan akışının yavaşlamasından dolayıböbreklerin küçülerek işlevini yitirmesinden kaynaklanır.
- Kronikİntrinsik Böbrek Yetmezliği: İntrinsik böbrek hastalığınedeniyle böbreklerde uzun süreli hasar meydana geldiğinde ortaya çıkar.İntrinsik böbrek hastalığı, şiddetli kanama veya oksijen eksikliği gibiböbreklerde meydana gelen doğrudan travmalardan dolayı ortaya çıkar.
- KronikPost-Renal Böbrek Yetmezliği: İdrar yollarının uzun süretıkanmasıyla oluşan baskı böbrek hasarına neden olur ve böylece bu böbrekyetmezliği türü ortaya çıkar.
Böbrek Yetmezliği Tanısı Nasıl Konulur?
Böbrek yetmezliğinin teşhisi konusunda birçok test yapılır. Öncelikliolarak idrar tahlilinden faydalanılır. İdrardaki fazla protein veya şeker gibianormal durumların tespiti için idrar tahlili yapılır. İdrar miktarını ölçmekiçin idrar hacim ölçümleri yapılır. İdrar çıkışını ölçmek, böbrek yetmezliğininteşhisi konusunda kullanılan en basit yöntemlerden biridir. Düşük idrar çıkışıböbrek hastalığının, çoklu hastalıkların veya yaralanmaların neden olabileceğibir idrar yolu tıkanması böbrek yetmezliğini işaret edebilir. Kandaki kanüre azotu ve kreatinin gibi böbrekler tarafından filtrelenen maddeleri ölçmekiçin kan testleri uygulanır. Bu maddelerin kandaki hızlı artışı akut böbrek yetmezliğiniişaret edebilir. Ultrason, MRI ve BT tarama testleri de teşhis için yaygın birşekilde kullanılır. Bu görüntülenme yöntemleri kullanılarak böbrekte veya idraryollarında herhangi bir anormalliğin olup olmadığının saptanması amaçlanır.Ayrıca böbrekte herhangi bir anormalliğin olup olmadığının anlaşılabilmesi içinbiyopsi yapılarak böbrekten küçük bir örnek alınır. Bu biyopsi için çoğunluklalokal anestezi kullanılır. Alınan parça laboratuvar ortamında incelenerekböbrekte meydana gelmiş olabilecek olumsuz durumlar incelenir. Tüm bu testlerinyapılmasının amacı böbreğin görevini tamamıyla yapıp yapamadığınınanlaşılmasıdır. Testler sonucunda böbrekler gerektiği gibi çalışmıyorsa böbrekyetmezliği teşhisi koyulur.
Böbrek Yetmezliği Tedavi Yöntemleri Nelerdir?Böbrek yetmezliği tedavisinde uygulananbirkaç tane yöntem vardır. Bunlardan en yaygın olarak kullanılan yöntemdiyalizdir. diyaliz, bir makine kullanarak kanın filtrelenmesi vearındırılmasıdır. Bu makinenin amacı böbreklerin yerine getiremediği görevleriyerine getirmektir. Hasta, böbrek yetmezliğinin tipine bağlı olarak büyük birmakineye veya kateter torbaya bağlanabilir. Ayrıca diyalizle birlikteçoğunlukla düşük potasyumlu ve düşük tuzlu bir diyet yapılması gerekir. Böylecekanda bu maddelerin birikmesinin önlenmesi amaçlanır. En geçerli ve kesin çözümise böbrek naklidir. Böbrek naklinden sonra hastanın diyalize girmesine gerekkalmaz ve nakledilen böbrek normal çalışmasına devam eder. Ancak nakilişleminin yapılabilmesi için uygun bir donör bulmak gereklidir. Aksi durumlardaböbrek naklinin yapılması mümkün değildir. Çünkü insan vücudu yabancı birdokuyu kabul etmeyecek ve nakledilen böbreğin çalışmamasına neden olacaktır.Ayrıca nakli gerçekleştirilen böbreğin uyumlu olmasına rağmen vücudun böbreğireddetmemesi için bağışıklık baskılayıcı ilaçlar kullanılması gerekir. Builaçlar oldukça ağırdır ve ciddi yan etkilere sahiptir. Ancak kullanılmamasıböbreğin reddedilmesine ve yeniden böbrek yetmezliğine yol açacaktır. Bunedenle nakil olmadan önce bağışçı ve hasta için birçok test uygulanır. İkitaraf için de nakil işleminin uygun olacağı düşünülüyorsa gerekli cerrahiişlemler yapılarak nakil gerçekleştirilir.
Böbrek taşları genellikle üreteryani idrar yoluna girdikleri dönemde belirti vermektedir. Böbrek taşlarıdüşürülürken üreterde yaptıkları tıkanıklık sebebiyle şiddetli ağrı oluşturur.Ancak bazı küçük böbrek taşları hiçbir belirtiye neden olmadan idrar yoluylaatılabilmektedir.
- Böbrek taşı belirtisinin başında şiddetli ağrı gelmektedir. Ağrı böbrekbölgesinde, sırtta, kaburgaların altında, alt karın bölgesinde ve kasıklardagörülebilmektedir. İdrar yaparken ağrı ve sık idrar hissi yaşanabilir. Ağrıdalgalar halinde ve yoğunluğu değişen şekilde hissedilebilir.
- İdrar renginde ve kokusunda değişiklikler olabilir.
- Mide bulantısı ve kusma olabilir.
- Sürekli idrara çıkma hissi olabilir veya normalden daha fazla idraraçıkılabilir. İdrara çıkma sayısında artış olmasına rağmen idrar miktarındaazalma görülebilir.
- İdrar sırasında yanma hissi .
- Böbrek taşı enfeksiyona neden olduysa idrar rengi bulanıklaşır vekoyulaşır. Ateş ve üşüme-titreme görülebilir.
Böbrek taşı idrar yollarınıtıkayarak idrarın vücuttan atılmasında sıkıntılara yol açabilir. Böbrek taşınınidrar yolunu tıkadığı kişilerde ilerleyen dönemde böbrek fonksiyonunu kaybederve çift taraflı ise böbrek yetmezliği gelişebilmektedir.
BÖBREKTAŞI NEDEN OLUŞUR?
Böbrek taşı oluşumunda birdenfazla faktör etken rol oynayabilir. Böbrek taşı oluşmasında birkaç faktörün biraraya gelmesi riski artırabilmektedir.
- Yetersiz sıvı alımı: Vücutta yeterli su olmaması böbrek taşı oluşmasındaönemli bir etkendir. Gün içinde yeteri oranda su içilmemesi idrarla atılan taşöncüsü maddelerin yoğunluğunu artırır ve idrarı asidik hale getirebilir. Budurumda böbrek taşı oluşumuna neden olabilir. Sıcak iklimlerde yaşayanlar veçok fazla terleyenler de risk altındadır.
- Cinsiyet: Erkeklerde kadınlara oranla daha fazla böbrek taşı oluştuğubilinmektedir.
- Genetik: Ailede böbrek taşı geçmişi olması yani genetik unsunlar böbrektaşı oluşumuna yol açabilir.
- Daha önce böbrek taşı oluşan kişilerin tekrar böbrek taşı oluşturmaihtimali daha yüksektir. Özellikle 25 yaşından önce böbrek taşı oluşankişilerde tekrarlayan böbrek taşları görülebilmektedir.
- Beslenme de böbrek taşı oluşumunda etkili olabilir. Protein, sodyum veyaşeker açısından yüksek bir beslenme düzeni böbrek taşına zemin hazırlayabilir.Yüksek protein düşük lif oranı içeren şekilde beslenmekten kaçınmakgerekmektedir. Özellikle yiyeceklerin çok fazla tuzlu tüketilmesi böbreklerdenatılan kalsiyum miktarını artırır ve böbrek taşı riskini önemli ölçüde artırır.
- Sindirim sistemi ameliyatı geçiren kişilerde risk oranı artabilmektedir.
- Kilolu ve obez kişilerde böbrek taşı oluşabilir.
- Polikistik böbrek ya da başka bir kistik böbrek hastalığı olan kişilerdeböbrek taşı oluşma oranı daha fazladır.
- Tek böbrekli olmak böbrek taşı oluşma riskini artırabilmektedir.
- İdrarda sistin, oksalat, ürik asit veya kalsiyum oranlarının artmasınaneden olan rahatsızlıklar böbrek taşı oluşumu riskini artırır.
- Sıvı birikimini azaltmak için kullanılan ilaçlar, kalsiyum bazlıantasitler, bazı antibiyotikler ve ilaçlar böbrek taşı oluşumuna zeminhazırlayabilir.
- Çok sık idrar yolu enfeksiyonu geçirmek, Crohn hastalığı, renal tübülerasidoz, hiperparatiroidizm, medüller sünger böbrek ve Dent hastalığı gibirahatsızlıklar böbrek taşı oluşumu riskini artırır.
- Uzun süre D vitamini ve kalsiyum takviyesi kullanmak böbrek taşlarınınoluşumuna katkıda bulunabilmektedir.
BÖBREKTAŞI TEŞHİSİ
Böbrek taşının teşhisinde üroloji doktorunundetaylı muayenesi önemlidir. Böbrek taşının belirtileri üroloji doktoru içinçoğu durumda yeterli olabilmektedir. Bununla birlikte böbrek taşı teşhisinintam olarak netleştirilebilmesi için bir takım tetkikler yapılabilmektedir.
- Kan testi: Böbreklerin doğru çalışıp çalışmadığının kontrolünü sağlamak için kantesti yapılabilir. Özellikle kandaki ürik asit ve kalsiyum gibi böbrek taşıoluşumunda etkili olabilecek maddelerin oranları incelenir.
- İdrar testi: İdrarda kan ve enfeksiyon varlığı belirlenebilir. Böbrek taşına eşlikedebilecek hastalıkları belirlemek ve teşhisi netleştirmek için idrar testleriönemli ayrıntılar verebilir. Ayrıca 1 günlük idrar toplama testleriuygulanabilir. İdrar toplama testiyle idrarda taş oluşumuna neden olabilecekveya engelleyecek maddeler belirlenebilir.
- Görüntüleme yöntemleri: Görüntüleme yöntemleri ile böbrektaşlarına teşhis konulabilir. Böbrek taşlarının görüntüleme yöntemleri ileteşhisinde farklı yöntemler kullanılabilir.
- Bilgisayarla Tomografi: Küçük taşlar dahil böbrek veya idrar yolundaki taşların yeri veboyutu belirlenebilir. Bilgisayarlı tomografi ile böbrek ve çevre organlardafarklı bir rahatsızlık olup olmadığı da belirlenebilir.
- Ultrason: Yüksek frekanslı ses dalgalarının kullanıldığı ultrason yöntemi ile böbrektaşlarıyla ilgili bilgi elde edilebilir. Hızlı ve güvenilir sonuçlaralınabilmektedir. Çok küçük taşlar ve idrar yoluna girmiş taşlar ultrasonyöntemi ile bazen gözden kaçabilir. Ancak Ultrasonografi radyasyona maruzkalınmaması için hamilelerde tercih edilmektedir.
- İntravenöz ürogram (IVU) veya intravenöz piyelogram (IVP): Damardan kontrast maddeverilmesinin ardından böbreklerin süzme işleminin röntgen ile kontrol edilmesiesasına dayanmaktadır. Ancak son yıllarda tercih edilen bir yöntem değildir.
- Böbrek taşı analizi: Daha önce idrar yoluyla atılan bir taşınüroloji doktoruna götürülmesi ile taşın iç yapısının hangi maddelerden oluştuğutest edilebilir. Gazlı bez, çorap veya süzgece idrar yaparak atılan taştoplanabilir.Taşın laboratuvarda incelenmesi ile yeniden taşoluşumunu engelleyecek tedavinin uygulanması konusunda doktora fikir verir.
BÖBREKTAŞI TEDAVİSİ
Böbrek taşı tedavisi taşınbulunduğu bölge, büyüklüğü ve tipine göre farklılık gösterebilmektedir. Böbrektaşlarının birçoğu özellikle 4 mm. ’den daha küçük olanlar idrar yolu ile kendikendine vücuttan atılabilirler. Ancak küçük böbrek taşları da şiddetli ağrılaraneden olabilmektedir.
Küçük böbrek taşlarında evdeuygulanabilecek tedaviler uygulanabilir.
- Su tedavisi: Gün içinde yeterli su tüketimi böbrek taşının oluşmasında etkili roloynadığı gibi oluşan taşın düşürülmesinde de etkili olabilmektedir. Günde 2 – 3litre su içmek, üriner sistemin yıkanmasına yardımcı olabilir. Özellikle idrarrengi sarı veya koyu olan hastaların berrak bir idrar rengine ulaşana kadaryeterli miktarda su içmeleri önemlidir. Daha önce sistin böbrek taşı olanhastaların daha da fazla su tüketmeleri gerekir. İdrar kaçırma, idrar sıklığıveya böbrek yetmezliği gibi farklı rahatsızlıkları olan hastaların su tüketimikonusunda doktora danışmaları gerekir.
- İlaç tedavisi: İdrar yollarından geçebilecek boyuttaki taşların daha rahat düşürülebilmesiiçin buradaki kasları gevşeten farklı ilaçlar kullanılabilir. Kaslarıngevşemesiyle böbrek taşı daha hızlı ve daha ağrısız düşürülebilir. Böbrektaşının düşürülmesi sırasında yaşanan böbrek taşı ağrısına yönelik ağrı kesiciilaçlar kullanılabilir. Bazı hastalarda yaşanan bulantı kusma gibi etkilerekarşı da ilaç kullanılması faydalı olabilmektedir.
İdrar yollarından geçemeyecekkadar büyük olan taşlar için farklı tedavi yöntemleri uygulanmaktadır.
- Ses dalgaları ile böbrek taşının kırılması(SWL)
Böbrek taşının bulunduğu bölge vebüyüklüğüne bağlı olarak şok dalga tedavisi taş kırma yöntemikullanılabilir. Vücudun dışından böbrek taşının parçalanmak için güçlütitreşimler oluşturan ses dalgaları kullanılmaktadır. Kırılan böbrek taşıparçaları idrar ile vücuttan atılır.
İşlem böbrek taşının büyüklüğü vebulunduğu bölgeye ve kullanılan cihaza göre 30-45 dakika sürebilmektedir. Sesdalgaları ile böbrek taşının kırılması çok şiddetli olmamakla birlikte ağrıyaneden olabileceği için sedasyon veya hafif anestezi altında gerçekleştirilir.Hasta aynı gün evine gönderilir. Ameliyatsız taş kırma yöntemi olarak bilinenses dalgaları ile böbrek taşının kırılması yöntemi genellikle 2 cm’den küçükböbrek taşlarda başarı sağlamaktadır.
- Üreteroskopi (Retrograd İntrarenal Cerrahi-RİRC)
Böbrek içindeki taşlarıkıvrılabilir ve ince aletler kullanarak, laser yardımıyla taş kırma yöntemidir.Kıvrılabilir cihazla idrar yolu uç kısmında direkt girilir, üretra, mesane veüreter geçilerek böbreğe ulaşılır. Taşın boyutu ve bulunduğu bölgeye göre taşbütün olarak çıkartılabilir. Çıkartılamayacak kadar büyük olan taşlar bulunduğuyerde holmium lazer kullanılarak küçük parçalara ayrılarak idrar yoluylaatılması sağlanır.
Böbrek taşının retrogradintrarenal cerrahi yöntemiyle kırılması veya çıkarılması esnasında herhangi birkitle ya da şüpheli oluşuma rastlanılırsa biyopsi alınabilir veya endoskopiktemizleme işlemi aynı seansta gerçekleştirilebilir.
Böbrek içi lazerle taş kırmaişlemi genel anestezi altında gerçekleştirilir. Kırılan taşın kırıntılarınınmesaneye akması için genelde böbrekten mesaneye uzanan bir tel(DJ stent)kullanılabilir.
Üreteroskopi ve Retrogradİntrarenal Cerrahi (RİRC) sonrası komplikasyon oranı ve hastanede yatış süresidüşüktür. Ancak operasyon süresinin uzaması ve ikinci bir operasyon yapılabilmeihtimali dezavantajları arasında sıralanabilir. İşlem sonrası mukozayaralanması, idrarda kan görülmesi, işlem sonrası ateş gibi komplikasyonlargörülebilir ve genellikle herhangi bir müdahale gerektirmemekte bazen medikaltedavi gerekmektedir.
Her hangi bir ameliyat kesisiyapılmadan işlemin idrar kanalından girilerek yapılması en büyük avantajlarıarasındadır. Bu sayede hastalar daha kısa sürede ev ve sosyal yaşamlarınadönebilmektedir.
Üreteroskopi (Retrograd İntrarenalCerrahi-RİRC) işlemi;
- 2 cm’den küçük böbrek taşı olanlar
- 2 cm’den büyük böbrek taşı olmasına rağmen olmakla ameliyata uygun olmayanhastalar
- Böbrek taşının yanında üreter taşı olan uygun hastalar
- Kanama bozukluğu olan veya pıhtılaşmayı engelleyen ilaç kullananlar
- İleri derece obezler
- İskelet sisteminde bozukluk olan hastalar
- Böbrek anomalisi olan hastalarda daha fazla tercih edilmektedir.
- Perkütan Nefrolitotomi(PNL) Kapalı bir yöntem olan PerkütanNefrolitotomi 2 cm’den daha büyük ve kompleks böbrek taşlarının tedavisindekullanılır.
- Zorluğu nedeniyle bu konuda eğitim almış tecrübeli üroloji doktorlarıtercih edilmelidir.
- PNL ameliyatı genel anestezi altında gerçekleştirilir.
- Hasta ameliyat masasına yüz üstü yatırılır.
- Sırt bölgesinde açılan küçük bir kesiden böbreğe bir tüp yerleştirilir.Tüpün bir ucu cilt dışında bırakılır
- Üroloji doktoru tüpün içinden nefroskop denilen optik kamera ve taşınkırılmasını veya alınmasını sağlayacak aletleri geçirerek taşa ulaşır.
- Çıkarılabilecek büyüklükteki taşlar yerleştirilen tüpten çıkartılır.
- Çıkartılamayacak büyüklükteki böbrek taşları, ses dalgaları, holmium laserveya pnömotik enerji ile kırılarak küçük parçalara ayrılır. Küçük parçalaraayrılar taş emme makinası ile vakumlanabilir veya kırıntılar olarakçıkartılabilir.
- Böbrek taşının tamamen temizlenip temizlenmediğini belirlenebilmesi için işlemsırasında görüntüleme yöntemleri ile teyit edilir.
- Böbreğe yerleştirilen drenaj tüpü genellikle işlemin ardından 1-2 günbırakılır.
- İşlemin ardından hasta 2-3 gün hastanede kalır. Hastaneden taburcuedilmeden önce böbreğe yerleştirilen drenaj tüpü çıkartılır.
- Perkütan Nefrolitotomi işleminden sonra sırttaki küçük keşide ağrıyaşanabilir. Ağrı basit ağrı kesicilerle kontrol altın alınabilir.
- Perkütan nefrolitotomi ameliyatında enfeksiyon, kanama ve diğerkomplikasyon riskleri taşıyabilmektedir.
- Taburcu olduktan sonraki ilk 1 hafta idrarda kan görülebilir.
- Ateş, titreme veya idrardaki kanın uzun süre geçmemesi gibi durumlardaüroloji doktoruna başvurulmalıdır.
- Açık Böbrek Taşı Ameliyatı:
Gelişen teknoloji nedeniyle böbrektaşlarının açık ameliyatı günümüzde çok az yapılmaktadır. Çok büyük birtaş veya anormal anatominin olduğu hastalarda uygulanmaktadır. %1’i geçmeyenaçık böbrek taşı ameliyatlarında üroloji doktoru böbrekleri ulaşmak için sırtabir kesi açarak böbrek taşlarına ulaşmaktadır.
- Hiperparatiroidi ameliyatı
Kanda kalsiyum düzeyinin normalsınırlar içinde kalmasını sağlayan tek organ olan paratiroid bezlerininnormalden fazla çalışması böbrek taşı oluşmasına neden olabilir. Bu bezler çokfazla paratiroid hormonu (hiperparatiroidizm) ürettiğinde, kalsiyum seviyeleriyükselerek kalsiyum taşlarının oluşmasına zemin hazırlar. Paratiroid bezlerineyönelik ameliyat kalsiyum seviyelerinin normale dönmesini sağlayıp ve böbrektaşı oluşmasını engelleyebilir.
BÖBREKTAŞI HAKKINDA SIK SORULAN SORULAR
Böbrek Taşı Çeşitleri Nelerdir?
Böbrek taşı çeşitlerinin bilinmesitedavi için önemlidir. Böbrek taşının çeşidine göre tedavi yönlendirilebilirkentekrarlamaması için alınacak önlemler de belirlenebilir. Böbrek taşı çeşitlerişu şekildedir.
- Kalsiyum Taşları: En sık görülen böbrek taşı çeşididir. Böbrekte oluşan taşlarınbirçoğu, genellikle kalsiyum oksalat formundaki kalsiyum taşlarıdır. Kalsiyumtaşlarının görünümü genellikle ya büyük ve pürüzsüz ya da dikenli ve kabadır.Fındık, çikolata, meyve ve sebzelerde yüksek oranda bulunan oksalat karaciğertarafından da üretilmektedir.
- Beslenme şekli
- Yüksek dozlarda D vitamini takviyesi alamı
- Bağırsak bypass ameliyatı
- Metabolik bozukluklar
- Kullanılan bazı ilaçlar
- Sarkoidoz rahatsızlığı idrarda kalsiyum veya oksalat konsantrasyonunuartırabilir.
- Struvite taşları: Bu böbrek taşları genellikle idrar yolu enfeksiyonlarından sonraoluşmaktadır. Struvite taşları hiçbir belirti vermeden çok hızlı bir şekildebüyüyebilir. Magnezyum, amonyum ve fosfattan oluşan Struvite taşları kadınlardaerkeklerden daha yaygındır.
- Ürik asit taşları: Ürik asit taşları, genellikle idrarın normalden fazla asitik yapıdaolduğu durumlarda oluşur.
- Yeterli miktarda su içilmemesi
- Yüksek proteinli beslenme
- Gut hastalarında
- Vücuttaki normal asit seviyesinden daha yüksek seviyelere neden olankalıtsal hastalıklar
- Kemoterapi gibi durumlarda ürik asit taşları oluşabilir.
Ürik asit, kendi başına taşoluşturabileceği gibi kalsiyum ile de taşlar oluşturabilir.
- Sistin taşları: Sistin taşları nispeten daha az görülen ve sık tekrarlayan böbrek taşıtürüdür. Böbreklerin sistin adı verilen amino asiti çok fazla salgılanmasınaneden olan kalıtsal bozukluktan kaynaklanmaktadır. Erken yaşlarda görülmeyebaşlar ve sık tekrarladığı için böbrekleri yetmezliğe götürebilir.
Böbrek Taşı İçin Hangi DoktoraGidilmelidir?
Böbrek taşları için Ürolojidoktoruna gidilmelidir. Böbrek taşına ne tür bir tedavi uygulanacağı ürolojidoktorunun yapacağı muayene ve tetkiklerin ardından karar verilir. Böbrektaşlarının tedavisinde cerrahi yöntemlerin de bulunduğu göz önüne alarak böbrektaşı ameliyatlarında deneyimli bir üroloji doktoru ve alt yapısı yeterli birhastanenin seçilmesi önemlidir.
Böbrek Taşının Oluşmasını Önlemekİçin Neler Yapılmalıdır?
Böbrek taşlarının oluşma sebebifarklılık göstermektedir. Özellikle beslenme şekline göre alınacak önlemleroluşan böbrek taşına göre farklılık göstermektedir.
Gün içerisinde yeterli miktarda sutüketimi böbrek taşları oluşumunun engellenmesi bakımından ilk sırada yeralmaktadır. Günlük idrar çıkışının üzerinde su tüketiminin yapılması gerekir.Gerekirse üroloji doktoru idrar çıkışının ölçülmesini isteyebilir. Sıcak vekuru iklimlerde yaşayanlar ve sık egzersiz yapan kişilerin daha fazla su içmesigerekir. İdrar renginin berrak olması yeterli su tüketimi yapıldığının işaretiolabilir.
Böbrek taşı çeşidine göre ürolojidoktoru ve diyetisyenle görüşülerek uygun bir beslenme şekli düzenlenebilir.Beslenme düzeni oluşturulurken dengeli beslenme kurallarının unutulmamasıgerekir.
Günlük tuz tüketiminin azaltılmasıböbrek taşı oluşum ihtimalini düşürdüğü gibi hipertansiyon, kalp ve damarhastalıkları başta olmak üzere birçok rahatsızlık riskini de azaltmaktadır.
Böbrek taşı çeşidine göre farklıilaçlar kullanılabilir.
Böbrek Taşı Olanlar NasılBeslenilmelidir?
Böbrek taşı hikâyesi olanhastaların böbrek taşının çeşidine göre farklı beslenme düzenleri oluşturmasıgerekebilir. Beslenme şeklini üroloji doktoru ve diyetisyenle belirlemek endoğru seçenektir.
Kalsiyum oksalat taşı olanhastaların kalsiyumu tamamen kesmesi doğru bir yaklaşım değildir. Kalsiyumsağlıklı diş ve kemik yapısı için gerekli olduğu için doktor tavsiyesi olmadankısıtlamamak gerekir. Kalsiyum oksalat taşı olan hastaların;
- Fındık, badem, yer fıstığı, kaju
- Ispanak
- Buğday Kepeği
- Pancar kökü
- Kuşkonmaz
- Çikolata
- Çilek
- Pırasa, maydanoz, kereviz
- Soya ürünlerinden uzak durması gerekir.
Kalsiyumun, oksalat oranı düşüktahıl, sebze ve meyvelerden elde edilmesi daha sağlıklı bir seçenektir.
Tuz tüketiminin artması böbrektaşı oluşumuna tetikleyebilir. Tuzun içinde bulunan sodyum pek çok konserve vepaketlenmiş hazır gıdada da bulunabilir.
Hayvansal proteinin sınırlıtüketilmesi önemlidir. Protein ihtiyacının hayvansal proteinden elde edilmesibazı tür böbrek taşı oluşma riskini artırabilir.
- Kırmızı ve beyaz et ile sakatat
- Yumurta
- Balık ve deniz ürünleri
- Süt, peynir gibi hayvansal protein tüketimini sınırlamak önemlidir.
Ancak yeterli miktarda proteinalımı da önemlidir. Hayvansal proteinlerin yerine, genellikle proteinbakımından yüksek, oksalat bakımından düşük olan kuru bezelye ve mercimeklertercih edilmelidir. Hayvansal proteinin aşırı tüketilmesi ürik asit taşlarınınoluşmasını tetikleyebilir.
Böbrekleri koruyacak yiyeceklernelerdir?
- Fesleğen
- Kereviz
- Elma
- Üzüm
- Nar
- Karpuz
B6 Vitamini (piroksin) takviyeleride taş oluşumundan korunmada etkilidir. Barbunya fasulyesi kaynatma suyu,böbrek taşı problemlerini önlemek için etkili bitkisel tedavilerden biriolabilir.
Çocuklarımda böbrek taşı olacakmı?
Böbrek taşının bazı nedenlerikalıtsal özellik gösterebilir. Böbrek taşı olan bir kişinin çocuklarında böbrektaşı görülme olasılığı daha yüksektir.
Böbrek taşları böbreklerime zararverebilir mi?
Böbrek taşları özellikle uzun süretedavi edilmezse böbreklerde hasara neden olabilir. Tekrarlayan böbrek taşlarıciddi enfeksiyonlara neden olursa, tıkayıcı özellik gösterirse ve tedavide geçkalınırsa böbrek kaybına bile yol açabilmektedir.
Böbrek taşında ameliyat ne zamangereklidir?
Her böbrek taşı için ameliyatgerekli oymayabilir. Artmış su tüketimi, ilaç tedavisi gibi önlemlerle düşmeyenböbrek ve idrar yolu taşlarında ameliyat gündeme gelebilir.
- Şiddetli ağrı ve enfeksiyona neden olan böbrek taşları
- Kendi başlarına düşmesi mümkün olmayan büyüklükteki böbrek taşları
- Kanamaya neden olan böbrek taşları
- Böbrek hasarına yol açabilecek böbrek taşları ameliyat edilmelidir.
- Tam tıkanma yapan taşlar
Erkeklik hormonu olarak da bilinentestosteron, erkeklerde testisler tarafından salgılanır. Sperm üretimindeoldukça büyük bir rolü bulunan testosteron, gelişim döneminde kas ve kemikgelişimini de etkiler. İlerleyen yaşlarda kas gücü ve kütlesinin korunması,kemik yoğunluğunun dengelenmesi ve saç sağlığının korunması gibi işlevleribulunur. Erkeklerde cinsel isteğin uyanması ve cinsel fonksiyonların yerinegetirilmesiyle de direkt olarak bağlantılı olan testosteron hormonunun kandüzeyinde azalması, erkek vücudunda pek çok değişime yol açar. Testosteronhormon seviyesinin azalmasıyla ortaya çıkan şikayetlerin oluşturduğu durum,andropoz ya da yaşlanan adam sendromu olarak tanımlanır. Erkekler, 40 yaşından50 yaşına kadar kan düzeyinde bulunan testosteron hormonunun yaklaşık %10’unu,50 yaşından sonra ise her 10 yılda bir yaklaşık %25’ini kaybeder. Bu durumkişiden kişiye farklılık gösterdiğinden, andropoz döneminin kesin bir başlangıçyaşı da bulunmaz. Ancak andropoz, çoğunlukla 50 yaşından sonra görülen doğalbir süreçtir ve kadınlardaki menopoz dönemine benzer şikayetleroluşmasına yol açar. Andropoz, erkeklerde cinsel işlev bozuklukları, uykuproblemleri, kas ve kemik dokusunda azalma, öz güven kaybı, depresif ruhhâli, anksiyete, hırçınlık, enerji ve motivasyon düşüklüğü, vücuttüylerinde azalma, kalp ve damar bozuklukları gibi pek çok farklı sorununortaya çıkmasına neden olabilir. Sıklıkla merak edilen sorulardan biri olan“Andropoz ne demek?” sorusu bu şeklide yanıtlanabilir.
Andropoz Nedenleri Nelerdir?
Her erkekte testosteron üretimifarklı düzeydedir. Orta yaşa gelen tüm erkeklerin testosteron seviyesinde birmiktar azalma olsa da kişi üzerinde yarattığı etkileri aynı düzeydeolmayabilir. Farklı bir deyişle 40 yaşından sonra erkeklerde testosteron seviyesigerilese de bu gerileme, her erkekte aynı seviyede olmaz. Bu yönüyle andropoz,kadınlarda görülen menopoz döneminden oldukça farklıdır. Kan dolaşımındakitestosteron hormonunun azalması en önemli andropoz nedeni olarak bilinir. Ancakerkeklerde yaşın ilerlemesiyle birlikte oluşan tek farklılık, testosteronseviyesinin azalması değildir. Özellikle seks hormonu bağlayan globülin (SHBG)de andropoz oluşumunda önemli bir rol oynar. SHBG, kanda bulunan ve vücut içingerekli olan testosteronun bir kısmını bağlayan hormondur. Yaşın ilerlemesiylebirlikte kanda SHBG hormon düzeyi de artar. Bu durum, biyolojik olarakkullanılabilir durumda olan testosteron seviyesinin azalmasına yol açar. Tümbunlara bağlı olarak testosteron seviyesi geriler ve testosteron ihtiyacı olandoku ve organlar testosteron hormonunu yeterince alamaz. Kişide testosteroneksikliğine bağlı olarak görülen şikayetler oluşmaya başlar ve böylece kişi,andropoz dönemine girmiş olur.
Andropoz Belirtileri Nelerdir?
Erkeğin yaşlanmasına bağlı olarakkan düzeyindeki testosteron seviyesi azalır. Andropoz, pek çok açıdankadınlarda görülen menopoz dönemine benzese de bu durum, menopozdan oldukçafarklıdır. Kadınlarda, menopoz dönemi kaçınılmazken erkeklerde testosteronmiktarının her kişide aynı miktarda olmaması ve aynı düzeyde azalmaması sözkonusu olabilir. Ancak yine de andropoz belirtileri, bazı açılardanmenopoz döneminde görülen semptomlarla benzerlik gösterir. Kişinin hempsikolojik hem de fizyolojik açıdan etkilenmesine neden olan andropoz dönemindesıklıkla görülen belirtilerin bir kısmı, şu şekilde sıralanabilir:
- Aniden gelenateş basma hissi,
- Aşırıterleme,
- Cilttekuruluk hissi ve cilt kırışıklıkların artması,
- Vücuttüylerinde azalma,
- Yağkitlesinde artış, (memelerde büyüme, göbek bölgesinde hızlı yağlanma)
- Kas ve eklemağrıları,
- Kemikerimesi,
- Anemi problemleri,
- Konsantrasyonbozuklukları,
- Zihinselfaaliyetlerin zayıflaması,
- Entelektüelseviyede gerileme,
- Yorgunlukve halsizlik hissi,
- Ani duygudurum değişimleri,
- Depresyon,
- Hayattankeyif alamama,
- Alınganlığınartması,
- Sinirli vehırçın hissetme,
- Uykuproblemleri,
- Cinselisteksizlik,
- Ereksiyonproblemleri,
- Erkenboşalma,
- Testisdisfonksiyonu.
Andropoz Tanısı Nasıl Koyulur?
Andropoz belirtilerinin neden olduğuşikayetlerle kişinin hekime başvurmasının ardından hekim, ayrıntılı olarakkişinin anamnezini alır. Bu sırada hekim, belirtiler hakkında ayrıntılı sorularyönelterek olası diğer hastalıkları eler. Daha sonra hekim, eldeki verilerışığında andropoz tanısını netleştirmek ve diğer hastalıkları elemek içinlaboratuvar tetkiklerinin yapılmasını ister. Kan düzeyinde testosteronseviyesinin belirlenmesi için, total testosteron, serbest testosteron, LH, FSHve prolaktin hormon düzeyleri incelenir. Bu test çoğunlukla testosteronseviyesinin en yüksek düzeyde olduğu sabah 8 ila 11 saatleri arasında yapılır.Test sonuçlarının çıkmasıyla birlikte hekim, andropoz tanısı koyabilir.Andropoz tanısının doğru bir şekilde koyulabilmesi için kişinin hekime karşıaçık konuşması ve belirtilerini doğru bir şekilde aktarması son dereceönemlidir. Cinsel problemlerin konuşulmaktan çekinilmesi ya da sorulan sorularayanıltıcı cevaplar verilmesi, yanlış tanı koyulmasına neden olabilir. Hekimle görüşmektençekinen kişilerin başvurduğu bitkisel tedavi yöntemleri üzerinde yeterliçalışmalar yapılmadığından bu tür tedavilerden uzak durulmalıdır. Bitkiselilaçların bazı durumlarda, yaşın ilerlemesine bağlı olarak görülen diğerhastalıkların tedavisinde kullanılan medikal ilaçlarla etkileşime girerekfarklı sağlık problemleri oluşturabileceği de unutulmamalıdır.
Andropoz Tedavisi Yöntemleri Nelerdir?
Erkeklerin yaşlanmasına bağlı olarakortaya çıkan andropoz, yarattığı fiziksel etkilerinin yanı sıra psikolojiketkileriyle de erkeklerin hayattan keyif almalarını engelleyebilen birdurumdur. Bu yüzden andropoz belirtileri ile hekime başvurmak ve tanı almak sonderece önemlidir. Andropoz tedavisinde multidisipliner olarak hem bedensel hemde ruhsal etkilerin azaltılması hedeflenir. Kişinin derin ruhsal çöküntüyaşaması durumunda farklı tedavi yöntemleri uygulanabilir. Andropoz tedavisiiçin uygulanan etkin tedavi yöntemlerinden biri testosteron replasmanıdır.Ancak genel olarak andropoz belirtileri kişinin hayatını zorlaştırmıyorsaandropoz, mutlaka tedavi edilmesi gereken bir durum değildir. Bu durumdasağlıklı yaşam tarzı benimsenerek, günlük hayata devam edilebilir. Düzenliuyumak, gün içinde fiziksel aktivitelerde bulunmak, aşırı kilo alımındankaçınmak, dengeli ve düzenli beslenmek, kişinin genel sağlığının iyileşmesinede yardımı olur.
Eğer siz de kendinizde andropozbelirtileri olduğunu düşünüyorsanız ve bu durum hayatınızı olumsuzetkiliyorsa en yakın sağlık kuruluşuna giderek kontrollerinizi yaptırabilir vetestosteron replasmanı hakkında hekiminizle ayrıntılı olarak görüşebilirsiniz.
Sonzamanlarda bir çok branş hekiminin hastalardan duyduğu cümledir: “bende nodül varmış” Özellikletiroiddekileri genel cerrahlar, endokrinologlar, ses tellerindekinin KBBuzmanları, akciğerlerdekini de biz göğüs hastalıkları uzmanları hastalarasöyleriz ya da onlardan başka hekimlerce söylenmiş olduğunu duyarız.
Akciğerdenodül demek anormal doku birikimi demektir. Bu ya akciğer dokusunun anormal görünümü ya geçirilmiş patolojilerinkalıntısı, ya doğuştan olan bazı görünümler ya da yeni gelişen anarşik dokuoluşumu (kanser başlangıcı) şeklinde olabilir.
Nodültek olabilir(soliter), birden fazla olabilir(multpl). Akciğerin değişikalanlarında bulunabilir: parankim dediğimiz iç kısmında ya da plevra dediğimizüzerindeki zarda olabilir.
Nodüllergenellikle kişide hiçbir semptom ve bulguya sebep olmayabilirler. Çoğunlukla dazararsızdırlar. Nodüller sıklıkla tesadüfen çekilmiş olan akciğer filmleri yada tomografilerinde saptanırlar. Hernodül kanser değildir, her nodül kanser habercisi de değildir. Ancak bu kadarçok gündemde olmalarının nedeni bir kısmı kanser habercisi ya da kanserolabilir; akciğer kanseri gibi “erken tanı hayat kurtarır” söylemi tam dabunlar için geçerlidir. Böyle erkenden yakalanıp alınmış olan kanser nodüllerinedeniyle kanserden ölmeyen 20-25 yıl takip ettiğim hastalarım az değil.
Pekihangi nodüller takip edilmeli, hangilerinin üzerine sonuna kadar gidilmelidir?Öncelikle bilmemiz gereken ana noktalardan biri nodüllerin ilk görüldüğü andabazı belirtileri bu konuda bize yol gösterici olabilir:
- Nodülün büyüklüğü,
- Kenarlarının şekli-şemali yani düzeni,
- Nodülün bulunduğu alan, yeri yani lokalizasyonu,
- Nodülün çevresinde bulunan akciğerinkendi dokusuyla ilişkisi,
- Nodülün homojen ya da heterojenliği içindekireçlenme odaklarının olup olmaması,
- Nodülün yoğunluğu, dansitesi
- Nodül sayısı,
- Kişinin kliniği: başka bir yerinde birhastalık durumunun olup olmamasıvb.
İşte tüm bu özellikler,hatta bazen daha da fazlası göz önüne alınarak akciğerdeki nodüller için tümdünyadaki uzmanlık derneklerinin neredeyse üzerinde hemfikir olduğu durum nodülilk görüldüğünde 2 yoldan birine karar vermektir:
- İzle: Yukarıda bahsedilen özelliklernodüller için iyi şeyler düşündürüyorsa belli bir süre izlenir. Ki bu süre genellikle ortalama 2 yıldır; Görüldüktensonra ilk kontrol 3-6. ayda, sonra 1.yılda kontrol yapılır ve son izlem 2.yılınsonunda yapılır. Eğer bu süre içinde nodüldekötü yönde bir değişiklik oluşmazsa ya da küçülür/kaybolursa nodülün peşibırakılır; kafadan silinir. Özellikleson dediğim 2 kelime oldukça önemlidir. Gerçekten de doktorunuz artık “takibe gerek yoktur” derse, kafadan dasilmek gerekir. Değilse doktor doktorgezilip yıllarca “nodülüm var” derdi geliştirilip, yılda 8-10 tomografi vsçektirerek başa başka belalar sarılır…
- Ancak nodülün ilk görüldüğü an yukarıda ifadeedilen özellikler eğer kanser başta olmak üzere önemli bir durumun habercisiyse,böyle bir izlenim verirse nodülün peşinden o an için “sonuna kadargidilir”. Yani nodülün ne olduğunuanlamak için eldeki her türlü olanaklar kullanılır: daha ileri görüntülemeincelemeleri (PET vs), markırlar, seroloji, biyopsi hatta ameliyat dahil heryol denenir.
Özetlenodül kelimesi kişiyi ne paniğe sevk etmeli ne de rehavetekaptırılmalıdır. Her nodül kişinin kendidoktoruyla beraber izleyeceği, karar vereceği bir sorundur. Sağlıklı günler dilerim.
ATELEKTAZİ
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Halkarasında çok sık duyulan bir kelime olmamasına rağmen duyulduğunda ya daözellikle radyoloji raporlarında fark edildiğinde insana ürküntü veren birkelimedir. Kelime anlamı kabaca “sönme”demektir. Akciğerlerimiz bilindiği gibihava ile tama yakın doludur, bu hava her bir nefeste büyük oranda değişimeuğrar, tazelenir. Hava akciğerlerimizinparankim denilen kısmına kadar trakea dediğimiz ana soluk borusu aracılığıylagirip, bronş ve bronşçuklar dediğimiz ağaç dalları gibi 22 dallanmaylaparankimi doldurur. İşte bu bronş veyabronşçuklardan birinin içten ya da dıştan bir baskı ile tıkanması halindegerisine dışarıdan hava gelemeyecektir; hatta bir modder sonra basınç farkıyla oalanda bulunan hava da diğer alanlara kaçacaktır ve o alan adeta sönecektir. Bu sönme durumu sadece akciğer dokusunun o alanda kalması anlamınagelir. Tıkanan bronş ne kadar büyüksegerisindeki akciğer alanı da o kadar geniştir dolayısıyla o alanda bir boşlukoluşur. Akciğerin o alanı solunumakatılmayacaktır artık bu eksikliği komşu alanlar karşılamaya çalışacak; sönenalan genişse oranın eksiğini gidermek için daha fazla hava alıp şişecektir…
Atelektazikendi başına bir hastalık değildir; bir durumdur. Bir veya birden fazla patolojinin bir sonucu,komplikasyonudur. Ortaya çıkacaksemptomlar da atelektaziye sebep olan durumun yaratacağı hasara bağlıdır. En korkutucu hal yabancı cisim tıkamasıdır;ki eğer bu trakeada olursa her iki akciğer birden havasız kalacağı içinboğulma-asfiksi- gelişir. Özellikleçocuklarda, ya da yetişkinde bir şey yerken birden bunun solunum yoluna kaçmasıeğer Hemlich manevrası denilen girişim yapılmazsa hastaneye yetişmedenkaybedilme riski vardır. Eğer bu yabancıcisim ana bronşlardan ya da lob bronşlarından birini tıkarsa aynı şekilde geridekalan akciğer sönecek, atelektazi oluşacaktır.
Atelektaziaynı zamanda bronşlara dıştan bası sonucu da oluşabilir ki bunun nedeni dekomşu alanlardaki bir kitle, nodül, patolojidir. Atelektazinin belirtileri tekrar ifade etmekgerekir ki yapan nedene göre değişiklik gösterir: nefes darlığı, öksürük,tıkanma, hırıltılı/zorlu solunum vb
Atelektaziyukarıda da ifade ettiğimiz gibi bronşlarda tıkanma sonucu sönme olarak ifadeedilse de bazen çok küçük dallanmalarda; 18-22. Dallanmalardaki patolojilersonucu yani küçük bronşiolleri etkilen durumlar sonucu da oluşabilir ki bu dadisk atelektazisi, segmenter atelektaziler olarak ifade edilir: ameliyatsonrası derin nefes alamama, sekresyonları tam atamama, dyafragmların tamhareket etmemesi; kilo/obezite sonucu altta akciğer alanlarının sıkışması gibinedenlerle de oluşur. Bunlar da çokvelirti vermeyebilir. Burada özellikleciğere pıhtı atması sonucu gelişen disk atelektazilerini gözden kaçırmamakgerekir. Pulmoner tromboemboli denilenpıhtı atması olayları erkenden fark edilirlerse erkenden de tedavi edilmeolanağı doğar.
Özetleatelektazi bir hastalık değildir, bir tespittir; bir çok sebebi vardır; tedavive takip de bu sebeplerin bilinmesi ve tedavisiyle olanaklıdır.
AKCİĞER KANSERİ
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Günümüzde tüm kanserler içinde erkeklerde en sıkgörülen akciğer kanseri;akciğer dokularında bulunan anormal hücrelerin kontrolsüz çoğaldığı birhastalıktır. Akciğer kanserinin en sık 3 sebep: sigara içimi, asbest liflerisolunması, radon gazına maruz kalınmasıdır. Dünyada tütün sarma makinasının keşfinden sonra tütünürünlerinin tüketimi giderek artış göstermiş ve sigara içme alışkanlığındakiartışa paralel olarak akciğer kanseri sıklığı da giderek artmıştır. Son birkaçdekattır dünyadaki en sık kanser türü olan akciğer kanseri, 2012 yılında 1.8milyon yeni vaka ile tüm yeni saptanan kanserlerin %12.9’unu oluşturmuştur. Ülkemizde akciğer Kanseri Haritası Projesi’ndenalınan verilere göre akciğer kanseri erkelerde 100 binde 75, kadınlarda 100binde 10 olup, yıllık beklenen yeni hasta sayısı yaklaşık 30 bindir. Akciğer kanserihem gelişmiş hem de gelişmekte olan ülkeler için önemli bir ölüm nedenidir.Dünya genelinde ve Amerika’da hem erkeklerde hem de kadınlarda kansere bağlıölümlerin en sık nedeni olup, tüm kanser ölümlerinin kabaca 1/5’inden (%19.4)sorumludur. Bu sayı her yıl meme, kolon ve prostat kanserinden dolayıkaybedilen hasta sayısı toplamından daha yüksektir.
Akciğer kanserinde risk faktörleri: Akciğerlerimiz dışarıya açılan bir organdır ve dışortam havasını kullanır. Bu nedenle nefes ile alınan havadaki her türlü maddesağlığımızı etkileyebilir.
Sigara kullanımıakciğer kanserinin en sık görülen nedenidir (%90’dan fazla). Günlük içilensigara sayısı, sigara içme süresi, erken başlama yaşı, dumanı derin çekme vekatran miktarı ile kanser gelişme riski artar. Sigara dumanında 4000’den fazlakimyasal ve 70’den fazla kanser oluşumuna neden olan madde olduğubilinmektedir. Sigara dumanına pasif olarak maruz kalınması da akciğer kanseririskini arttırmaktadır. Pasif içicilik kalp hastalıkları ve diğerrahatsızlıklara neden olabileceği gibi akciğer kanseri riskini de artırır.Kendileri sigara içmedikleri halde ev veya işyerlerinde pasif olarak dumanamaruz kalan kişilerde akciğer kanseri gelişme riski % 20-30 artmaktadır.
Asbest: ülkemizde önemli bir kansersebebidir. Bazı toprak ve kayalardabulunan saç gibi ince liflerdir. Doğal bir mineral olup yanmaz ve yalıtkanözellikleri nedeniyle inşaat ve bazı üretim işlerinde (gemi, izolasyon veotomotiv) kullanılmıştır. Bu tür işlerde çalışan kişilerde mesleksel olarakasbest liflerine temas söz konusu olabilir. Bununla birlikte ülkemizde bazıbölgelerde toprağın doğal yapısında bulunduğundan çevresel temas da önemlidir.Solunum havası ile alındığı zaman asbest lifleri akciğeri zedeler ve sonundabir çeşit akciğer kanseri olan mezotelyoma gelişir. Asbest teması akciğerkanseri olasılığını 1.5-5.4 kat arttırırken, sigara içen kişilerde bu risk dahafazladır.
Radon gazı: Toprağın doğalyapısında bulunur. Amerika’da akciğer kanserinin en sık ikinci nedenidir. Eviçi radon maruziyetinin en önemli kısmı binanın temelindeki toprak vekayalardır. Ülkemizde yapılan çalışmalarda ev içi radon gazı düzeyi sınırdeğerlerin altında bulunmuştur.
Diğerkanserojenler:
- Uranyum, berilyum, vinil klorid, nikel kromat,kömür ürünleri, hardal gazı, klormetil eterler, petrol ürünleri gibi kansereyol açan kimyasallara maruziyet
- Akciğer kanseriaile öyküsünün olması
- Yüksek düzeydehava kirliliği
- İçilen suyunyüksek oranda arsenik içermesi
- Akciğerlereradyasyon tedavisi uygulanması
- Akciğerde bazıhastalıklar sonrasında kalan yara izi (skar)
- Diyetle ilgilişimdiye kadar yapılmış çalışmalarda çelişkili sonuçlar alındığından bu konuylailgili net bir görüş ve öneri henüz oluşmamıştır.
Akciğer kanseri belirtileri nelerdir? Ne yazık ki, hastalığın erken dönemindehastaların genellikle bir şikayeti olmaz ya da mevcut şikayetler hastalartarafından önemsenmez. Öksürük vehalsizlik gibi şikayetler olsa bile bu şikayetlerin başka nedenlere bağlıolduğu düşünülebilir. Özellikle sigara içen insanlar öksürüklerinin sigarayabağlı olduğunu düşünerek dikkate almayabilir. Bu durum hastalığı tehlikeliyapan en önemli özelliğidir. Hastaların çok az bir kısmında tanı sırasındaherhangi bir belirtiye rastlanmaz ve bu hastalar genellikle başka bir nedenleçekilen akciğer grafisi sonrası tanı alırlar. Akciğer kanseri tanısı konulan hastalarda belirtilertümörün akciğer içindeki yerleşimine, büyüklüğüne, yayılım yerine ve yayılmaderecesine bağlı olarak çeşitlilik gösterir.
Tümörünkendisinin ve göğüs içi yayılımına bağlı en sık görülenler;
- 15 günü geçendevamlı ve yoğun öksürük
- Bir bölgeyelokalize ağılar özellikle de geçmeyen giderek artan göğüs, omuz ve sırtağrıları
- Hiç balgamçıkarmayan bireyde 15 gübü geçen balgam ya da balgam miktar ve rengindedeğişme: özellikle de kanlı balgam ve kan tükürme
- Astım ve KOAH’ıolmayan kişide giderek artan, sebebi bilinmeyen nefes darlığı
- Ses kısıklığı
- Yutma güçlüğü,bozukluğu
- Baş ağrıları veberaberinde boyun ve yüzde şişlik
- Göz kapağındadüşme
- Hışıltılısolunum
- Tekrarlayanbronşit veya zatürre atakları
Eğer akciğerkanseri göğüs kafesi dışına yayılmışsa şikayetler vücudun başka yerleri ileilgili olabilir. Akciğer kanserinin sık yayılım gösterdiği vücudun diğeryerleri arasında akciğerin diğer kısmı, karaciğer, lenf bezeleri, beyin, böbreküstü bezleri ve kemikler sayılabilir. Böyle bir durumda aşağıdaki şikayetlerdenbazıları yukarıdaki şikayetlere eklenebilir.: Başağrısı,, Bulantı, kusma, Dengebozukluğu, baygınlık, hafıza kaybı, Cilt altı şişlikler, Kemik veya eklemağrısı, kemik kırıkları, Genel halsizlik, Kanama, pıhtılaşma bozuklukları, İştahkaybı, açıklanamayan kilo kaybı, Kaşeksi (kas erimesi), Yorgunluk
Akciğer kanserinden korunma: Akciğer kanseri önlenebilir bir hastalıktır. Akciğerkanserlerinin en önemli nedeni tütün vetütün ürünlerinin kullanımıdır. Bu nedenle hastalıktan korunmada en önemli faktör sigaraya başlamanın önlenmesi veiçenlerde bıraktırılmasıdır. Özellikle gençleri hedef alan koruyucuprogramlar çok önemlidir. Akciğer kanseri tanısı olup sigara kullanmaya devameden hastalar da sigarayı bıraktırma yönünde cesaretlendirilmelidir. Sigarakullanmaya devam edilmesi bu hastalarda ikinci bir kanser gelişme riskini veuygulanan tedavilere bağlı yan etki olasılığını arttırmaktadır. Radyasyon maruziyetine neden olan akciğergrafisi veya bilgisayarlı tomografi gibi tetkiklerin zorunlu olmadıkça yapılmamasıönerilir. Bunun yanısıra asbest, radonve zararlı gaz ve kimyasallara maruziyetin önlenmesi kanser riskiniazaltabilir. Çevresinde veya işyeri solunum havasında asbest lifleri bulunankişilerde akciğer kanseri riskinin azaltılması için profesyonel koruyucusolunum maskeleri kullanılması gerekir.
BRONŞİT
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Kelimeanlamı bronşların iltihabıdır. Builtihap bakteryel/viral nedenler gibi enfeksiyonlar sonucu olabileceği gibikimyasal gaz-toz ya da organik etkenler, alerjik durumlar gibi enfeksiyözolmayan iltihabi/enflamasyon/irritan/tahriş durumları sonucu da oluşabilir.
Allerjiknedenler sonucu ortaya çıkan, tekrarlayan bronşitler astım’ın habercisidirhatta eski kitaplarda buna eozinofilik bronşit te denilmektedir.
Çalışmaortamlarda kimyasal maddelere bağlı olarak ortaya çıkan bronşit endüstriyelbronşit olarak da adlandırılmaktadır.
Bronşitinen önemli belirtisi öksürüktür. Öksürükbalgamlı olabileceği gibi kuru vasıflı da olabilir. Öksürük şiddetli olunca gerginlik sonucugöğüs ön ve yan taraflarında ağrı da oluşabilir, hatta bu ağrı sonucu kişiöksürmeye bile korkar hale gelir.
Nefesdarlığı, hırıltılı solunum da sıklıkla görülür. Nefes darlığı hava alma ya da verme durumunda sebep olan etkene,fizyopatolojiye göre değişkenlik gösterir. Balgamla kan gelmesi nadirdir. Buşikayetleri dışında özellikle sebep enfeksiyöz ise ateş, kırgınlık, halsizlikgibi genel yakınmalar da olur. Olay dahaüstte, larenks de işe karışmışsa ses kısıklığı da olabilir.
Takipve tedavi tamamen yapan nedene göre değişkenlik gösterir. Bu nedenle öksürük, balgam, hırıltılısolunum, nefes darlığı olan kişilerin en yakın bir hekime başvurmaları tedaviplanlaması açısından en doğru yaklaşımdır.
Eğer2 haftayı geçtiği halde şikayetlerde tam rahatlama olmamışsa o zaman bir GöğüsHastalıkları Uzmanının görmesi zorunlu hale geliyor demektir. Sağlıklı günler dilerim.
HORLAMA
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Kimsepek üzerine kondurmak istemezse de horlama oldukça yaygındır. Kimse horluyorum diye kendisi doktoragitmez. Çoğunlukla oda/ev partneri,hatta bazen komşular bile rahatsız olabilir.
Toplumdahorlama sıklığının %40-50’lerde olduğu bildiren çalışmalar bile vardır ki buhorlamaların çoğu masum/alışkanlık tarzı habituel horlama dediğimizşekildedir. Ne demektir bu? Yani horlama ile beraber özellikle uykuapnesini düşündüren diğer bulguların olmaması, tek başına ara sıra horlamadurumunun olması halidir.
Evet,buradan hemen anlıyoruz ki horlamanın en sık nedeni ve bulgusu uyku apnesidurumudur. Yani bir kişide horlama ileberaber, kişinin yatak/oda partneri horlamalar sırasında kişinin bir sürenefesinin durudğunu birkaç sefer gördüğünü, kişinin tıkandığını, bir müddetgeçtikten sonra gürültülü bir şekilde nefes aldığını görünce rahatladığınısöylüyorsa aslında uyku apnenin en önemli ikinci belirtisi olan “tanıklı apne”tarif ediliyor demektir.
Buiki bulgunun dışında uyku apnesi olan kişilerin uyku kalitesi iyi olmadığı içinbunu gündüz ufak şekerlemeler şeklinde geçirştirirler, oturur oturmaz hemenuyuklarlar. Hatta ben ders anlatırkenbile birden uyuduğunu söyleyen hastalar gördüm. Hatta bir çok trafik ve iş kazasının sebebinin de bu uyku apne nedeniylekişinin istemsiz uyku hali olduğu gösterilmiştir ki bu 3.belirtiye de “gündüzaşırı uykululuk hali” denilir.
İştehorlama, tanıklı apne ve gündüz aşırı uykululuk hali ile birlikteyse işler fenademektir ki uyku apnesi yönünden mutlaka bir uyku testi merkezi kontrolündengeçmek gerekir. Çünkü horlama çok masumgibi görünmesine raşmen eüer sebep uyku apnesi ise kilosunun, tansiyonunun,kalp hastalığı, sık unutkanlıkları vb bir çok olayın da sebebidir bu uykuapnesi…
PULMONER FİBROZİS
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Fibrozisnasırlaşma demektir ya da bir yerde kalıcı kollajen birikimi sonucu oranınyapması gereken fonksiyonu artık yapamaması durumudur.
Akciğerfibrozisi intersitisyel akciğer hastalıkları dediğimiz 250’den fazla değişikpatolojiyi barındıran grubun dışında da hemen her türlü enfeksiyöz-enflamatuvarhastalık sonucu gelişir. Başka birifadeyle akciğer fibrozisi aslında yapan neden her neyse onun verilmiş olantedavilerden fayda görmediğinin, olayın son döneme girdiğinin bir önbulgusudur. Ancak bu konuda hemen korkupda paniklememek gerekir, günümüzün gelişen tıbbında oldukça ciddi yaklaşımlarlabu duruma bile müdahale imkanı vardır.
Fibrozisindoğrudan bir bulgu ve belirtisi yoktur. Kişinin hastalığının sebep olduğu şikayetleriinin daha da artması, dahaönceden verilen tedavilerle 3-5 günde geçerken giderek geçmez hale gelmesidurumudur. Özellikle nefes darlığı,bunun giderek günlük çalışma ve yaşam kalitesini etkileyecek duruma gelmesiönemli belirtilerdendir. Bu nedenlekişinin takipte olduğu merkezin kontrolünden çıkmaması, tanı,takip ve tedaviplanlaması açısından oldukça önemlidir.
SOLUNUM YETMEZLİĞİ
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Solunumyetmezliği solunum sisteminin iflası demektir. Başka bir ifadeyle solunum sisteminin ana yaşamsal görevi olan“dışarıdan oksijen alınması bunun tüm doku ve hücrelere ulaştırılıp yararlıhale geldikten sonra karbondioksit başta olmak üzere ortaya çıkan metabolizmaartıklarının atılması” işlevini yerine getirememesi durumudur.
Solunumyetmezliği kendi başına bir hastalık değildir; birçok solunu sistemi ya dabaşka sistemlerin solunum sistemini etkilemesinin son noktasıdır. Dakikalar, saatler, günler içinde ortayaçıkarsa akut solunum yetmezliği denilir. Bunun ana nedeni solunumsistemine ait nedenler: zehirlenmeler, toksikasyonlar, enfeksiyonlar, kalpyetmezliği, ciğere pıhtı atması vb durumlardır. Akut solunum yetmezliği hızlı bir şekilde müdahale edilirse günleriçinde düzelme durumu da söz konusudur. Haftalar, aylar, yıllar içinde süreğenolan hastalıkların geri dönüşü olmaması sonucunda solunum sisteminde ortayaçıkan asli görevini yerine getirmemesi durumuna da kronik solunum yetmezliğidenilir.
Solunumyetmezliği tip-1: hipoksemik ve tip-2:hiperkapnik solunum yetmezliği olarak da2 ana grupta incelenir. İlkinde olaysadece oksijen eksikliğinin olmasıdır. Tip-2’de ise oksijen yetmezliğinin de bir ileri aşaması vardır;metabolizma artığı sonucu ortaya çıkan karbondioksit ve diğer metabolitlerinatılamaması söz konusudur.
Solunumyetmezliği gerek nedeninin ortaya konulması, gerekse de takip-tedavisininplanlanması için iyi bir göğüs hastalıkları merkezinde değerlendirilmeyigerektirir.
ÜST SOLUNUM YOLU HASTALIKLARI
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Hastanelerdebelki de en sık görülen durumdur. Hemen hemenherkes yılda birkaç defa anjin oldum, farenjitim, boğazlarım ağrıyor vs.der. Üst solunum yolu dediğimizde dışaaçılan bronşlar olarak tanımladığımız burun, ağız, farenks, bademcilikler, sestelleri, boğaz, trakeayı kapsar. Bunlaragöre de hastalıkları değişir: rinit, farenjit, tonsillit, larenjit, trakeit vd.
Üstsolunu yolları hastalıkları yapan nedenlere göre (enfeksiyonlar, tahriş,irritasyonlar, tıkanmalar, yabancı cisim, allerjik ve kimyasal maruziyetler)klinik belirti gösterirler. Ancakçoğunlukla boğaz ağrısı, burun akıntısı, öksürük, hapşırık, ateş, halsizlik,kırgınlık yakınmaları ön plandadır.
Üstsolunum yolu hastalıkları çoğunlukla iyi bir fizik muayene ile sebebi ortayakonularak gerekli tedavi, istirahat, önerilerle birkaç gün içinde düzelir. Eğer tam rahatlama olmazsa nedeninin ortayakonulması için bir KBB ya da Göğüs Hastalıkları uzmanının da görmesigerekebilir.
UYKU APNESİ
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Apnekişinin solunumunun en az 10 saniye süreyle durması durumudur; bunun uykudaoluşması durumuna ise uyku apnesi denilir. Uykuda oluşan bu durma çoğunlukla horlamayla beraberdir. Kişide horlamaatakları sırasında, her horlamada ya da birkaç horlamadan sonra solunum dururve peşinden daha gürültülü bir horlamayla solunum tekrar yerine gelir.
Temelneden kişide üst solunum yollarındaki yapısal anotomik değişiklikler sonucundasolunumun özellikle gece sürdürülmesinde fonksiyonel sıkıntı olmasıdurumudur. Bu kişiler çoğunlukla kilolu,kısa boyunludurlar. Özellikle sırt üstüyatınca bu durum daha da artar. Horlamave uykuda apne durumu kişinin kendisi çoğunlukla fark etmez, yatak partneri yada evdekiler fark ederler. Kişideçoğunlukla dolaylı bulgular vardır: kilo hatta çoğunlukla obezite, tansiyonyüksekliği, kalp hastalığı, gündüz dikkat dağınıklığı, konsantrason eksikliği,yorgunluk ve bu nedenle sık şekerleme/uyuklama gereksinimi gibi…
Uykuapnesi için 3 temel semptom vardır:
- Horlama
- Tanıklı Apne
- Gündüz aşırı uykululuk hali
Buşikayetleri olan kişinin en yakın Göğüs Hastalıkları/KBB ya da nörolojipolikliniğine başvurması uygundur. Uyku apnesi birden fazla sistemi etkilediğiiçin birden fazla bronşı ilgilendirir. Santral nedenlere bağlı uyku apnesine santral uyku apnesi denir ki budurum nörologları ilgilendirir. Üst solunum yollarındaki bir tıkanıklık şüphesiolması hali KBB’yi ilgilendirir. Olayınhemen her aşaması solunum etkilediğinden Göğüs hastalıklarını ilgilendirir.
Uykuapnesi tanısı polisomnografi denilen uyku testiyle konulur. Bu test ya hastanede ya da mobil cihazlarlaevde kişiye yatmadan önce bir takım elektrotlerın bağlanarak kaydın alınmasıişlemidir. Uyku apnesinin ağırlıkderecesine göre tedavi planlaması yapılır: cerrahi, cihaz, ilaçlar vb.
VEREM (TÜBERKÜLOZ) HASTALIĞI
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Hemenhemen insanlık tarihiyle eşdeğer olan verem hastalığı hala öneminikorumaktadır. Nedeni solunum yoluyla yayılan verem mikrobu (mikobakteryumtüberkülozis)’dur. Büyüklüğü 2-4 mikronolan verem mikrobunun kaynağı mikrop saçan verem hastalarıdır. Özellikle kapalı, havasız ortamlarda hastakişilerin öksürük, aksırık, hızlı solunum hareketleri ile damlacıklar ortamasaçılır ve ortamda bulunan kişilere bulaşır. Verem mikrobu bulaşmış herkes illaki verem hastası olacak değildir. Dünyada yaşayan her 3 kişiden birinin veremmikrobu taşıdığı sanılıyor. Bunu veremincilt testi (PPD -Tüberkülin testi) ya da kan testleriyle ortaya koymakolasıdır. Verem mikrobu taşıyankişilerin %5’i hayatlarının bir döneminde bağışıklık sistemini etkileyen birdurum olursa mikrop aktive hale gelir akciğerler ya da başka sistemlerde: lenfbezleri, böbrek, kemik vs hastalık yapar.
Verem%80’den fazla oranda akciğerde görülür. Kişide uzun süren öksürük, balgam, özellikle akşama doğru olan hafifateşin gece düşnesi sonucu gece terlemesi, kan tükürme, halsizlik, kilo kaybıvs.
Veremteşhisi verem mikrobunun gösterilmesi, kan tahlilleri, akciğer filmleri vbyöntemlerle konulur.
Verem%100 tedavisi olan bir hastalıktır. Toplumsal bir hastalık olduğu için teşhis, tedavi takibi çoğunlukla bukonuda ülkelerin oluşturdukları sistem ve organizasyonlarca yürütülür. Ülkemizde de bu konuda oluşturulmuş olanverem savaş dispanserleri hala aktiftir.
ZATÜRRE (PNÖMONİ)
KudretInternational Hospital-Göğüs Hastalıkları Bölümü
Zatürreakciğerin parankim denilen hava değişiminden sorumlu alanıniltihaplanmasıdır. Çoğunlukla pnömokokdenilen zatüre mikrobu ile oluşur. Ancakdiğer mikroorganizmalar, virüsler, atipik bakteriler de zatüreye sebepolabileceği gibi organik maddeler (aşırı duyarlılık-hipersensivitepnömonileri), kimyasal maddeler de sebep olabilir.
Bakterilerinsebep olduğu zatürede kişide sıklıkla ateş vardır. Ateş aniden ortaya çıkar, 39-40 dereceyevarabilir, titremeler, halsizlik, öksürük, balgam, nefes darlığı olabilir. Zatüre olan akciğer alanı yaygınsa öksürüklebatıcı tarzda ağrılar da oluşur.
Zatüretanısı bu şikayetleri olan kişilerin fizik muayenesi, laboratuvar vegörüntülenme yöntemleri ile rahatlıkla konulur. Tanı konulduğu an bir an önce tedavi başlanması yayılmasını,ilerlemesini önleyecektir. Erken tanı vetedavi hayat kurtarır.
AORT ANEVRİZMASIAMELİYATLARI
Aort anevrizması, vücudun en büyükarteri olan aort damarının duvarında zayıflamaya bağlı balonlaşmadır. En büyüktehlike ise bu genişleme belli değerlerin üzerine çıktığında yırtılma(disseksiyon) riskidir.
Disseke olmuş anevrizması olan kişilerin %50’si hastaneye kaldırılmadan öncehayatını kaybeder. Hastaneye yetişip cerrahi müdahaleye alınan hastaların ise%50 yaşama şansları vardır. Bu tip hastalar acil koşullarda ameliyataalınırlar. Bu hastaların çoğunda acil açık cerrahi hala en yaygın prosedürdür.
Anevrizmalar aort damarının herhangi biryerinde ortaya çıkabilir. Fakat en yaygın olan olarak görülen ikisi şunlardır;
Aort damarının karın içindeki kısmınınbalonlaşması (abdominal aort anevrizması)
Aort damarının göğüs hizasında yer alan kısmının balonlaşması (torasik aortanevrizması)
Aort Anevrizmalarının tedavisinde 2yöntem mevcuttur.
- Açık Cerrahi İle Abdominal Aort Replasmanı (KlasikYöntem)
- Endovasküler Girişim
Torasik ve Abdominal anevrizmatedavilerine yaklaşım genel hatlarıyla her ikisinde de aynı olmakla birlikteuygulanma şekilleri bakımından farklar bulunmaktadır.
Abdominal AortReplasmanı
Açık cerrahi yöntem 50 yılı aşan birgeçmişe sahiptir ve anevrizmalar için çok etkili ve dayanıklı bir tedavi yöntemidir.Hastalar için uzun dönemde sonuçları iyidir. Anevrizmaların geleneksel tedavisiolan bu ameliyatın ana ilkesi, aortun balonlaşmış kısmının, sentetik bir greft(yapay damar) ile değiştirmektir. Bu greft Goratex ya da Dacron adındateknolojik bir materyalden yapılmıştır.
Ameliyat genel anestezi altındagerçekleştirilir. Anevrizmaya ulaşmak için göğüs kemiğinin altından karındabüyükçe bir kesi yapılır. Anevrizmaya ulaşılır, üstünde ve altında kalankısımları klemplenir ve böylece kan akışı durdurulur. Daha sonra, anevrizmakesilerek açılır, içinde bulunan kan pıhtıları temizlenir ve greftyerleştirilir. Anevrizmanın duvarı greftin etrafına sarılır ve kalıcıdikişlerle dikilir. Kan akışı durdurulan damarlar yavaşça kontrollü bir şekildeaçılır. Kanama ve dolaşım kontrollerini takiben ameliyat kesisi kapatılır.
Ameliyat sonrası kardivasküler cerrahi(KVC) yoğun bakım ünitesine alınırsınız. Bir gece boyunca burada yakın gözlemaltında tutulursunuz. Kas gücünüz yerine gelene kadar solunum cihazına bağlıkalırsınız. Kendi kendinize nefes alıp vermeye başladığınızda solunumcihazından ayrılırsınız. Belli aralıklarla solunum egzersizi yapmanız istenir.
Torasik AortReplasmanı
Torasik aort anevrizmaları içinde enyaygın görüleni aortun kalpten çıktığı bölgede ( asendan aort) gelişenlerdir.Açık cerrahi ile tedavisi asendan aort replasmanıdır. Ameliyat genel anestezialtında gerçekleştirilir. Aort üzerinde çalışılacağı için hasta kalp-akciğermakinesine bağlanır, kalp durdurulur. Vücut soğutulur. Greft yerleştirilenekadar vücuttaki dolaşım durdurulur. Anevrizmaya ulaşılır, üstünde ve altındakalan kısımları klemplenir, anevrizma kesilerek açılır, içinde bulunan kanpıhtıları temizlenir ve greft yerleştirilir. Anevrizmanın duvarı greftinetrafına sarılır ve kalıcı dikişlerle dikilir. Vücut ısıtılır. Kalpçalıştırılır ve kalp-akciğer makinesinden çıkarılır. Kan akışı durdurulandamarlar yavaşça kontrollü bir şekilde açılır. Kanama ve dolaşım kontrollerinitakiben ameliyat kesisi kapatılır.
Ameliyat sonrası kardivasküler cerrahi(KVC) yoğun bakım ünitesine alınırsınız. Bir gece boyunca burada yakın gözlemaltında tutulursunuz. Kas gücünüz yerine gelene kadar solunum cihazına bağlıkalırsınız. Kendi kendinize nefes alıp vermeye başladığınızda solunumcihazından ayrılırsınız. Belli aralıklarla solunum egzersizi yapmanız istenir.Göğsünüzdeki fazla sıvıyı boşaltmak için dren adı verilen hortum şeklinde birtüp göğsünüze takılı durumda olacaktır. Genellikle ameliyattan 24 saat sonraçıkarılır.
Riskler veKomplikasyonlar
Bir ameliyatta risk oranınız yaşınız,cinsiyetiniz, genel sağlık durumunuza bağlıdır. Aort anevrizması ameliyatlarıyüksek riskli ameliyatlar grubundadır. Tüm cerrahi prosedürlerde görülebilecekgenel riskler olan anesteziye bağlı reaksiyonlar, solunum problemleri, inme,kan pıhtısı oluşumu, enfeksiyon, kalp krizi ve hatta ölüm gibi riskler değişenoranlarda gerçekleşme olasılığı bulunur. Eğer bu ameliyat planlı bir ameliyatolarak uygulanmışsa, ameliyatta ölüm oranı yaklaşık % 3-5 arasındadır.
Tetkik sonuçlarınız ve tıbbi geçmişinizincelendiğinde risk oranınız hakkında daha net tespitlerde bulunulabilir.Ameliyatta gerçekleşebilecek %1’lik bir risk durumu sizin başınıza geldiğinde%100 anlamı taşır. Bazı hastaların ameliyatı %1-3’lük bir risk oranında gerçekleştirilebilirkenbazı hastalar için bu oran % 50-60’lara çıkabilmektedir. Acil şartlardaameliyata alınan hastalarla, planlı ameliyat hastalarının risk oranları aynıdeğildir. Tıbbi öykünüzde yer alan ek hastalıklarınız risk oranınızı etkiler.
Bu tip ameliyatlardan sonra Derin VenTrombozu oluşma olasılığı artar. DVT riskini azaltmak için basınç uygulayananti-emboli çorapları kullanılır, çoğu hastaya kan pıhtısı oluşma riskiniazaltmak için antikoagülan tedavi verilir. Ameliyatınız bittikten sonra mümkünolan en kısa sürede dolaşmanız önerilir.
Hastaların yaklaşık % 30’unda mideüzerindeki yara bölgesinde bir zayıflık gelişebilir. Böyle bir durum gelişmişsebu genellikle, ameliyattan aylar ya da yıllar sonra ortaya çıkar. Karınyarasının şişmesine ve insizyonel herni (fıtık) gelişimine neden olabilir. Bu,anevrizma hastalarında daha yaygın olarak görülmektedir ve bir ameliyatgerektirebilir.
Periferik DamarHastalıkları Tanı ve Tedavisi
Periferik damar hastalığı yavaşgelişen aterosklerotik (atardamarları (arterleri) etkileyen bir hastalık ) bir süreç olup,hastalığın olduğu arter yeri ve daralmanın derecesine bağımlı olarak değişiksorunlar oluşturmaktadır. Karotis, vertebral, üst ekstremite, mezenter, böbrekve alt ekstremite damarları olmak üzere birçok arter etkilenebilmektedir. Periferikdamar hastalığı ile koroner damar hastalığının birlikteliği sık karşılaştığımızbir durumdur. Periferik damar hastalığı yaş ile ilişkili olup, elli yaşındansonra sıklığı artmaktadır. Bacak damar hastalığı için en tipik belirti baldırdaoluşan ağrıdır, bu ağrı yürümekle artar, dinlenmek ile geçer. Ağrı bazen uylukve kalça bölgesine de yayılabilir. Hastalar sıklıkla ayaklarda sürekli soğuklukhissinden yakınırlar. Ağrı, ülserler ve kangren çoğu kez ayak parmaklarının uçkısmından başlar.
Periferik Damar HastalığıRisk faktörleri
En önemli risk faktörleri sigaraalışkanlığı, kolesterol yüksekliği, diabetes mellitus ve hipertansiyondur. Burisk faktörleri aynı zamanda koroner damar hastalığının en önemli sebebi olupbu iki hastalığın birlikte olmasını açıklamaktadır. Ayrıca obezite, alkoltüketimi ve plazma homosistein, plazma fibrinojeni ve C-reaktif proteindüzeylerindeki artış da periferik damar hastalığının gelişmesine nedenolabilmektedir. Nadiren romatizmal hastalıklara bağlı da gelişebilmektedir.
Periferik DamarHastalığının Araştırılması
- Ailesel kalp damar hastalığı öyküsü
- Göğüs ağrısını düşündüren belirtiler
- Kalça, uyluk, baldır veya ayakta eforla oluşan ve istirahatte geçenyorgunluk, ağrı veya kramp gibi yürüme bozuklukları
- Ayakta yeterince iyileşmeyen yaralar
- Özellikle baş dönmesi veya vertigoyla ilişkili ve egzersizle ortaya çıkankol ağrısı
- Geçici veya kalıcı felç geçirmek
- Hipertansiyon veya böbrek yetmezliği öyküsü
- Özellikle yemek yeme ve kilo kaybıyla ilişkili öğün sonrası karın ağrısı veishal
- Sertleşme sorunları
Bu tür şikayeti olan kişiler periferikdamar hastalığı açısından araştırılır.
Fizik MuayenedeYapılanlar
- Her iki koldan kan basıncının ölçülür ve aradaki fark kaydedilir.
- Boyun ve omuz bölgesi damarlar muayene edilir.
- Kollar ve eller dikkatlice muayene edilir.
- Böğürler, göbek çevresi ve kalça bölgeleri olmak üzere karnın farklıyerleri muayne edilir.
- Kasık düzeyindeki damarlar muayene edilir.
- Uyluk, diz ardı, ayak sırtı ve baldır arkası bölgeler elle muayene edilir.
- Ayaklar muayene edilir, derisinin rengi, ısısı ve bütünlüğü, yara veyaülserasyonlar kaydedilir.
- Baldır kıllarında seyrelme, deri değişiklikler gibi periferik damarhastalığını düşündüren bulgular kaydedilir.
Periferik Damar Hastalığı Tanı Konulması
- Hasta öyküsü
- Fizik muayene bulguları
- Laboratuvar değerlendirmesi
- Ultrasonografik yöntemler
- Anjiyografi
- Bilgisayarlı tomografik anjiyografi
- Manyetik rezonans anjiyografi
Tüm bu veriler birliktedeğerlendirilerekperiferik damar hastalığını tanısı konur.
Tedavi Genel Kurallar
Tedavi Yöntemleri
- Tıbbi tedavi
- Endovasküler tedavi
- Cerrahi tedavi
Tıbbi Tedavi:Tedavinin amacısemptomları iyileştirmektir (Örneğin; yürüme mesafesi ve konforu). Yürümemesafesini artırmak için halen egzersiz terapisi ve ilaç tedavisi olmak üzereiki strateji kullanılmaktadır. Genellikle egzersiz 30-60 dakikalık sürelihaftada en az 3 gündür. Sigaranın bırakılması çok önemlidir. İlaçlartedavisi hastanın durumuna göre silostazol ve naftidrofuril, lipit düşürücüilaçlar, antitrombositer ilaçlar, antihipertansif ilaçlar ve antidiyabetikilaçlar gibi damar koruyucu ilaçlardan oluşur.
Endovasküler Tedavi: Damarcerrahisiyle karşılaştırıldığında daha az riskli olupbaşarısızlık durumundakullanılmak üzere cerrahi seçenek muhafaza edilmektedir. Anjiyoplast, damarstentlemesi ve ateroktemi gibi tedaviler yüksek başarı ile yapılmaktadır.
Cerrahi Tedavi:Alt ekstremite yaygındamar hastalık için en çok kullanılan cerrahi yaklaşımlar baypas cerrahisi,toplardamar veya atardamar greftleri veya yapay greft materiyali ileyapılırken. Beyin damar hastalıkları için karotis endarterektomi yüksek başarıile yapılmaktadır. Yaygın nekroz, kangren ve geri dönüşsüz bacak iskemisin deise ampütasyon tedavisi uygulanmaktadır.
Koroner Bypass
Kabin her kasılmasıyla birlikte kanın bir kısmı oksijenlenmesi içinakciğere gönderilirken, diğer bir kısmı da kalpten çıkan ana atardamara yaniaort damarına pompalanır. Kalpten çıktığı noktada yaklaşık olarak 3 cm çapındaolan aort damarı, kalbin sol karıncığından çıktıktan sonra dallanarak, tümvücuda temiz kanın ulaşmasını sağlar.
Aort damarının ilk verdiği dal, kalbin kendisini besleyen koroner arterdir.Koroner arterlerin çapları ise 1 ila 3 mm aralığındadır. Sağ ve sol olmak üzereiki arter bulunur ve bu arterler kalbin beslenmesinden sorumludur.
Koroner Bypass Nedir?
Kalbin beslenmesini sağlayan koroner arterlerde daralma ya da tıkanıklıkolduğunda kalp, yeterince beslenemez ve normal fonksiyonlarını yerinegetirememeye başlar ve kişide, göğüs ağrısı şikayeti oluşur ve kalp krizi(miyokard enfarktüsü) gibi ölümcül sorunlar ortaya çıkar.
Koroner bypass ameliyatı, kalbi besleyen atardamarların (koroner) tıkanmasıyüzünden yapılan cerrahi müdahaledir. Bypass işlemi için alındıkları yerdefonksiyon kaybına neden olmadan hastanın sadece kendisinden alınan bacaktoplardamarı, ön kol arteri, göğüs arteri gibi damarları kullanılır ve budamarlar hazırlanıp hasta bölgeye nakledilerek kan dolaşımı tekrarsağlanır.
Koroner Bypass Nasıl Yapılır?
Koroner bypass ameliyatı iki biçimde yapılabilir:
· Durdurulmuş kalpte bypass: Kalp tamamen durdurulup vücuttaki dolaşım birkalp pompası ile sürdürülürken damarlara köprüleme işlemi yapılmaktadır. Kalppompası, ameliyat esnasında hastanın akciğerlerinin ve kalbinin görevleriniüstlenerek beyin ve diğer hayati organlara kan pompalanmasını sağlar.
· Çalışan kalpte bypass: Kalp durdurulmadan ve kalp pompasına ihtiyaçduyulmaksızın ameliyat yapılır. Çalışan kalpte koroner bypass operasyonundaenfeksiyon riski çok daha düşüktür, hastanın kendine gelmesi ve taburculuğudaha çabuk olur. Buna ek olarak operasyon sırasında kan nakli ihtiyacı azdır veinme gibi riskler de düşük seviyede tutulabilir.
Vakanın türüne göre tercih edilen bu yöntemlere ek olarak operasyon açık yada endoskopik yöntem olarak tanımlanan kapalı cerrahi metoduyla da yapılabilir.Koroner bypass operasyonunun hangi yöntemle yapılacağı kararlaştırıldıktansonra hastaya anestezi uygulanır.
Koroner Bypass İçinDamar Nerelerden Alınır?
Göğüsten alınacak damar için göğüs kemiği, kemik testeresi yardımı ilekesilerek göğüs kafesi açılır. Genelde sol göğüsteki meme atardamarıkullanılır. Birden fazla bypass edilmesi gereken koroner arter varlığında isekişinin bacağında bulunan toplardamar ya da kolda bulunan radial arter yani önkolda bulunan ve eli besleyen damar da kullanılabilir.
Bacaktan alınacak toplardamar için bacakta kesi işlemi yapılarak, bypassiçin yeteri uzunlukta damar çıkarılır. Alınan damarın bir ucu tıkanan bölgeninaşağısında olacak biçimde koroner artere dikilir. Göğüs kemiği güçlü tellerlebağlanıp cerrahi müdahalenin yapıldığı bölge dikilir.
Operasyon sonrasında damarın alındığı bölgede yara (skar) izi çıplak gözlegörülemeyecek kadar küçük olabilir.
Bypass Kimlere Yapılır?
· Birden fazla damar hastalığı,
· Birden fazla koroner damarın ameliyatsız (balon ve stentleme) yöntemleaçılamaması,
· Kalp kapak operasyonu gerektiren durumlar,
· Bir ya da birden fazla damarın ameliyatsız yöntemle açılmasına rağmentekrar tıkanması,
· Ameliyat gerektiren başka bir kalp rahatsızlığının olması halinde koronerbypass ameliyatı tercih edilir.
Bypass Ameliyatı NeKadar Sürer?
Koroner bypass ameliyatının toplam süresi, ameliyatın açık ya da kapalıyöntemle yapılmasına göre farklılık gösterir. Bypass edilecek damar sayısınınyanı sıra operasyon süresini etkileyen bir diğer faktör de operasyonun çalışanya da durdurulmuş kalp üzerinde yapılmasıdır. Günümüzde çoğunlukla minimalinvaziv yöntemle yürütülen koroner bypass operasyonları yaklaşık olarak 3 ila 6saat kadar sürebilir. Aynı operasyonla kişinin kalp kapağının değişmesi gibikalbe yönelik diğer cerrahi girişimler, ameliyat süresinin uzamasına nedenolur.
Bypass RiskleriNelerdir?
Ameliyat riski hastanın
· yaşı,
· cinsiyeti,
· yaşam tarzı,
· kronik hastalıkları gibi demografik faktörlere bağlıdır.
Koroner bypass operasyonlarında yaşam kaybı riski düşüktür. Ancak kişininyaşı, eşlik eden hastalıkları, geçirilen kalp krizine bağlı olarak kalp kasınınne kadarının zarar gördüğü, diğer doku ve organlardaki işlev kaybının varlığıgibi etkenler ameliyat riskini artırır.
Bypass Kesin ÇözümMüdür?
Bypass, sonucu damar tıkanıklıkları ve daralmaları o an için açılır ancakdamar sertlikleri cerrahi müdahale sonucu ortadan kalkmaz. Operasyon ilehastanın kalp krizi geçirmesi, aniden ölmesi ve ilaca bağımlı olarak toplumdankısıtlanması engellenir.
Hastalar operasyon sonrası yaşamlarını düzenlemeli, zararlı yiyecek veiçeceklerden kaçınmalı, kötü alışkanlıklarını terk ederek kaliteli yaşamalıdır.
Koroner arterlerintekrar tıkanması sonucu bypass gereken durumlar:
· Hastanın damar yapısının kötü olması,
· İlk ameliyatın erken yaşlarda yapılması,
· Damar sertliği riski,
· İlk ameliyatta tüm damarlara köprüleme yapılmaması,
· Diyabet (şeker) ve böbrek hastalığı gibi kronik hastalıkların eşliketmesi,
· Sigara içilmeye devam edilmesi,
· Kolestrol ve trigliserid yüksekliğinin yeterli düzeyde tedaviedilmemesidir.
Bypass AmeliyatıSonrası İyileşme Süreci Ne Kadardır?
· Hastanın, dört ile yedi gün arasında hastanede kalması gerekir. Bu süresonunda her şey normalse hasta taburcu edilir.
· Bir hafta sonra hasta tekrar kontrole çağrılır. Poliklinik ziyaretisırasında hastanın genel durumu gözlenir, şikayetleri değerlendirilir vegerektiğinde ilaçları tekrar düzenlenir. Hastada eşlik eden obezite,hipertansiyon, diyabet gibi hastalıkların varlığında hastanın kapsamlı takibiiçin kardiyoloji hekimiyle görüşmesi sağlanır.
· Hastanın varis çorabı kullanması gerekebilir. İyileşme döneminin ilkevresinde evde kalmalı, ancak yatağa bağlı kalmadan hareket etmelidir.
· Ameliyat sonrası en erken bir ay sonunda normal yaşama dönülebilir. Budönemde hasta yan dönememe, araba kullanamama gibi problemlerle karşılaşabilirve tam olarak iyileşme altı ay sonra gerçekleşir.
· Operasyon esnasında kesilen kemiği ve göğüs kafesi iyileştiğinde hastatam olarak düzelir. Normal bir insanın yapacağı her türlü aktivite yapılabilir,işe devam edilebilir, araba kullanılabilir.
Dikkat edilmesi gerekenler:
· Hasta sigara içiyorsa kesinlikle hemen bırakmalı,
· Ağır spor yapmaktan kaçınmalı,
· Fazla kiloları, yine doktor kontrolünde sıkı bir diyetle vermeli,
· Uykudüzenine ise oldukça dikkat etmelidir.
Ameliyat sonrası, hasta mümkün olduğu kadar gündelik yaşamın içinde yeralmalı, ilaçları düzenli kullanmalı, beslenmesine dikkat etmeli, önerilenilaçları kullanmalıdır.
· Nabızda ani değişimler kalp problemleri yaratabileceği için ağırlıkkullanılan, çok yoğun tempoya sahip tehlikeli mücadele sporlarından kaçınılmasıgerekir.
· Yüzme, vücuttaki tüm kasları çalıştırıp aynı zamanda nefes egzersizi deyapılabilen bir spor olduğu için uygulanabilir.
· Mümkünse açık ve temiz havada düzenli doğa yürüyüşleri yapılmalıdır.
· Partner ile yapılabilecek masa tenisi ve dans gibi etkinlikler dehastanın sağlığına katkı sağlar, sosyalleşmesini sağlar.
· Ameliyat sonrası düzenli kardiyoloji muayenelerine mutlaka gidilmelidir.
· Düzenli Check-Up yaptırılması, olası damar tıkanıklıkları başta olmaküzere tüm hastalıkların erken teşhis edilmesinde önemlidir.
KALPKAPAĞI DEĞİŞİMİ NEDİR?
Kalp kapağına bağlı gelişenhastalıklar, koruyucu önlemler alınmadığında hayati tehlike oluşturabildiğigibi; erken dönemde doğru tanı ve uygun tedavi ile başarılı sonuçlar eldeedilebilmektedir. Kalp kapağına bağlı hastalıklarla, kalp kapaklarının onarılmasınaya da tümüyle değiştirilmesine kalp kapağı değişimi ameliyatı denmektedir. Kalpkapakları hastalıkları ile kalbin yükü artar, kalp adelesi zorlanır, kalbinfonksiyonları bozulur. Bu nedenle de kalp kapağı değişimi ya da onarımı yönünegidilir.
KALP KAPAĞIDEĞİŞİMİ AMELİYATI HANGİ HASTALIKLARDA UYGULANIR?
Kalp kapaklarının biri veyabirkaçında saptanan darlık veya yetmezlikler: Kapak onarılarak (plasti) veyadeğiştirilerek (replasman) tedavi edilmektedir. Kalp kuvvetli adalelerdenmeydana gelen güçlü bir pompadır ve vücutta mevcut olan 5-7 litre kanı sürekliolarak vücutta dolaştırır. Bu günde ortalama 7 bin 500 litre kanın pompalanmasıdemektir. Kalp kapakları bu sistem içinde akımın tek yönde olmasını sağlayanoluşumlardır. Kalp odacıkları arasında yer alan dört kapak mevcuttur: Aort,mitral, triküspid, pulmoner. Kalp kapaklarında meydana gelen bir darlıktankanın geçişi zorlaşır, kalp kapakçığı yetmezliği sorununda ise geri kaçan kankalbin yükünü arttırır. Her iki durumda da kalp adalesi zorlanır ve kalbinodacıkları genişleyerek kalp büyümesine neden olur. Müdahale edilmez ise kalbinnormal fonksiyonları bozulur ve kalp yetmezliği meydana gelir. En çok mitral veaort kapaklarda hastalık görülür.
Kapaklarda genel olarak iki türlü hastalıktan dolayı cerrahi müdahalegerekebilmektedir:
- Stenoz: Kapağın daralması
- Yetersizlik: Kapağın tam kapanmaması
Kalp kapak ameliyatı, kalp damarcerrahisi doktoru tarafından yapılmaktadır. Cerrah, kalp kapağı ameliyatı ilehastalıklı kapağa ulaşmak için kalbi açık içine girmek zorundadır. Bu durumdahastayı mutlaka bir kalp – akciğer makinesine bağlayarak kalbi durdurmakgerekir. Bu ameliyatlarda cerrah, hastalıklı kapağı, yapay bir kapak iledeğiştirebileceği gibi, özellikle mitral ve triküspid kapaklarda öncelikle tamiryani plasti yapmayı arzu eder. Yaşlı kişilerde kapak hastalıklarının en sıknedeni halk dilinde kalp kapağı kalınlaşması yani kalp yaprakçıklarınınkalınlaşması ve kireçlenmesi sebebiyle kalp kapaklarının yeterli düzeydeaçılamamaları sonunda oluşan darlıklardır.
KALPKAPAK DEĞİŞİMİ YA DA ONARIMI NASIL YAPILIR?
Kalbin pompa görevini normalolarak yürütebilmesi için kapakların tam olarak açılıyor ve kanın ileri yönlüakışına müsaade ediyor olması, sonra tam kapanarak geri kaçırmaması gerekir. Bukapaklar geri kaçırır veya kanın rahat geçişine izin vermezler ise kalpteyüklenmeye sebep olacaklardır. Her biri birer tabiat harikası olan kalpkapakları kimi zaman bazı hastalıklar nedeniyle mekanik görevlerini yapamaz. Budurumda kalp kapaklarındaki sorun, cerrahi tedavi ile çözülür. En sık tamireihtiyaç duyulan ve yüz güldürücü sonuçlar alınan kapaklar, kulakçık vekarıncıklar arasında yer alanlardır. Sağ kulakçık ve karıncık arasındaki kapağa“Triküspid Kapak“, sol taraftakine ise “Mitral Kapak” adı verilir. Kalp kapakhastalıkları en sık kalp kapağı değişimi ameliyatı ile tedavi edilmektedir.Ameliyatta hasta olan kapak çıkarılır tamir edilir yerine mekanik ya dabiyolojik kapak konulmaktadır.
Ancak her tür kalp kapakçığı tamiredilememektedir. Romatizmal hastalıklar nedeniyle ortaya çıkan kapakhastalıklarında kapak dokusunda gelişen bağ dokusu artışı nedeni ile kalınlaşmave kalsifikasyon nedeniyle tamir imkânı kısıtlıdır. Bunun yanında bazıhastalarda kapak halkasının genişlemesi ya da kapağın bir bölümünde sarkma,kalp kapakçığı gevşemesi yani prolapsus, uzama gibi sebeplerden ortaya çıkankapak yetersizliklerinde ise çok başarılı sonuçlar alınmaktadır. Ayrıca mitralkapak yetmezliği kalp krizinin sonucunda da ortaya çıkabilmektedir. Kalp kriziveya endokardit yani kalp enfeksiyonu sonrası mitral kapağı tutan kordalardanbirisinin kopması veya tutunduğu kalp duvarının incelmesi yani anevrizmanedeniyle kapak fonksiyonları bozulmaktadır. Bu hastalarda koroner bypassoperasyonuna ek olarak kapak tamiri de gerekmektedir.
Kapak tamirlerinde hedeflenendayanıklılık süresi 10 yıl ve ötesidir. Ameliyat sırasında ve sonrasında yemekborusu içerisine yerleştirilen “Transözefajial Ekokardiografi” cihazı ile kalpkapaklarının yapı ve fonksiyonları detaylıca değerlendirilebilmektedir. Buesnada ameliyatı yapan cerrah ve ekibi kadar, ekokardiyografik incelemeyi yapananestezi uzmanı ve kardiyolog doktorların tecrübesi de büyük rol oynar. Busayede ameliyatın başarısını, hasta daha ameliyattan çıkmadan doğrulamak mümkünolabilmektedir.
Kalp kapak protezlerinin kalbinkendi kapaklarına göre bir takım zayıf noktaları vardır. Metal kapak olarak dabilinen mekanik kapak protezleri, kanın pıhtılaşma özelliğini azaltan ilaçlarınkullanılmasını gerektirmektedir. Bu ilaçlar kullanılmadığı takdirde kapaküzerinde pıhtı oluşumu ve bu pıhtının koparak bazı organların dolaşımınıbozması söz konusu olabilir. Örneğin beyin dolaşımının bozulması bir inmeyesebep olabilir. Doku kapakları olarak da bilinen biyoprotez kapaklarda ise çokkısa süreli (3 – 6 ay) ilaç kullanımına ihtiyaç vardır. Ancak bu tür kapaklarınzayıf noktası ise 10 yıl kadar bir süre içinde kireçlenme ve dejenerasyonamaruz kalabilmesidir.
Mitral ya da triküspid kapağın birprotez kapakla değişiminin bir başka olumsuz yanı da, bu kapakların kalptabanına tutunmasını sağlayan kas ve liflerinin kesilmesidir. Kalp kapağınınaçılış ve kapanışını kolaylaştıran, aynı zamanda da kalbin kasılmasında rolüolan bu kasların kesilmesi, kalbin performansını etkilemektedir. Bu nedenle kalpkapağının tamiri mümkün ise ve fizyolojik koşulları uzun süreli olaraksağlayabileceği düşünülüyor ise, kapağın değişmesinden çok daha iyidir.
Kapak tamir sonrası müdahaleedilen kalp içi bölgedeki dikiş uçları ve birçok zaman tamiri desteklemesi içinyerleştirilen “Ring” adı verilen halka şeklindeki protezin üzerinin doku ilekaplanması için belli bir süreye ihtiyaç vardır. Bu süre 3 ile 6 ay arasındadeğişmektedir. Bu dönemde protezin ve dikiş uçlarının bir pıhtı oluşumuna sebepolmaması için pıhtılaşmayı önleyici ilaçlar kullanılır. Bu ilacın etkisinideğerlendirmek için kardiyolog doktorun belirleyeceği sıklıklarla ve en az aydabir defa kan tahlilleri yapılmalıdır. Son yıllarda kullanılmaya başlayan evcihazları ile INR tetkiki yapılabilmesi bu kaprisli ilacın düzenlenmesini çokkolaylaştırmıştır. Bu dönem atlatıldıktan sonra senede bir defa kardiyologdoktorun muayenesi ve ekokardiyografi kontrolü yeterli olacaktır.
SIKSORULAN SORULAR
Kalp kapak hastalıklarıbelirtileri nelerdir?
Halk içinde kalp kapakçığıçürümesi, kalp kapakçığında kalınlaşma, kalp kapağı kireçlenmesi, kalpkapağının çökmesi, kalp kapak kaçağı, kalp kapakçığında kaçak, kalp kapağıkalınlaşması, kalp kapağı gevşekliği, kalp kapağında daralma, kalp kapakçığıkireçlenmesi, kalp kaçağı belirtileri olarak bilinen kalp kapak hastalıklarıönceleri egzersizler sırasında ortaya çıkan çabuk yorulma ve nefes darlığı ilekendisini belli eder. İleri safhalarda istirahat halinde de bu yakınmalarolabilir. Bazı hastalarda hiçbir belirti yok iken rutin bir doktor muayenesindekalpte üfürüm duyulması ile ortaya çıkabilir. Kalp kapakçığı hastalıkları içinkesin tanı ekokardiografi ve kateter yani anjiyo tetkikleri ile konulur.
Kalp kapak hastalıklarınınnedenleri nelerdir?
Bazı kişilerin kalp kapaklarındadoğuştan anomali olabilmektedir. Bu kişilerde zaman içinde kalp kapak sorunlarınedeniyle aort darlığı veya yetmezliği olabilmektedir. Bu kişiler kapakenfeksiyonu riski taşırlar. Bunun yanında romatizmal ateş, mitral kapakprolapsusu, kalp kapakçığı kireçlenmesi ve kapak enfeksiyonları nedeniyle kalpkapakçıklarında hastalık görülebilmektedir.
Kalp kapak ameliyatı olanlarhastalığın tekrarlamaması ya da farklı sorunlar oluşmaması için ne yapmalı?
Kalp kapak ameliyatı sonrasıkorunma aşamasında hastaların enfeksiyonlardan kaçınmaları bunun için gerekirsegrip aşısı, zatürre aşısı gibi koruyucu önlemleri almaları, herhangi birenfeksiyon durumunda doktoruyla görüşerek koruyucu antibiyotik tedavi almalarıgerekmektedir. Hastaların ameliyat öncesinde en çok endişe duydukları “ameliyatsonunda eski durumumu arar mıyım” konusudur. Ameliyat sonrası çok daha kalitelibir yaşama devam edileceği için bu tür endişelere gerek yoktur.
Kalp kapak ameliyatı sonrasıkomplikasyonlar nelerdir? Kalp kapak ameliyatı sonrası nelere dikkat edilmeli?
Kalp kapak hastalıkları, kapaktamiri ya da kalp kapakçığı değişimi ameliyatı ile tedavi edilebiliyor.Vakaların önemli bir bölümünde değişim yapılıyor ancak bu hastaların ömür boyuilaç kullanmaları gerekiyor. Başarılı bir şekilde uygulanan kalp kapak değişimameliyatları sonrası hastalar, hayatları boyunca bazı kurallara uymak zorunda.Kan sulandırıcı ilaçların düzenli olarak kullanımının yanı sıra, bu hastalarındiyetlerine dikkat etmeleri de çok önemli. Kan sulandırıcı ilaçların günlükdozu sabit olmayıp kişiden kişiye farklılık gösterir. Günde çeyrek tabletkullanan hastalar olduğu gibi 1-2 tablete ihtiyaç duyan hastalar da vardır.Doktorun, kandaki INR ölçümlerine göre belirlediği dozda ilaç kullanımıönemlidir.
Kan sulandırıcı kullanırken neyedikkat etmeli?
Kalp kapak ameliyatı sonrasıkullanılan kan sulandırıcı ilaçlarda hastaya doğru dozu belirlemek yeterli değildir.Çünkü kan sulandırıcı ilaçlar yiyecek ve içeceklerden etkilenebilmektedir. Yanibesinler, ilacın etkinliği düşürebilir ya da yükseltebilir. Bu nedenle hastakan sulandırıcı ilaç kullanmaya başlarken, kendisi için uygun bir de diyetprogramı oluşturmalıdır. Doktorunun önerisi ile beslenme ve diyet uzmanınınkontrolünde uygulayacağı diyet kurallarına ömür boyu uymak zorundadır.
Mitral kapak ameliyatı ölüm riskiiçerir mi?
En iyi mitral kapak ameliyatı veyaen iyi yapay kapak diye bir kavram yoktur. Her ameliyatın ve yapay kapağınavantajları ve dezavantajları vardır. Önemli olan hasta için en uygun ameliyatıve kapağı seçmektir. Tedaviyi kişiye göre özelleştirmek ve şekillendirmekgerekmektedir. Her hastanın genel durumu, mitral kapak problemi, kalp ritimproblemleri, kalp damarlarının durumu ve diğer ek hastalıklar gibi noktalar gözönünde bulundurulmalı ve en uygun tedavi seçilmelidir. Buna göre ameliyatınriskleri belirlenebilir.
Kalp kapağı kalınlaşması nedir?
Kalp kapağı kalınlaşması olarakbilinen sorun aslında kalp kası kalınlaşmasıdır. Kalp kası kitlesi artarsa yada kalp kası içinde farklı dokuların birikimine bağlı olarak kalp kasıkalınlaşır. Bunun da en büyük nedeni hipertansiyondur. Kalp kasıkalınlaşmasında ritim bozukluğu, çarpıntı, ilerleyen dönemde ayaklarda şişme,çabuk yorulma gibi belirtiler meydana gelir. Hipertansiyon hastaları ve kalpkapağında sorun olanlar bu hastalıkta en riskli kişiler arasında yeralmaktadır.
Kalp kapakçığı çökmesi nedir?
Kalp kapakçığı çökmesi yaniprolapsus doğuştan olan bir sorundur. Kalp kapakları çalışırken açılıp kapanır.Yani mitral kapağın bir ya da iki kapakçığının kalbin kasılması esnasında solkulakçıpa doğru bombeleşmesi, kubbeleşmesi ya da çökmesine denmektedir.
Kalp kapakları nasıl çalışır?
Birbirinden kaslarla ayrılan dörtodacıktan oluşan kalp içinde kan vücutta yaptığı gibi hep ileri doğru hareketetmeli, geriye kaçmamalıdır. İşte bu ileri hareket sağlayan yapılar kalpkapaklarıdır.
Kalp kapağı kaçağı / kalpkapakçığı kaçağı nedir, nasıl olur?
Kalp kapak hastalığında kaşımızaçıkan bozukluklar kısaca şöyledir: Birinci tipte kapakların açılımıkısıtlanmıştır. Kapak açılamadığından darlık oluşmuş, normalde geçmesi gerekenkan miktarından az bir kısım ileri doğru geçebilmektedir. Bu nefes darlığı, ayaklardaödem, şişme gibi tablolara yol açar. Kapak darlıklarında bulgular oluşummekanizmasına da bağlı olarak erken dönemde ortaya çıkar. İkinci tipteki kalpkapak hastalıkları kapakların açılımında değil ama kapanmalarındaki bozuklukile oluşur. Kapakların asli görevleri kanın hep ileri doğru akışınısağlamalarıdır demiştik. İşte bu görevdeki aksama kapakların tam kapanamamasısonucu oluşur ve kapak kapakçığında kaçak meydana gelir.
Kalp kapağı kaçağı kalp yetmezliğiapar mı?
Tıbbi anlamda kalp kapağında hafifkaçak diye bir tabir yoktur. Eğer kaçak fazla ise dokular yine yeterli miktardakana kavuşamayacaklar, kan basıncı düşmeye meyledecektir. Öte yandan ileridoğru gidemeyen kan kalp boşlukları içinde birikecek, bu sefer basınç, tazyikartışı ile değil; ama hacim artışı ile kalp kaslarını gererek büyütecek vezaman içinde kalbin pompalayabilme, yani kasılıp gevşeme özelliğine zararverecektir. Bu kalp kapak hastalıkları zemininde gelişen kalp yetmezliklerininoluşum şeklidir.
Kalp kapak kaçaklarının belirtisinedir?
Kalp kapak kaçakları özellikleyavaş seyirli ise uzun süre belirgin şikayet oluşturmazlar. Belirgin yakınmalaroluştuğunda kalp çalışmasındaki bozukluk artık iyileşmez raddeye gelmişolabilir. Bu yüzden kalp kapak kaçakları kapak darlıklarına göre daha tolereedilebilen ancak sinsi ilerleyen rahatsızlıklardır.
Kalp kapağı ameliyatı riski nedir?
Her cerrahi işlem gibi kalp kapakameliyatlarında da bazı riskler bulunabilmektedir. Ameliyatı yapacak olan kalpdamar cerrahisi doktoru olası kalp kapakçığı değişimi ameliyatı risklerihakkında mutlaka bilgilendirme yapacaktır. Ancak ülkemizde bu ameliyatlar yüzde1 risklerle yapılmaktadır.
Kalp kapakçığı iltihabı nedir?
Kalp kapakçığı iltihabının tıbbiadı endokardittir. Sağlıklı bir vücuda mikrop girdiği zaman, bağışıklık sistemibu mikrobu imha edebilir ama kalp kapak hastalığı olanlarda vücuda giren mikropkalp kapağına yerleşir. Tıbbi adı “Enfektif endokardit” olan kalp kapağıenfeksiyonu meydana gelir, ki bu da ciddi bir sorundur. Bu enfeksiyon antibiyotiklereçok dirençlidir. Bu hastalarda sebebi belli olmayan ateş, kanda enfeksiyon gibibulgulara sahip olur. Hastalar genellikle çok farklı şikayetlerle hastaneyebulundukları için endokardite tanı konulamayabilinmektedir.
Kalp kapakçığı büyümesi nedir?
İçi boş dört odacıktan oluşankalpteki bu odacıkların tek başına ya da beraber genişlemesi, kalp kasınınbüyümesi, kalp zarları arasında sıvı toplanması olarak da anlatılabilir. Kalpbu şekilde daha da büyür ve kalp büyümesine neden olur.
Kalp kapakçığının sarkması mümkünmü?
Evet mümkündür. Ancak bununbilinen ismi mitral kapak prolapsusudur. Aslında çoğu kez insan hayatını tehditetmese de yarattığı yakınmalarla yaşam kalitesini kısıtlayan mitral kapakprolapsusu (kalp kapakçığı sarkması ya da çökmesi olarak bilinir) toplumun%2-5’ini etkiliyor. Göğüs ağrıları, çarpıntı ve nefes darlığı gibi şikayetlerindışında eşlik eden panik bozuklukla kişide kalp krizi korkusu hatta fobisioluşturabilmektedir.
“Kalp kapakçığı kankaçırması” nedir?
Kalp kapaklarındaki bazıbozukluklar, kalp kapağı tam kapandıktan sonra içinden geçen kanın bir kısmınıngeri kaçmasına neden olabilmektedir. Bu toplum arasında kalp kapağının kankaçırması olarak tabir edilse de kapağın kanı kaçırması kalp yetmezliği olaraktanımlanmaktadır.
Kapalı kalp kapakçığı ameliyatıvar mıdır?
Ameliyatsız biçimde mitral kapakyetmezliği tamiri yapılabilmektedir. Bu yönteme mitraclip denilmektedir.Mitraclip mitral kapağın kaçağında uygulanan minimal invaziv bir tedavimetodudur. Klasik olarak kaçak olan mitral kapaklar açık kalp cerrahisiyletedavi edilmektedir.
Robotik kalp kapakçığı ameliyatıyapılır mı?
Robotla da bu tedavinin yapılmasımümkündür ama robotla da açık kalp cerrahisi söz konusudur. Yani robotla dagöğüste bir takım kesiler yapılmaktadır. Mitraclip metodu ise tümüyle anjiyoyöntemiyle uygulanmaktadır. Göğüste hiçbir kesinin olmadığı, kasıktan yapılanbir işlemdir. Standart tedavi metodu mitral kapağın tamiridir. Bu da kalpcerrahisiyle yapılmaktadır. Mitraclip şu aşamada biraz deneysel bir metoddur.Mitraclip cihazın ismidir. Bu küçük mandala benzeyen bir cihazdır. Mitral kapakön ve arka yapraktan oluşmaktadır. Anjiyo metoduyla kateterle kasıktoplardamarından girilip, karın içindeki büyük toplardamara geçilerek kalbeulaşılmaktadır.
Kalp kapakçığı ameliyatı TAVI ileyapılır mı?
Ayrıca son yıllarda aortkapaklarına yönelik TAVI uygulanabilmektedir. Özellikle yaşı ilerlemiş, kalphastalığının yanında kronik sağlık sorunları bulunan, genel anestezi almasısakıncalı bulunan ve genel sağlık durumu ameliyata uygun olmayan aort kapakhastaları girişimsel bir yöntem olan TAVI (Transcatheter Aortic ValveImplantation) ile tedavi edilebilmektedir. Bu yöntem kapalı yöntemdir.
MİTRACLİP (Ameliyatsız MitralKapak Yetmezliği Tamiri) için kimler aday olabilir?
Açık kalp cerrahisinikaldıramayacak hastalarda daha düşük riskli olduğu için, yani ameliyat kadarbüyük prosedür olmadığı için yüksek riskli, eşlik eden başka hastalıkları olan,yaşı ilerlemiş hastalarda mitraclip zaman zaman uygulanmaktadır. Ancak halenstandart tedavi metodu kapağın görülerek tamir edilmesidir. Bunu kalp damarcerrahları yapar, mitraclip işlemi ise girişimsel kardiyoloji uzmanlarıtarafından yapılmaktadır.
Kalp kapak ameliyatı sonrası neleredikkat edilmeli?
Korunma aşamasında hastalarınenfeksiyonlardan kaçınmaları bunun için gerekirse grip aşısı, zatürre aşısıgibi koruyucu önlemleri almaları, herhangi bir enfeksiyon durumunda doktoruylagörüşerek koruyucu antibiyotik tedavi almaları gerekmektedir. Hastalarınameliyat öncesinde en çok endişe duydukları “ameliyat sonunda eski durumumuarar mıyım” konusudur. Ameliyat sonrası çok daha kaliteli bir yaşama devamedileceği için bu tür endişelere gerek yoktur.
Multipl Skleroz (MS) hastalığı, etkisini merkezi sinir sisteminde gösteren veataklarla kendini belli eden kronik sinir sistemi hastalığıdır.
Bağışıklık sistemi vücudu dışarıya karşı korurkenkendi hücrelerini tanır. Ancak bilinmeyen nedenden dolayı sistem bozulduğunda,bağışıklık sistemi kendi hücrelerine özellikle de sinir iletimini sağlayanbeyin ve omurilikteki hücrelere karşı saldırı düzenler.
Beynin vücuda gönderdiği elektrik sinyalleri sayesindehareket ve koordinasyon sağlanır. Sinir hücrelerini koruyan ve görevleriniyerine getirmelerine yardımcı olan, sinir hücrelerinin etrafındaki örtü gibikılıflara miyelin adı verilir. Bağışıklık sistemi miyelin kılıflarınasaldırdığında ‘plak’ adı verilen hasarlı bölgeler oluşur. Bunun sonucundayürüme, konuşma, görme gibi eylemlerde bozulmalar olabilir, bunlara MS ataklarıdenir.
Ancak miyelin tabakası kendinitekrar yeniler ve hastalar günlük yaşamına geri döner. Ataklar 1 hafta, 3 ay, 1yıl gibi farklı zamanlarda olabilir. Her MS hastası için atak süreleri farklıdır. Günümüzde ilaçlar,fizik tedavi ve diğer yöntemlerle ataklar önlenebilmekte, sayısı ve şiddetiazaltılabilmektedir.
MS hayatı tehdit eden bir hastalık değildir. Bazıhastalarda ileriki yaşlarda hareket ve bazı bilişsel kayıplara rastlanabilir.Hastalığın kesin tedavisi olmasa da günümüzde tıptaki gelişmeler, erken tanı vedoktor kontrolünde alınacak önlemler, yaşanan sıkıntıları azaltmaktadır.
MS Hastalığı (Multipl Skleroz) Nasıl Bir Seyir İzler?
Multiple Skleroz yani MS merkezi bir sinir sistemi hastalığıdır. Merkezi sinirsistemi beyin, beyincik, beyin sapı ve omurilikten oluşur. Bu hastalığın adıbeynin birden çok yerinde görülmesinden dolayı çoklu yani multiple, hasargören dokularında sertleşmesinden dolayı sklerozdan gelmektedir.
Merkezi sinir sisteminde yer alan sinir hücreleri tümuyarıları elektriksel olarak üretmektedir. Sinir hücrelerinin bu sinyalleriileten ince uzun koluna akson, siniri çevreleyen ve koruyan dokuya ise miyelinadı verilir. Miyelin sadece sinir hücrelerini korumaz, aynı zamanda hücreleringörevlerini yerine getirmelerine de yardımcı olur.
MS hastalarında akson ve miyelin tabakası beynin farklıyerlerinde hasar görebilir ve sinirsel uyarıları düzgün iletemez. Sinirsisteminde meydana gelen hasara bağlı olarak duyularda, konuşmada, görmede,dengede ve yürümede sorunlar meydana gelebilir.
MS hastalığı daha çok 20 ila 40 yaşlar arasındakiyetişkinlerde görülmektedir. Daha erken veya daha ileri yaşlarda görülmeolasılığı oldukça azalmaktadır.
MS Hastalığı (Multipl Skleroz) ataksız veya ataklar şeklinde seyredebilen birhastalıktır. Ataklar hastaların %85’inde ataklı olarak algılanabilir. Bunlar; daha kişide var olmayan kol veya bacaklarda güçsüzlük, görmede bozukluk veya dengegibi sorunların 24 saat boyunca devam etmesine denir.
Önceden MS atağı geçirmiş bir kişinin atakları düzeldikten sonra çoksıcak su ile duş alması, sıcak havaya maruz kalması ya da ateşli bir hastalıkgeçirmesi sonucunda atakları yeniden belirebilir. Bu durumda gerçekleşenataklar yalancı atak olarak adlandırılmaktadır.
Gerçek ataklar genellikle 24 saat boyunca hastalığınbulguları gözlemlenmektedir. Eğer tedavi edilmezse atak süreleri 4 hafta ile 2ay süresinde değişebiliyor. Hastalar daha önce bu tarz ataklarlakarşılaşmadılarsa eğer ve bu ataklar 24 saat ve üzerinde sürüyorsa mutlaka enkısa sürede bir doktora görünmeleri önerilmektedir.
Multipl skleroz (MS) Hastalığı Ölümcül müdür?
Multipl skleroz (MS) için bilinen bir tedavi yöntemi bulunmamaktadır. Fakatuygulanan yöntemlerle birlikte ve kişinin yaşam tarzında yapacağıdeğişikliklerle birlikte atakları kontrol altına alınabiliyor.
Nedenleri
Multipl Skleroz Nedenleri
Multipl Skleroz’un oluşumunda çevresel etkenler (iklim, yaşanan bölgevb.) ve geçirilmiş viral enfeksiyonların yanı sıra, genetik yatkınlık da önemlirol oynuyor. Ms Hastalığı, genetik ve çevresel nedenlerin bir araya gelmesi sonucunda dameydana gelebilir.
Multipl Skleroz (MS) hastalığı, özellikle 20-40 yaş arasında ve çoğunluklakadınlarda görülüyor ancak bu farkın nedeni bilinmiyor.
MS’in kuzey ülkelerinde görülme sıklığı ekvatora yakınülkelere göre 3 kat fazlayken bunun nedeni konusunda araştırmalar sürüyor.Kuzey ülkelerinde güneşli gün sayısının ekvatoral bölgelere kıyasla azlığındanyola çıkan kimi araştırmalar, D vitamini eksikliğinin MS için bir risk faktörüolabileceğinin üstünde duruyor.
Multipl Skleroz Çeşitleri
Hastalık her kişide farklı olarak seyreder. Hastalarınhepsinde sinirler zarar görür ancak ortaya çıkan belirtiler farklı olabilir.
MS’in tanımlanan başlıca dört tipi bulunur.
Atak ve iyileşmeler ile gidenMS: Ataklar ile ortaya çıkar. Ataklartam veya kısmen geri dönüşlüdür. MS’lihastaların çoğu başlangıçta atak veiyileşmeler ile giden seyir gösterir. Atakların ne sıklıkta geleceğini tahminetmek ise mümkün değildir. Ataklar bazen yılda birkaç kez, bazen 2-3 yılda bir,bazı hastalarda ise ancak yıllar sonra tekrar ortaya çıkabilir.
Sekonder ilerleyici MS: Atak ve iyileşmeler ile giden MS hastalarınınbir kısmında daha sonra ataklar azalır ya da görülmezken, örneğin yürümegüçlüğü ve konuşma ve denge bozukluğu ya da bilişsel engellilikte devamlı birilerleme olur.
Primer ilerleyici MS: Hastalık sinsi başlıyor ve yıllar içinde gittikçeartan engellilik ortaya çıkıyor. İlerleme hızı değişken olmakla birliktegenellikle yavaş seyirli oluyor. Bu gruptaki hastalar MS’li olguların daha azbir bölümünü oluşturuyor.
Ataklarla ilerleyici MS: Başlangıçtan itibaren sinsi ve ilerleyiciseyretmekle beraber arada ataklar da görülebiliyor.
MSHastalığı (Multipl Skleroz) Belirtileri Nelerdir?
MS belirtileri, rahatsızlığın erken evrelerinde geçici ataklarşeklinde ortaya çıkarken, tedavide geç kalındığında ilerleyen yıllarda görmekaybı, denge ya da yürüme bozukluğu ve peltek konuşma gibi bazı belirtiler kalıcıolarak yerleşebilir.
Bu nedenle MS belirtilerini iyi tanımak vezamanında hekime başvurmak çok önemlidir. Ayrıca ataklar geçtiğinde “nasıl olsadüzeldim” düşüncesiyle tedaviyi kesinlikle bırakmamak gerekiyor.
MS’de yorgunluk, halsizlik, uyuşmalar ve vücuttaelektriklenmeler gibi belirtiler gün içinde aralıklarla gelişebileceği gibigünlerce, haftalarca da sürebilir.
MS atakları belirtiler ise;
- Yorgunluk
- Vücudun değişik bölgelerindeözellikle gövdede, yüzde, kollar ya da bacaklarda uyuşukluk, karıncalanma,güçsüzlük
- Denge ya da yürüme bozukluğu
- Dilde peltekleşme gibi konuşmabozuklukları
- Mesane ve bağırsak problemleri
- Baş dönmesi
- Görmede bulanıklık
- Düşünme, bellek ya dakonsantrasyonda zorluk yaşama
- Depresyon
Ancak bu belirtiler kişide MS olduğuve atak geçirdiği anlamına gelmiyor. Kişide daha önce olmayan bir nörolojik bulgununvarlığı, 24 saatten fazla sürmesi ve kötüleşmesi atak varlığına işaret eder. Budurumda kişinin doktora başvurması gerekiyor.
Tanı Yöntemleri
MS Hastalığı Nasıl Teşhis Edilir?
MS’de nörolojik muayene,elektrofizyolojik (sinir iletimini ölçen testler), beyin omurilik sıvısıincelemesi ve MR yardımı ile tanı konur.
MS’in tanısında hastada ortaya çıkan belirtilerin doktora çokiyi anlatılması gerekir. Ayrıntılı öykü almak ve detaylı bir nörolojik muayeneyapmak en önemli kural olarak kabul edilir.
Bu konuda deneyimli bir doktor, ayrıntılı öykü vemuayene ile klinik olarak MS’in ön tanısını koyabilir.
Tanıyı kesinleştirmede diğer önemli kural ise MS ilekarışabilecek diğer hastalıkların dışlanmasıdır. Bu nedenle beyin ve omuriliğinMR görüntüleme ile değerlendirilmesi önem taşır. Kimi hastalarda kesin tanıiçin beyin omurilik sıvısının incelenmesi, kan testleri ve elektrofizyolojikçalışmalar da gerekebilir.
MS Hastalığı (Multipl Skleroz) Tedavisi
MS’in temel olarak 3 tip tedavisi var; belirtilereyönelik tedavi, atak tedavisi ve atakları önleme tedavisi.
Bağışıklık sistemini düzenleyen,baskılayan ve/veya atak sırasında uygulanan bu tedaviler MS hastalarına yardımcı oluyor.
Günümüzde MS tedavisinde çok sayıda ilaçseçeneği bulunuyor. Hastanın atakları ve hastalığın şiddetine göre hangi ilacabaşlayacağına karar veriliyor. Ataklar erken dönemde kontrol altınaalındığında, bu atakların yaratacağı hasar da engellenmiş oluyor.
MS’i tamamen durduracak kesin tedavi henüz olmasa da,bazı türlerinde erken tanı ve tedaviyle atakların sıklığı ile şiddeti debelirgin olarak azalıyor.
Bunun sonucunda hastaların atak döneminde yaşadıklarıgörme bozukluğu, konuşma güçlüğü, denge sağlama ve idrar tutamama gibinörolojik bulgulara bağlı sıkıntılardan az etkileniyor. Ayrıca hastaların ataknedeniyle sık aralarla yüksek doz kortizon almaktan kurtulmaları yaşamkaliteleri açısından oldukça önem taşıyor.
Ayrıca erken dönemde tedavi başlanan hastalarda baştazihinsel işlevler olmak üzere yürüme ve denge gibi merkezi sinir sistemietkilenmesine bağlı olarak özürlülüğe neden olan bozuklukların da daha geç yada daha az geliştiği görülüyor.
Bugün hem MS hastalığının daha kötüyegitmesine engel olacak, hem de alevlenmeleri yatıştıracak birçok ilaç tedavidekullanılıyor. Bununla birlikte, fizik tedavi gibi farklı rehabilitasyon türleride kişinin ev ve iş hayatında yardımcı olabiliyor.
MS, kronik bir hastalık olduğundan hem kaliteli uzun bir yaşam, hem deatakların önüne geçebilmek için egzersiz de önem taşıyor. Egzersiz, zayıfkasların neden olduğu problemleri önleyebiliyor, mesane ve bağırsakproblemlerinin çözümüne de destek sağlıyor.
Yaygın bilinen aksine hastalığıncinsel isteği etkileme ihtimali bulunuyor ve bu durumda ilaç ve terapi yolunagidilebiliyor. Ancak olası cinsel sorunlara karşın MS hastalığı çocuk sahibi olabilme yeteneğini etkilemiyor.
Her kronik hastalıkta olduğu gibi MS’de de kişinin veçevresinin doğru bilgilere sahip olması tedavinin etkinliği, kaliteli bir yaşamve hastalıkla savaşacak gücü bulması için önem taşıyor. Türkiye’de MS konusundaçalışan dernekler ve farkındalık kampanyaları bulunuyor.
İnme ya da diğer adıyla felç dünyaçapında ölüm ve sakatlıkların başta gelen nedenleri arasındadır. Ülkemizde her yıl 130 bin kişi inmegeçirmektedir.
İnme beyni besleyendamarlardan birinin tıkanması veya yırtılması sonucu oluşan, ilgili beyin bölgesindefonksiyon kaybı olmasıdır. İnmeler beyin damar tıkanıklığı ya da beyin kanamasıolarak görülürler. Beyin kanamalarına kıyasla beyin damar tıkanıklıkları daha sıkgörülürler.
Yüksektansiyon, kontrolsüz diyabet, kan yağlarının yüksekliği, obezite, kalphastalıkları, kanın aşırı pıhtılaşma durumları, bazı iltihabi ve romatizmalhastalıklar ile sigara ve alkol kullanımı inmenin önde gelen nedenleriarasındadır.
Bazıgenetik ve romatolojik hastalıklar da kan pıhtılaşmasını artırarak beyindetıkanıklıklara neden olabilir. Bu tip rahatsızlıkları olan bireylerin deinmeden korunmak için bu hastalıklara özgü tedavinin yanında kan sulandırıcı ilaçkullanmaları gerekebilir.
Beyinanevrizmaları (baloncuk) da inmelerin önemli nedenlerindendir. Bunlar beyin damarlarınıncidarını incelterek beyin kanamalarına neden olabilirler. Ailesinde bu tiphastalık öyküsü olan bireylerin kendilerinde de bu tip damarsal bozukluklarınolup olmadığını tespit için beyin görüntüleme tetkikleri yaptırması gerekir.
İnmeler genellikle aniden olurlar. Ensık inme belirtileri konuşmada peltekleşme, söylenileni anlamama, saçmakonuşma, tek taraflı kollarda veya bacaklarda güçsüzlük, uyuşma, görme kaybı, çiftgörme, bulantı, kusma, yutma bozukluğu, yüzde kaymadır.
İnme belirtileri görülür görülmezhasta hızla acil servise ulaştırılmalıdır. “Zaman beyindir” ifadesi akılda tutulmalıdır. Ne kadar erken tedaviyebaşlanır ise hasta için ölüm ve sakatlık riski o kadar azalacaktır.
İnmede en istenmeyen durumlarındanbiri de tekrarlama risklerininolmasıdır. İnme geçirmiş bir hasta hiç inme geçirmemiş birine göre daha yüksekinme riskine sahiptir. Bu nedenle inme geçirmiş her hastanın tekrarlardankorunma amaçlı belli aralıklarla nörolojik takiplerini yaptırması gerekir. İnmelerdeözellikle kalpteki ritim bozukluklarının tespiti önemlidir. Kalp ritimbozuklukları kalpten beyne ve de diğer organlara pıhtı atmasına neden olmaktadır.İnme geçirmiş hastaların özellikle kalp hastalıkları açısından ayrıntılı tetkikedilmesi, kalp hastalığı olan bireylerin de inme riski açısındandeğerlendirilmeleri ve artmış risk halinde kan sulandırıcı ilaçlar kullanmalarıgerekmektedir.
Kalphastalıklarından başka boyundan beyne giden damarlarda darlık veyatıkanıklıklar inmeye neden olabilmektedirler. Özellikle tansiyon, şeker, lipidyüksekliği olan, sigara içen bireylerde boyun damarlarında kritik bir darlığınerken tespiti ve tedavisi ileride ortaya çıkabilecek inmeden koruma sağlar.
Sonolarak inmelerden korunmak için en önemli adım risk faktörlerinden uzak durmaktır.Şeker hastalığı, hipertansiyonu, kolesterol yüksekliği olan kişilerinilaçlarını zamanında ve eksiksiz kullanması, doktor kontrollerini aksatmaması gerekmektedir.Bütün bunların yanında stresten uzak durmak ve düzenli spor yapmak inmedenkoruma sağlar.
Toplumda en sık rastlanan sağlık şikayetlerinden birisi baş ağrısıdır. Genelpopülasyonun %48.9’unda gözlenen baş ağrısı, her yaştan, ırktan, sosyoekonomikkesitten insanı etkiler. Kadınlarda, erkeklere oranla daha sık rastlanır. Bazıbaş ağrıları insanları bitkin düşürebilir ve yaşam kalitesini olumsuz yöndeetkiler.
Yapılan çalışmalar aile hekimlerine başvuran 10 kişidenbirinin baş ağrısı şikayetinedeniyle geldiğini göstermiştir. Ayrıca nörolojiye yapılan her 3 sevkten biride baş ağrısı nedeniyle gerçekleşmektedir.
Uluslararası Baş Ağrısı Derneği, baş ağrılarını 14 ana grup ve yüzlerce altgrup halinde sınıflandırmıştır. Baş ağrıları altta yatan başka bir sağlıkproblemi nedeniyle oluşmuyor ve doğrudan doğruya baş ağrısı tablosuyla ortayaçıkıyorsa, buna primer baş ağrısı denir. En çok gözlenen tipleri migren,gerilim tipi ve küme baş ağrılarıdır.
Sekonder baş ağrıları ise yüzde 10 oranında görülen, nedeni belli birhastalığa bağlı olarak, beyin damar hastalıkları, sinir sistemi hastalıkları,beyin tümörleri, göz hastalıkları, sinüzit, menenjit gibi hastalıkların seyrisırasında ortaya çıkan baş ağrılarıdır.
Dünya Sağlık Örgütü (WHO), neredeyse herkesin hayatının bir bölümünde başağrısı yaşadığını belirtmektedir. Baş ağrısı her ne kadar “başın herhangi birbölümünde meydana gelen ağrı hissi” olarak tanımlanıyor olsa da bu şikayetinciddiyeti kişiden kişiye değişkenlik gösterir. Bazı belirtilerin eşlik ettiğibaş ağrıları acil müdahale gerektiren ağrılar olduğu için dikkatli olunmasıgerekir. Ense sertliği, deri döküntüsü, kusma, sersemlik, konuşma güçlüğü, 38derece ve üzeri ateş, vücudun bir bölümünün felç olması veya görme kaybı gibibelirtilerin baş ağrısına eşlik etmesi, mevcut durumun acil müdahale edilmesigerekebilen baş ağrısı olarak nitelendirilmesini sağlar.
Primer baş ağrıları hem bir belirti hem de tek başına birer olgu olarakkabul edilirler. Bu baş ağrılarında tetikleyici faktör herhangi bir hastalık yada alerjik durum değildir. Primer baş ağrıları epizodik (ataklar şeklinde) veyakronik (uzun seyirli) olarak meydana gelebilir. Epizodik baş ağrıları ara sırabelirgenleşip sonra kaybolma eğiliminde olan ağrılardır. Epizodik başağrılarının süresi 30 dakika ile birkaç saat arasında değişiklik gösterir.Kronik baş ağrıları devamlı ağrılardır. Genellikle bir ayın çoğu gününde mevcutolan bu ağrılar günlerce sürebilir. Bu tarz baş ağrılarının tedavisinde ağrıkontrol yöntemlerine başvurulması esastır.
Birçok farklı türde baş ağrısı mevcuttur:
- Gerilim Tipi Baş Ağrısı
En sık karşılaşılan baş ağrısı türü gerilim tipi baş ağrısıdır ve bu durumgenellikle 20 yaş üzerindeki kadınları etkiler. Hastalar gerilim tipi başağrısınının başın etrafında sıkı bir şekilde bant varmış gibi hissettirdiğiniifade eder. Gerilim tipi baş ağrıları boyun ve kafatasında yer alan kaslarıngerilmesi sonucu meydana gelebilir. Vücudun yanlış pozisyonda uzun süretutulması ya da stres gibi durumlar gerilim tipi baş ağrısı için kolaylaştırıcıfaktörler arasında değerlendirilir.
- Küme Tipi Baş Ağrısı
Küme tipi baş ağrısı, zonklayıcı türde olmayan ancak yüzün bir tarafındaveya göz arkasında belirgin yanıcı tarzda ağrı ile karakterizedir. Bu tip başağrıları ortaya çıktıktan sonra gözlerde sulanma ve burun akıntısı gibibelirtiler baş ağrısına eşlik eder. Uzun bir süre boyunca devam etme eğilimindeolan küme tipi baş ağrısında bu süreç bazen 6 hafta sürer. Küme tipi başağrıları haftanın her günü ve bazen günde bir kezden fazla sayıda ortayaçıkabilir. Ortaya çıkmasının altında yatan neden tam olarak anlaşılamamış olsada, bu nadir tipteki baş ağrılarından en çok 20 ile 40 yaş arasındaki erkekleretkilenir.
Küme tipi baş ağrıları ataklar şeklinde meydana gelir. Bu atakların süresiise kişiden kişiye değişmekle birlikte 15 dakika ile 3 saat arasındadır. Çoğuhastada ortalama olarak günde 1-4 arası sayıda atak meydana gelir. Bu ataklargenellikle günün aynı saatinde oluşma eğilimindedir. Bir atağın bitimininardından diğeri oluşarak kümelenme gösterirler.
- Migren
Ciddi seyirli bir baş ağrısı türü olan migren, genellikle yüzün sadece biryarısında ortaya çıkan zonklayıcı tarzda baş ağrısıdır. Migren kendi içerisindebirçok alt türe ayrılır. Kronik migren baş ağrısı bu alt türlerden biridir vebir aylık sürenin en az 15 gününde ortaya çıkar. Bir diğer migren türü olanhemiplejik migrende ise inme benzeri şikayetler meydana gelir. Bu tip birmigren hastasında baş ağrısı olmadan bulantı, görme sorunları ve sersemlik gibibelirtiler oluşur.
Bazı migren hastalarında baş ağrısına çeşitli görsel belirtiler de eşlikedebilir. Bu durum bu hasta grubunda yaklaşık olarak her 5 kişiden 1’inietkiler ve bu belirtiler baş ağrısı oluşmadan önce meydana gelme eğilimindedir.Aura dönemi olarak adlandırılan bu süreçte kişiler, yanıp sönen ışıklar,parıltılar, çapraz çizgiler, yıldız ya da kör nokta gibi görsel problemleryaşadıklarını tarif etmektedir. Aura döneminde, yüzün ya da vücudun birbölümünde meydana gelen karıncalanma ya da konuşma güçlüğü gibi belirtiler desemptomlar arasında yer alabilir. Ancak bu migren belirtileri ile inmebelirtilerinin benzerlik göstermesi nedeniyle bu tarz şikayeti bulunankişilerin en kısa sürede sağlık kuruluşlarına başvurması önerilir.
Migren baş ağrısı ailesel geçiş gösteriyor olabilir bu nedenle çeşitlisinir sistemi durumları ile ilişkili olabileceği düşünülür. Kadınlar erkekleregöre migrene yaklaşık olarak 3 kat daha yatkındır.
- Gök Gürültüsü Baş Ağrısı
Gök gürültüsü baş ağrısı, aniden ortaya çıkan, beklenmedik ve ciddi seyirlibir baş ağrısı tipidir. Hiçbir uyarıcı bulgu olmadan sinsice başlar ve yaklaşık5 dakika boyunca devam eder. Bu baş ağrısı özellikle beyindeki kan damarlarınıilgilendiren ve en kısa sürede müdahale edilmesi gereken problemlere bağlıolarak oluşur.
- Yüksek Tansiyon Baş Ağrısı
Yüksek tansiyon (kan basıncının yükselmesi), bazı kişilerde baş ağrısışikayetinin oluşumuna neden olabilir. Tansiyona bağlı oluşan baş ağrısı tıbbidesteğe işaret eden alarm bulgulardan biri kabul edilir. Hipertansiyon başağrısı başın her iki tarafını da etkiler ve karakteristik olarak fizikselaktivite sırasında kötüleşme eğilimindedir. Pulsatil (atım şeklinde) olarakoluşan ağrıya görme kaybı, uyuşukluk, burun kanaması, göğüs ağrısı ve nefesdarlığı gibi önemli belirtiler eşlik edebilir.
Baş ağrısı sebepleri nelerdir?
Baş ağrısının nedenleri nelerdir sorusuna verilecek cevap baş ağrısınıntipine göre değişmektedir. Örneğin; primer tipi baş ağrılarında, genetik olarakyatkın kişilerde, çevresel faktörler beyinde bir aktivasyon yaratırlar. Buaktivasyon, beyin damarlarında genişleme yapar ve kimyasal maddeler açığaçıkar. Bunlar sinirleri uyararak ağrıya neden olur.
Sekonder tip baş ağrılarının altında ise çok farklı neden olabilir. Örneğinenfeksiyonlar (sinüs, kulak, beyin zarı iltihapları), kan damarlarındakihasarlar (anevrizma, malformasyonlar, damar tıkanıklıkları), tümörler, hipertansiyonnedenlerden sadece birkaç tanesidir. Bu sebeple sekonder tip baş ağrılarınınsebebinin belirlenmesi hayati önem taşır. Ayrıca kadınlarda adet sırasında başağrısı da görülebilir. Bunun haricinde stres de önemli bir tetikleyicifaktördür.
Sekonder tip baş ağrısı nedenleri şu şekilde özetlenebilir:
- Beyin tümörü veya beyin anevrizmaları şiddetli baş ağrısı ortaya çıkmasınaneden olabilir. Bu tarz problemlerde görülen baş ağrısı kafa içi hacmin sınırlıolmasına ve yer kaplayan bir lezyonun kafa içi basıncında artışa nedenolmasından kaynaklanır.
- Omurganın boyun bölgesindeki kısmı servikal omurga olarak isimlendirilir.Servikojenik baş ağrıları bu bölgedeki omurların dejenerasyona uğramayabaşlaması ve omurilik kanalına bası yapmasından kaynaklanır. Bu rahatsızlığasahip kişilerde baş ağrısına ek olarak yoğun bir boyun ağrısı da ortaya çıkar.
- Bazı ilaçların yanlış kullanımı da baş ağrısı sebebi olabilir. Özellikleağrı kontrolünde kullanılan ilaçların fazla kullanımı ya da ani olarakkesilmesi baş ağrısı ile sonuçlanabilir.
- Meninksler beyin ve omuriliği saran zar şeklindeki koruyucu yapılardır. Buzarların iltihaplanması menenjit olarak isimlendirilir. Menenjit gelişimisonrasında kişilerde baş ağrısı ortaya çıkabilir.
- Bazı kişilerde travma sonrasında baş ağrısı ortaya çıkabilir. Başbölgesinde meydana gelen düşme, trafik kazası ya da kayak yaralanmaları gibitravmalar sonrasında post travmatik olarak tanımlanan baş ağrısı meydana gelir.
- Solunum havası sinüs adı verilen boşlukları dolaşarak nemlenir ve ısıtılır.Bu yapılarda iltihaplanma meydana gelmesi yüz bölgesindeki bu boşluklardabasınç hissinin oluşmasına ve baş ağrısı gelişimine neden olabilir.
- Spinal baş ağrıları, beyin omurilik sıvısının azalmasına bağlı olarakmeydana gelir. Bu duruma en sık olarak epidural ya da spinal anestezi işlemlerisonrasında rastlanılır.
Bu sebepler dışında yapılan bazı çalışmaların sonucunda kadınların yaklaşıkolarak %39’unda doğumu takiben ilk bir hafta içerisinde baş ağrısı ortayaçıktığını tespit etmiştir. Postpartum baş ağrısı olarak tanımlanan bu durumöstrojen seviyesindeki değişiklik nedeniyle ortaya çıkıyor olabilir. Doğumsonrası östrojen seviyesinin düşmesi aynı zamanda depresyon gelişimi ile desonuçlanabilir. Östrojen seviyesine ek olarak stres, uyku hijyeninin bozulması,halsizlik ve dehidratasyon gibi durumlar da postpartum baş ağrısı gelişiminderol oynayan faktörler arasında yer alır.
Sürekli baş ağrıları neden olur?
Sürekli ağrılarda sekonder bir neden olup olmadığı araştırılmalıdır. Dahaönce periyodik gelen ağrıları olan hastalarda bu ağrılar süreklilik kazanmışise hastanın çok sayıda ağrı kesici ilaç kullanmış olabileceği ya da alttapsikolojik nedenlerin yatıyor olduğu olasılığı akla gelebilir. Ancak beyinkanaması sonrası oluşan hematom (kan toplanması), beyin toplar damarlarındapıhtı, menenjit ve temporal arterit gibi rahatsızlıkların da geçmeyen başağrısı nedeni olabileceği unutulmamalıdır.
Baş ağrısı nasıl geçer?
Baş ağrısında eğer altta yatan bir sağlık sorunu varsa (sinüs enfeksiyonuvs. gibi) konunun uzmanı hekimden ilgili tedavi alınır. Bunun haricinde primerbaş ağrılarında, özellikle de migrende, nöroloji uzmanı tıbbi özgeçmişinizialarak ve muayene ederek ilgili tedaviyi başlatır.
Baş ağrısı tedavisinde denenecek birçok ilaç bulunur. Migren tedavisindekihedef, tetikleyici faktörleri azaltmak, sinir sistemindeki hassasiyeti ve ağrısırasında ortaya çıkan damar ve damar çevresindeki olayları baskılamaktır.Temel tedavi, koruyucu ve atak tedavisi olmak üzere ikiye ayrılır. Buradahastanın ağrılarının sıklığı tedavi kararında etkilidir. Örneğin, hastanınağrıları ayda sadece bir iki kez görülüyorsa, bu hasta için atak tedavisiplanlanır.
Ağrının kontrolü amacıyla basit ağrı kesiciler, nonsteroid antiinflamatuarilaçlar, ergotamin etken maddeli ilaçlar veya triptan grubu ilaçlarabaşvurulabilir. Ağrı kesici ilaçlar genelde masum görünen ilaçlar olsa da,sürekli kullanıldıklarında özellikle böbrek parankimi ve diğer organlarüzerinde geri dönüşümsüz hasarları olabilir. Bu nedenle sürekli kullanımı tavsiyeedilmez. Ağrı kesiciler atağın başında alınmalıdır.
Koruyucu-önleyici tedavi ise bir ay içinde atak sayısı dört ve üzerinde isetercih edilir. Koruyucu tedavide ilaçlar her gün alınır. Kalp ilaçları,depresyon ilaçları veya epilepsi ilaçları bu amaçla kullanılır. Bu tip ilaçlar,kesinlikle doktorun reçetelendirmesi olmadan ve danışılmadan alınmamalıdır.
Bütün bu tedaviler dışında baş ağrılarında kullanılan bir takım alternatiftedavi yöntemleri vardır. Bunlara örnek olarak;
- Gerilim tipi baş ağrısında biofeedback (geri iletim – gevşeme eğitimi),
- Migrende akupunktur
- Kronik ağrılarda derin doku masajı gibi terapiler nefes egzersizleri,aromaterapi, riboflavin, magnezyum, ‘feverfew’ bitkisi içeren ürünler bazıkişilerde katkı sağlayabilen uygulamalar arasında yer alır.
Botox son yıllarda baş ağrısı tedavisinde de kullanılmaya başlansa da, sıkgelen ve kronik ağrılarda bir tedavi alternatifi olmakla birlikte çok pahalıolması nedeniyle öncelikli olarak kullanılan, pratik bir tedavi değildir.
Baş ağrısını engellemek için bir takım yaşam stili değişiklikleriyapabilirsiniz. Bunları şu şekilde sıralayabiliriz.
- Baş ağrısı tetikleyicilerinizi keşfedin, genelde günün hangi saati ve hangiaktiviteleri yaptıktan sonra başınızın daha fazla ağrıdığını hissettiğiniz notedin. Bu aktiviteleri imkanınız varsa azaltın.
- Alkol tüketiminizi sınırlayın. Alkol özellikle de kırmızı şarap başağrısına neden olmaktadır.
- Nitrat içeren işlenmiş gıdalar, baş ağrısına neden olabilir. Bu gıdalaraörnek olarak çikolata, işlenmiş etler verilebilir. Nitratlar vücuttaki kandamarlarına etki ederler. Bu nedenle beyindeki damarlar ile etkileşime girerekbaş ağrısına sebep olabileceği düşünülmektedir.
- Uyku kalitesi ve süresi sağlıklı yaşam için önemli olmasının yanı sıramigren veya baş ağrısı ataklarından korunmak için de önemli bir unsurdur.
- Uzun süre bilgisayar ya da cep telefonu kullanımı sonrasında ensekaslarında bir takım yorulmalar ve ağrılar gözlenebilir. Bu gibi durumlarda sıksık pozisyon değiştirmek ağrı duymayı engelleyebilir.
- Açlık bir baş ağrısı tetikleyici olduğundan dolayı öğünleri atlamamak başağrısından korunmak için önemlidir.
- Bazı baş ağrı çeşitleri stres ile doğrudan ilişkilidir. Bu nedenleyaşamınızda stresle başa çıkmak hem baş ağrılarınızın kontrolü hem de yaşam kaliteniziartırmanız açısından çok önemlidir.
Başı ağrıyan hasta ne zaman mutlaka doktora başvurmalı sorusunun yanıtı şuşekilde özetlenebilir:
- Ağrı sürekli ve artan şiddette ise
- İlk kez ağrıyla tanışan kişinin yaşı 10’un altında, 50’nin üstündeyse,
- Daha önce mevcut olan ağrının şiddeti, şekli değiştiyse, tedaviye cevapvermiyorsa,
- Uykudan uyandırıyorsa
- Işığa karşı hassasiyet, bulantı ve kusma gibi belirtiler eşlik ediyorsa
- Ateş veya boyun sertliği ile birlikte baş ağrısı varsa
- Baş ağrısı şimdiye kadar hayatında karşılaştığı en şiddetli ağrıysa ve ağrıbir fiziksel aktivite sırasında (ağır bir yük kaldırmak, cinsel ilişki) ortayaçıkmış veya şiddetini arttırmışsa mutlaka doktora gitmek gerekir.
Kendinizde yukarıda bulunanetmenleri gözlemliyorsanız muhakkak bir nöroloji uzmanına danışın.
Erken Ergenlik
Ergenlik, cinsel olgunluğun tamamlandığı ve üreme fonksiyonunun kazanıldığı, çocukluktan erişkinliğe geçiş dönemidir. Çocukta fizyolojik, psikolojik ve sosyal açıdan bir çok değişim gözlenir. Ergenlik yaşı normalde kız çocuklarında 8-13, erkek çocuklarında ise 9-14 yaş arasıdır. Normalde ergenliğin kızlardaki ilk belirtisi meme dokusunun büyümesidir. Bunu takiben genital bölge ve koltuk altı tüylenmesi görülür. Nihayetinde ilk adet kanamasının başlamasıyla da tamamlanmaya doğru gider. Erkeklerde ise ilk belirti testislerin büyümesidir. Daha sonra bunu penis büyümesi, genital bölge ve koltuk altı tüylenmesi, seste kalınlaşma, vücut kas kitlesinin artışı ve erişkin görünüme ulaşılması izler.
Eğer ergenliğe ait belirtiler kızlarda 8, erkeklerde ise 9 yaşından önce görülüyorsa çocuk erken ergenliğe girmiş olabilir. Erken ergenlik kızlarda erkeklerden daha sıktır ve çoğu zaman nedeni ortaya konulamaz. Ancak bazen altta yatan çok önemli bir tıbbi problem olabilir. Özellikle de erkek çocuklarda görülüyorsa daha da şüpheli yaklaşmak gerekir. Nadir de olsa erken ergenliğin nedeni beyin tümörleri, beyin abseleri ve enfeksiyonları, böbreküstü bezlerinin tümörleri, yumurtalık-testis tümörleri ve hastalıkları olabilir.
Kızlarda her meme gelişimi erken ergenlik anlamına gelmez, ama mutlaka tetkik edilmelidir. Genelde 2 yaşından önce olmakla birlikte bazen daha büyük yaşlarda da erken ergenlik olmadan değişik nedenlerle (mevsimsel olmayan yiyecekler, östrojene hassasiyet vb) veya herhangi bir neden bulunmadan memelerde büyüme söz konusu olabilir. Fizik muayene, hormonlar ve kemik yaşı normalse bu olgular takip edilmelidir. Takipte erken ergenliğe geçiş yoksa bu durumun çocuklara bir zararı yoktur.
Gerçek ergenlik normalde ergenlik döneminde hipotalamus ve hipofiz bezindeki hormonların salınımının artması ve bu hormonların erkeklerde ve kızlarda yumurtaları uyararak seks hormonları artışına neden olması ile oluşan durumdur. Yani normalde olan fizyolojik bir olayın erken yaşlarda meydana gelmesidir. Yalancı ergenlik ise bu normal aktivasyon olmadan değişik nedenlerle seks hormonlarındaki artış nedeniyle görülen durumdur. Çocuklarda en sık gerçek ergenlik görülür.
Erken ergenliğe giren çocuklar akranlarından önce büyümeye başladıklarından kemiklerdeki büyüme noktaları da daha önce kapanır, erişkin boyları kısa kalır. Kendi yaşıtlarından daha gelişkin görünmek de psikososyal sorunlara yol açar. Kızların normalden erken dönemde yaşamak zorunda kaldıkları adet kanamasıyla baş etmeleri zor olabilir. Eğer altta yatan tıbbi bir problem bulunuyorsa (beyin tümörleri gibi) ve tanı konulmakta geç kalınırsa hayatı tehdit edebilir.
Dünyada ve ülkemizde de son yıllarda erken ergenlik olguları artmaktadır. Aldığımız gıdalar içinde bulunan hormon ve katkı maddeleri, iklim değişiklikleri ve fiziksel koşullar, kullanılan plastik malzemeler, oyuncaklar içindeki hormon benzeri etki oluşturan kimyasallar da erken ergenliği başlatabiliyor. Fast food tarzı ve yapay endüstri ürünleri ile beslenme alışkanlıkları obeziteye neden olarak vücut yağ oranını arttırmak koşuluyla erken ergenliğe neden olabiliyor.
Tanıda fizik incelemeden sonra kemik yaşını değerlendirmek için el bilek grafisi, iç genital organları değerlendirmek için kızlarda pelvik ultrasonografi ve ergenlikle ilgili hormon tetkikleri yapılır. Sıklıkla hormonal uyarı testleri yapmak gerekir. Ayrıca tanı kesinleşince hipofiz MRI çektirmek beyinde bir sorun olmadığından emin olmak için gereklidir.
Erken ergenlik salınımı artan hormonları baskılayan ilaçlarla durdurulabilmektedir. Kızlarda 11, erkeklerde 12 yaşına kadar tedaviye devam edilir. Genellikle 28 günde bir aşı şeklinde yapılan bir ilaç kullanılır. Tedavi sonlandırıldıktan sonra normal ergenlik süreci yeniden başlamaktadır. Tedavinin ilaca karşı allerji gelişme riski dışında belirgin yan etkisi saptanmamıştır.
Burada şunu da vurgulamak gerekir. Normalde 10-10.5 yaşından sonra adet görmek normal olarak kabul edilmektedir, Türkiye için ortalama 12-12,5 yaştır. Normal zamanında başlayan ergenliğin ve adetlerin durdurulması ve geciktirilmesinin daha fazla boy kazanımına neden olduğuna dair yeterli bilimsel veri yoktur. Bu nedenle tedaviler sadece patolojik durumlar için geçerlidir. Ayrıca normal fizyolojik bir olayı baskılamanın ileride ne gibi zararlar verebileceğini kestirmek güçtür.
Bir çocukta erken ergenlikten şüphelenilirse, öncelikle mutlaka bir çocuk sağlığı ve hastalıkları uzmanına muayene ettirilmesi gereklidir.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
Periferikarter hastalığı sıklıkla arter duvarının tabakaları arasındakolesterol (vücutta bulunan bir çeşit yağ) içeriği yoğun olan, damariçine doğru uzanan kabartılar sonucunda damarların daralması ve bunun sonucundadamarın beslediği bölgeye yeterince kan gidememesi durumudur.
Bazen damar duvarınıniltihabi hastalıkları, romatizmal hastalıklar, bağışıklık sistemini tutanhastalıklar, damar içinde pıhtılaşma, doğuştan olan hastalıklar veya başkabozukluklar sonucunda da damarlarda daralma olabilir.
PeriferikDamar Hastalığının Belirtileri Nelerdir?
- Yürüme sonrası bacaklarda ağrı
- İlerleyen dönemde istirahat esnasında hissedilen bacakağrısı bacaklarda uyuşukluk
- Baldır kaslarında güçsüzlük, bacaklarda ve ayaklardasoğukluk
- Üşüme hissi
- Ayaklarda renk değişikliği
- Ayak tırnaklarının kalınlaşması
PeriferikAnjiografi Nedir?
İşlemanjio laboratuvarında yapılır.
Görüntülenmek istenen damarın özelliğine uygun anjiografi katateri, incelenmekistenen damara çeşitli klavuz tellerden de faydalanılarak iletilir, floroskopikgörüntü eşliğinde katater içerisinden opak madde verilerek istenilen damargörüntülenir. Hasta işlem sonrası takip alanına alınır. Girişim yeri femoral(kasıktan) ise işlem sonrası hasta mutlaka sırtüstü vaziyette ortalama 4-6 saatistirahat etmelidir. Femoral bölgeden yapılan hastalarda 4-6 saat sonra girişimbölgelerinde pansuman ya da baskılı bandaj çıkarılabilir.
PeriferikAnjiografi Öncesi Hazırlık Nasıldır?
- Hasta daha önceden yaptırmış olduğu tetkikleri yanındagetirmelidir. İşlem önceki gece 24:00‘dan itibaren yeme ve içmeyi kesmelidir.
- Kullanmakta olduğu ilaçlar ise, hekimin bilgisi ile azsu ile alabilir.
- Kan sulandırıcı ilaçlar işlem için ayrıca önemtaşımaktadır. Hekime danışılarak kullanılmadır.
- Anjiografi öncesi yapılacak diğer hazırlıklar işlemdenönce hekim ve hemşireler tarafından yapılacaktır.
- İşlemden 2 saat sonra damardan verilen boyalı madde(opak) olarak adlandırılan ilaçın böbrekler yoluyla vücuttan atılması için bolsıvı almalıdır.
PeriferikAnjioplasti Nasıl Yapılır?
Daralmış ya datıkanmış olan damarlara balon, stent vb. aletler sokularak damargenişletilir. Periferik anjioplasti beyin damarlarına, kol ve bacakdamarlarına, aort damarlarına, akciğere giden damarlara, ve böbrek damarlarınayapılabilir.
Günde yaklaşık 100 bin kez kasılan kalp, dakikada 5 litre kanı vücudapompalar. Kalbin kasılmasıyla birlikte kanın bir bölümü, oksijenlenmesi ya dahalk arasında yaygın olarak bilinen tanımıyla temizlenmesi için akciğerlere gönderilir.Akciğerlerde oksijen bakımından zenginleşen kan, tekrar kalbe gelir.
Kalpten çıkan ana atardamar olan aort damarı vasıtasıyla tüm vücuda temizkan pompalanır. Kalbin sol ventrikülünden (karıncık) çıktığı noktada yaklaşıkolarak 2.5 cm çapa sahip olan aort damarı, ilk önce kalbi besleyen koronerartere yani kalbi besleyen damara ulaşır.
Ardından beyne ve sonrasında tüm vücuda kanın pompalanmasına aracılık eder.Akciğerde temizlenen kanın koroner arterlere ulaşmasıyla öncelikli olarak kalpdokusu beslenir. Kalbin sağında ve solunda olmak üzere iki adet koroner damarbulunur. Koroner damarlar, daha küçük damarlara ayrılarak kalbin yüzeyine ağaçdalları gibi yayılır. Koroner damarların farklı nedenler sonucunda daralması yada tıkanmasıyla koroner arter hastalığı ortaya çıkar.
Koroner kalp hastalığı, dünya çapında en fazla yaşam kaybına neden olanhastalıklar arasında yer alır. Ülkemizde yaklaşık olarak 2 milyon 800 binkoroner kalp hastası olduğu ve her yıl 200 bin yeni hastanın tanı aldığı bilinir.Koroner arter hastalarının üçte biri bu hastalığa sahip olduğunu akut miyokardinfarktüsü (kalp krizi) geçirdikten sonra öğrenir. Koroner arter hastalığınınilk ortaya çıkışı dörtte bir oranında ani ölümle sonuçlanır.
Koroner arter hastalığının risk faktörlerine geçmeden önce sıklıkla sorulan“Koroner arter hastalığı nedir?” sorusunu yanıtlamak gerekir.
Arter kelime olarak atardamar anlamına gelir. Atardamarlar kalbinpompaladığı kanı tüm vücut dokularına ulaştıran damar ağına bağlıdır. Koronerarter ise, kalbi besleyen atardamar olarak tanımlanabilir. Kalpten çıkan anaatardamar olan aortun ilk dallarını oluşturan koroner arterler, kalbin sağındave solunda olmak üzere iki tanedir. Kalbin solundan giren koroner arter, kalbinönüne ve arkasına olmak üzere iki dala ayrılır. Kalp, vücuttaki doku veorganların ihtiyaç duyduğu oksijen ve besinlerin sağlanabilmesi için süreklikan pompalar.
Ancak kalbin kendisi de oksijen ve besinlere ihtiyaç duyar. Bu yüzden kalbinpompaladığı oksijenlenmiş kan, öncelikle koroner arterler aracılığıyla kalpdokusuna ulaşır. Kalbi besleyen damarlar olarak da tanımlanabilen koroner arterdamarların daralmasına ya da tıkanmasına bağlı olarak oluşan sağlık sorunları,koroner arter hastalığı olarak tanımlanır. Sıklıkla 40 yaşından sonra ortayaçıkan hastalık, ailesinde koroner damar hastalığı olanlarda daha erken yaşlardada görülebilir. Erkeklerde, kadınlara göre yaklaşık 4 kat daha fazla görülenkoroner arter hastalığına kadınlarda, özellikle menopoz sonrası dönemde daha sıkrastlanır.
Çoğunlukla tanı alma yaşı erkeklerde 50 ila 60 aralığındayken kadınlarda 60 ila70 arasındadır. Koroner arter hastalığı çoğunlukla tıpta ateroskleroz olarakbilinen damar sertliğinden kaynaklanır. Başlangıçta koroner arterlerin kısmendaralmasına yol açan bu hastalık, ileri aşamalarda kalp krizine yol açabilir.Koroner arterlerin neden daraldığı ve tıkandığı konusuna geçmeden önce sıklıklamerak edilen “Koroner arter hastalığına yol açan risk faktörlerinelerdir?” sorusunu yanıtlamak gerekir.
Koroner Arter Hastalığı Risk Faktörleri Nelerdir?
Koronerarter hastalıklarına yol açan etkenlerin bir kısmı önlenebilir. Bu yüzdenhastalığa yol açan risk faktörlerinin bilinmesi önemlidir. Koroner arterhastalığı risk faktörlerinin bazıları şu şekilde sıralanabilir:
Sigara kullanımı,
Alkol tüketimi,
Hipertansiyon,
Koroner Arter Hastalığı,
Hiperkolesterolemi,
LDL Kolesterolün 130 mg ve üzerinde olması,
HDL Kolesterolün 40 mg ve altında olması,
Sedanter yaşam tarzı,
Stres,
Erkek cinsiyetine sahip olmak,
İleri yaş,
Ailede 55 yaşından önce koroner arter tanısı alan birinin bulunması,
Diyabet,
Obezite,
Erken menopoz.
Koroner Arter Hastalığı Nedenleri Nelerdir?
Kalbi besleyen koroner arterlerin daralması ya da tıkanması, koroner arterhastalığına neden olur. Koroner arterlerin daralması, damar sertliği olarakbilinen ateroskleroz hastalığının gelişimi ile ortaya çıkar.
Normal şartlar altında damarlar esnek bir yapıya sahiptir. Bu sayededamarlar zaman zaman genişleyip daralarak, kan akış hızı gibi faktörlerindengede tutulmasını sağlar. Ateroskleroz hastalığında kalbi besleyen damarlardakolesterol birikmesine bağlı olarak aterosklerotik plaklar gelişerek, koronerarterlerin sertleşmesine yol açar. Damarların esnekliğini kaybetmesine yol açanbu hastalıkta, damarın sertleşen bölümlerinin iç kısımlarında aterom plaklarıbirikir.
Zamanla damar çeperinin daralmasına ve kan akışının bozulmasına yol açanateroskleroz, kalbin kasılıp gevşemesi ile ilgili problemlere neden olur. Göğüsağrısı ve vücudun farklı yerlerinde morarmalar ile karakterize olan buhastalık, kişide efor kaybına yol açar. Ayrıca bazı durumlarda koronerdamarlarda ciddi darlık yaratmadan plakların çatlaması ve kırılması dagörülebilir.
Dışı sert, lifli bir tabakayla kaplı ve içi yumuşak olan plağın sert dışkısmının kırılması durumunda trombositler bölgeye gelerek plağın etrafında kanpıhtıları oluşturur. Bu da koroner arterin daha fazla daralmasına yol açar.Koroner tromboz olarak tanımlanan kan pıhtısının, kan akışını aniden kesmesikoroner oklüzyon, kararsız anjin ve kalp krizi gibi farklı akut koronersendromlara yol açabilir.
Akut koroner sendromların tümü acil müdahale gerektirir. Bazı vakalarda isekan pıhtısı da plak gibi parçalanabilir. Eğer bu durum, koroner damardaki kanakışını normale döndürecek boyuttaysa kişi, durumun farkına varmadankendiliğinden iyileşebilir.
Koroner Arter Hastalığı Belirtileri Nelerdir?
Koroner arter hastalığının şiddeti ve bulguları kişiden kişiye farklılıkgösterir. Bu yüzden bazı vakalarda hastalık hiçbir belirti vermeyebilir.Hastalık ilerledikçe semptomlar daha belirgin hâle gelir. Kalbin yeterincebeslenememesine bağlı olarak kişide göğüs ağrısı şikayeti ortaya çıkar.
Bazı vakalarda kolda uyuşma gibi belirtiler görülebilir. Fiziksel aktivitesırasında zorlanma, sıkıştırıcı nitelikte ağrı gibi yakınmalar, istirahatlebirlikte geçer. Ayrıca koroner arter hastalığına bağlı olarak solunum güçlüğü,göğüste baskı hissi, yanma ve yorgunluk gibi belirtiler de görülebilir.
Koroner Arter Hastalığı Tanısı Nasıl Koyulur?
Kişinin koroner arter hastalığı belirtileriyle hekime başvurması durumundahekim, öncelikle kişinin ayrıntılı olarak öyküsünü dinler ve risk faktörlerinisorgular. Ardından yapılan fizik muayene ile koroner arter hastalığının öntanısını koyabilir.
Tanıyı netleştirmek ve olası diğer hastalıkları ekarte etmek için kantesti, elektrokardiyogram, (EKG) efor testi ve anjiyo gibi ek tanı yöntemlerinebaşvurur. Elde edilen veriler ışığında hekim, kişiye koroner arter hastalığıtanısını koyar.
Koroner Arter Hastalığı Tedavisi Nasıl Yapılır?
Koroner arter hastalığı tanısının netleşmesinin ardından tedavi kişiye özelolarak planlanır. Tedavi, hastanın gösterdiği belirtiler, hastalıklı damarsayısı ve damar darlığının derecesi, kalp kasının mevcut durumu, hatanın yaşıve ek hastalıkların varlığı gibi parametrelere bağlı olarak farklı şekillerdedüzenlenebilir.
Tedavi ilaçlı ve / veya cerrahi olarak yapılabilir. İlaçlı tedavideçoğunlukla kan sulandırıcılar, statinler, nitratlar, beta blokerler, ACE inhibitörlerive kalsiyum kanal blokerleri kullanılır. Cerrahi tedavide ise genelliklekoroner anjiyoplasti ve koroner bypass yöntemleri uygulanır. Ciddi vakalardakalp nakli gerekebilir.
Kalp, her kasıldığında bir miktar kanı vücuda pompalayarak yaşamsal önemesahip olan doku ve organların oksijenlenmesini ve beslenmesini sağlar. Çeşitlinedenlerden dolayı oluşan kalp yetmezliği varlığında ise kalp, vücudun ihtiyaç duyduğumiktardaki kanı pompalayamaz. Bunun sonucunda da akciğerler başta olmak üzerevücudun farklı bölgelerinde sıvı birikimi oluşur.
Akut olarak gelişebilen kalp yetmezliği, kronik olarak da görülebilir. Kalbinyeterli kuvvette kasılmadığını ya da yeterli miktarda kanla dolmadığına işareteden kalp yetmezliği, çoğunlukla kalp damar hastalıkları, kalp krizi,miyokardit (kalp kası iltihabı), hipertansiyon (yüksek tansiyon) ve diyabetgibi rahatsızlıkların sonucunda gelişir. Ciddi bir sağlık problemi olan kalpyetmezliğinin erken dönemde fark edilmesi ile kişi, uzun ve kaliteli bir yaşamsürebilir. Ancak hastalık tedavi edilmediğinde yaşamı tehdit edecek kadar ciddisonuçlar doğurabilir. Kalp yetmezliği tedavi yöntemlerine geçmeden öncesıklıkla sorulan “Kalp yetmezliği nedir?” sorusunu yanıtlamakgerekir.
Rahatsızlık erkeklerde daha sık görülse de tedavi edilmediğinde mortalite(ölüm) oranı kadınlarda daha yüksektir. Kalp yetmezliği, kalbin her ikitarafını da etkileyebilir. Vücudun tüm dokularına yeterince kan ulaştıramayankalp, bu duruma bağlı olarak genişleyerek büyür. Ek olarak kalp, olması gerekenritme oranla daha hızlı kasılarak vücudun ihtiyaç duyduğu kanı pompalamayaçalışır. Netice olarak kan damarları daralır; doku ve organlar yeterince beslenemez.Kalbin çalışma düzeninin bozulmasıyla birlikte doku ve organlarda kalıcıhasarlar oluşabilir.
Akut ya da kronik olarak görülen kalp yetmezliği, kalbin farklı nedenlerdendolayı zarar görmesi veya zayıflamasına bağlı olarak oluşur. Ventriküllerinsertleşmesi olarak tanımlanan kan pompalama odacıklarının sertleşmesi, sıklıklakalp yetmezliğine yol açar. Kalp yetmezliğinin nedenlerine geçmeden önce“Kalp yetmezliği semptomları nelerdir?” sorusunu yanıtlamak gerekir.
Kalp Yetmezliği Belirtileri Nelerdir?
Kalpyetmezliğine bağlı olarak görülen belirtiler, hastalık ilerledikçe şiddetlenir.Sıklıkla görülen kalp yetmezliği semptomları şu şekilde sıralanabilir:
Dispne (Nefes darlığı),
Öksürük,
Hâlsizlik ve yorgunluk,
İştah kaybı,
Mide bulantısı,
Geceleri idrar ihtiyacının artması,
Beyaz ya da pembe balgam varlığı,
Baş dönmesi ve sersemlik hissi,
Bacaklarda ve ayak bileklerinde ödem,
Düzensiz (Aritmi) ya da hızlı kalp atışı,
Assit (Karnın şişmesi),
Ani kilo değişimleri,
Uyku hâli,
Boyun damarlarının belirginleşmesi,
Konsantrasyon güçlüğü,
Anksiyete ve depresyon.
Kalp Yetmezliği Nedenleri Nelerdir?
Kalpyetmezliği, kalbin yeterince kan pompalayamamasıyla oluşur. Pompalamafonksiyonundaki yetersizlik, kalp kasındaki güçsüzlük ya da kalp kasınınsağlıklı şekilde gevşeyememesinden kaynaklanabilir. Çoğunlukla kalp kasındakigüç kaybına, kalp kasının gevşeyememesi de eşlik eder. Özellikle hipertansiyon,diyabet gibi hastalıkların olduğu kişilerde ve yaşlı hastalarda, kalp kasınıngevşeyememesi tek başına görülebilir.
Kalp yetmezliği, mevcut ya da geçmişte yaşanan rahatsızlıklara bağlı olarak dagörülebilir. Farklı bir deyişle kalp yetmezliği, kalbin zayıflaması ya da zarargörmesi gibi durumlarda ortaya çıkar. Kalbin her iki atışı arasında kalbe tamkapasite ile kan dolması gerekir. Bu durumun gerçekleşmemesi de kalpyetmezliğine yol açabilir. Kalp yetmezliğinin oluşumunda genetik faktörlerönemli bir yere sahiptir. Ailesinde kalp yetmezliği öyküsü bulunan kişilerin buhastalığa yakalanma riski daha yüksektir. Kalp yetmezliğine yol açanrahatsızlıkların bir kısmı şu şekilde sıralanabilir:
KalpKrizi
Kalp yetmezliğine neden olan rahatsızlıkların başında gelen kalp krizi, kalbibesleyen damarlardan birinin tamamen tıkanmasıyla oluşur. Kalp kasına oksijenve besin maddelerinin ulaşamamasına yol açan bu durumda kalp kası hücrelerininbir kısmı ölür. Geriye kalan sağlıklı kas dokusu, vücudun ihtiyacı olan kanıpompalamak için daha fazla kasılmak durumunda kalır.
KoronerArter Hastalığı
Damar duvarlarında oluşan plaklar, damarların daralmasına yol açarak kalpkasının ihtiyaç duyduğu oksijen ve besin maddelerini içeren kan miktarındaazalmaya neden olur. Kalp yetmezliğine yol açan ve göğüs ağrısı ile karakterizeolan bu durum, yaşam tarzı değişimi gibi basit önlemlerle engellenebilir.
Hipertansiyon
Yüksek tansiyon olarak da bilinen hipertansiyon varlığında kan dolaşımınınsağlanabilmesi için kalbin daha fazla çalışması gerekir. Kontrol altınaalınmayan hipertansiyon, kalp yetmezliği riskini artırır.
KalpKapağı Hastalıkları
Kalp kapakçıklarının birinde var olan rahatsızlık, kalbin sağlıklı şekildeçalışmasını engeller. Bu durumda kalp, kanı doğru yöne doğru pompalayabilmekiçin daha fazla çalışır. Kalp kapağı hastalıkları, kalp yetmezliğine neden olanciddi bir rahatsızlıktır.
Kardiyomiyopati
Bir kalp kası hastalığı olan kardiyomiyopati, kalp kasının kalınlaşmasına,sertleşmesine ya da kalbin büyümesine neden olarak kalp yetmezliğininoluşmasına yol açabilir.
Miyokardit
Virüs, bakteri, mantar, otoimmün hastalıklar ve farmakolojik ajanların yolaçtığı miyokardit, halk arasında kalp kası iltihabı olarak da bilinir. İltihapoluşumuna bağlı olarak kalp kası hücrelerinin bozulması ile karakterize olanhastalık, kalp yetmezliğine yol açabilir.
KonjenitalKalp Hastalıkları
Doğuştan gelen kalp hastalıkları olarak da tanımlanabilen konjenital kalphastalıklarının pek çoğu, yapısal anomalilere yol açar. Kalbin yavaşlamasına yada kan akışının bozulmasına neden olan bu hastalıklar, kalp yetmezliğine yolaçabilir.
AkciğerHastalıkları
Pek çok akciğer hastalığına bağlı olarak kanın oksijenlenme seviyesinde düşmemeydana gelir. Akciğer hastalıklarında kişinin ayaklarında ödem ve karnındaşişlik olabilir. Kanın yeterince temizlenememesine bağlı olarak kalp yetmezliğioluştuğunda çoğunlukla kalbin sağ tarafı etkilenir.
Böbrek Yetmezliği
Vücutta sıvı birikimine ve dolayısıyla ödeme yol açan hastalık, kalpyetmezliğine yol açabilir.
Kalp Yetmezliği Tanısı Nasıl Koyulur?
Kalp yetmezliği belirtileri gösteren kişinin hekime başvurmasının ardındanhekim, hastanın ayrıntılı olarak tıbbi öyküsünü alır ve fizik muayenesiniyapar. Kalp fonksiyonlarının değerlendirilmesi için ekokardiyografi (EKO)yapar. Ses dalgalarının kullanıldığı bu görüntüleme cihazı ile kalp, detaylıolarak görüntülenir. Olası hasar ya da yapısal bozukluklar tespit edilir.
Kalp yetmezliğinin ayırıcı tanısı için bazı ek tetkikler yapılması gerekebilir.Diğer kalp ve akciğer hastalıklarının ekarte edilmesinin ardından kalpyetmezliği tanısı koyulur. Tanı alan kişilerin hızla tedaviye başlamalarıönerilir.
Kalp Yetmezliği Tedavisi Nasıl Yapılır?
Kalphastalığı tedavisinde öncelik, doku hasarının durdurulması, kişinin mevcutsağlık durumunun korunması ve günlük hayatı etkileyen belirtilerin ortadankaldırılmasıdır. Kalp yetmezliğine yol açan odak hastalığın ortadankaldırılması önemlidir. Kişinin beslenme alışkanlıkları ve yaşam tarzı gözdengeçirilerek, önerilerde bulunulur.
Hastalığın mevcut durumuna göre ilaçlı olarak ya da cerrahi yöntemlerle kalpyetmezliği tedavi edilebilir. Kalp fonksiyonlarının iyileşmesine yardımcı olanilaçlar, aynı zamanda nefes darlığı gibi kişinin yaşamını olumsuz etkileyensemptomların hafiflemesini sağlar. Daha ciddi vakalarda ise cerrahi müdahalegerekir. Koroner bypass ameliyatı, kalp kapakçığı değişimi ya da onarımı gibicerrahi yöntemlerin yanı sıra kalp yetmezliği tedavisi için stent uygulaması,kalp pili takılması ve kalp nakli gibi yöntemler izlenebilir.
Yaşamkalitesinin düşmesine neden olan ve yaşamı tehdit edebilen kalp yetmezliği, sonderece ciddi bir sağlık problemidir. Erken tanı sayesinde hastalığın kalpüzerinde oluşturduğu hasar, en aza indirilebilir. Bu yüzden düzenli olarak kalpsağlığı kontrollerinin yapılması ve tanı alan kişilerin, ilaçlarını hekiminbelirlediği doz ve düzende alması gerekir.Yaşamtarzı değişikliğinin de gerekli olduğu kalp yetmezliği hastalığına aitbelirtilerin bir ya da birkaçının görülmesi durumunda en yakın sağlıkkuruluşuna başvurularak gerekli kontrollerin yaptırılması ihmaledilmemelidir.
Üst tarafta yer alan boşluklar kulakçık, alt tarafta yer alan boşluklar isekarıncık olarak isimlendirilir. Karıncık ve kulakçıkların arasında, kanındüzenli bir şekilde geçişini sağlayan kapakçıklar bulunur. Kalbin sağ tarafıoksijenden fakir kanın akciğerlere iletiminden sorumluyken, kalbin sol tarafı,akciğerlerden gelen oksijenden zengin kanın vücudun diğer bölümlerinepompalanmasını gerçekleştirme görevini üstlenir. Kalp temel olarak, perikard,myokard ve endokard olarak adlandırılan üç bölümde incelenir:
· Perikard: Kalbin en dışında yer alan koruyucu zar tabakadır.Kalp ile arasındaki ince boşlukta sıvı bulunur. Zar ile kalp dokusu arasındakisıvı, kalbin çalışması esnasında meydana gelen sürtünmeyi azaltıcı ve kalbi dışetkilerden koruyucu özellik gösterir.
· Myokard: Kalbin kas dokusu myokard olarak ifade edilir. Ortatabakayı oluşturan myokard dokusu kasılarak kanın diğer organlarapompalanmasını sağlar.
· Endokard: İnce bir bağ dokusu olan endokard tabakası,myokardın iç yüzeyini kaplar.
Kalbe ulaşan kan öncelikle kulakçıklara gelir. Kulakçığın kasılması ilebirlikte karıncık ve kulakçık arasında bulunan kapak açılır ve kulakçıktaki kan karıncığa geçmiş olur. Karıncıktaki kanın, kalbin kuvvetlişekilde kasılması ile büyük damarlara geçmesi sağlanır. Kalbe gelen kanıakciğerlere ve vücudun diğer kısımlarına ulaştıran damarlara ek olarak kalphücrelerinin oksijen ve besin desteğinin sağlanmasından sorumlu kalbe aitdamarlar da vardır. Bu damarlar koroner arter (damar) olarak isimlendirilir.
Myokard, kalbin kasılması ve böylelikle kanın pompalanmasınınsağlanmasından sorumlu kas dokusunu ifade eder. Infarktüs kelimesi ise birdokunun yeterince oksijen alamamasına bağlı olarak geri döndürülemeyecekşekilde zarar görmesini tanımlar. Kalp krizi, tüm dünyadaki ölüm nedenleriarasında önde gelen bir durumdur.
Kalp krizi risk faktörleri nelerdir?
Çeşitli risk faktörlerleri kalp krizinin meydana gelmesine zeminhazırlayabilir. Bunlar şu şekilde sıralanabilir:
· Sigara kullanımı
· İleri yaş (erkeklerde 45, kadınlarda 55 yaşından itibarendaha sık görülür.)
· Hipertansiyon (Yüksek kan basıncı)
· Kan dolaşımında bulunan yağ yapıdaki maddelerin artışı (LDLkolesterol ve trigliseritler)
· Şeker hastalığı (Diabetes mellitus)
· Abdominal obezite (Bel-kalça oranının erkekler için 0.90,kadınlarca 0.85’in üzerinde olması.)
· Stres, depresyon gibi psikolojik faktörler
· Yetersiz sebze ve meyve tüketimi
· Fiziksel aktivite eksikliği
· Ailede kalp krizi geçiren kişilerin bulunması
Kalp krizi nedenleri nelerdir?
Kalp krizlerinin büyük çoğunluğu, kalbin oksijen ve besin desteğininsağlanmasından sorumlu koroner arterlerde (damarlarda) meydana gelenproblemlerden kaynaklanır. Koroner damarların çeşitli nedenlerle tıkanması sonucukalbin bir bölgesine kan akımı gerçekleşemez ve bu durum o bölgede yer alan kasdokusunun nekrozu (ölümü) ile sonuçlanır.
Koroner damarların tıkanması genellikle damar duvarında yağ yapıdakimaddelerin (kolesterol) birikimi ile oluşur ve bu birikime bağlı olarakdamarlarda daralma meydana gelmesi “ateroskleroz” olarak adlandırılır.Ateroskleroz dışında küçük damarların enflamasyonu (iltihaplanması) ileseyreden hastalıklarda, kokain kullanımı esnasında, damar anormalliklerinde,damarların emboliye bağlı olarak tıkanması sonrasında da kalp krizi meydanagelebilir.
Hipertroidizm ve anemi gibi vücudun oksijen ihtiyacının arttığı durumlardakalp daha fazla çalışarak bu ihtiyacı dengelemeye çalışır. Kalp çalışmasındameydana gelen bu talep artışı kalp krizi ile sonuçlanabilir.
Kalp krizi belirtileri nelerdir?
Kalp krizi anında vücutta birçok belirti meydana gelir. Bu belirtilerşunlardır:
· Göğüs bölgesinde baskı, rahatsızlık, ağrı, yanma veya sıkışma hissi gibibelirtiler kalp krizi esnasında ortaya çıkabilir. Bu durum anjina pektorisolarak adlandırılır. Bu his 20 dakikadan daha uzun bir süre boyunca sürebilir.
· Çene hizasından başlayarak omuz ve kolu da kapsayan bölgede ağrı veuyuşma gibi belirtiler kalp krizinin habercisi olabileceği için dikkatliolunmalıdır.
· Nefes darlığı ya da nefes almakta güçlük çekme kalp krizi esnasındameydana gelebilecek bir diğer belirtidir.
· Terleme, bulantı, kusma, boğulma hissi, öksürme, kalpatışlarının düzensizleşmesi, baş dönmesi, sersemlik, endişe hissi gibi durumlarkalp krizi esnasında oluşabilecek bir diğer belirtilerdir.
Kalp krizi tanısı nasıldır?
Kalp krizi tanısı için çeşitli kriter belirlenmiş olup bu kriterlerden enaz iki tanesinin tespit edilmesi tanısal olarak değerli kabul edilir. Tanı içinaranan kriterler şu şekilde sıralanabilir:
· Kalp krizi belirtilerinin varlığı
· EKG (elektrokardiyogram) değişiklikleri
· Görüntüleme yöntemleri ile kalp duvarında hareketbozukluğunun tespit edilmesi
· Anjiografi (damar görüntülemesi) veya otopsi esnasındakoroner damarlarda pıhtı tespit edilmesi
Göğüs ağrısı ile sağlık kuruluşlarına başvuran tüm hastalar sık aralıklarlaolacak şekilde EKG ile değerlendirilir. EKG uygulaması göğüs üzerineyerleştirilen elektrotlar yardımı ile kalbin çalışma düzeni ve hızı hakkındabilgi veren bir tanı aracıdır. Özellikle kadınlarda olmak üzere bazı kişilerdekalp krizi esnasında göğüs ağrısının belirtiler arasında olmayabileceğiunutulmamalıdır.
Kalp krizi tanısı ile ilgili laboratuvar incelemelerinde kas hücrelerininiçerisinde bulunan ve troponin olarak isimlendirilen bir belirtecin kandolaşımındaki düzeyinden yararlanılabilir. Kan testlerinde aynı zamanda kandamarları üzerinde zararlı etki gösterebilecek yağ ve protein yapıdakimaddelerin analizi gerçekleştirilebilir. Kalp yapılarının değerlendirilmesindeekokardiyografiden ve damarlar ile ilgili problemlerin tespitine yönelik olarakda hekim tarafından uygun görülen durumlarda, anjiografi işlemigerçekleştirilebilir.
Kalp krizi tedavisi nasıldır?
Gelişen tedavi imkanlarına rağmen kalp krizi, yüksek ölüm oranlarına sahipbir rahatsızlıktır ve meydana gelen ölümlerin genellikle sağlık kuruluşlarınaulaşmadan önce gerçekleştiği tespit edilmiştir. Bu nedenle belirtilere karşıdikkatli olunmalı ve tespit edilmesi halinde en yakın sağlık kuruluşunabaşvurularak tıbbi yardım istenmelidir.
Kalp krizine dair belirtilerin olduğu kişilerin acil servislere başvurususonrasında tedavi hızla başlar. Kişinin kan oksijen değeri ölçülerek oksijendesteği sağlanır. Ağrının yüksek olduğu kişilerde çeşitli opioid ağrıkesicilerden yararlanılabilir.
Kalp krizinde tedavide temel amaç kalbi besleyen damarlarda meydana gelenprobleme bağlı olarak tıkalı olan bölgenin açılması ve o bölgeye kan akışınınacil olarak tekrar sağlanmasıdır. Bu amaç doğrultusunda PCI olarak adlandırılandamarların içine girilerek müdahale edilmesi veya pıhtı çözücü ilaçlarınkullanımı gibi yöntemlere başvurulabilir.
Avrupa ülkelerinde yapılan çalışmalarda, kalp krizi nedeniyle ambulans ilehastaneye ulaştırılacak kişilerde taşıma esnasında pıhtı çözücü ilaçlarınuygulanması ile kalp krizine bağlı ölümlerde azalma meydana geldiği tespitedilmiştir. Kalp krizi geçiren kişilerde sadece atak anında değil devamındakisüreçte (özellikle ilk 1 yılda) de risk devam eder. Atak sonrasındaki riskdüzeyi ile ilgili en temel faktör kalp kasının ne kadar zarar gördüğü ve buhasarın kanın pompalanmasına etkisinin nasıl olduğudur.
Şeker hastalığı, ileri yaş, kalp yetmezliği gibi durumlarda da hastalığınseyri kötüleşebilir. Bu nedenle iyileşme dönemindeki kişilerde riskinazaltılmasına yönelik olarak beslenmeye dikkat etme, egzersiz yapma ve strestyönetimi gibi uygulamalar yeni atak riskinin azaltılmasına yönelik olarak hekimtarafından önerilen uygulamalara örnek teşkil eder.
Bu uygulamalar dışında sigara kullanımının bırakılması, vücut ağırlığı, kanbasıncı ve kan şekerinin kontrolünün kalp krizini önleme (atak riski) konusundane kadar önemli olduğu konusunda hastalar bilinçli olmalıdır.
Yaş ilerledikçe görülme sıklığı artan hipertansiyon hastalığı, sıklıklagenetik ve çevresel faktörlerden kaynaklanır. Birinci derece akrabalarındahipertansiyon öyküsü bulunan kişilerde yüksek tansiyon görülme oranı diğerkişilere kıyasla daha yüksek olsa da beslenme, kilo problemleri, alkol, sigarakullanımı ve pek çok farklı hastalığın varlığı da hipertansiyon riskiniarttırabilir.
Hâlsizlik, yorgunluk, bacaklarda şişlik gibi semptomlarla karakterizedir.Hipertansiyon, miyokard infarktüsü ya da halk arasında yaygın olarak bilinenadıyla kalp krizi, kalp yetmezliği, inme ve hatta ölümle sonuçlanabilen çokciddi bir rahatsızlıktır.
Normal Tansiyon Değerleri Nedir?
Kanınvücudumuzda tüm dokulara ulaşabilmesi için kalpten belli bir basınçla atılmasıgerekir. Kalp kaslarının kasılması ile ortaya çıkan bu basınç kan damarlarınınduvarına yansır. Kan basıncı ölçerken toplardamarlar olarak adlandırılanvenlerin damar duvarlarında hissedilen basınç ölçülür. Kan basıncı değerleridolaşım sisteminin yeterliliği hakkında bilgi verir.
Kalbinkanı atardarmarlara (arter) atarken uyguladığı basınca “büyük tansiyon”(sistolik basınç), kan atımı bitince damar duvarındaki durgun basınca oluşanbasınca “küçük tansiyon” (diyastolik basınç) denir.
Vücuttayeterli kan dolaşımının sağlanması için en uygun kan basıncı değerleri sistolikbasınç 120 mmHg, diyastolik 80 mmHg olarak kabul edilir. Kan basıncı değerleriyaş, kronik hastalık varlığı gibi durumlardan etkilenir.
Erişkinlerde normal kan basıncı 120-140 mmHg sistolik ve 80-90 mmHgdiyastolik olarak belirlenmiştir. Kan basıncı 140/90 mmHg’nin üstünde ise“hipertansiyon” varlığından şüphelenilir.
Hipertansiyon Nedir?
Hipertansiyon hastalarında ise kan basıncı değeri olması beklenen değerinüzerindedir. Tansiyonun 140/90 mmHg ve üzerinde seyretmesi, yüksek tansiyonyani hipertansiyon olarak adlandırılır.
Normal değerlerin üzerindeki kan basıncında damar duvarları zorlanır vezayıf bölgelerde, son arter dediğimiz göz içi, böbrek gibi alanlarda, damar yırtılmalarınabağlı olarak kanama görülür. Büyük tansiyonun hızlı yükselmesi ve/veya 160-180mmhg düzeyinin üstünde olması, özellikle ileri yaşta damar elastisitesi azalmışkişilerde beyin kanamasına zemin hazırlanır.
Bunun tam tersi de doğrudur. Küçük tansiyonun 80 mmHg’den düşük olduğudurumlarda kan vücudun uç bölgelerine ulaştırılamaz. Buna “hipotansiyon” (düşüktansiyon) denir. Sıcak havalarda ayak ve bacaklarda kanın göllenmesi (kalbegeri atılamaması), yer çekimini yenebilecek bir basınçla beyine iletilen kanhacminde düşüş olması baş dönmesi, geçici bilinç kaybı, soğuk terleme vebayılma ile kendini gösterir. Bu vücudun kendini koruma mekanizmasıdır. Vücutyatay pozisyonda (yere yatırıldığında veya düştüğünde) iken dolaşım sistemiorganlara yeterli kanı tekrar pompalamaya başlar.
Hipertansiyon Belirtileri Nelerdir?
Hipertansiyon çoğunlukla belirti vermeyen sinsi bir hastalıktır. Bu yüzdenpek çok hipertansiyon hastası, hastalığının farkında değildir. “Sessizkatil” olarak adlandırılmasının sebebi de budur. Hipertansiyon belirtileriçoğunlukla tansiyon değerinin 180/100 mmHg değerinin üzerine çıkmasıylahissedilir duruma gelir. Sıklıkla görülen hipertansiyon belirtileri ise şuşekilde sıralanabilir:
Baş ağrısı,
Baş dönmesi,
Kulak çınlaması,
Hâlsizlik ve yorgunluk,
Bacaklarda şişlik,
Bulanık görme,
Burun kanaması,
Sık idrara çıkma isteği,
Kalp ağrısı,
Ritim bozuklukları,
Nefes darlığı.
Hipertansiyon Varlığı Nasıl Anlaşılabilir?
Hipertansiyon varlığından söz edebilmek için tansiyonun düzenli olarak ölçülmesigerekir. Farklı bir deyişle tansiyon ölçüldüğünde bir kez yüksek değergörülmesi, yüksek tansiyon hastalığının varlığını kanıtlamaya yetmez. Önceliklekan basıncı ölçülmeden önce kişi uygun pozisyonda yaklaşık 10 dakika süreyleistirahat etmelidir. Yoğun fiziksel aktivitenin ya da ani duygu durumdeğişimlerinin ardından tansiyon ölçümü yapılmamalıdır. Ortam sıcaklığınınideal ısıda olması da önemlidir.
Tüm koşullar sağlandıktan sonra tansiyon ölçülmeli ve ölçüm her iki koldanda yapılmalıdır. Bir hafta boyunca yapılan ölçüm sonuçlarında elde edilendeğerler 140/90 mmHg ve üzerindeyse bir sağlık kuruluşuna başvurarak gereklisağlık kontrollerinin yapılması gerekir.
Hipertansiyon Nedenleri Nelerdir?
Hipertansiyon hastalığının yaygın olarak iki farklı sebebi bulunur.Bunlardan biri genetik diğeri ise çevresel faktörlerdir. Genetik faktörler,kişinin kontrol edemeyeceği, birinci derece akrabalarında hipertansiyon öyküsüvarlığı ile oluşan etkendir.
Ancak çevresel faktörlerden kaçınmak çoğunlukla kişinin elindedir.Hipertansiyon riskini arttıran çevresel faktörler arasında stresli yaşam tarzı,sigara ve alkol kullanımı, aşırı kilo, diyetin aşırı tuz içermesisıralanabilir.
Ayrıca kafa içi basıncının yüksek olması, aort damarının kalpten çıktığıkısmındaki darlık, aort koarktasyonu, (atardamarın bir bölümünde darlık olması)böbrek damarlarında darlık, böbrek üstü bezinin aşırı kortizon veya aldosteronsalgılamasına bağlı olarak gelişen Cushing Sendromu ve Crohn hastalığı, böbreküstü bezinde tümör varlığı, akut ve kronik böbrek iltihabı, polikistik böbrekhastalığı, reçeteli ve reçetesiz kullanılan bazı ilaçlar da hipertansiyona yolaçan etkenler arasında sıralanabilir.
Hipertansiyon ve Beslenme
Kilolu insanların %70’inde hipertansiyon görülür. Sağlıklı bireylerekıyasla şişmanlarda iki kat fazla görülen hipertansiyon hastalığında diyetinönemli bir yeri bulunur. Tuz tüketiminin günlük 6 gr. ile sınırlandırılması,hipertansiyon hastalığında atılacak ilk adımların başında gelir. Tuzlukkesinlikle kullanılmamalıdır.
Bol miktarda kalsiyum alınmalı, potasyum içeren meyve ve sebzelertüketilmelidir. Ayrıca magnezyum içeren gıdalar da yüksek tansiyonundüşürülmesinde etkilidir.
Doymuş yağ bakımından yüksek ürünlerden kaçınılmalı, bunun yerine zeytinyağıgibi doymamış yağlarla yapılan besinler tüketilmelidir. Alkol ve sigarakullanılmamalıdır. Hipertansiyon hastalığı için en uygun diyetlerden biri DASH(Dietary Approaches to Stop Hypertension / hipertansiyonu önlemek için diyetyaklaşımları) diyetidir. Akdeniz diyetini andıran bu beslenme tarzında, tuz,şeker, doymuş yağ içeren ürünler, diyetten çıkarılırken sebze, meyve, tahıl,balık ve kümes hayvanlarından zengin beslenilmesi önerilmektedir. Sağlıklıbeslenme, hipertansiyon riskini azaltan etkenler arasında olsa da tek başınahipertansiyon hastalığının tedavisi için yeterli değildir.
Hipertansiyon hastalarının ilaçlarını düzenli, belirtilen dozda, süreklikullanması ve bunun yanında beslenmesine de dikkat etmesi gerekir.
Hipertansiyon ve Gebelik
Daha önce hipertansiyon öyküsü bulunmayan anne adaylarının tansiyonunungebeliğin 20. haftasından sonra 140/90 mmHg değerinin üzerin çıkmasıyla farkedilen gebelikte hipertansiyon, her 100 gebenin 6’sında görülür. Tansiyonçoğunlukla doğumdan sonraki 12. haftaya kadar normale döner. Ancak tansiyonun12. haftadan sonra sağlıklı değer aralığına inmemesi durumunda kişihipertansiyon hastası olarak kabul edilir.
Gebelikte hipertansiyon, preeklampsi (gebelik zehirlenmesi) riski nedeniyleyakın takip gerektirir. Dikkate alınmayan hipertansiyon vakalarında anne vebebek bu durumdan olumsuz etkilenebilir. Gebelik sırasında tansiyon değerinegöre anne adayına, bebeğe zarar vermeyecek nitelikte ilaçlar verilebilir.Böylece hem anne adayı hem de bebeğin sağlığı korunmuş olur.
Hipertansiyon Zararlı Mıdır?
Tansiyon yüksekliği olarak tanımlanan hipertansiyon, başta kalp olmak üzereatardamarlar, beyin, böbrekler ve gözleri etkiler. Kontrol altına alınmayanhipertansiyon bu doku ve organlar üzerinde kalıcı hasarlara yol açabileceğigibi bu organların yaşamsal fonksiyonlarını yerine getirememesine de nedenolabilir.
Hipertansiyonun fark edilmemesi, tanı alınmasına rağmen tedaviye uyulmamasıgibi durumlarda kalp yetmezliği, koroner arter darlığı, kalp krizi, damartıkanıklığı, damar yırtılması, beyin kanaması, beyin damarlarında daralmave/veya tıkanma, felç, inme, görme problemleri ve körlük gibi pek çok sağlıkproblemi ortaya çıkabilir.
Hipertansiyon Tanı ve Tedavi Yöntemleri Nelerdir?
Hipertansiyon tanısı için öncelikle kişinin farklı tarihlerde ölçülen kanbasıncının, 140/90 mmHg değerinin üzerinde olması gerekir. Fizik muayeneninardından 24 saatlik holter kullanımı ile kişinin kan basıncı takip edilir. EKG,(elektrokardiyogram) EKO, (ekokardiyografi) çekilir.
Ek laboratuvar testlerinin ardından hipertansiyon tanısı koyulur.Hipertansiyon tedavisinde öncelikli hedef tansiyon değerinin 14/90 mmHg’ninaltına düşürülmesi, olası doku ve organ hasarının engellenmesidir. Hekim,tedavi için kişiye özel olarak ilaç tedavisi başlar.
Tüm bunların yanı sıra tedaviyi desteklemek amacıyla diyet ve yaşamtarzında bir dizi değişiklikler yapılmasını ister. Özellikle tuz tüketiminingünlük olarak 6 gr. ile sınırlandırılması, kilo kontrolü ve düzenli egzersizyapılması önemlidir.
Tansiyonun düşmesinin ardından ilaç kullanımı kesinlikle bırakılmamalı vehekimin belirlediği aralıklarla kontrole gidilmelidir. Ayrıca ilaç kullanımınave yaşam tarzının düzenlenmesine rağmen tansiyonun düşmemesi durumunda damutlaka hekimlere başvurulmalıdır. Bu gibi durumlarda hekim, tansiyonunyükselmesine neden olan böbrek hastalığı, hormonal problemler, tiroit sorunlarıgibi ek hastalıkları araştırır.
Kalp aktivitesi, sağ kulakçıkta bulunan sinüs nodu olarak tanımlananbölgenin elektriksel aktivitesiyle oluşur. Sinüs nodunun ürettiği elektrikakımı, kalp kulakçıklarında bulunan kasın kasılmasına ve karıncıkların kanıpompalamasını sağlar. Kalp kasının kasılıp gevşemesiyle oluşan kalp atımı,elektriksel uyarıların sağlıklı çalışmasıyla gerçekleşir. Ancak elektrik akımı,atriyoventriküler (AV) düğüm adı verilen hücre kümesi tarafından düzenlenir.Böylece kalbe giden elektrik uyarısı, kalbe ulaşmadan önce yavaşlatılarak kalpkarıncıklarının kanla dolmasını sağlar. Ardından elektriksel aktivite, kalpkarıncığına ulaşır ve kalp kası kasılır. Böylece sağ karıncık akciğerlere, solkarıncık ise vücuda kan pompalar.
Kalpteki elektriksel faaliyet, kalp kasının dakikada 60 ila 100 kez kasılmasınayol açar. Böylece kalp, akciğerlerde oksijenlenen temiz kanı vücudapompalayarak yaşamsal faaliyetlerin devamlılığını sağlar. Kalbin ritmik olarakatmasını sağlayan elektriksel uyarıların bozulmasına bağlı olarak kalp, olmasıgerekenden daha hızlı, daha yavaş ya da düzensiz çarpabilir. Bu durum kalparitmileri olarak bilinir. Kalpte oluşan ritim bozuklukları pek çok farklınedenden dolayı oluşabilir. Stres, sigara ve alkol kullanımı, diyabethipertansiyon gibi pek çok etken, kalp ritminin farklılaşmasına yol açar. Kalpritim bozukluğu olarak bilinen aritminin nedenlerine ve belirtilerine geçmeden öncesıklıkla sorulan “Aritmi Nedir?” sorusunu yanıtlamak gerekir.
Çoğunlukla ciddi sağlık problemlerine yol açmayan aritmi, hemen her yaştagörülebilir. İlerleyen yaşlarda daha sık görülen aritminin toplum genelindegörülme sıklığı %2 iken 80 yaş ve üzerinde görülme oranı yaklaşık %10’dur. Kalpkasının kasılması için vücutta doğal bir elektrik aktivitesi oluşur. Kanın tümvücuda akışını sağlayan bu durumun sağlanabilmesi, elektrik akımının kalpüzerinde belli bir yolu takip etmesiyle gerçekleşir. Vücudun doğal pili olaraktanımlanabilen sinüs düğümü kalpte yer alır. Sinüs düğümünden çıkan elektrikakımı, kalbi belirli bir düzen içinde takip ederek, sinirleri uyarır. Böylecekalbin atış hızı belirlenir. Kalp ritim bozukluklarında kalbin elektrikselritminde bozukluk vardır.
Elektrik akımının engellenmesi, yavaşlaması, kalp üzerinde farklı bir yolizlemesi gibi nedenler, aritmiye yol açabilir. Kalbin düzensiz, yavaş ya dahızlı atmasına yol açan aritmi, kişinin kalbinin teklediğini hissetmesine yolaçar. Bu durumda göğüs ağrısı, nefes darlığı, baş dönmesi, terleme gibibelirtiler ortaya çıkabilir. Bazı aritmiler zararsız olsa da aritminin zayıf,hasar görmüş ya da anormal bir kalp yapısından kaynaklanması, ciddi ve hayatirisk oluşturabilecek kalp krizi ve felç gibi sağlık problemlerine nedenolabilir. Aritmilerin mutlaka neden kaynaklandığının araştırılması vegerektiğinde tedavi edilmesi gerekir.
Aritmi Tipleri Nelerdir?
Aritmi,aritminin görüldüğü bölgeye ve neden olduğu kalp atış hızına göre ayrı ayrı sınıflandırılır.Aritmi, kaynaklandığı bölgeye göre ventriküler aritmiler ve atriyum aritmileriolmak üzere iki ayrı kategoride incelenir. Ventriküler aritmiler, halk arasındakalp karıncıkları olarak bilinen ventriküllerde meydana gelirken,supraventriküler aritmiler ise atriyum olarak tanımlanan kalp karıncıklarındagerçekleşir. Kalp atış hızına bağlı olarak taşikardi, bradikardi gibi türlereayrılır. Aritmi türleri şu şekilde sıralanabilir:
Taşikardi
Taşikardi,normalde dakikada 60 ila 100 kez çarpması gereken kalbin, istirahat sırasında100 atımdan daha yüksek bir hıza çıkması olarak tanımlanır. Kalbin doğalyapısında bulunan sinüs nodunun normalden daha fazla elektrik sinyaligöndermesiyle oluşan bu durum, fiziksel aktivitelere bağlı olarak geliştiğinde birproblem olarak görülmez. Patolojik taşikardi olarak da tanımlanan, istirahatsırasında kalp hızının dakikada 100’ün üzerine çıkması durumu ise kalbinatriyum (kulakçık) ve / veya ventrikül (karıncık) bölümlerinin normalden hızlıolarak kasılmasıyla oluşur. Kalp kasının (miyokard) olması gerekenden hızlıçarpması, kalp kasının oksijen ihtiyacının artmasına yol açar. Taşikardininuzun süre ile devam etmesi durumunda kalp kası hücrelerinde kayıplar oluşur. Buda kişinin kalp krizi geçirmesine yol açabilir. Kalp atışlarının hissedilmesi,nefes darlığı, baş dönmesi, bilinç bulanıklığı, sersemlik hissi, senkop(bayılma), göğüste ağrı ya da rahatsızlık hissi gibi belirtilere yol açabilentaşikardi, daha ciddi vakalarda bilinç kaybı, kalp kasının hasarlanması, kalpyetmezliği, kalp krizi, inme ve ani ölüm gibi beklenmedik durumlara yolaçabilir.
Bradikardi
Kalpritim bozukluklarından bir diğeri olan bradikardi, kalbin dakikada 60’tan azçarpması olarak tanımlanabilir. Sporcularda normal kabul edilen bu durum, spor yapmayanbireylerde vücuda yeterince kan pompalanamamasına yol açar. Kalpte yer alansinüs nodunun elektrik sinyallerini yeterince üretememesine bağlı olarak oluşanbu durum, bazı durumlarda elektrik akımının sinirlere yeterince ulaşamamasındanda kaynaklanabilir. Metabolik veya endokrin problemleri de bradikardiye yolaçabilir. Yorgunluk, hâlsizlik, odaklanma güçlüğü, kas krampları, kabızlık vekilo almak gibi belirtilere yol açan bradikardi, kişinin yaşam kalitesinindüşmesine yol açıyorsa, bradikardi sinüs nodundan ya da atriyoventrikülernoddan kaynaklanıyorsa tedavi edilmesi gerekir.
SupraventrikülerTaşikardi
Kalpatışının son derece hızlı olduğu supraventriküler taşikardi varlığında kalp,tekrar kasılmadan önce kanla dolmaz. Vücuda olan kan akışının yavaşlamasına yolaçan bu durumun 4 ana tipi bulunur:
Atriyalfibrilasyon: Kalp kulakçıklarında yer alan elektriksel aktiviteye bağlı olarakkalbin normalden hızlı atması olarak tanımlanabilen atriyal fibrilasyon, geçiciolabileceği gibi tedavi edilmediğinde ataklar hâlinde devam ederek kalıcı daolabilir. Bu durumda kalp yetmezliği, pıhtı atması (tromboemboli) ve inme gibiciddi sağlık problemlerine yol açabilir.
Atriyalflutter: Atriyal fibrasyona benzeyen bu taşikardi türünde kalp atımı daharitmiktir. Kalbin üst kısmında yer alan odacıklarına atım çok hızlı fakatdüzenlidir. Kalp kulakçıklarındaki düzensiz elektrik akımından kaynaklanan burahatsızlık, kendi kendine düzelebileceği gibi bazı durumlarda tedavigerektirir.
Wolff-Parkinson – White sendromu: Kalbe giden elektrik aktivitesinin iletimyollarının bozulmasıyla oluşan bu rahatsızlıkta sinüs nodundan çıkan uyarılar,AV düğümüne uğramadan kalp kulakçıklarından direkt olarak karıncıklarailetilir. Bazı kişilerde herhangi bir probleme yol açmayan bu rahatsızlık,bazılarında ise taşikardiye neden olur.
Çarpıntı, göğüs ağrısı, göz kararması, baş dönmesi, nefes darlığı, bayılma,terleme ve nadiren atriyal fibrilasyona bağlı olarak kalp durmasına nedenolabilir.
Paroksismalsupraventriküler taşikardi (PSVT) : Kalbin kasılması için gönderilen elektrikaktivitesinin anormal bir yolu takip etmesiyle oluşan PSVT, kalbin çok hızlıatmasına neden olur. Birkaç dakika ila birkaç saat arasında sürebilen OSVTvarlığında kalp hızı, dakikada 250’ye kadar yükselebilir. Göğüste ağrı, kalpçarpıntısı, kaygı, ve nefes darlığı gibi belirtilere yol açan bu durum,çoğunlukla kalp kriziyle karıştırılır.
VentriküllerdenKaynaklanan Taşikardiler
Kalpkarıncıklarından kaynaklanan taşikardiler üçe ayrılır:
Ventrikülertaşikardi: Anormal elektrik akımına bağlı olarak kalbin hızlı ve düzensizatması olarak tanımlanabilen ventriküler taşikardi varlığında kalbin yüksekatış hızı, kalp karıncıklarının yeterince dolmasına ve kalbin kasılmasına izinvermez. Sağlıklı kişilerde önemli problemlere yol açmayan bu durum, kalphastalığı olan kişilerde acil tıbbi müdahale gerektirir.
Ventrikülerfibrilasyon: Karmaşık elektriksel aktivitelerden kaynaklanan ventrikülerfibrilasyon, kalp karıncıklarının vücuda kanı pompalamak yerine titremesine yolaçar. Kalp hastalığı ya da ciddi travmalara bağlı olarak gelişen bu taşikarditürü, kişinin yaşamını kaybetmesine yol açabilir. Dolayısıyla acil müdahalegerektirir.
Uzun QT sendromu (UQTS) : Bir tür kalp bozukluğu olan bu rahatsızlık,kişinin yaşamını tehdit edebilir. Kalbin hızlı ve düzensiz atmasına yol açan budurum, genellikle genetik bir mutasyondan kaynaklanır. Ayrıca konjenital(doğumsal) kalp defekti gibi bazı hastalıklarda UQTS’ye neden olabilir.
Göğüs, kardiyoloji,kalp damar, nöroloji bölümlerinin rutinindeki bir çok hastalığın ana nedenisigara/tütün ve ürünleridir. Tütün vemamullerinden uzak durmak bu grup hastalıklardan da kurtulma, yakalanmamaanlamına gelir. Evet, sigarayı bırakmanumaralarıyla oyalanmak bu hastalıklara davetiyeyi de açık tutmakdemektir. Sigara konusunda insanlarınyaşadığı başarısızlığın en büyük nedeni bu “bırakma” kelimesinin kendisindeyarattığı “boşluk, yoksunluk, sürekli arayıp bulma ve yerine koyma isteği vearzusu”dur… Bu kişiler aslında kendilerini iyice irdelerlerse ciddi bir şekilde“sigaradan kurtulmak” istemedikleriniancak kendilerine, çevrelerine “bırakmanumaraları” çekerek sigara içiciliklerini devam ettirme isteklerini canlıtutarak sürekli kendi yarattıkları bir canavar olan “nikotin reseptörleri”nibeslemeye devam etme arzusunda oluklarını fark edebilirler… O kişiler için sigarayı “bırakmak” tam birçiledir, kendilerini zorlayarak birkaç gün, birkaç hafta hatta çok nadir deolsa birkaç ay “sigarayı bırakmayı” başardıklarını sandıkları dönemlerdeçekilmez olurlar(asabi, hemen kızan-köpüren-kırıcı )… O dönemlerdesigarasızlığın (nikotinsizlik) verdiği ıstırapla kendilerini hızlıca aburcubura verirler; tatlı-tuzlu ne varsa sürekli ellerinin altında bulundururlar,çok kısa sürede aşırı kilodan duba gibi olurlar ve mecburen kendilerini tekrarsigara illetine bulaştırma mecburiyetinde olduklarını gösteriler…
Zamanla “bırakmanumaraları” o kadar artar ki sayısını bile hatırlayamadıklarından bırakmaktanyorulurlar ve bırakmayı bırakarak tütün illetinin pençesinde yaşamaya/sürünmeyedevam ederler… Oysa SİGARADAN KURTULMAK KOLAYDIR… İnanın ki kolaydır… Bunubizzat kendisinde yaşamış bir insan, bir hekim olarak; kurtulma sevincinibinlerce hastasında, tütün müptelasında yaşatmış bir göğüs hastalıkları uzmanıolarak biliyorum… Sigaradan kurtulmayı ertelemek bir kişinin kendisineyapabileceği en büyük zarar, her bir nefeste en az 4 bin törpü ile vücudununtörpülenmesine devam etmeye izin vermektir. Günde “bir”e bile düşülse azaltmak daha da büyük bir tuzaktır. Kişinin kendisinin yarattığı nikotincanavarına “seni saatte bir değil, söz 24 saatte bir besleyeceğim” demektir,onun hâkimiyetinin devam etmesine izin vermektir. Beklenmeyen bir üzüntü/sevinçte tekrar günlükpaketi bulmak içten bile değildir.
Sigaradankurtulma formülü: hemen, tek seferde, tamamen, tüm tütün ve mamullerine hayırdeme kararlılığını göstermektir: “düşünce-eylem-alışkanlık-karakter-kader”beşlisi elimizdedir… yeter ki isteyelim, sorunsuz kurtulmak kesinliklemümkündür1,2 Eğer ciddi bir şekilde kurtulmayıisterseniz Göğüs Hastalıkları polikliniğimizden randevu alabilirsiniz.
Hemenhepimizin yaşamında, herkesin başına gelmiştir öksürme eylemi… Öksürük patolojik bir durumdur,rahatsızlığımızın vücudumuz tarafından bize sesli olarak duyurulmasıdır. Öksürük bir savunma refleksidir. Vücudumuzun değişik yerlerinde olan patolojikbir durumun kendisini duyurusudur adeta. Öksürüğü tetikleyen algılayıcılar(reseptörler) vücudumuzda değişikyerlerde vardır: üst solunum yolları(burun, larenks, yutak vd), trakea,bronşlar, küçük hava yolları, akciğer parankimi, plevra denilen üzerindeki zar,perikard denilen kalbin üzerindeki zar, göğüs ve karın boşluğunu ayırandiyafragm kası, hatta kulak yolu vd. Bualanlardaki herhangi bir iltihabi enfeksiyöz, iltihabi olmayan enflamasyon,irritasyon-tahriş şeklindeki bir uyarı beyin sapımızdaki öksürük merkezineiletilir; oradan solunum kaslarımıza motor bir emir gelir ve derin bir nefesalmayı takiben ani ve derin/patlayıcı bir ya da birkaç nefes verme manevrasıile öksürük(ler) gerçekleşir. Buradamalum Covid-19 sürecini de düşünerek hemen bir uyarı yapmak lazım: bu patlayıcımanevrayla mutlaka solunum yolları sekresyonlarımız etrafa saçılacaktır, hattabazen metrelerce uzağa yayılırlar ve bunların bir kısmı ya havada uzun sürekalırlar ya da bir yerlere yapışarak daha sonra başkalarına bulaşa nedenolurlar. O nedenle öksürük esnasındamutlaka ağzımızı dirseğimizin iç kısmıyla tutalım ya da bir mendille kapatalım…
Öksürüğünbirçok tipi vardır:
- kuru/yaş öksürük,
- akut/kronik öksürük
- daimi/aralıklı-paroksismal öksürük,
- gece artan öksürük,
- pozisyonel öksürük vb.
Öksürüğünbahsedilen bu mekanizması da gösteriyor ki öksürüğe yol açan onlarca hastalıkvardır. En sık üst solunum yollarının,sinüzlerin, burun, alt solunum yolları patolojileri, astım, braonşit, KOAH,zatüre, zatürcem, kalp hastalıkları, gasto intestinal reflüler, kulak yoluhastalıkları vs vs. İyi bir muayene,gereğinde tetkiklerle öksürüğün gerçek nedeni bulunmadan eczanelerden ya dakomşudan alınacak öksürük şurupları öksürüğün nedenlerini ortadankaldırmayacağı için kendi kendimize ciddi zarar vermiş oluruz. Çünkü alacağımız şurup vs öksürük kesicilerbelki geçici olarak öksürüğü azaltabilir ancak öksürüğe neden olan alttakipatolojilerin de giderek kötüleşmesine, ağırlaşmasına yol açacaktır.
Evet,birkaç gündür başlayan öksürüklerde en yakın aile hekiminize gitmenizgerekir. Burada uygulanan tedaviyerağmen geçmeyen özellikle 2-4 haftadır giderek artan öksürüklerde ise mutlakasize yakın bir Göğüs Hastalıkları Merkezine gitmeniz önemlidir.
Hayatilk nefesle başlar, son nefese kadar da normal koşullarda pek nefes alıpverdiğimizin farkına bile varmayız. Oysadakikada 12-14 defa, her seferinde yarım litreye yakın hava alıp veririz ve birömür boyu bu nefes alıp verme “iş”i devam eder. Evet, nefes alıp verme bir “iş”dir hem de hayati önemde ciddi biriştir. Bu işin yürütülmesinde burundanbaşlayarak solunum yollarımız, beyinden başlayıp kaslara yayılan solunummerkezimiz ve iletim sinirleri, nefes alma-verme kaslarımız, akciğerlerimizinparankim denilen yapıları ve kalp başta olmak üzere neredeyse tüm organ vesistemlerimizin doğru düzgün çalışmaları…
İştebu işlerin hepsi bizim bilincimizin dışında gerçekleşir, normali farkındaolmamamızdır. Eğer nefes alıp-vermemizinfarkına varmak zorunda kalmışsak bahsedilen bu sistemin bir yada birkaç yerindesorun var demektir ki bu patolojiktir. Başka bir ifadeyle Nefes darlığı demek “nefes alıp vermemizin farkınavarmamız” demektir; nefes alıp-verme sırasında ciddi bir iş yapıldığınınfarkına varmamız demektir. Nefes darlığıya da biz sağlıkçıların sık kullandığı tabiriyle dispnenin birçok şekli vardır:
- Efor dispnesi/nefes darlığı:Hareketle, yaşıtlarına göre yokuş yukarıya da düz yolda kişinin nefesinin kesildiğini hissetmesi hatta ileri aşamadadurmak zorunda kalması durumudur
- Gece yatar yatmaz öksürükle, nefesdarlığıyla uyanma ya da gecenin ortasında hava açlığıyla uyanmak, kalkma hattacamı açarak hava açlığı içinde olma halidir.
- Pozisyonel: sırt üstü ya da bir yanınayatınca birden nefesinin kesilmesi
- Allerjik: toz, duman, kokulu ortamlardabirden nefes alamaz hale gelme
Dakikalar,günler içinde alan nefes darlığı akut bir durumdur; haftalar, aylar, yıllariçinde olanı ise kronik dispne olarak tanımlanır.
Nefesdarlığının bir çok nedenleri vardır: solunum sistemiyle, kalp-dolaşımhasstalıkları, kansızlık başta olmak üzere kan hastalıkları, kas-iskeletsistemi hastalıkları da en sık nefes darlığı sebepleridir. Klinikte en çok astım-bronşit-amfizem, KOAHbaşta olmak üzere solunum sistemi hastalıkları, kalp yetmezlikleri başta olmaküzere kalp hastalıkları sık nefes darlığına sebep olur. Nefes darlığınınnedenini araştırmak için iyi bir anamnez, fizik muayene ve bunların yolgöstericiliğinde laboratuvar, fonksiyonel, görüntüleme yöntemleri kullanılır.
KOAH [Kronik (Müzmin) Obstrüktif (Tıkayıcı) AkciğerHastalığı] nefes yollarında mikroplarla oluşmayan bir iltihaplanmaya bağlıoluşan ilerleyici bir akciğer hastalığıdır. KOAH’ıngörülme sıklığı 40 yaş üstü yetişkinlerde %15-20’dir. Bir diğer deyişletoplumumuzda 40 yaş üstü her 5 kişiden birinde KOAH vardır. Küresel HastalıkYükü Çalışması verilerine göre, KOAH yılda 2.9 milyon ölüme neden olmaktadır.Günümüzde tüm dünyada 3. ölüm nedeni haline gelen KOAH, tüm ölümlerin de%5.5’inden sorumludur. Türkiye’de solunum sistemi hastalıkları en sık görülen3. ölüm nedenidir ve bu ölümlerin de %61.5’i KOAH nedeniyledir.
KOAH gelişimi için aktif sigaraiçimi zorunlu bir risk faktörü olmakla birlikte, diğer bazı çevresel ve genetikfaktörlerin de hastalık gelişiminde etkili olduğunu göstermektedir. Sigara hastalığın en önemli nedenidir.Ülkemizde erişkinlerin yaklaşık yarısı sigara içmektedir. Sigaraya başlamayaşı, dumanın yoğunluğu, günlük ve toplam içilen miktar hastalığın gelişiminietkilemektedir. Anne ve babası sigara içen çocuklarda solunum sistemihastalıklarına ve kronik bronşite daha fazla rastlanır. Otuz yaşından sonraakciğer kapasitesi her yıl azalmaya başlar. Sigara içenlerde bu oran çok dahafazladır; ancak sigaranın bırakılması ile akciğer kapasitesindeki bu azalmayavaşlamaktadır. KOAH gelişiminden %80-90 oranında sigara içiminin sorumlu olduğu, sigara içmeyenlere göre KOAHgelişme riskinin 9.7-30 kat arttığı, KOAH nedeniyle gerçekleşen ölümlerinerkeklerde % 85’inden, kadınlarda ise % 69 undan sigara içiminin sorumlu olduğubildirilmiştir. İçilen sigara miktarı ile akciğer fonksiyonlarındaki kayıparasında güçlü bir ilişki bulunmaktadır.
Pasif Sigara İçiciliği:Sigaraiçmeyenlerin, özellikle de çocukların sigara içilen bir ortamda dumana maruzkalmasıyla, bu kişilerde ileri yaşlarda astım ve KOAH başta olmak üzere solunumsistemi hastalıkları görülür. Haftada 40 saatten fazla ve 5 yıldan uzun sürelisigara dumanı maruz kalmanın KOAH gelişim riskini % 50 oranında artırdığıbilinmektedir. Meslek Nedeniyle Toz,Duman ve Çeşitli Gazların Solunması: Maden ve metal işçiliği; odun,kağıt imalatında çalışanlarda; çimento, tahıl ve tekstil işçiliğinde iş yeriortamında organik-inorganik toz, duman ve gazlara maruz kalma sonucunda KOAHdaha sık görülmektedir. Bu iş kollarında çalışan kişiler sigara da içiyorlarsahastalık gelişme riski daha da artmaktadır. İç Ortam Hava Kirliliği: Ülkemizde özellikle sigara içmeyenkadınlarda; ısınma ya da yemek pişirme amacıyla çalı, çırpı ya da tezek yakmakve bunların dumanına maruz kalmak KOAH gelişimine neden olur. HavaKirliliği:Kentlerdeki hava kirliliği hem KOAH’a hem de bu hastalığınalevlenmesine neden olur. Cinsiyet: Erkeklerdesigara kullanımının sıklığı ve mesleki olarak çeşitli toz, duman ve gazlarısolumalarına bağlı olarak hastalık daha sık görülmekteydi. Son yıllardakadınlarda sigara içiminin yaygınlaşmasıyla kadınlarda da KOAH hızlaartmaktadır. Alfa-1 antitripsin adlı bir vücut proteini eksikliği: Hastalarınyaklaşık %1’inden az bir kısmında, genetik olarak bu proteinin eksikliği sonucuKOAH gelişir. Bu kişilerde sigara kullanımı hastalığın gelişimini hızlandırırve hastalık 30-40’lı yaşlarda ortaya çıkar. Kalıtsal olan bu eksiklik, KOAHgelişimine neden olduğu bilinen tek genetik bozukluktur. Sosyoekonomik Durum:Düşüksosyoekonomik koşullarda yaşayanlarda akciğer fonksiyonları daha düşükolduğundan KOAH gelişimi hızlıdır. Diyete Bağlı Faktörler:A, C, Evitamini eksikliği ve alkol kullanımı KOAH gelişiminde rol oynayabilmektedir.
Bu hastalık özellikle sigara dumanı ve diğer zararlı gaz veparçacıklara bağlı olarak gelişen havayollarının mikrobik olmayan iltihabısonucu oluşur. Bu iltihap, akciğerdeki küçük hava odacıklarının harabiyeti(amfizem) sonucu hava yollarının daralmasıyla 40 yaş ve üzerinde ortaya çıkar.Hava yollarında daralma ve akciğerin en küçük birimi olan hava kesecikleri(alveol)’ ndeki harabiyet giderek artar. Normalde balon gibi esnek olangenişleyip-daralabilen havayolları bu özelliğini yitirir. Genişlemiş havakeseciklerine giren havanın çıkması zorlaşır, daha da şişmeye başlar. Havakeseciklerindeki bu değişiklikler anormaldir ve kalıcı olur. Bu bulgular“Amfizem’’ olarak adlandırılır.
KOAH’ta ayrıca küçük havayolları mikrobik olmayan iltihapnedeniyle şişer, balgam üreten bezlerin aşırı çalışması sonucu balgammiktarında artış olur. Daralan havayollarından havanın geçişi güçleşir. Bubulgular ise “Kronik bronşit’’ olarak tanımlanmıştır.KOAH tanımı içinde “Kronik Bronşit” ve “Amfizem”birlikte yer alır. Sonuç olarak nefesdarlığı ve/veya kronik öksürük ve balgam çıkarma gibi şikayetlere neden olur.Hastalığın ilk aşamalarında ortaya çıkan öksürük yakınması aslında hastalığınilk belirtisi olmasına rağmen genellikle bu şikayet “sigara içimine” bağlanırve hasta daha geç doktora başvurur. Hastalık bu ilk aşamada saptanabilirse,hastalığın ilerlemesi durdurulabilir.
KOAH’ın erken tanısı, hastalığa bağlı sakatlık ve ölümoranlarını azaltacaktır. Bu nedenle, 40 yaş üstü, sigara içmiş ya da içmekteolan ve/veya meslek icabı ya da çevresel ortam gereği tozlu ortamlarda bulunankişilerde müzmin seyirli öksürük, balgam ve nefes darlığı yakınmalarından en azbirinin bulunması halinde kişinin bir göğüs hastalıkları hekimi tarafındangörülüp ”nefes ölçüm testini” yaptırması gerekir. Hastalığınen önemli risk faktörü sigara içimi olduğuna göre sigara içmeyi bırakmalısınız.Sigara kullanımının önlenmesiyle hastalıktan korunabilmek mümkündür. Toz ve dumana maruz kalınan mesleklerdeçalışan kişilerin sigara içmeleri, KOAH’a yakalanma olasılıklarınıartıracağından, bu kişilerin sigaradan uzak durmaları çok daha fazla önemkazanmaktadır. Ayrıca, bu işyerlerinde, toz ve duman gibi maddelere maruz kalmaderecesini azaltacak maske kullanımı, uygun iş yeri ortamının sağlanması gibiönlemler faydalı olacaktır. Daha çokkırsal kesimde evlerde yemek pişirmek ya da ısınmak amacıyla kullanılanhayvansal ya da bitkisel kaynaklı yakıtların yerine, başka kaynaklarınkullanılması önerilmektedir.
Astım tüm dünyada yaklaşık 300 milyon kişiyi etkilediğitahmin edilen ciddi bir halk sağlığı sorunudur. Ülkemizde yaklaşık her 100erişkinden 5-7’sinde, her 100 çocuktan 13-15’inde görülmektedir. Astım, hava yollarının ataklar (krizler)halinde gelen tıkanmaları ile kendini gösteren bir hastalıktır. Hastalarataklar arasında kendilerini iyi hissederler. Astımda hava yollarında mikrobikolmayan bir iltihap vardır. Bu nedenle hava yolu duvarı şiş ve ödemlidir. Budurum akciğerlerin uyaranlara aşırı duyarlı olmasına neden olur. Toz, dumankoku gibi uyaranlar ile hemen öksürük, nefes darlığı ve göğüste baskı hissigibi yakınmalar ortaya çıkar. Krizde hava yollarını saran kaslar (adeleler)kasılır, ödem ve şişlik artar, ilerleyen iltihapla birlikte hava yolu duvarıkalınlaşır. Hava yollarındaki salgı bezlerinden kıvamlı bir müküs(ifrazat-balgam) salınır. Tüm bunlar hava yollarını önemli ölçüde daraltır vehavanın akciğerlere girip çıkması engellenir. Bu durum kendini artan öksürük,nefes darlığı, hırıltı, hışıltı ile kendini gösterir. Astım her yaştan bireyietkileyebilen ve kontrol altına alınamadığında günlük aktiviteleri ciddi olaraksınırlayabilen kronik (müzmin) bir hastalıktır.
Öksürük (genellikle kuru, yani balgamsız), nefes darlığı,göğüste baskı hissi ve hırıltılı-hışıltılı solunum gibi belirtiler olur.Belirtiler tekrarlayıcı olup nöbetler halinde gelir. Genellikle gece veyasabaha karşı ortaya çıkar. Kendiliğinden veya ilaçlar ile düzelir.Bireye göredeğişen bazı nedenler belirtilerin ortaya çıkmasına neden olabilir. Belirtilermevsimsel değişiklik gösterebilir. Bireyihekime götüren belirtiler ve bireye ait tıbbi öykü tanı aşamasının ilkbasamağını oluşturur. Öyküde önemli noktalar şu şekilde özetlenebilir:
- Belirtilerin (öksürük, nefes darlığı, göğüste baskı hissi, hışıltılı solunum) tekrarlayıcı olması
- Ataklar dışında bireyin kendini iyi hissetmesi
- Belirtilerin özellikle gece veya sabaha karşı olması
- Bireye özgü allerjen ya da iritanlar ile belirtilerin ortaya çıkması
- Egzersiz sonrası öksürük ya da hışıltılı solunum olması
- Soğuk algınlığının “göğsüne iniyor” olması
- Belirtilerin kendiliğinden ya da uygun astım tedavisi ile düzelmesi
- Ailesinde astım veya allerjik hastalık öyküsünün bulunması
Astım tanısı oldukça kolaydır, iyi bir anamnez vefizik muayene en önemli yöntemdir. Astımhastalığını ortaya çıkarabilecek bir kan tahlili yoktur. Röntgen bulgularıgenellikle normaldir. Solunum fonksiyonu cihazları ile nefes ölçümleri(ilaçlı-ilaçsız) yapılarak tanı kesinleşebilir veya hastalığın ağırlığıbelirlenebilir. Tanı ne kadar erkenkonulursa takip-tedavi de o kadar kolaylaşacaktır.
Ensefalit
Ensefalit veya beyin iltihabı, beynin akut enflamasyonudur. Menenjit ile birlikte ise meningoensefalit olarak isimlendirilir.
Şiddetli baş ağrısı, ense sertliği ve ateş gibi belirtilerle başlar. Bu hastalığa kabakulak, herpes simplex, influenza, enfeksiyoz hepatit ve enfeksiyoz mononükleoz gibi virüsler neden olurlar. Kuduz virüsünün neden olduğu ensefalit ise öldürücüdür. Bu hastalığa, bakteriye rastlanmadığı göz önünde tutularak, cerahatli menenjitten ayırmak için aseptik menenjit adı da verilir. Teşhis için alınan beyin omurilik sıvısında, glikoz, normal hücreler yani lenfositler ve albüminin artmış olduğu görülür.
Lenfositler çok arttığı için lenfositik koriomenenjit adı verilen bir viral menenjit tipi daha vardır ki, grip gibi, salgın olarak görülür. Bu gibi vakalarda baş ağrısı, ateş, ense sertliği gibi menenjit belirtileri hafif olarak vardır. Hastalık genellikle 1-2 haftada semptomatik tedavi ile iyileşir.
Tedavide antiviral ve ağrı kesici, ateş düşürücü ilaçlar kullanılır. Komada gibi baygın yatan hastalar hastanede bakıma alınır, kas kasılmaları şeklinde görülen konvülsiyonların hastaya zarar vermemesine çalışılır.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
Down Sendromu
Down sendromu, trizomi 21, mongolizm veya up sendromu; genetik düzensizlik sonucu insanın 21. kromozom çiftinde fazladan bir kromozom bulunması durumu ve bunun sonucu olarak ortaya çıkan genetik bir bozukluktur. Down sendromu, bireyin 1 yaşından daha uzun süre yaşayabildiği tek otozomal trizomi’dir.
Down sendromu vücutta yapısal ve fonksiyonel değişiklikler ile karakterize edilir. Vücuttaki küçük ve büyük farklılıkların kombinasyonu yapısal olarak sergilenir.
Down sendromu sık sık zihinsel kavramadaki bozukluklar ve fiziksel gelişimin tipik yüz görünümü gibi farklı olmasıyla ilişkilendirilir. Çoğunlukla hafif veya orta seviyeli öğrenme güçlüğü gibi sorunlar taşır.
Down sendromu gebelik sırasında ya da doğumda tanımlanabilen bir rahatsızlıktır. Down sendromuna her 800 ile 1000 doğumda 1 oranında rastlanır; istatistikler anne yaşının artışıyla bu oranın yükseldiğini göstermiştir, diğer etkenlerin payı küçüktür.
Down sendromunun tipik yüz siması, normal kromozom sayısına sahip olan bazı insanlarda da görülebilir. Ancak Down sendromunda buna ek olarak; el ayasında çift yerine tek derin olarak bulunan avuç içi çizgisi, epikantik katlanmanın neden olduğu badem biçimli göz, palebral yarık, düşük kas tonusu, ayak baş parmağıyla ikinci parmak arası daha büyük bir boşluk ve sarkık dil morfolojisi görülebilir. Bu semptomların hepsi görülecek diye bir kural yoktur, bazıları olup bazıları olmayabilir. Down sendromunun sağlığa getirdiği sorunların başında ise konjenital kalp defektleri ve kalp yetmezliği riskleri, gastroözafagal reflü hastalığı, tekrarlayan kulak enfeksiyonları, obstrüktif uyku apnesi ve tiroid bozuklukları riskleri sayılabilir.
Çocukluğun erken dönemlerinde sağlanacak olan aile ve tıp desteği ile erken müdahale sayesinde Down sendromlu insanlar destekle toplumla bütünleşik bir hayat kurabilirler.
Down Sendromu ilk kez İngiliz hekim John Langdon Down tarafından 1866’da sistematik bir şekilde sınıflandırılmış ve sendrom olarak tanılanmıştır. Sendrom, doktorun ismi olan “Down sendromu” olarak söylenmeye başlamıştır. 1959’da Jérôme Lejeune tarafından 21. kromozomun trizomisi olduğu tanımlanmıştır.
Bu bebekler doğduklarında farklı bir yüz görünümleri vardır. Başları ufak, artkafa yassı, ense kısa ve geniştir. Burun kökü yassı, kulaklar kafada normalden düşük bir seviyede durur ve gözler birbirinden ayrık ve çekik görünür. (Bu görünüm Moğol ırkına benzetilerek mongolizm olarak da ifade edilir.) Dil, normal konuşmayı önleyecek kadar genişlemiştir. Ensede genellikle boğumlar vardır. Bu bebeklerin tonusları (vücut gerginliği) düşüktür. Geniş el, kısa ve tombul parmak ve sıklıkla avuç içlerinden birinde ya da ikisinde “Simian çizgisi” denilen tek bir çizgi vardır. Ellerin serçe parmakları genellikle içe doğru kıvrımlıdır. Vücut kısa ve tıknazdır. Çocukluk dönemlerinde solunum hastalıkları, kalp bozukluklarına rastlanabilir. Yaşam süreleri geçmiş yüzyılda düşük seyretmişken günümüzde gelişen tıp ve iyi bakım sonucunda bu yaş ortalama Down sendromlu kişi ömrü 50 yaş civarında seyretmektedir.
Down sendromunun getirilerinden biri de hafif ila orta düzey arasında değişebilen zeka geriliğidir; bu oran Mozaik Down sendromunda (açıklaması aşağıda) 10-30 oranında yukarıdadır.
Yenidoğan bulguları; beyin sapı (özellikle pons) hipoplazisi, fontaneller açık, hipotoni (Moro refleksi güçsüz), eklemlerde gevşeklik, boyun kalın-kısa, ense derisi kalın, basık yüz, orbitalar düz, gözler çekik, epikantus, kulak kepçesi anomalileri, pelvis displazisi, el parmaklarında duruş anomalileri ve konjenital kalp defektleridir.
Oyun-okul çocukları ve Erişkin bulguları; mikrosefali, brakisefali, hipertelorizm, çekik göz kapakları, epikantus, strabismus, katarakt, displastik-lobülsüz kulaklar, basık yüz, yüz orta bölüm hipoplazisi, kafatası-yüz sinüsleri hipoplazisi/aplazisi, ağız açık, dilde oluklar (skrotal dil), yarık dudak, yarık damak, sert damak kısa, dar çene yapısı, maloklüzyon, alveol kretleri kalın (üstçene lateral), dişlerin gelişmesinde gerilik, dişlerin sürmesinde gecikmeler, sürekli dişlerde hipodonti, hipodonti+süpernümerer diş (hipohiperdonti), mine hipoplazisi, taurodontism, periodontal patolojiler, parotis yetersizliği (hipoplazi), iskelet yaşı geriliği, toraks anomalileri, umblikal herni, reflü, gluten duyarlılığı (çölyak), duodenum ve anüs atrezisi, küçük penis, inmemiş testis, kısa ve yayvan eller, brakidaktili, serçe parmak kısa, avuçiçinde tek enine çizgi (simian line), eklemlerde gevşeklik, servikal vertebra eklemleşme sorunları, deride hiperkeratoz ve seboreik keratoz bulguları, lösemi riski, entelektüel yetersizlik, Alzheimer hastalığı riski, erişkinlerde serebrovasküler ataklar/felç, immun sistem aksamaları ve enfeksiyonlara duyarlılıktır.
Down sendromlu çocuklar genelde boy ve kilo açısından daha yavaş büyürler, daha yavaş öğrenirler, problem çözmede ve karar vermede diğer çocuklardan daha çok zorlanırlar. Zeka seviyeleri normalden düşük olarak kalır. Ancak iyi ve erken başlanan eğitimle zeka seviyelerinde anlamlı yükselmeye rastlanır. Down Sendromlu çocuklar iyi bir eğitimle normal birey şeklinde hayatlarını sürdürebilirler. İmkân tanındığında meslek edinebilirler. Kendi yaşamlarını idame ettirebilecek seviyeye ulaşabilirler. Fizik tedavi, özel eğitim ve dil terapisine ihtiyaç duyulur. Bunlar için planlı ve programlı bir şekilde profesyonel yardım almak gerekir.
Down sendromlu çocuklar kendi aralarında farklılıklar gösterebilirler, bu yüzden çocuğun ihtiyaçlarına uygun bir programla özel eğitim, beraberinde sosyal ve duygusal gelişimi, bilişsel gelişimi ve motor gelişimi desteklenir.
Fizik tedaviye Down sendromlu bebeklerde iki aylıkken başlanmalıdır. Egzersizler fizyoterapist bakımında yapılmalı ve günlük programlarla evde aile tarafından uygulanmalıdır. Düzenli kontrollerle duruma göre tedavi desteklenir. Çocuklarda yüz kasları gevşektir. Fizik tedavi süresince kas gücü ve motor becerilerinin yanı sıra, algılama becerisi de programa dahil edilerek desteklenmelidir.
Down Sendromlu çocuklarda konuşma geç gelişir. Erken dönemde başlanan dil terapisi ile ortalama 2-3 yaşında konuşma başlayabilir. Nadir rastlansa da bazıları çok geç konuşurlar. Hiç konuşamayan sayısı ise oldukça azdır.
Sağlıklı bir insanın vücudundaki her hücrede 46 tane kromozom vardır. Oysa Down sendromlu bebeklerin hücrelerinde toplam 47 kromozom bulunur. Karyotipleri 47, XX+21 (dişi) ya da 47, XY+ 21 (erkek) şeklinde gösterilir. Yani fazladan bulunan kromozom vücut kromozomlarının yanında bulunur. Bu kromozom fazlalığının neden kaynaklandığı tam olarak bilinmese de, 35 yaşından sonra doğum yapan kadınların çocuklarında görülme olasılığı yüksektir. Bunun nedeni kromozom ayrılmalarının ileri yaşlarda daha düzensiz olmasından kaynaklanmaktadır. Bununla beraber, hücre bölünmesi sırasında meydana gelen ayrılmamalar da bu hastalığın sebeplerinden olabilir.
Down sendromunun epidemiyolojisi her canlı 800-1000 doğumda 1 Down sendromlu doğum oran olduğunu göstermiştir.
Down sendromu Trizomi 21 (47, XX,+21); mayoz bölünme sırasında meydana gelen ayrılmama durumuyla ortaya çıkan fazla 21. kromozomun sebep olduğu Down sendromu tipidir. Yumurta ya da spermde bulunan fazla 21 ile bir gametde toplam 24 kromozom bulunur. Down sendromunun yaklaşık %95’ini kapsayan en çok görülen tipidir.
Mozasizm, Trizomi 21’in vücut hücrelerinin bazılarında görülmesi, bazılarında ise görülmemesi durumudur. Karyotip (46,XX/47,XX,+21) şeklinde gösterilip, hastalık “Mozaik Down Sendromu” olarak adlandırılır. Hastalık, mozaismin yoğunluğuna göre farklı seyredebilir. Trizomi 21 oranı ne kadar çok ise, çocuk Down sendromu özelliklerini o kadar çok gösterir. Mozaik Down sendromu, %1-2 oranında bir yere sahiptir.
Down sendromunda fazla 21. kromozom bazen Robertsonian tip translokasyon ile görülür. Burada genellikle 21. kromozomun uzun kolu başka bir kromzoma bağlanır. Bu durumda karyotip 46, XX,t(14;21) şeklinde gösterilmekte fakat 14. kromozomda transloke olmuş bir 21. kromozom bulunmaktadır. Ya da izokromozom olarak da iki 21. kromozomun translokasyonu ile de Down sendromu 45, XX,t(21q;21q) şeklinde meydana gelebilir. Robertsonian tip translokasyon ile olan Down sendromları, toplam Down sendromunda %2-3’lük bir paya sahiptir.
Nadir olarak, 21. kromozomun duplikasyonu (kendini eşlemesi) ile de Down sendromu görülebilir. Burada 21. kromozom tam olarak bütün genleri taşımasa da, parça şeklinde görülür ve hastalığı tanımlar. Karyotip, (46, XX,dup(21q)) şeklindedir.
Down sendromu gebelikte tanınabilen bir genetik farklılıktır. İkili tarama testi, üçlü tarama testi, ultrasonografi ve diğer bazı tanı yöntemleri ile Down sendromundan şüphelenilen gebeliklerde ileri tetkikler yapılır. Özellikle ikili test sayesinde, doğru ölçülen bir ense kalınlığı ve burun kemiği ile birlikte Down sendromlu bebeklerin %93’ünü tespit etmek mümkündür. Bu oran üçlü, dörtlü ve ardaşık testlerde % 75-80 dolaylarındadır.
CVS veya amniyosentez ile kesin tanı konur. Down sendromu saptanmışsa aileye ayrıntılı genetik danışmanlık verilir. Günümüzde geçerli olan uygulamada anne-babanın aile bütünlüğüne ve kişisel kararlara saygı çerçevesinde, bu tanıyı ileten hekimin gebeliğin devamı veya sonlandırılması konusunda yorumda bulunmaması gereklidir.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
Doğum Lekesi
Doğum lekeleri, yenidoğanların ciltlerinde yaygın olarak görülebilen, genellikle zararsız, renk değişikliklerine verilen genel isimdir. İsminin aksine, doğum lekeleri her zaman doğumda ortaya çıkmaz. Hemanjiomlar gibi bazı türleri haftalar sonra gelişebilir. Çoğu doğum lekesi türü ömür boyu kalıcıdır, ancak bazı türleri ilerleyen yaşla birlikte kaybolabilir.
Doğum lekeleri vasküler doğum lekeleri ve pigmente doğum lekeleri olarak iki ana kategoriye ayrılır. Vasküler doğum lekeleri kan damarlarıyla ilgili bir doğum lekesi türü iken, pigmente doğum lekeleri, cildin geri kalanından farklı renkte olan alanlardan meydana gelir.
Vasküler doğum lekeleri, doğumdan önce veya doğumdan kısa bir süre sonra cilt yakınında bulunan damarların bilinmeyen bir nedenden dolayı olması gerektiğinden farklı gelişmesi ve aşırı büyümesinden kaynaklanan, genellikle kırmızı renkli olarak görülen cilt lekeleridir.
Hemanjiom yaygın bir tür vasküler doğum lekesine verilen isimdir. Genellikle ağrısız ve zararsızdır. Ortaya çıkmasının nedeni kesin olarak bilinmemektedir. Doğum lekesinin rengi, bölgedeki kan damarlarının kapsamlı gelişiminden ve aşırı büyümesinden kaynaklanır.
Halk arasında çilek lekesi ya da izi olarak bilinen hemanjiom türleri, yani nevus vaskülaris, kapiller hemanjiom, veya hemanjiom simpleks vücudun herhangi bir yerinde görülebilse dahi en çok yüzde, kafa derisinde, sırtta veya göğüste görülür. Küçük ve sıkışık kan damarlarından oluşurlar. Doğum anında görülmese bile, doğumdan birkaç hafta sonrasında gelişebilir. Genellikle hızla büyürler, bir süre sabit bir boyutta kalırlar ve sonrasında azalırlar. Bu tür doğum lekeleri birçok vakada birey 9 yaşına geldiğinde ortadan kaybolur. Ancak hemanjiom bölgesinde ciltte hafif bir renk değişikliği veya buruşukluk kalabilir.
Kavernöz hemanjiomlar, yani iç hemanjiomlar ise çilek hemanjiomlarına benzemekle beraber, derinin daha derin tabakalarına yerleşmiş hemanjiomlara verilen isimdir. Kanla dolu kırmızı-mavi süngerimsi bir doku kütlesi olarak gözükebilirler. Bu lezyonlardan bazıları, genellikle çocuk okul çağına yaklaştıkça kendiliğinden ortadan kaybolur.
Şarap lekesi, yani nevus flammeus ise deri altından görülecek kadar genişlemiş kılcal kan damarlarından meydana gelen düz, mordan kırmızıya kadar farklı tonlara sahip olabilen doğum lekeleridir. Bu doğum lekeleri en çok yüzde ve boyunda meydana gelirler ve boyutları farklılık gösterebilir. Şarap lekeleri tedavi edilmedikleri sürece genellikle kalıcıdır ve zamanla kalınlaşıp koyulaşarak bireyde duygusal sıkıntıya neden olabilirler.
Yenidoğan bebeklerin yüzde 30 ila 50’sinde ise somon lekeleri adı verilen doğum lekeleri görülür. Bu izler, deriden görülebilen kılcal kan damarlarının genişlemesinden veya kümeleşmesinden kaynaklanır. En sık alın, göz kapakları, üst dudak, kaş arası ve boynun arkasında görülür. Bu izler genellikle bebeğin büyümesiyle kendiliğinden kaybolur.
Pigmente doğum lekeleri, doğumda mevcut olan cilt lekeleridir. Derinin kendi doğal rengini sağlayan pigmentlerin belirli bir alanda yoğunlaşması nedeniyle ortaya çıkabilir. Pigmente doğum lekelerinin meydana gelme nedeni kesin olarak bilinmemektedir. Bununla birlikte, cilt rengini belirleyen bir madde olan melaninin miktarı ve yeri, pigmente doğum lekelerinin rengini belirler. Pigmente doğum lekeleri kahverengi, siyah, mavimsi ya da mavi-gri renkler halinde gözlemlenebilir.
Moğol lekeleri genellikle mavimsi bir tondadır ve o bölgedeki bir çürük gibi görünürler. Yaygın olarak kalçada ve/ veya sırtın alt kısmında gözlemlenseler dahi, bazı vakalarda gövde ve kollar üzerinde çıktığı saptanmıştır. Bu doğum lekeleri en yaygın olarak koyu tenli veya siyahi bireylerde gözlemlenir.
Pigmente nevüsler yani benler ise cilt üzerinde genellikle ten rengi, kahverengi veya siyah renklerde doğumda mevcut olarak ortaya çıkan kabarık büyümelerdir. Her yüz kişiden yaklaşık biri bir veya daha fazla benle doğar. Benler, cilt hücrelerinin cilde yayılmak yerine bir küme halinde büyümesinden meydana gelir. Bu hücrelere melanosit denir ve cilde doğal rengini veren pigmenti oluştururlar.
Benler cildin herhangi bir yerinde tek başına veya gruplar halinde görünebilir. Benler, güneşe maruz kaldıktan sonra, gençlik yıllarında ve hamilelik sırasında kararabilir. Bazı vakalarda benler ömür boyunca kalıcıdır, bazı vakalarda ise kendiliğinden kaybolabilirler. Her durumda benlerin şekil ve büyüklüklerini takip etmek önemlidir, çünkü bu doğum lekelerinin boyutlarına bağlı olarak cilt kanseri olma riski biraz daha yüksektir.
20 santimetreden daha büyük konjenital nevüs türlerinin, daha küçük konjenital nevüs türlerine göre cilt kanserine dönüşme riski daha yüksektir. Bu sebeple tüm konjenital nevüsler bir sağlık hizmeti sağlayıcısı tarafından muayene edilmeli ve doğum lekesindeki herhangi bir değişiklik rapor edilmelidir.
Sütlü kahve lekeleri, yani cafe-au-lait lekeleri ise genellikle oval şekilli, açık ten rengi veya açık kahverengi tonlarında gözlenen doğum lekesi türüdür. Yaygın olarak doğumda ortaya çıkan sütlü kahve lekeleri, bireyin hayatının ilk birkaç yılında da gelişebilir. Sütlü kahve lekeleri normal bir doğum lekesi türü olabileceği gibi, bir bozuk paradan daha büyük ebattaki bir lekenin nörofibromatozise, yani sinir dokularında anormal hücre büyümesine neden olan genetik bir bozukluğa veya başka durumlara bağlı olarak bir ya da birkaç tane şeklinde ortaya çıkması mümkündür.
Vasküler doğum lekeleri doğumdan önce, veya doğumdan kısa bir süre sonra ciltte gelişen izler şeklinde görülür. Kırmızı deri döküntüleri veya lezyonları, deride kan damarlarına benzeyen izler, kanama ve ciltte olası yarılmalar vasküler doğum lekelerinin yaygın semptomları arasındadır.
Pigmente doğum lekelerinin boyutları ilerleyen yaşla birlikte artabilir, özellikle güneşe maruz kaldıktan sonra ve gençlik yıllarında hormon seviyeleri değiştikçe renkleri değiştirebilir, kaşıntılı hale gelebilir ve bazen kanamaya neden olabilir.
Birçok vakada, herhangi bir sağlık uzmanı cildin görünümüne göre vasküler veya pigmente doğum lekelerini kolaylıkla teşhis edebilir. Ancak daha derinde oluşan ve hemen gözlemlenemeyen doğum lekelerinin varlığı MRI, ultrason, CT taramaları veya cilt biyopsisi gibi görüntüleme ve laboratuvar testleriyle doğrulanabilir.
Normal şartlar altında vasküler veya pigmente doğum lekelerini önceden önlemenin bilinen bir yolu yoktur. Doğum lekesi olan kişiler, daha ağır komplikasyonların gelişmesini önlemek için açık havadayken mutlaka kaliteli bir güneş kremi kullanmalıdır.
Pigmente doğum lekelerinden kaynaklanan bazı komplikasyonlar, doğum lekesinin özellikle belirgin olduğu vakalarda psikolojik etkileri içerebilir. Bunun yanı sıra pigmente doğum lekeleri cilt kanseri riskini artırabilir. Bu sebeple bir nevüsün veya diğer benzeri cilt lezyonlarının renginde, boyutunda veya dokusunda meydana gelen değişiklikler mutlaka bir doktor tarafından kontrol edilmelidir. Doğuştan var olan herhangi bir doğum lekesinde ya da başka bir cilt lezyonunda herhangi bir ağrı, kanama, kaşıntı, iltihaplanma veya ülserasyon gözlemlenirse, derhal doktora başvurulmalıdır.
Somon lekeleri ve çilek hemanjiomları gibi vasküler doğum lekeleri birçok vakada geçicidir ve tedavi gerektirmez. Kalıcı lezyonların görüldüğü durumlarda, kozmetik kullanımı doğum lekesinin gizlenmese yardımcı olabilir.
Ağızdan ya da damar yoluyla kullanılan ilaçlar, hızla büyüyen ve görmeyi veya hayati dokuların gelişmesini engelleyen bir hemanjiomun boyutunu azaltabilir. Bazı vakalarda çeşitli oral ilaçlar da deneysel olarak başarılı bir şekilde kullanılmıştır.
Bir dermatolog ya da cerrah tarafından gerçekleştirilen lazer tedavisi yüzde görülen şarap lekelerini bütünüyle ortadan kaldırabilir veya önemli ölçüde hafifleterek onları daha az görünür hale getirebilir. Bu tür tedavi, bir dermatolog veya cerrah tarafından yapılır.
Mukavemet için modüle edilebilen yüksek yoğunluklu ve atımlı sarı lazer demetleri kullanılır. Bu tür doğum lekelerinin tedavisi, oluşabilecek psikososyal sorunları önlemeye yardımcı olabilir.
Lazer tedavisinin en başarılı sonuçları genellikle bebeklik döneminde başlayarak sağlansa dahi, daha büyük çocuklarda ve yetişkinlerde de kullanılabilir. Genellikle birkaç tedavi seansı gerçekleştirilmesi gerekir.
Lazer tedavileri birey için rahatsız edici ve acı verici olabilir ve lokal anestezi gerektirebilir. Genellikle kalıcı sonuçlar üretirler. Tedavinin uygulandığı bölgede geçici şişlik veya morarma olabilir. Diğer kalıcı vasküler doğum lekeleri ise kriyoterapi yani dondurma, lazer cerrahisi ve cerrahi müdahale gibi yöntemlerle tedavi edilebilir:
Beta blokerler, yüksek tansiyonu tedavi etmek için kullanılan oral ilaçlardır. Propranolol, hemanjiomların boyutunu veya görünümünü azaltmak için de kullanılabilen bir tür beta blokerdir. Kan damarlarını daraltarak ve kan akışını azaltarak çalışır. Bu hemanjiomun yumuşamasına, solmasına ve küçülmesine neden olur.
Ağızdan alınabilen veya doğrudan doğum lekelerine enjekte edilebilen anti-enflamatuar ilaçlar da doğrudan kan damarlarında çalışırlar ve doğum lekesinin boyutunu küçültmeye yardımcı olurlar.
Çoğu durumda, pigmente doğum lekeleri için bir tedavi uygulanmasına gerek yoktur. Bununla birlikte, doğum lekelerinin tedavi gerektirdiği vakalarda, uygulanacak bu tedavi doğum lekesinin türüne ve ilgili koşullara göre değişir.
Bireyin görünümü ve benlik saygısını etkileyen, büyük veya çok belirgin nevuslar yani benler özel kozmetikler yardımıyla kapatılabilir. Bunun yanı sıra eğer görünümü etkiliyorsa veya kanser riski artmışsa, benler cerrahi müdahale ile alınabilir.
Tedavi gereken vakalarda genellikle çocuklar okul çağına gelene kadar doğum lekeleri tedavi edilmez. Bununla birlikte doğum lekeleri istenmeyen semptomlara yol açarsa veya görme veya nefes alma gibi hayati işlevleri tehlikeye atarsa daha erken tedavi edilebilir.
Çoğu doğum lekesi zararsızdır ve çıkarılması gerekmez. Bazı doğum lekeleri ise görünüşlerinden dolayı huzursuzluğa neden olabilir. Hemanjiomlar veya benler gibi diğer doğum lekeleri türleri ise cilt kanseri gibi bazı ciddi tıbbi durumlar için risk artışına yol açabilir. Bu doğum lekeleri bir uzman dermatolog tarafından izlenmelidir.
Bazı doğum lekeleri ise cerrahi olarak çıkarılma yoluyla başarılı bir şekilde tedavi edilebilir. Bunlar, etraflarını saran sağlıklı dokuya zarar verebilecek çok derin hemanjiomları içerir. Bazı büyük benlerin de alınması mümkündür.
Doğum lekesinin çıkarılması tipik olarak ayakta tedavi şeklinde gerçekleştirilir ve bir hastaneden ziyade bir dermatoloğun ofisinde tamamlanabilir. Bu müdahale sürecinde doktor lokal anestezi uyguladıktan sonra doğum lekesini çıkarmak için küçük bir neşter kullanır. Doğum lekesinin büyük olduğu vakalarda leke birkaç randevu boyunca bölümler halinde çıkarılabilir.
Doku genişletme ise bazen doğum lekelerinin cerrahi olarak çıkarılmasıyla geride kalan yara izini azaltmak için kullanılan başka bir cerrahi tekniktir. Doğum lekesinin yanında bulunan sağlıklı cildin altına balon yerleştirilmesini gerektirir. Bu sayede yeni, sağlıklı cilt bir tür örtücü kanat olarak büyümeye başlar. Bu kanat, daha önce doğum lekesinin bulunduğu alanı kapatmak için kullanılır ve balon daha sonra kaldırılır.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
Çölyak Hastalığı
Çölyak hastalığı (ya da Gluten Enteropatisi); bağırsaklardaki besin emilimini sağlayan villus denilen yapıların bozulmasına sebep olan ve dolayısıyla da yiyeceklerdeki besinin emilmesini engelleyen ve ince bağırsakta hasarlar oluşturan bir sindirim sistemi hastalığıdır.
Küçük çocuklarda kusma, ishal, karın şişliği, iştahsızlık, kilo alamama ve boy uzamasında yavaşlama gibi tipik belirtilerle ortaya çıkabileceği gibi daha ileri yaşlarda sadece kansızlık, boy kısalığı, kemik zayıflığı ve nedeni bilinemeyen karaciğer hastalığı şiddetli karın ağrıları gaz problemleri gibi çok değişik belirtilerle de kendini gösterir.
Çölyak hastası olan kişiler buğdayda, arpada, çavdarda ve kesin olmamakla birlikte, yulafta bulunan ve gluten olarak adlandırılan bir proteine tahammül edememektedir. Eğer glutenli bir ürün tüketirlerse karın ağrıları olabilir Çölyaklı hastalar gluten içeren yiyecekler yediklerinde, onların bağışıklık sistemleri bunu ince bağırsaklara zarar vererek yanıtlar. Özellikle çok küçük ve parmak şekline benzeyen villus olarak adlandırılan ince bağırsaktaki emilimi sağlayan yapılar kaybolur (düzleşir ve görevini yapamaz hale gelir).
Yiyeceklerdeki besinler bu villuslardan geçerek kan dolaşımı içine emilirler. Villuslar olmadan kişi; ne kadar yiyecek yerse yesin; beslenemez.
Vücudun kendi bağışıklık sistemine zarar vermesinden dolayı çölyak hastalığı oto-immün sistem rahatsızlığı olarak düşünülmektedir. Bununla birlikte, yiyeceklerin emilememesinden dolayı sindirim rahatsızlığı olarak da sınıflandırılabilmektedir.
Çölyak hastalığının kesin tanısı ancak deneyimli bir gastroenterolog tarafından yapılacak kan tahlilleri ve ince bağırsak biyopsisi ile tanımlanabilir.
Çölyak hastalığı genetik bir hastalıktır, yani ailevi kalıtım söz konusudur. Bazen hastalık bir ameliyat, çocuk doğumu, hamilelik, viral enfeksiyon ya da şiddetli duygusal stresten sonra tetiklenebildiği gibi ilk seferde de aktif olabilir. Hastalık yaşamının herhangi bölümünde ortaya çıkabilmektedir. Çölyak kimi kişilerde çocukluk, kimilerinde ergenlik, kimilerinde ise orta yaş grubunda ortaya çıkabilmektedir.
Tanı konulduktan sonraki aşamada uyulması gereken tek tedavi yöntemi ise size uzman hekim tarafından önerilen gluten içermeyen besinlerle beslenmektir. Gluten buğday, arpa, çavdar ve yulafta bulunduğu için bu gıdalardan ömür boyu uzak durmak gereklidir.
Çölyaklı kişiler normal ekmek, makarna, pasta, börek, bisküvi ve benzeri çok sayıda gıdayı yememek durumundadır. Mısır unu, pirinç unu, soya unu, patates unu gibi maddeler gluten içermediği için rahatça tüketilebilir. Çölyak hastaları gluten unundan yememelidir.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
Çocuklarda Sinüzit
Sinüsler burnun etrafında, toplam sayısı yaklaşık 8-10 olan, dört tarafı kemikle çevrili boşluklar olarak tarif edilir. Bu boşlukları kaplayan mukoza örtüsünde meydana gelen iltihaplanma, şiddetli ağrılara yol açabilir. İltihaplanma tedavisi gelişen teknolojik cihazlar sayesinde medikal ve cerrahi yöntemlerle tedavi edilerek kısa sürede iyileşme sağlanabilir.
Sinüs boşlukları burunda, “ostiomeatal kompleks” adı verilen bölgeye açılır. Bu bölge yapı olarak burnun en dar yerlerinden biridir. Ayrıca burunda meydana gelen enfeksiyonlardan doğrudan etkilenir. Sinüslerde her gün 0.5-1 litre arasında salgı üretilir.
Bu salgı da sinüs mukozası üzerinde gözle görülmeyen ve “silya” adlı küçük tüyler tarafından, “ostium” olarak tanımlanan deliklere süpürülür. Oluşan salgı, vücudun bağışıklığında büyük rol oynar.
Ancak ostiomeatal komplekste meydana gelen sorun nedeniyle sinüsün burna açılan kapısı kapanırsa, salgı dışarı atılamaz ve içeride birikir. Bu nedenle silyaların hareketi durur, mikropların ve virüslerin kolayca üreyebileceği bir ortam oluştuğu için de sinüzit meydana gelir.
Sinüzit oluşumunu etkileyen en önemli faktörler arasında yer alanlar; çok sık üst solunum yolu enfeksiyonları, burun kemiği veya kıkırdağın eğri olması, burun eti, burun bölgesindeki tümörler, sinüs kanallarının tıkalı olması, bağışıklık sisteminin düşük olması, alerji, geniz eti, sigara içmek veya içilen ortamlara maruz kalmak ve hava kirliliği gibi sebeplerdir.
Özellikle çocukların sigara içilen ortamdan uzak tutulması gereklidir. Sigara içilen ortamdan sonra çocuklarda sinüzite neden olan en önemli etmenler ise hava kirliliği ve geniz etinin büyümesidir.
Her yaşta görülen bu rahatsızlık, çocukluk döneminde daha farklı ortaya çıkabilmektedir. Geniz eti, çocuklukta sinüzite yol açan sebeplerin başında gelir. Burnun havalanmasını bozduğu için içeride mikrop üremesini kolaylaştırır. Bu nedenle geniz eti ve bademcikler sık sık iltihaplanır.
Ayrıca bağışıklık istemi zayıf çocuklarda sinüzite daha sık rastlanır.
Çevresel etkenler de sinüzite neden olur. Soğuk ve nem, bu rahatsızlığı doğrudan etkiler. Islak saçla yatılması ya da dışarı çıkılması, aşırı miktarda jöle kullanımı gibi etkenler sinüzit oluşumunu kolaylaştırır. Çocuklarda ise yaşadıkları ortamda sigara içilmesi, fazla miktarda parfüm kullanılması ve havanın çok kuru olması da bu etkenler arasında yer alır.
Her baş ağrısı sinüzit olarak değerlendirilmemelidir. Baş ağrıları farklı sebeplere veya strese bağlı olarak da gelişebilir. Sinüzit kısa sürede tedavi edilmesi gereken sinsi hastalıkların başında yer almaktadır.
Sinüzite bağlı sebepler aşağıdaki gibi sıralansa da bazen sadece muayene ile teşhisi konulabilir. Sinüzit belirtileri arasında; uzun süre devam eden grip veya nezle, göz ve yüz çevresinde zonklayıcı ve geçmeyen bir ağrı, gözlerde basınç hissi, burun tıkanıklığı, geniz akıntısı, burun ve genizden sarı yeşil renkli akıntı, boğaz ağrısı, ağız kokusu, koku ve tat almada bozulma, hafif ateş, halsizlik ve adaptasyon güçlüğü, uzun süre geçmeyen inatçı öksürük, iştahsızlık, öksürük, bulantı ve kusma sayılabilir.
Hastalığın tanısı için hekim önce hastanın öyküsünü dinler. Erişkin bireylerde endoskopi cihazının yardımıyla sinüsten gelen salgının iltihabi mi, yoksa alerjik mi olduğuna bakılır. Ancak gerek endoskopi, gerekse BT çekimini çocuklara uygulamak pek mümkün olmaz. Çocukların sabit durabilmesi için anestezi gerektiğinden bu tanı araçları pek tercih edilmez.
Sinüzit tanısı şikayetlere, geniz akıntısı ve burun akıntısı yoğunluğuna bakılarak konulur. Sinüzit, görülme ve iyileşme sıklığına göre çeşitli türlere ayrılır. Başlangıcından itibaren dört haftada iyileşen türüne “akut sinüzit”, 4-12 haftada iyileşen türüne “subakut sinüzit” denilir. Daha uzun sürede iyileşenler ise “kronik sinüzit” olarak tanımlanır.
Sinüsler bulundukları yer nedeniyle göz, göz sinirleri, büyük damarlar, beyin ve hipofîz gibi önemli yapılara komşudur. Çok ince kemiklerle çevrili bu boşluklarda sinüzit tedavisi için uygulanan cerrahi yöntemlerde, söz konusu yapılara zarar verme riski de bulunur.
Navigasyon cerrahisi olarak tanımlanan yöntemde ise cerrah, adım adım yapılan tüm işlemleri ve hangi bölgede olduğunu görür, beklenmeyen bir problem oluştuğunda anında fark eder.
Sinüzit ameliyatı için çocuklarda 13 – 14 yaş ve sonrası tercih edilir. Çocuklarda yüz gelişiminin tamamlanması, burundaki yapıların dar ve küçük olması nedeniyle ameliyatın çok küçük yaşlarda yapılması önerilmez. Sinüzit ameliyatı göz ve sinirlere yakın olması sebebiyle dikkatli ve sınırlı yapılması gereken bir süreçtir. Yüz gibi anatominin zor olduğu vakalarda navigasyon BT gibi yol gösterici cihazlar kullanılabilir.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
Akdeniz Anemisi (Beta Talasemi)
Beta talasemi anne ve babadan çocuklara kalıtsal olarak geçen, önlenebilir bir kan hastalığıdır. Türkiye’nin de içinde olduğu Akdeniz ülkelerinde önemli bir halk sağlığı sorunudur. Taşıyıcıların saptanması, genetik danışma ve doğum öncesi tanı konabilmesiyle engellenebilir bir hastalık olmasına rağmen, dünyada her yıl en az 365.000 talasemi hastası doğmakta ve tedavi görmektedir. Türkiye’de yaklaşık 1.300.000 talasemi taşıyıcısı ve 4.500 kadar talasemi hastası vardır.
Beta talasemi hastalığı ağır, tedavi düzgün sürdürülmezse yaşam süresini belirgin kısaltan ve yaşam kalitesini çok olumsuz etkileyen bir hastalıktır. Hastalığın tedavisi zordur ve maliyeti çok yüksektir. Talasemili bir hastanın yıllık tedavi maliyeti 10.000 dolar civarındadır. Bu nedenle, hastalıklı bireylerin doğmasını engellemek çok önemlidir ve gerekli koruyucu önlemlerin alınması devlet tarafından da desteklenmektedir.
Kanımızda kırmızı kan hücreleri içinde yer alan hemoglobin, dokular için gerekli olan oksijeni taşır. Hemoglobin molekülünün hem ve globülin olmak üzere iki kısmı vardır. Sağlıklı bir kişide globin proteini iki çift polipeptid zincirinden oluşur. Polipeptid zincirlerine göre erişkin bir kişinin eritrositlerinde 3 ayrı tipte hemoglobin bulunur:
- Hemoglobin A: Globin parçası 2 alfa, 2 beta polipeptid zincirinden yapılmıştır. Total hemoglobinin %96-98’ini içerir.
- Hemoglobin F: Globin parçası 2 alfa ve 2 gama polipeptid zincirinden yapılmıştır; total hemoglobinin %1’inden azını kapsar.
- Hemoglobin A2: Globin parçası 2 alfa ve 2 delta polipeptid zincirinden yapılmıştır, total hemoglobinin %2-3’ünden azını içerir.
Hemoglobin yapımı genlerin kontrolü altındadır ve ailesel, genetik bir defekt sonucu hemoglobini oluşturan globin zincirlerinden birinin yapımında yetersizlik veya bozukluk oluşursa talasemi ortaya çıkar. Globin zincirlerinden hangisi sentezlenemiyorsa veya hangisinin sentezi azalmışsa talasemi onun adıyla anılır. Örneğin beta globin sentezindeki değişiklik beta talasemi hastalığına, alfa globin sentezindeki değişiklik alfa talasemiye neden olur. Beta talasemide hemoglobin yapısındaki bozukluk sonucu kırmızı kan hücreleri hızla yıkılır ve bunun sonucunda anemi, yani kansızlık ortaya çıkar.
İnsanlarda bir özelliğe ait genlerden iki adet bulunur, biri anneden, diğeri babadan geçer. Beta talasemi için anne ve babadan geçen globin geni normalse çocuk normal, biri değişikliğe uğramışsa çocuk taşıyıcı, ikisi de değişikliğe uğramışsa çocuk hasta olur.
Bir beta talasemi taşıyıcısı, taşıyıcı olmayan normal bir kişi ile evlenirse doğacak her bir çocuk için %50 taşıyıcı, %50 normal olma olasılığı vardır. Bu durumda hastalık ortaya çıkmaz, korkulacak bir durum yoktur; ancak çocuklarda taşıyıcılık olup olmadığı araştırılır. Taşıyıcı olanların ileride sağlıklı çocukları olması için gerekli bilgi verilir, taşıyıcı biri ile evlenirse çocuklarında hastalık olabileceği anlatılır.
Bir toplumda taşıyıcılık oranı ne kadar yüksekse rastlantısal olarak iki taşıyıcının evlenme ve hasta çocuk sahibi olma olasılığı o kadar yüksektir. İki taşıyıcının evlenmesi sonucunda her bir çocuk için %25 oranında hastalıklı doğma, %50 taşıyıcı olma ve %25 normal doğma ihtimali vardır. Özellikle akraba evliliklerinde hastalıklı çocuk doğma riski yüksektir, bu kişilerin evlilik öncesi gereken tetkikleri yaptırmaları çok önemlidir.
Ülkemizde beta talasemi taşıyıcılığı sıklığı %2,1 dolayındadır. Bu sayı farklı bölgelerde artmakta, taşıyıcılık sıklığı %13’e kadar yükselmektedir (Antalya %13, Edirne %6,4, Urfa %6,4, Aydın %5,1, Antakya %4,6, İzmir %4,8, Muğla %4,5, İstanbul %4,5). Akdeniz, Ege ve Trakya bölgeleri taşıyıcılığın yüksek olduğu bölgelerdir.
Hasta veya taşıyıcı olduğu bilinen ailelerde tarama sonucu veya kansızlık nedeniyle getirilen çocuklarda tanı konur. Taşıyıcı kişiler hafif kansızdır, demir tedavisinden yarar görmezler. Tam kan sayımının iyi değerlendirilmesi ve hemoglobin elektroforezi yapılmasıyla tanı kolayca konur. Hasta olanlarda ağır kansızlık vardır; anne, baba ve çocuğun tam kan sayımı, hemoglobin elektroforezi ve genetik tetkikleri yapılarak kesin tanı konur.
Beta talasemi klinik olarak 4 şekilde görülür:
- Talasemi major (Ağır hasta tipi): Anne ve baba taşıyıcıdır, çocuğa geçen iki globin geni de defektlidir. Genellikle bebek 6 aylık olduğunda ağır bir kansızlık ortaya çıkar ve hayatın ilk 4-12 ayında tanı konur. Halsizlik, solukluk, iştahsızlık, huzursuzluk, karaciğer, dalak büyümesi sonucu karın şişliği, kemiklerde genişleme ve incelme, burun kökü basıklığı, alın ve diğer yüz kemiklerinde çıkıntı ile anormal yüz görünümü ortaya çıkar. Laboratuvar tetkiklerinde ortalama eritrosit hacmi ve ortalama eritrosit hemoglobin miktarları azalmıştır; ağır bir anemi vardır. Hemoglobin düzeyi 7 g/dl’nin altındadır. Hemoglobin elektroforezinde hemoglobin A hemen hemen yoktur ve yerini hemoglobin F almıştır. Hemoglobin A2 normal, düşük veya hafif artmış olabilir. Bu hastalar hayatları boyunca düzenli tedavi görmek zorundadırlar.
- Talasemi intermedia (Orta ağır hasta): Anne ve baba taşıyıcıdır, çocuğa geçen iki beta globin geni de defektlidir ancak talasemi majordan farkı genlerdeki değişim daha hafif bir klinik tabloya yol açan tiptedir. Klinik daha ılımlıdır, kansızlık daha hafiftir. Hemoglobin düzeyi 7-10 g/dl arasındadır. Hastalar genellikle düzenli kan transfüzyonu gereksinimi duymazlar.
- Talasemi minör (Talasemi taşıyıcılığı): Bu kişilerin hafif derecede kansızlık dışında sorunları olmaz. Laboratuvar tetkiklerinde hemoglobin değeri hafif düşüktür, ortalama eritrosit hacmi ve ortalama eritrosit hemoglobin miktarları azalmıştır. Demir eksikliğinden farklı olarak eritrosit sayıları normal veya artmıştır. Hemoglobin elektroforezinde hemoglobin A2 ve hemoglobin F hafif yüksektir. Talasemi taşıyıcılığı bir hastalık değildir ve tedavi gerektirmez. Talasemi taşıyıcılarında da bebeklik döneminde iyi beslenememe nedeniyle demir eksikliği gelişebilir. Bu nedenle demir eksikliği tanısı konan hastalar demir tedavisi sonrasında değerlendirilmeli ve birlikte bulunabilecek talasemi taşıyıcılığı atlanmamalıdır. Talasemi taşıyıcılarının büyük bir çoğunluğu bu hastalığı taşıdıklarını bilmezler ancak kendileri gibi taşıyıcı biri ile evlenip hasta bir çocuk sahibi olduklarında ya da tarama sonrasında öğrenirler.
- Talasemi minima: (Talasemi taşıyıcılığı): Bulgular talasemi minördeki gibidir, ancak hemoglobin elektroforezi normal saptanır, tanı gen analizi ile konur.
Beta talasemili hasta ömür boyu her 3-4 haftada bir kan desteğine ihtiyaç duyar. Talasemili hastanın hemoglobini 9,5 g/dl’nin üzerinde tutulmalıdır. Kansızlığı düzeltmek için verilen kan transfüzyonları vücutta demir birikmesine yol açar ve kalp, karaciğer, tiroid, pankreas ve dalak gibi organlarda hücre hasarına yol açar. Hastalarda kalp yetmezliği, şeker hastalığı, gelişme geriliği ve hormonal yetersizlik gibi problemler gelişir. Bunların gelişmemesi için demir birikimini önlemek amacıyla hastalara genellikle 3 yaş civarında özel bir pompa ile haftanın en az 5 günü, 8-12 saat süren deri altı infüzyonu ile verilen bir ilaç (desferrioksamin) başlanır. Son yıllarda ağızdan alınan tablet şeklindeki ilaçlar da doktorun uygun gördüğü hastalarda kullanılmaya başlanmıştır.
Talasemili hastalarda tam kan sayımı, kan demir düzeyi, kalp, karaciğer ve hormonal sistem düzenli olarak değerlendirilir; kan yolu ile bulaşan hastalıklara dikkat edilir. Yıllık kan tüketimi normalin 1,5 katını aşmışsa ileri yaşlarda dalak operasyonla çıkartılır. Dalağın çıkarılması kan ihtiyacını azaltır ancak kesin çözüm değildir.
Kemik iliği nakli hastalığı tamamen düzeltebilen bir tedavi yöntemidir. Özellikle iyi tedavi edilen, karaciğerde hasar oluşmamış hastalarda, doku tipi uygun sağlıklı kardeşten yapılan kemik iliği nakli başarılı olmaktadır. Ancak bazı olgularda kemik iliği nakli sırasında veya sonrasında çeşitli ciddi problemler ortaya çıkabilmekte veya nakil başarısızlıkla sonuçlanmaktadır.
Araştırmalara devam edilen gen nakli henüz hastalara uygulanmamaktadır.
Beta talasemili hastalarda verilen kanlarla demir birikmesi yanısıra barsaktan emilen demir miktarı da arttığından demirden zengin gıdalarla beslenmekten kaçınılmalıdır. Ancak bu durum talasemi taşıyıcıları için geçerli değildir; talasemi taşıyıcılarında gereksinimin arttığı durumlarda demir eksikliği anemisi de gelişebilmektedir.
Beta talasemili hastalar içinde düzenli kan transfüzyonu ve demir birikimi için tedavi uygulanan hastalar evlenip çocuk sahibi olabilirler. Beta talasemi hastası olan bir kişi taşıyıcı olmayan, normal bir kişi ile evlenirse çocukları taşıyıcı olur, hasta olmaz; taşıyıcı bir kişi ile evlenirse her bir çocuk için %50 hasta, %50 taşıyıcı olma ihtimali vardır.
Beta talasemi hastalığından nasıl korunulur?
Toplum eğitimi: Toplum beta talasemi konusunda eğitilmeli ve akraba evliliklerinin riskleri açısından bilgilendirilmelidir.
Taşıyıcıların tespiti: Özellikle taşıyıcılığın yüksek oranda görüldüğü bölgelerde hasta ve taşıyıcı bireylerin tüm akrabalarının kan tetkiki ile taranması ve evlenecek çiftlerin taşıyıcılık açısından değerlendirilmesi çok önemlidir.
Genetik danışma: Eşlerin ikisinin de taşıyıcı olması durumunda eşlere danışmanlık verilmeli, genetik tanı merkezlerine yönlendirilmeli ve gebelik öncesinde gerekli tetkikler tamamlanmalıdır (örnek mutasyon analizi).
Prenatal (doğum öncesi) tanı: İki taşıyıcının evliliği söz konusu ise çiftler mutlaka her gebeliğin erken döneminde (ilk 2 ay) doktora başvurmalı ve gerekli tetkikleri yaptırmalıdırlar.
Günümüzde prenatal ve preimplantasyon (in vitro fertilizasyon) tanı yöntemleri ile talasemik hasta çocuğun doğması önlenebilir.
Uzm.Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
Otizm
Otizmli çocukların dış görünümleri diğerçocuklardan farklı değildir; ancak, davranışları farklıdır. Her içine kapanıkveya konuşması gecikmiş çocuk, otizmli demek değildir. Çocuk devamlı televizyonkarşısında bırakılmış ve sürekli olarak çizgi film veya müzik klipleriseyrettirilmişse, çocuğa çok yaşlı kişiler bakmış ve çocukla çok fazlakonuşulmamışsa, yani ilgi noksanlığında da geç konuşmaz gibi benzer belirtilerortaya çıkabilmektedir. Konuşurken karşısındakinin yüzüne bakmayan her insanınotizmli olduğundan tabii ki bahsedilemez. O halde bir-iki tane bulguyatakılmamak gerekir. Çünkü bu bulgulardan biri veya ikisi sağlıklı bir bireydede karşımıza çıkabilmektedir. O halde önemli olan şudur ki, otizm açısındankuşkulanmak için pekçok farklı bileşenin birarada olup olmadığını sorgulamakgerekir.
Çocuğunuzla ilgili olarak normalgitmeyen bir şeyler olduğundan kuşkulandığınızda, evvela şu soruları kendinizesormanız gerekir: Çocuğunuz sizinle veya başkaları ile konuşurken yüzünüzebakmıyor ve göz göze gelmiyor mu? Çocuğunuza adıyla sesleniyorsunuz, ancakdönüp bakmıyor mu? Çocuğunuza bir şeyler anlatmaya çalışıyorsunuz, ancak hiçduymuyormuş gibi mi davranıyor? Çocuğunuz diğer çocukların yapabildiği parmaklagösterme, işaret etme hareketini yapamıyor mu? Çocuğunuza yaşına uygun çeşitçeşit oyuncaklar alıyorsunuz, ancak hiçbiri ile oynamıyor mu? Çocuğunuzyaşıtları ile iletişim kurup birlikte oyun oynamıyor, onlara ilgi göstermiyormu? Çocuğunuz bazı sözcükleri ezberlemiş gibi, yerli yersiz konu ile alakasızbir biçimde devamlı olarak tekrarlıyor mu? Yaşıtları gayet güzel cümlelerkurmaya, olayları anlatmaya, uzun uzun konuşmaya başlamışken, sizinki halen 2sözcükten başka bir şey konuşamıyor mu? Çocuğunuz devamlı tik gibi sallanıyorveya çırpınma hareketleri mi yapıyor? Çocuğunuz devamlı kıpır kıpır, aşırıhareketli ve yerinde duramıyor, yemeğini bile ayakta yiyor, bir rahat oturduğuyok ve siz ne derseniz deyin hep kendi bildiğini mi okuyor? Çocuğunuzun gözlerisık sık dalıp gidiyor ve bir şeylere takılıp kalıyor mu? Çocuğunuz özellikleeşyaları döndürmekten, çevirmekten veya bir şeyleri sıra sıra dizmekten çok muzevk alıyor? Odasındaki bir eşyanın yerinin değiştirilmesine aşırı derecede birtepki veriyor mu? Günlük yaşamındaki en ufak bir değişiklikten çok murahatsızlık duyuyor?
Bu soruların hepsine birden olması şartdeğil, ancak pekçoğuna yanıtınız evet ise, otizm ihtimali açısındandeğerlendirme yapılması amacı ile çocuk nörolojisi ve çocuk psikiyatrisibölümlerine başvurmanız gerekir. Kesin tanı, yani şüphe edilen bu rahatsızlığınolup olmadığı bu bölümlerce yapılan detaylı incelemeler neticesinde belliolacaktır.
Bu soruların 1-2 tanesine yanıtınız evetise hemen telaşa kapılmanıza gerek yok. Örneğin çocuklar rüzgar gülü veyaoyuncak araba tekerleği gibi nesneleri oyun olsun diye çevirmekten çokhoşlanabilir. Önemli olan, çocuğunuzun bu davranışları hangi ortamda ve nesıklıkta yaptığıdır. Normal olan bir davranış sürekli olarak, durup dururken vetik gibi yerli yersiz yapılırsa, tabii ki o vakit bir soruna dönüşür. Bunungerçek manada bir sorun olup olmadığına da ancak yukarıda belirtmiş olduğumkonunun uzmanları karar verebilir.
Otizm aslında tek birhastalık olmayıp, çeşitli rahatsızlıkların ortak paydada buluştuğu birspektrum, yani bir hastalıklar yelpazesidir. Buna, “otizm spektrumbozukluğu” diyoruz. Bu şemsiye altında rahatsızlık olarak 4 farklı kategoribulunur:
- Otizm (Otistik bozukluk)
- Asperger sendromu
- Atipik otizm (Başka türlü adlandırılamayan otistik/yaygın gelişimselbozukluk)
- Çocukluk dezentegratif bozukluğu
- Rett sendromu
Otizm(otistik bozukluk) klinik tablosu içerisinde sosyal etkileşim sorunları,iletişim-dil gelişimi sorunları ve sınırlı/yinelenen ilgi ve davranışlar yeralmaktadır. Bu rahatsızlığın ilk belirtileri en geç 3 yaşına kadar ortayaçıkmakta, ancak kesin tanı en erken 1 yaş civarında bile konulabilmektedir.
Çocuğunuzdabirtakım problemler olabileceği ve ileri inceleme amacı ile konunun uzmanınabaşvurma gereksinimi olduğu hakikatini lütfen dikkate alınız diyeceğimizsorunları ayrıntılı olarak şu şekilde ele alabiliriz:
Sosyaletkileşim sorunları:
Çocuğunuzhiç göz göze gelmiyorsa veya bunu çok kısa süreli yapıyorsa ya da birden biregözlerini sizin gözlerinize dikip sonra kaçırıyorsa, konuşurken çok ama çok azmimik kullanıyorsa, başkalarına ne kadar yakın ya da uzak durması gerektiğiniayarlayamıyorsa, konuşurken alışılmadık tonlamalar ve vurgular yapıyorsa,arkadaş sayısı yok denecek kadar azsa ve yeni arkadaşlar edinmektenkaçınıyorsa, yaşıtlarıyla oynamak ve hatta konuşmak dahi istemiyorsa, sadecekendisinden yaşça çok küçük ya da çok büyük kişilerle iletişim kurabiliyorsa,belli bir kişi ile sadece kendi favorisi olan belli konu için konuşuyor, onunharicinde o kişi ile başka hiçbir iletişimi yoksa, ekip işi veya işbirliğinedayalı faaliyetleri yürütemiyorsa, ailesiyle ya da arkadaşlarıyla değil deyalnız başına televizyon izlemeyi, yemek yemeyi veya oyun oynamayı yeğliyor,yalnızlığı tercih ediyorsa, çok şaşırtıcı bir durum karşısında bile sessizkalabiliyor ve bu olayı başkalarına anlatmıyorsa, kendi başarıları karşısındabie sessiz kalabiliyorsa, kendisine yöneltilen teşekkür veya övgüleritepkisizce dinliyorsa, bir şeylerden mutlu olma veya hoşuna gitme belirtilerigösteremiyorsa, çocuğunuza seslendiğinizde duymuyormuş gibi davranıyorsa, eveyabanci bir misafirin gelmesi gibi başka çocukların çok ilgisini çeken bazıolaylar karşısında ilgisizse, gülümseme veya ağlama gibi önemli vücutifadelerini göstermekten uzaksa, insanlara karşı duyarsızsa, biri ağlarken osessiz kalıyor ve ağlayan kişiyi rahatlatmaya çalışmıyorsa veya herkes gülerkeno tepkisiz kalıyorsa..
İletişim-dilgelişimi sorunları:
Çocuğunuz2 yaşını bitirdiği halde tek 1 sözcük dahi söyleyemiyorsa veya 3 yaşınıbitirdiği halde halen 2 sözcüklük cümle kuramıyorsa, çocuğunuz daha ileri yaştaolup konuşuyor konuşmasına, ancak konuşurken hep belli yanlışlara düşüyor vesiz doğrusunu öğretmeye çalıştıkça bu yanlışları tekrarlamaya devam ediyorsa,bir kez konuşmaya başladığında uzattıkça uzatıyor, konuşmasını bir türlüsonlandıramıyorsa ve bu esnada sizin yorumlarınıza kulaklarını tıkıyorsa,sadece belli favori konularında konuşmayı yeğliyor, bunun haricinde ağzındankerpetenle laf aldığınız bir çocuksa, konuştuklarınızı veya televizyondanduyduklarını yerli yersiz papağan gibi tekrar ediyorsa, kendisinin uydurduğusize anlamsız gelen, ama onun için anlamlı bazı sözcükler olup bunları tekrartekrar söylemekten bıkmıyorsa, karşısındaki ile en yakını bile olsa samimidavranamıyor ve aşırı resmi konuşuyorsa, evcilik ve doktorculuk gibi oyunlarıoynayamıyorsa, oyun oynarken hayal gücünü kullanamıyor, örneğin bir kalemitutup mikrofonmuş gibi hayal edemiyorsa, herkesin zıplattığı topu zıplatmıyor,yap-boz veya lego parçalarını birleştirmektense yanyana veya üstüste dizmeyitercih ediyorsa, el çırpma-alkışlama, selam verme-baş baş yapma, ‘ce-e’ gibioyunları oynamayı beceremiyorsa..
Sınırlı/yinelenenilgi ve davranışlar:
Çocuğunuzunbelli favori bir konusu var ve bunun üzerinde aşırı derecede duruyor, adetakafayı takmış gibi sadece bu konuda konuşmak istiyorsa, uzayın derinlikleri,telefon rehberi, kazalar, kanalizasyon sistemleri gibi diğer çocukların çok dailgisini çekmeyen çok uç konular onun tam da ilgilendiği şeyse, kendi favorikonularındaki her şeyi avucunun içi gibi biliyor ve en ince ayrıntısına kadarezbere söyleyebiliyorsa, evin pencerelerini hep aynı sıra ile açıyor veyakapatıyorsa, hep aynı yoldan gidiyor, daha kestirme bir yol olsa bile kendibildiğinden şaşmıyorsa, evin kapısının her zaman önce üst kilidini, sonra altkilidini açıyor, asla bu sıranın bozulmasına tahammül edemiyorsa, eve gelinceönce salona gitmeden lavaboya gidemiyorsa, odasındaki en ufak bir biblonun yerideğiştiğinde aşırı derecede sinirlenip öfke krizine giriyorsa, hayatındakideğişikliklere kapalıysa ve onunla önceden konuşulmadan, ona bilgi verilmedenyapılan hiçbir sürprize açık değilse, yaşça büyük ve yürümeyi yeni öğrenmediğihalde halen parmak ucunda yürümeye çalışıyorsa, anormal bir biçimde yavaş yavaşhareket ediyorsa, sıkça dönüp duruyor, daireler çiziyor, sürekli emme basmatulumba gibi sallanıyorsa, hiç kimsede görmediğiniz garip bir oturuş veyaayakta duruş şekli varsa, yerli yersiz el sallama, devamlı elini kolunu garipşekillere sokma isteği varsa, siz gözünüzle takip etmekten yorulduğunuz haldeçocuğunuz yerli yersiz ve zaman kısıtlaması olmaksızın rüzgar gülü ve arabatekerleği gibi bazı nesneleri çevirip durmaktan yorulmuyorsa, eline aldığı herşeyi, ne olduğu fark etmeksizin koklamadan veya yalamadan duramıyorsa, dönennesneler, akan sıvılar, yanıp sönen ışıklar ve hareket eden görüntüler başkaçocuklardan çok daha fazla ilgisini çekiyor ve uzun süre bunlarak bakarak dalıpgidiyorsa, takıntılı olduğu bir eşya varsa ve bu nesneyi yanındanayıramıyorsa..
Otizm yelpazesinde yer alanrahatsızlıkların kesin tanısını, yalnızca konunun uzmanı olan çocuk nörolojisive çocuk psikiyatrisi doktorları koyabilmektedir. Tanı tabii ki ilk muayenedesadece bir seansta konulamayabilir. Çocuğun davranış ve hareketleriningözlenmesi, Denver gelişim testlerinin yapılması ve anne-babalara çocuğungelişimi hakkında sorular sorulması gerekir. Otizm tanısı en erken 1 yaşcivarında konulabilmektedir. Ne kadar erken yaşta tanı konulabilirse, gerekenözel eğitime de o kadar erken yaşta başlanılmış olunur.
Çocuk psikiyatrisiuzmanı, çocuğunuzun davranış ve hareketlerini gözler, anne-babaya birtakımsorular sorar, uluslararası tanı kriterlerine göre aldığı cevapları vegözlemlediklerini değerlendirir, muayenesini yapar ve kesin tanısını bunlaragöre koyar. Nadiren tahlil isteyebilir ve yine nadiren çocuğunuza bir ilaçtedavisi önerebilir. Otizmde ilacın tedavi edici, iyileştirici yönde birfaydası yoktur. İlaç, otizm eğitiminde eğitimi kolaylaştırmak ve istenmeyenhareketleri kontrol altında tutabilmek maksadıyla verilebilmektedir.Çocuğunuzdaki değişimleri, eğitime verdiği yanıtı takip edebilmesi, gerekirseyeni bazı düzenlemeleri ihtiyaç hasıl olursa yapabilmesi için düzenliaralıklarla çocuğunuzu kontrollere çağırabilir.
Çocuknörolojisi uzmanı, çocuğun beyninin dahili hastalıklarına bakan doktordur.Otizmle ilgili değerlendirme yapabilecek diğer bir bölümdür. Otizm ilekarışabilecek sara (epilepsi) nöbetleri gibi başka birtakım rahatsızlıklarıekarte edebilmek veya altta yatması muhtemel birtakım sinsi rahatsızlıklarıatlamamak için beyin MR (manyetik rezonans), beyin BT (bilgisayarlı tomografi),EEG gibi birtakım tetkikler istenmesi gerekebilmektedir. Nöbet gibi bazıdurumlarda uygun ilaç tedavileri başlanması elzemdir. Ancak otizmli çocuklarınyalnızca dörtte birinde bu tür sorunlar görüldüğünden, çocuk nörolojisi doktorutarafından mutlaka ihtiyaç olduğu söylenmediği sürece, bu tetkiklerle kendinizive çocuğunuzu maddi ve manevi olarak yıpratmayın.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı
D Vitamini Eksikliği
D-vitamini eksikliği günümüzde çok sıkgörülmektedir. Bunun altta yatan en önemli sebepleri artan hava kirliliğinedeni ile yararlı güneş ışınlarının tenimize doğrudan ulaşamaması, toplumdaartan cilt kanseri farkındalığı sebebi ile güneşin dik olmadığı saatlerdegüneşe çıkmamız, bolca sürdüğümüz çok yüksek koruma faktörlü güneş koruyucularıve çocuklarımızın ne yazık ki asosyal bir şekilde apartman çocuğu, tablet veyatelevizyon çocuğu haline dönüşmüş olmalarıdır. Ayrıca ne kadar şişmansak, yaniciltaltı yağ dokumuz ne kadar kalınsa ve tenimiz ne kadar esmerse, D-vitaminieksikliği riskimiz de o kadar artmaktadır ki özellikle şişmanlık günümüzdeartarak ilerleyen bir başka önemli sağlık problemidir.
Çocuklardaki en büyük D-vitamini eksikliğisebebi yetersiz güneş ışığı almalarıdır. Zira güneşin camın arkasından veyatülün arkasından hiçbir faydası yoktur. Güneşin faydalı olabilmesi için direktçocuğun başından, kolundan, bacağından tenine değmesi gerekmektedir ve buçocuğunuzun gelişimi, boyunun uzaması, dişlerinin zamanında çıkması,bıngıldağının zamanında kapanması ve bağışıklığının kuvvetlenmesi için çokönemlidir. “Güneş girmeyen eve doktor girer” diye boşuna dememişler;bu gerçekten doğrudur. Biz yeni doğan bebekleri bile yarı kırkı çıktıktan sonrahava müsaitse güneşe çıkartın diyoruz. Balkonda durmanız veya bahçede, parkta, açıkhavada bir tur atıp 30 dakika kadar güneşe çıkartmanız çocuk için çokfaydalıdır. Çocuğunuzun evde devamlı elinde tabletle veya cep telefonu ilevakit geçirmesi mi mühim? Çocuğunuzu alışveriş merkezlerine götürüp, oncakalabalığın ve kapalı ortamın, klimaların içine sokmamız mı daha yararlı? Yoksagüneşi ve oksijeni bol açık havadan daha sağlıklı bir şey var mı? Zamanetüketim toplumunun tekno-modern anne-babalarının öncelikle bu sorulara uyguncevapları bulmaları gerekmektedir.
Kış mevsimindegüneş ışınlarının yararlı etkisi daha az olduğu için fazla yararlanamıyoruz.Yaz mevsiminde güneş koruyucuları cilt kanserinden korunmak amacı ile bolcasürüyoruz ve böylece güneş ışınlarının tenimize olan faydasını, yani derimizdeD-vitamini sentezlenmesini engellemiş oluyoruz. Geriye başka zaman dakalmadığından, haliyle D-vitamini eksikliği gelişmesi de tabii ki kaçınılmazoluyor.
Peki nedir bu D-vitamini? Eksik olsa neolur? İşte size D-vitamini:
- D-vitamini aslında vücudumuz içerisinde bir hormon gibi çalışır. Süt ve süt ürünlerinden alınan kalsiyum ve fosfor, sindirim yollarından emilip çocuklarda büyümeye yarıyorsa, bu emilimi yapan işte bu D-vitaminidir. Yoksa çocuğunuza boşa süt ve yoğurt vermiş, çocuğunuzu boşa emzirmiş olurdunuz.
- D-vitamini kemik erimesine, yani osteoporoza karşı en büyük koruyucudur.
- D-vitamini kuvvetli bir bağışıklık için çok önemlidir. D-vitamini eksik olan çocuk, sık hasta olan çocuktur. İşte bu yüzdendir ki “güneş girmeyen eve doktor girer.”
- D-vitamini eksikliği olanlarda hipertansiyon ve kalp hastalıklarına yakalanma riski artmaktadır.
- D-vitamini eksikliği, bizi birçok kanser türünden korur. Bu yüzden “aman canım D-vitamini de eksik oluversin, ben güneşe çıkmam, cilt kanseri de olmam” demeyin. D-vitamini eksikliği, özellikle erkeklerde prostat kanserine yakalanma riskini çok artırmaktadır.
- Çocuğunuzda aşırı terleme varsa, bunun sebebi D-vitamini eksikliği olabilir ve basit bir tedavi ile bu rahatsız edici durum sona erdirilebilir.
D-vitamini içeren gıdaların listesi:
“BenD-vitaminini sadece gıdalardan alırım, güneşe çıkmam, cilt kanseri deolmam” demeyin. Zira doğal besinlerde D-vitamini düzeyi düşük olup günlükihtiyacımızı bile karşılayamamaktadır.
- Tereyağı ve sıvı yağlar.
- Süt, kefir.
- Yulaf.
- Tatlı patates.
- Yumurta sarısı.
- Ciğer.
- Başta ithal somon olmak üzere, sardunya ve ton balığı gibi yağlı deniz/okyanus balıkları.
- Maydanoz, ısırgan otu ve yonca gibi bazı bitkiler.
Türkiye’de D-vitamini eksikliği sık görülmektedir. İşte size D-vitamini eksikliği nedenleri:
- Mevsimine uygun giyinmeme.
- Eli bol sürülen güneş koruyucu ürünler.
- İleri yaşa bağlı evde daha çok oturma.
- Şişmanlık ve buna bağlı ciltaltı yağ dokusunun kalın olması.
- Esmerlik, koyu renkli deriye sahip olma.
- Çocuklardaki en sık sebep: Yetersiz güneş ışını alma.
- Gıdalarla yetersiz D-vitamini alımı.
- D-vitamininin barsaktan yetersiz emilimine yol açan metabolik hastalıklar.
- D-vitamininin etkin formuna dönüşememesine yol açan kronik karaciğer ve böbrek hastalıkları.
- D-vitamini metabolizmasını bozan ilaçların kullanımı.
- Artan hava kirliliği, fabrika bacalarından yükselen zehirli dumanlar veya sisli-puslu havalar nedeni ile güneş ışınlarının cildimize ulaşamadan havada absorbe olması.
D-vitamini sentezinin en iyi olduğu sezon Mayıs-Kasımarası dönemdir. İnsanın kendi cildinde olan bu sentez için tenine güneşışınlarının direkt olarak değmesi gerekmektedir. Cam veya tül arkasından gelengüneşin hiç kimseye faydası yoktur. D-vitamini sentezi için günde 25-30 dakikagüneşte durmak yeterlidir. Bu 25-30 dakikalık süre zarfında güneş koruyucu kremkullanılmamalı ve tercihen güneşin en dik olduğu öğlen saatlerinde sırf bu amaçiçin açık havaya çıkılmalıdır. Eğer 25-30 dakikalık güneş banyosu sonrasındacildinizde kızarıklık olursa, eve gelip bir duş almanız ve arkasından cildinizehakiki sızma zeytinyağı veya bir after-sun (güneş sonrası) ürün sürmenizcildinizi yatıştırmaya yeterli olacaktır.
İki uçlu değnekgibi görünen bu konuda lafları doğru anlatmak ve doğru algılamak çok önemli.Burada önemli olan noktaların altını tekrar çizmek lazım: Biz size asla güneşkoruyucu ürünleri kullanmayın veya sadece öğlen güneşin en tepede olduğusaatlerde güneşe çıkın demiyoruz. Tatilde, denizde, havuzda veya güneşlenirken,karda kayarken veya şehirde uzun süre açık havada kalmanız gerektiğinde tabiiki cilt kanserinden korunmak için güneş koruyucu ürünleri sürmelisiniz ve güneşindik olmadığı sabah saatlerini veya akşamüstü saatleri tercih etmelisiniz. Ancakgüneş ışınlarının zararlı etkileri haricinde, son derece yararlı etkileriolduğunu da unutmayın ve sırf bu bilinçle haftada en az 2 kez ve günde sadece25-30 dakika güneş koruyucusuz bir şekilde ve güneş ışınlarının dik açıdageldiği öğle saatlerinde teninizi güneşe maruz bırakmayı ihmal etmeyin. Bırakıngüneş yüzünüze, kollarınıza, bacaklarınıza ve sırtınıza değsin. Değsin ki siziiyi etsin.
Uzm. Dr. Yunus Emre BIKMAZ
Kudret International Hospital
Çocuk Sağlığı ve Hastalıkları Uzmanı